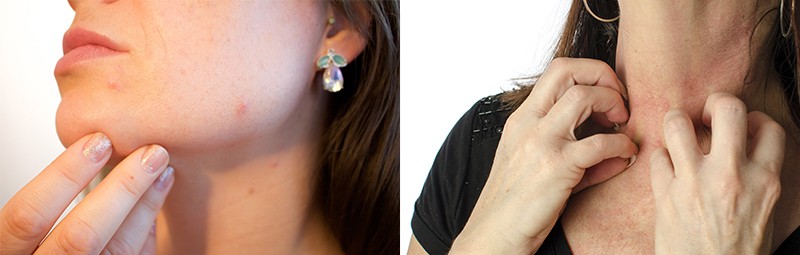аллергия на шеллак что делать
АЛЛЕРГИЯ НА ШЕЛЛАК (ГЕЛЬ-ЛАК): ЧТО ДЕЛАТЬ?
Гель-лак для многих девушек стал идеальным решением в поисках красивого и долговечного покрытия. Приемлемая цена (как при создании маникюра на дому, так и в салоне) сделала шеллаки самым востребованным и популярным продуктом в nail-индустрии. Однако далеко не все готовы расстаться с классическими лаками. Причиной тому является аллергия, проявляющаяся как на сам гель-лак, так и на препараты для его нанесения, снятия и реакция на лампы для полимеризации. Сегодня мы подробно разберемся с причинами этого явления, подскажем как с ним бороться, а также дадим советы, как остаться поклонником гель-лаков даже в случае проявления нелицеприятных симптомов.
Виды аллергии на гель-лак: сам продукт, препараты для нанесения, средства для снятия, лампы для полимеризации, беременность.
Почему же возникает аллергическая реакция на гель-лаки? К сожалению, от этого явления не застрахованы ни девушки с «железобетонным» иммунитетом, ни обладательницы крепких, здоровых и отменно растущих ноготков. Надежно на 100% избежать риска появления симптомов нельзя, однако стоит знать, на что нужно обращать внимание, делая выбор в пользу гель-лаков.
Аллергия на состав и компоненты флакона гель-лака.
Данные вещества распространены в составах подавляющего большинства гель-лаков, как элитных брендовых, так и в продуктах китайского производства. Поэтому удивить вас неприятно может продукция любого бренда, даже позиционируемая как абсолютно гипоаллергенная. Помимо текстуры продуктов, могут не понравиться организму и никелевые шарики, которыми часто снабжены флаконы для профилактики загустения.
Какая система менее аллергична: однофазные, двухфазные или трехфазные гель-лаки?
Рассматривая вопрос с врачебной точки зрения – чем больше средств контактируют с натуральным ногтем, тем выше риск аллергии. В целом же, в своей практике мастера маникюра рекомендуют остановить свой выбор на трехфазной системе гель-лаков. При этом топ контактирует уже с подвергнутым полимеризации цветным слоем, а не с голым ногтем (входя в состав комбинированного гель-лака). Тем самым снижается вероятность реакции на его липкий слой.
Аллергия на средства для нанесения и снятия гель-лака.
Помимо самого цветного покрытия, иммунный отклик может поступить также и на базу, дегидраторы, бондеры и праймеры для гель-лака. Как правило, обусловлено это не столько компонентным составом (хотя и такой вариант возможен), сколько попаданием средств на кожу. Единственным способом защиты в данном случае будет предельная аккуратность при выполнении маникюра с гель-лаком или шеллаком.
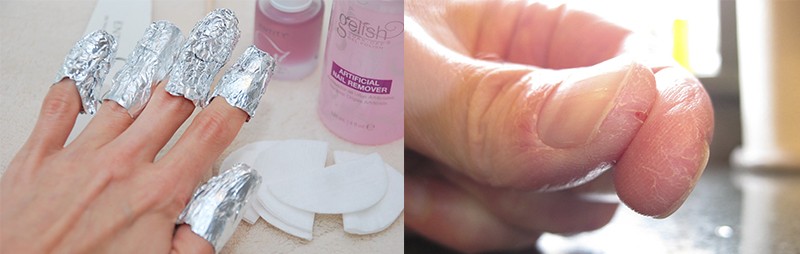
Что же касается этапа снятия дизайна, то он может быть выполнен как способом замачивания, так и опила (машинкой). С повышением общей склонности каждого поколения к аллергическим проявлениям, все большее число мастеров маникюра при аллергии склоняется ко второму варианту деманикюра. Чем это обусловлено?
Даже наличие полезных компонентов в жидкостях для снятия гель-лака не гарантирует тотальную защиту ногтей от пересушивания, а кожи – от поглощения вредной химии. Многие гель-лаки достаточно сложны в удалении, требуя длительного замачивания в фольге или замотках. Продолжительный контакт с растворителями при отсутствии циркуляции воздуха далеко не для всех девушек проходит без нежелательных последствий.
Аллергия как следствие нарушения технологии гель-лак маникюра.
Если дизайн вы делаете не сами, а в салоне, то вряд ли получится избежать нарушений того или иного этапа технологического процесса. Украшая же ноготочки самостоятельно, помните, главное, чтобы не провоцировать аллергию на ногтях и коже от шеллака:
храните материалы в прохладном месте, без контакта с прямыми солнечными лучами;
старайтесь не допускать попадания жидкостей на кожу (если вы – мастер, обязательно работайте в перчатках и защитной маске).
Аллергия на ультрафиолет (маникюрные лампы).
Негативная реакция на UV-излучение достаточно редка. И вызвана она не самим оборудованием, а изначальными заболеваниями (например, фoтoдepмaтoзом). Если вы – обладательница чувствительной кожи или ранее имели аллергическую реакцию на ультрафиолет, попробуйте гелевые лаки, не требующие полимеризации (подробнее о них ниже).
Аллергия как реакция организма.
Достаточно часто кожа, ногти и все тело в целом реагируют на гель-лак вследствие иного, ранее возникшего нарушения. Например, иммунного сбоя или психоневротической реакции. Достаточно часто наблюдается аллергия на гель-лак и у беременных, так как иммунитет женщины ослаблен в пользу ребенка. Организм, переживающий гормональную перестройку, особенно в I триместр, не стоит подвергать воздействию потенциально опасных косметических процедур.
Опасные и безопасные гель-лаки: есть ли 100% шанс избежать аллергии?
Существуют ли гель-лаки, не вызывающие аллергической реакции? Подобный маникюр в некотором роде лотерея. Многие девушки ни разу не сталкивались с нелицеприятной стороной гель-лаков. Если же у вас и ранее был неприятный опыт с лаками и ЖДСЛ, то стоит вдумчиво подойти к выбору безопасного гель-лака.
Специальных исследований на данную тему нет, но народное жюри отмечало случаи аллергии на Blueskу и иные китайские гель-лаки, хотя составы средств на их упаковках аналогичны шеллаку от СНД. Определенному проценту аудитории не подошли и покрытия бренда Masura, Tnl. Меньше всего случаев зафиксировано в отношении покрытий брендов «Опция», NeoNail, Luxio, CND Shellac. Также очень хорошие отзывы от давно практикующих мастеров маникюра поступают о каучуковой базе для аллергиков бренда Grattol (IQ Rubber Base Gel).
Все сказанное чаще всего отмечалось в случаях контактной (кожной) аллергии. Респираторное же проявление отрицательной реакции организма возможно как для дорогих, так и для дешевых марок.
Причины и симптомы аллергической реакции на шеллаки.
Как определить, проявилась ли у вас аллергия на гель-лак, или по случайному совпадению проявились симптомы иного кожного заболевания? Это может сделать на основе анализов только врач-аллерголог, но не всегда со 100%-ной точностью. Поэтому мастера маникюра и специалисты ногтевой индустрии советуют не заниматься самолечением, а обращаться сразу к врачебной помощи.
Как и когда появляются первые симптомы?
Аллергия на шеллак на пальцах не всегда возникает сразу после выполнения маникюра. Симптомы могут возникнуть спустя несколько месяцев (от 2 до 6) после первого контакта с покрытием. Особенно при непрерывном (без перерывов на лак или лечение ногтей) ношении. Что должно насторожить вас и стать поводом для визита к дерматологу?
При кожной реакции (контактной) – это:
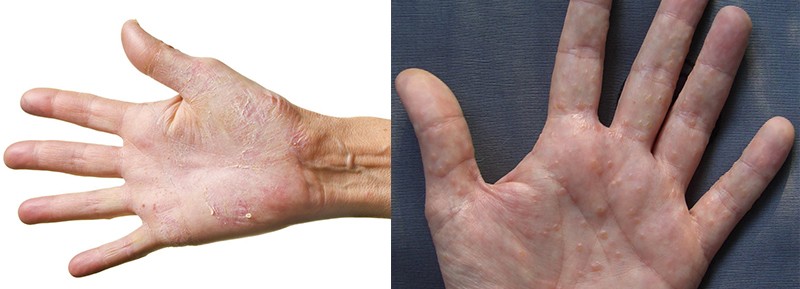
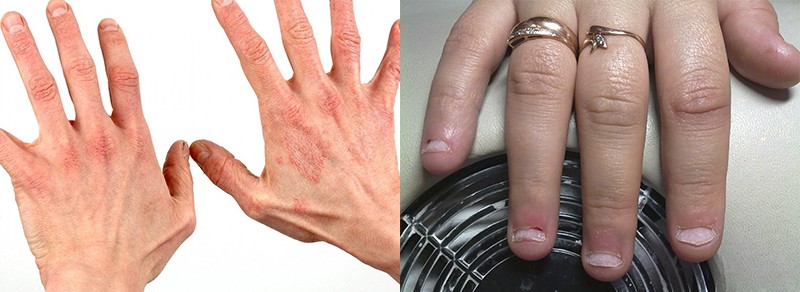
трещины, сильные шелушения на коже и ногтях;
зуд и жжение кожи пальцев и ладоней;
покраснения и воспаления (волдыри и высыпания);
отслойка (в тяжелых случаях – поднятие, отхождение) ногтевой пластины.
Контактная аллергия часто затрагивает не только руки или ноги, но и проявляется на лице или шее. Внешний вид кожных покровов при этом напоминает ожоговое или послеожоговое состояние.
Респираторная реакция (вдыхание паров) проявляется следующим образом:
чихание, кашель, першение в горле;
свербит в носу, появился насморк, дыхание стало затрудненным;
отек, зуд, краснота, болезненность области вокруг глаз;
припухание слизистой губ или языка;
слизистые выделения из носа и слезотечение.
Респираторная аллергия опаснее контактной, так как может привести к отеку Квинке, вызывающему удушье. В отличие от кожной аллергии, респираторная поражает и мастера, и клиента. Поэтому выполнение маникюра гель-лаком лучше всего проводить в проветриваемом помещении.
Лечение аллергии: снятие симптомов препаратами и народными средствами.
После снятия покрытия обратитесь к аллергологу и обязательно пройдите диагностику. По ее результатам врач назначит вам препараты, снимающие иммунную реакцию и устраняющие все следы проявления аллергии на гель-лак. Дабы избавиться от аллергии на шеллак и от всех симптомов могут потребоваться диета или (помимо основного лечения) такие народные способы лечения, как ванночки с отварами трав и коры. Наиболее действенными при контактной аллергии являются календула, ромашка, кора дуба, череда. Однако лечебные ванны противопоказаны при остром течение болезни. До окончания периода лечения любой контакт с водой или бытовой химией должен протекать только в перчатках.
Как избежать аллергии на гель-лаки и альтернативные способы украшать ногти стойкими покрытиями.
Из опыта применения гель-лаков в разных странах отмечено, что наиболее часто аллергическая реакция проявляется у женщин с чувствительной и/или сухой кожей. Поэтому подготовку к ношению шеллаков CND стоит начать с применения уходовых средств, снижающих чувствительность и повышающих уровень увлажнения и питания эпидермиса.
Такое популярное решение как перерыв в ношении покрытия в случае с аллергией на гель-лак не сработает. Однажды образовавшись в организме, антитела к тому или иному раздражителю остаются в нем навсегда. Повторно «наступив на те же грабли», вы рискуете получить аллергические проявления в еще более выраженном и тяжелом виде.
Как же уменьшить риск возможного проявления аллергии?
Помимо вышеназванных, соблюдайте следующие рекомендации:
I. Если аллергии на гель-лак никогда ранее не было:
пользуйтесь только качественными и надежными препаратами более высокой ценовой категории, приобретая их непосредственно у представителей того или иного бренда;
выполняя маникюр, доверяйте профессионалам, прошедшим обучение по работе с гель-лакам и всем техникам выполнения маникюра и педикюра;
выбирайте гель-лаки, требующие минимального времени на полимеризацию, и лампы, сушащие шеллак максимально быстро;
за несколько дней до выполнения маникюра подготовьте руки и ногти (приветствуются spa-процедуры на препаратах, специализирующихся на этом виде ухода брендов);
после выполнения маникюра обязательно нанесите на кожу и кутикулу масло или крем;
чередуйте покрытия, не забывая между сменой дизайна пройти курсы лечения и оздоровления ногтей и кожи;
если имеются проблемы в состоянии здоровья кожи или ногтей – сначала устраните их, не рискуя усугубить нанесением стойкого покрытия.
II. Для профилактики повторного проявления:
сразу после лечения не покрывайте ногти классическим лаком, дайте им восстановиться;
читайте составы гель-лаков до их нанесения на ногти;
применяйте средства для нанесения и снятия одного и того же бренда, отдавая предпочтения проф.маркам (с наименьшим числом откликов об аллергии на ремуверы, базы и праймеры);
при маникюре в салоне – обращайте внимание на чистоту рабочего места, дезинфицируются ли инструменты, а также на характер хранения материалов и препаратов;
если вы – мастер: не пренебрегайте перчатками и маской, а после каждого клиента протирайте флаконы спиртовым раствором, проветривайте помещение;
для клиентов же актуально после маникюра помыть ручки мылом и только потом нанести уходовые продукты.
III. Рекомендации мастерам-аллергикам:
Вне зависимости от того, создаете ли вы дизайн для себя или для клиента, соблюдение нескольких простых правил позволит вам реже сталкиваться с проявлениями аллергии на гель-лак и вспомогательные жидкости и материалы:
Если вы работаете в перчатках, выполняя дизайн, то не используйте одну пару больше чем на одного клиента;
Всегда надевайте маску. И не забывайте про защитные очки или экран, чтобы уберечь глаза и кожу лица от оседания пыли и попадания случайных брызг от жидкостей, применяемых в гель-лаковых маникюрах;
В вашем арсенале мастера просто обязан появится хороший мощный пылесос, который не будет позволять опилу оседать на вашу кожу;
Снимая дисперсионный слой с гель-лака, базы или топа, не экономьте, размазывая липкий слой по всем пальцам одной салфеткой. Лучше потратить больше расходников, чем лекарств на лечение симптомов аллергической реакции.
Альтернатива гель-лаку: что делать, если с гель-лаком организм не дружит?
Это, конечно, грустно, но если с гель-лаком «никак», то получить такую же красоту и близкую стойкость можно и иными способами. Самые простые – это:
применение лечебных, витаминизирующих и укрепляющих лаков. Их текстура и глянец выглядят так же, как и маникюр с нюдовым гель-лаком;
использование классического лака, но с топом для недельных гелевых лаков (так вы получите максимальную стойкость без вреда для здоровья);
И в завершении нашего обзора представляем вашему вниманию блиц-обзор наших продуктов, которыми вы сможете украшать ноготочки, в случае, если обычные гель-лаки вы носить не можете:
Мы надеемся, что ваш опыт жизни с гель-лаковой красотой на ноготочках не омрачит никакая неприятность. Но даже если вам повезло ни разу не узнать обо всех печальных особенностях этого покрытия, не забывайте заботиться о красоте и здоровье ваших рук и ног. Ведь чистые, опрятные, без эстетических дефектов пальчики прекрасны сами по себе, даже без маникюра!
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.