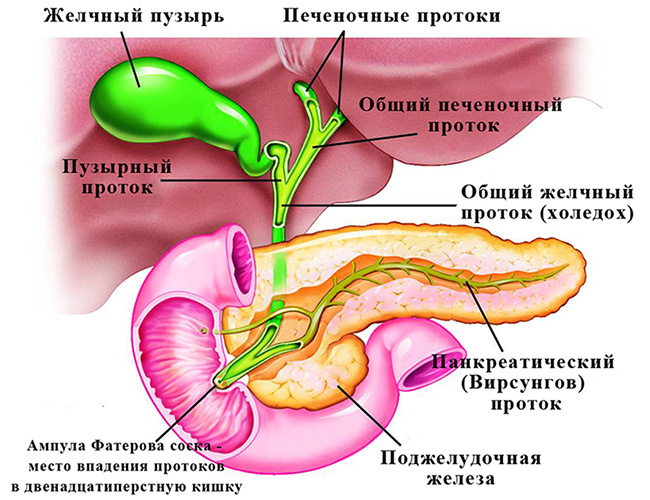
аэробилия желчных протоков что это значит
Аэробилия желчных протоков что это значит
а) Терминология:
1. Синонимы:
• Пневмобилия, аэробилия
2. Определения:
• Газ в желчевыделительной системе, в желчных протоках или желчном пузыре
1. Общая характеристика:
• Основные диагностические признаки:
о Яркие эхогенные очаги линейной/ветвящейся формы по ходу печеночных триад, сопровождающиеся реверберацией/«грязными» тенями
• Локализация:
о Чаще всего наблюдается во внутрипеченочных желчных протоках, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
2. УЗИ при газе в желчных протоках:
• УЗИ в черно-белом режиме:
о Газ в просвете внутрипеченочных желчных протоков:
— Яркие эхогенные очаги линейной формы по ходу печеночных триад
— Не смещаются вниз под действием гравитации: в положении пациента на спине в желчных протоках левой доли > правой доли печени
— Отбрасывает «грязную» тень: тени с акустическим шумом, отбрасываемые отражающими звук объектами (газ)
— При больших количествах газа-артефакты типа реверберации
— Подвижность газа, лучше всего выявляемая при изменении положения тела пациента
о Газ в просвете внепеченочных желчных протоков:
— Линейные эхогенные очаги, отбрасывающие «грязную» тень
— В просвете внепеченочных желчных протоков, прилегающих к крупным структурам в воротах печени
о Газ в просвете желчного пузыря:
— Лентовидный эхогенный слой в верхней (в зависимости от положения тела пациента) части желчного пузыря
— Просвет желчного пузыря скрывается интенсивной реверберацией
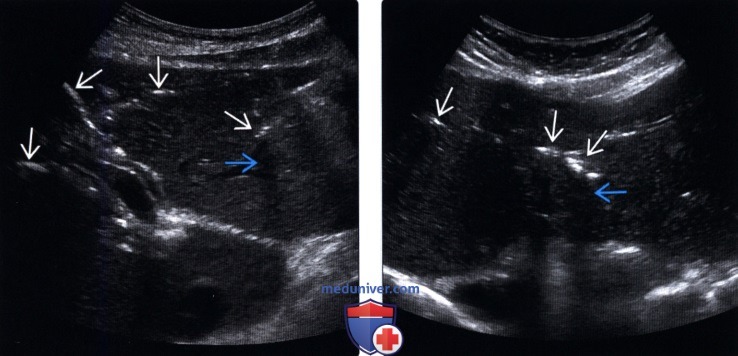
(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках.
3. КТ при газе в желчных протоках:
• КТ с контрастным усилением:
о Линейные/тубулярные участки газовой плотности, прилегающие к хорошо контрастируемым ветвям и крупным стволам воротной вены
— Могут выявляться в просвете желчных протоков (внутрипеченочных и/или внепеченочных) или в желчном пузыре
о Газ в желчных протоках чаще локализуется центрально, в отличие от газа в воротной вене, для которого характерна более периферическая локализация
4. Рентгенологические изменения:
• Симптом «сабли»: мечевидный просвет в правой параспинальной области
5. Рентгеноскопия:
• Дефекты заполнения: округлые, тогда как конкременты имеют угловатую/фацетированную форму
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование, КТ
• Рекомендации по методике проведения исследования:
о Для оценки подвижности газа исследуйте пациента в положении лежа на спине и в косых положениях тела
о Для наилучшей визуализации артефактов реверберации и акустических теней сфокусируйте датчик на соответствующем уровне
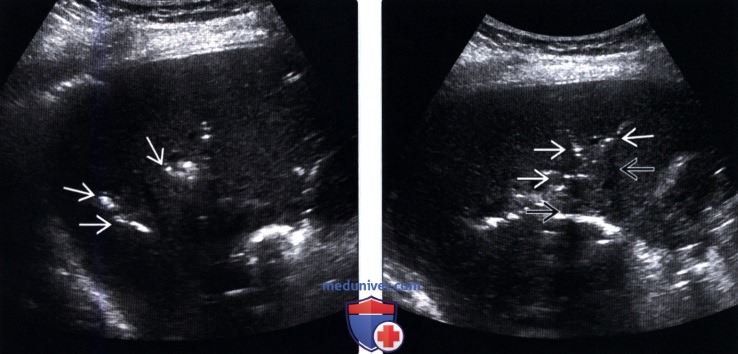
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика газа в желчных протоках:
1. Газ в воротной вене:
• Ветвистые эхогенные очаги на периферии паренхимы печени в просвете ветвей воротной вены
• При цветовой допплерографии определяются острые направленные в обе стороны пики, накладывающиеся на обычное изображение воротной вены
2. Конкременты/сладж внутрипеченочных протоков:
• Эхогенные очаги, отбрасывающие плотную акустическую тень
• В зоне печеночной триады или в полости расширенных внутрипеченочных протоков
3. Кальциноз печеночной артерии:
• Кальцинированная артериальная стенка отображается в виде двойной гиперэхогенной линии, сопутствующей ветвям воротной вены
• Акустические тени различных размеров по всему объему печени
г) Патология. Общая характеристика:
• Этиология:
о Перенесенные ранее вмешательства на желчных путях, ятрогенные причины:
— Эндогенная ретроградная холангиопанкреатография ± сфинктеротомия
— Желчно-тонкокишечный анастомоз
— Наличие внутреннего стента или наружного дренажа желчных путей
о Желчепузырно-тонкокишечный/холедохо-тонкокишечный свищ:
— Затянувшийся острый холецистит ± осложнившийся желчнокаменной непроходимостью
— Перфоративная язва двенадцатиперстной кишки
— Распадающаяся злокачественная опухоль желчевыделительной системы (например, карциномы желчного пузыря)
о Газообразующая инфекция желчных путей:
— Эмфизематозный холецистит
— Острый бактериальный холангит
о Рецидивирующий пиогенный холангит
д) Клинические особенности. Течение и прогноз:
• В большинстве случаев состояние проходит самостоятельно
• Прогноз зависит от этиологии состояния
е) Список использованной литературы:
1. Shah РА et al: Hepatic gas: widening spectrum of causes detected at CT and US in the interventional era. Radiographics. 31 (5): 1403-13, 2011
2. Sherman SC et al: Pneumobilia: benign or life-threatening, i Emerg Med. 30(2):147-53, 2006
3. Okuda К et al: Sonographic features of hepatic artery calcification in chronic renal failure. Acta Radiol. 44(2): 151-3, 2003
4. Rubin JM et al: Clean and dirty shadowing at US: a reappraisal. Radiology. 181(1):2316, 1991
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
Аэробилия желчных протоков что это значит
а) Терминология:
• Определение: газ в желчевыделительной системе, в том числе в желчных протоках или желчном пузыре
• Синонимы: пневмобилия, аэробилия
б) Визуализация газа в желчных протоках:
• Яркие эхогенные очаги, образующие по ходу печеночных триад линейный/ветвящийся рисунок и сопровождающиеся «грязными» тенями/артефактами реверберации
• Чаще всего выявляется в просвете внутрипеченочных желчных протоков, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
• Движения газа, лучше всего заметные после изменения положения тела

(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках. 
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика:
• Газ в воротной вене:
о Ветвящиеся эхогенные фокусы на периферии паренхимы печени в просвете ветвей воротной вены
• Конкременты/сладж во внутрипеченочных протоках:
о Эхогенные очаги, отбрасывающие плотную акустическую тень ± расширенные протоки
• Кальцинаты ветвей печеночной артерии:
о Гиперэхогенные линии, сопутствующие ветвям воротной вены
г) Патология:
• Этиология:
о Перенесенное ранее вмешательство на желчных путях, обычно папиллотомия
о Желечепузырно-тонкокишечный/холедохо-тонкокишечный свищ
о Газопродуцирующая инфекция желчных путей
о Рецидивирующий пиогенный холангит
д) Клинические особенности:
• В большинстве случаев изменения проходят самостоятельно
• Прогноз зависит от этиологии
е) Диагностическая памятка:
• Чтобы убедиться в подвижности газа проведите исследование пациента в положении на спине и в косых положениях
• Более точным методом диагностики является КТ
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
Газ в воротной вене и аэробилия на УЗИ (лекция на Диагностере)
На рентгене, КТ, УЗИ газ в воротных венах и желчных путях (аэробилия, пневмобилия) похожие.
Определите положение газа: мелкие трубчатые структуры на периферии — ветки воротной вены.
Аэробилия расходится лишь центрально (близко воротам) и никогда не приближается к капсуле.
Однако не следует исключать возможность сосуществования газа в воротной вене и аэробилии.
Присутствие большого количества газа в печени прекрасно видно на обычной рентгенограмме.
Критерий газа в воротной вене — ветки высокой прозрачности в поясе 2 см от капсулы печени.
Признак аэробилии — «рогатка» в правой параспинальной зоне, где ЛПП и ППП сливают в ОПП.
При КТ аэробилия имеет склонность к левой доле, так как ЛПП устремляется вертикально вверх.
УЗИ самый чувствительный для газа — эхогенные подвижные включения распущенные лентами.
Газ в желчных путях движется лишь при смене положения, а газ в венах течет сообразно потоку.
Можно увидеть как отдельные эхогенные пузырьки газа поступают в печень по воротной вене.
В медленном потоке воздушные эмболы совершают поступательное «туда-сюда» продвижение.
Если клокочет большое количество внутрисосудистого газа, печень представляется вспененной.
При доплерографиии пузырьки газа родят частые яркие вспышки, спектр смотрится частоколом.
В редких случаях пузырьки газа добираются до печеночных вен и перетекают из печени в НПВ.
Иногда газ достигает камер сердца и аорты, здесь начинается артериальный газовый эмболизм.
Причины газа в воротной вене
Газ в ветвях воротной вены печени обычно принято относить к предвестникам близкой смерти.
Однако чаще бывает при различных состояниях, которые не несут высокого риска летальности.
Наличие газа в воротных венах следует тщательно оценить в системе с клинической картиной.
В большинстве случаев прогноз благоприятный, хирургическое вмешательство не потребуется.
Когда клинические данные указывают ишемию брыжейки, обязательно хирургическое лечение.
Причины газа в ветках воротной вены лучше всего разбить в зависимости от возраста пациента.
При повреждении слизистой кишки газ через мезентериальные вены достигает воротной вены.
Следует искать интрамуральный газ (пневматоз) — основание повреждения слизистой оболочки.
Интрамуральный пневматоз может мимикрировать повышенную эхогенность кишечной стенки.
Их отличают по грязной задней тени, чего не происходит от гиперэхогенной стенки кишечника.
Причины аэробилии (пневмобилии)
Множество причин порождает аэробилию, в неонатальном периоде они возникают очень редко:
Опыт, сын ошибок трудных
Транзиторный газ в воротных венах от перемежающей непроходимости тонкой кишки при грыже.
Жалобы на боль в животе; на УЗИ в печени многие мобильные эхогенные включения — воздух. При ЦДК в воротной вене яркие вспышки отражаются от мобильных пузырьков газа. Спустя два дня печень имеет нормальный вид, газ в воротных венах не определяется.
Берегите себя, Ваш Диагностер!
Механическая желтуха. Рак поджелудочной железы
Механическая желтуха – что это такое?
Так вот, любое препятствие на пути «движения» желчи в кишку и формирует патологическое состояние под названием «механическая желтуха». Желчь начинает накапливаться в желчных протоках и желчном пузыре, увеличивая и расширяя их. Избыток желчи выделяется в кровь, и организм выводит ее другими путями, в том числе почками и кожей. Поэтому одним из начальных признаков механической желтухи является повышение в крови билирубина – желчного пигмента, который является основным компонентом желчи. Так как желчь не поступает в кишечник и не окрашивает кал, тот становится светлым, вплоть до серого цвета. Моча при этом сильно темнеет из-за повышенного выделения билирубина почками. Кожа желтеет, при этом из-за избытка в крови солей желчных кислот может начаться сильный кожный «зуд».
Механическая желтуха: причины возникновения.
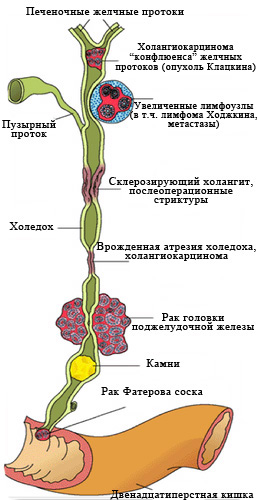
Рис. 2 Наиболее частые причины
возникновения механической желтухи.
Заболеваний, вызывающих нарушение оттока желчи, множество.
От того, является ли причиной злокачественный процесс или другое заболевание (камни, послеоперационные и воспалительные стриктуры, врожденная генетическая патология) принципиально зависят способ лечения, его результат, а также прогноз заболевания (т.е. предполагаемые продолжительность и качество жизни с этим заболеванием и его «излечимость»).
К сожалению, в 40-67% случаев причиной механической желтухи являются опухоли, причем доброкачественными они бывают лишь в 2-3% случаев.
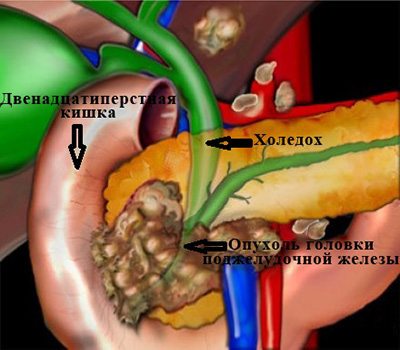
Самая частая причина, с которой приходится сталкиваться врачам – это рак головки поджелудочной железы.
Опухоль сдавливает проток извне, нарушая отток желчи. (рис. 3)
Механическая желтуха при раке поджелудочной железы – способы лечения
поджелудочной железы.
Рассмотреть все возможные виды лечения при различных причинах возникновения механической желтухи в рамках одной статьи невозможно. Поэтому я остановлюсь более подробно на вариантах лечения самой сложной категории больных – со злокачественными образованиями, вызывающими сдавление желчных протоков.
Единственный шанс больных со злокачественным образованием, вызывающим механическую желтуху – это радикальная хирургическая операция (полное удаление или резекция части органа), но возможна она менее чем в 30% случаев. Это происходит оттого, что заболевание развивается очень медленно и начинает «проявляться» уже на далеко зашедшей стадии.
В каждом случае вопрос о возможности полного удаления опухоли решается индивидуально, это зависит от множества факторов: распространенности процесса, возраста больного, наличия сопутствующих заболеваний и т.п. Эти операции считаются одними из самых сложных в современной абдоминальной хирургии и выполняются, как правило, в специализированных отделениях опытными хирургами-онкологами.
Все остальные способы лечения – лучевая, химиотерапия (так называемые БАДы, фито- и гомеопатическую терапию я «лечением» не считаю в принципе) малоэффективны и направлены лишь на замедление роста опухоли и улучшение «качества жизни» пациента.
Чем опасна механическая желтуха?
Как я уже упоминал, основным параметром, который оценивает выраженность механической желтухи, является уровень общего билирубина в крови. Все вышеперечисленные способы лечения, в том числе и радикальное хирургическое вмешательство, за редким исключением, возможны при уровне общего билирубина крови ниже 50-90 мкмоль\л (норма 3-17 мкмоль\л) из-за высокого риска осложнений. Однако видимая желтушность склер и кожи возникает, как правило, при уровне билирубина выше 100-120 мкмоль\л. При уровне выше 300-350 мкмоль\л билирубин начинает проникать через гематоэнцефаличсекий барьер, т.е. поступать в головной мозг и при дальнейшем нарастании вызывает тяжелую интоксикацию, вплоть до летального исхода.
По данным литературы в условиях обструкции желчных путей и их воспаления оперативное лечение является рискованным, сопровождается большим количеством осложнений, а летальность достигает 10-34%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции.
Поэтому одной из первых задач при лечении механической желтухи является снижение уровня билирубина в крови – для лечения интоксикации и подготовки больного для того или иного вида специализированной медицинской помощи (операция, химио- или лучевая терапия).
Выбор метода лечения механической желтухи
Консервативная терапия (внутривенные инфузии препаратов) у больных механической желтухой опухолевого генеза редко бывает эффективна. И на первый план выходят хирургические способы декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
Последний способ на сегодняшний день используется достаточно редко, так как он сопряжен с боʹльшим количеством осложнений. Его применяют при технической невозможности выполнения операции первыми двумя способами или при отсутствии в стационаре специалистов нужного профиля.
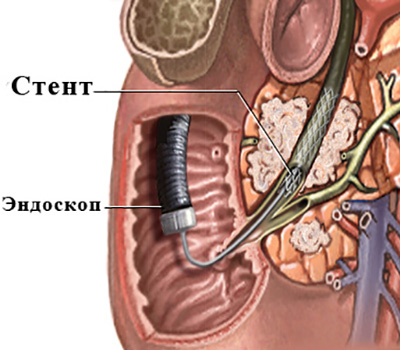
Выбор же между эндоскопическими («ретроградными») (рис.4) или чрескожнымичреспеченочными («антеградными») (рис. 5) методиками при прочих равных, во многом зависит от конкретной ситуации.
Рис. 4 «Ретроградное» стентирование холедоха при помощи
эндоскопа для лечения механической желтухи, вызванной
сдавлением холедоха опухолью поджелудочной железы.
Так, для технической возможности чрескожной пункции под контролем ультразвука необходимым условием является расширение внутрипеченочных желчных протоков. В то же время, применение эндоскопических методик у пациентов, ранее перенесших операцию на желудке или двенадцатиперстной кишке, а также с механической желтухой, вызванной опухолью в «воротах» печени затруднено а, порою, и невозможно.
У 70-80% процентов пациентов с механической желтухой возможно применение обоих способов декомпрессии, и тогда выбор во многом зависит от того, насколько тот или иной способ более распространен в конкретном стационаре (техническая оснащенность, опыт того или иного специалиста, от которого во многом зависит процент успешных вмешательств и количество осложнений).
Механическая желтуха – хирургическое лечение в Санкт-Петербурге
В ГБУЗ «Городская больница №40» реализована возможность оказания неотложной и экстренной медицинской помощи больным с механической желтухой любой этиологии всеми перечисленными способами. Наличие новейшего оборудования и опытных специалистов позволяет обеспечить оказание своевременной высококвалифицированной медицинской помощи этой сложной категории больных.
Подробнее о малоинвазивных методиках чрескожногочреспеченочного дренирования и стентирования желчных протоков для купирования механической желтухи можно узнать из второй части статьи.
Чрескожное чреспеченочное дренирование и стентирование желчных протоков для лечения механической желтухи.
Являясь специалистом-рентгенохирургом, хочу подробнее остановиться именно на методике чрескожной чреспеченочной декомпрессии желчных протоков при злокачественной природе механической желтухи.
Чрескожная чреспеченочная холангиография – условия выполнения, преимущества и недостатки метода.
Необходимым условием для выполнения чрескожной пункции является расширение внутрипеченочных желчных протоков до 3-5 мм. При механической желтухе любой этиологии это явление достаточно распространено, при нарушении оттока желчи, она начинает накапливаться в первую очередь именно в протоках, постепенно расширяя их. Если препятствие (камень или опухоль) не полностью сдавливает холедох, т.е. часть желчи все-таки оттекает в кишку, то этот процесс может занять некоторое время.
Преимущества метода:
Недостатки метода:
В стационаре больные с механической желтухой поступают на отделения хирургии/онкологии. Как правило, операции направленные на декомпрессию желчных протоков являются ургентными – т.е. достаточно срочными, чтобы избежать осложнений, связанных с интоксикацией билирубином, но при этом и не выполняющиеся сразу же при поступлении больного. Обычно у врачей есть 1-3 дня на дообследование пациента – установку причины желтухи (камень, опухоль, стриктура), определение уровня билирубина крови, и др. анализы, которые нужно учитывать при подготовке к операции.
Больному объясняются цели операции, ее риски и возможные осложнения, подписывается добровольное информированное согласие на процедуру. Накануне разрешается легкий ужин, в день вмешательства – голод.
Чрескожное чреспеченочное дренирование при раке поджелудочной железы и желчных протоков.
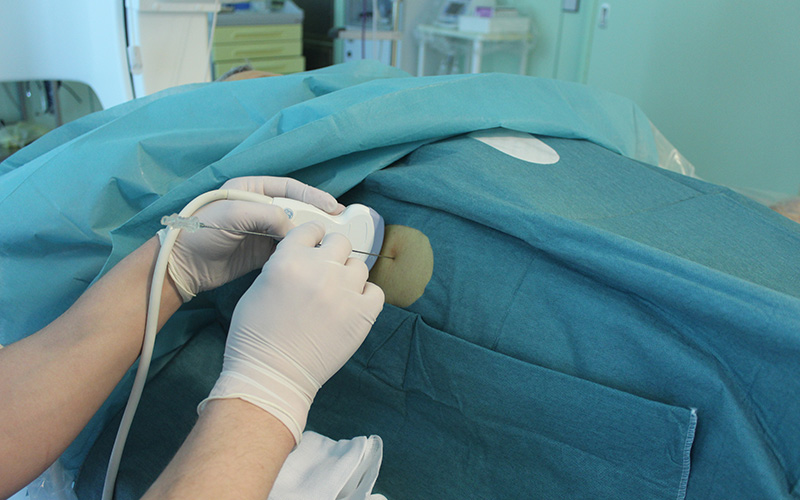
Рис. 2. Пункция желчных протоков под контролем ультразвука справа в 8 межреберьи.
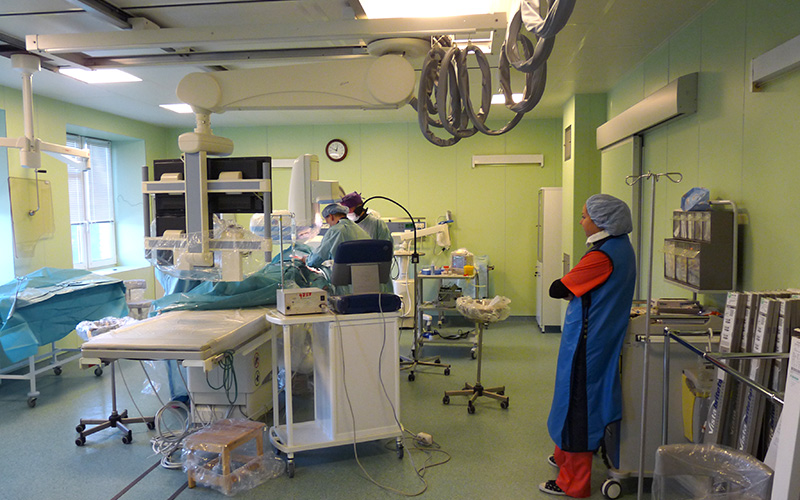
Операции чрескожного чреспеченочного холангиодренирования (ЧЧХД) и стентирования проводятся в специально оборудованной рентгеноперационной.
Вмешательство выполняется под местной анестезией, как правило, 20-30 мл 1% раствора лидокаина. В условиях нашего стационара в операционной всегда находится врач анестезиолог-реаниматолог, который в случае необходимости обеспечивает проведение внутривенной анестезии.
Место пункции выбирается индивидуально, в зависимости от анатомического строения и локализации препятствия. Как правило, доступ к протокам правой доли печени осуществляется из 7-8 межреберья по линии проведенной перпендикулярно от переднего угла подмышечной впадины. Доступ к протокам левой доли – из-под мечевидного отростка.
Правильный выбор доступа в наибольшей степени влияет на безопасность методики.
Как происходит операция дренирования желчных протоков?
После обработки кожи раствором антисептика и анестезии, кожа в месте пункции надсекается скальпелем, для облегчения ввода пункционной иглы. Сама игла имеет диаметр менее 1 мм. Под контролем ультразвука или рентгеноскопии она проводится на глубину в 5-10 см до попадания в расширенный желчный проток.
Через иглу вводится несколько миллилитров неионного йодсодержащего контрастного препарата (омнипак, оптирей). Это делается для того, чтобы убедиться в попадании именно в желчный проток, а не сосуды печени. Через просвет иглы заводится тонкий мягкий проводник диаметром до 0,3 мм, игла извлекается, а по установленному проводнику заводится тонкий пластиковый катетер (диаметр менее 2 мм). Через него вводится 20-30 мл контрастного вещества – выполняется т.н. холангиография.
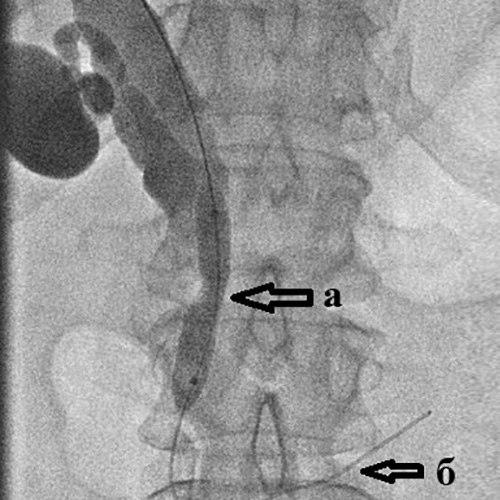
Рис. 3. Чрескожная чреспеченочная холангиография.
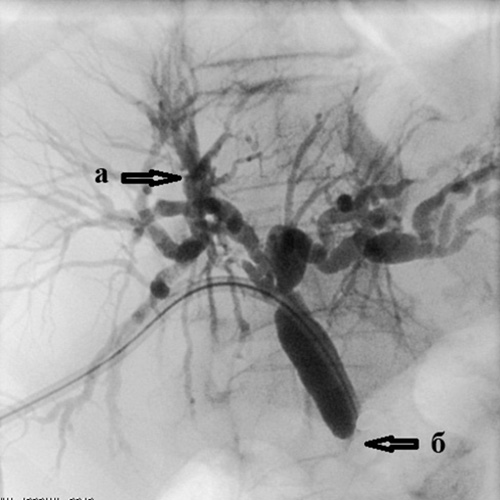
Определяется:
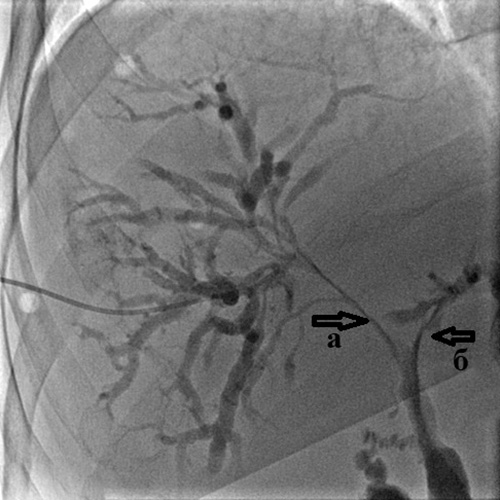
а) выраженное расширение внутрипеченочных желчных протоков;
б) полный блок в дистальной трети холедоха (сдавление опухолью головки поджелудочной железы)
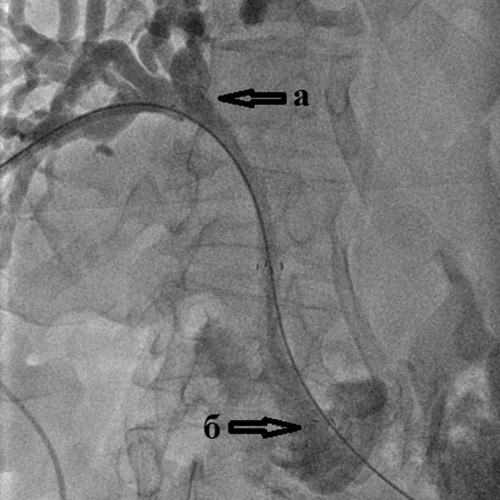
Рис. 4. Холангиография при механической желтухе,
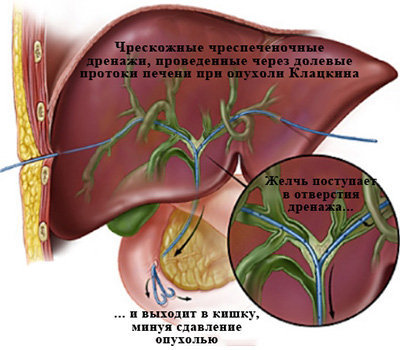
вызванной опухолью Клацкина.
Холангиография при механической желтухе, вызванной опухолью Клацкина.
Определяется выраженное сужение правого (а) и левого (б) долевых желчных протоков
из-за прорастания холангиокарциномы.
Тугое заполнение желчных протоков позволяет с точностью определить уровень
и степень блокирования желчных протоков, степень их расширения, дефекты их заполнения
(видны крупные конкременты ивнутрипросветные опухоли), а также определить тактику
и способ дальнейшего лечения – декомпрессии желчных протоков.
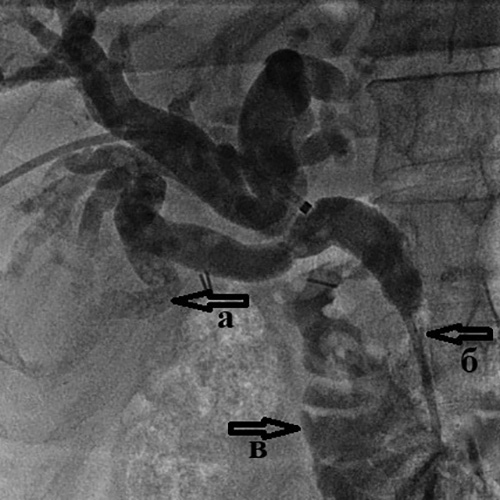
Рис. 5. Холангиография при внутрипеченочном
холангиолитиазе
Холангиография при внутрипеченочном холангиолитиазе:
а) множественные мелкие конкременты (камни) размером до 2-3 мм
внутри расширенных желчных протоков правой доли печени;
б) доброкачественная (поствоспалительная) стриктура терминального отдела холедоха;
в) поступление контрастного вещества в двенадцатиперстную кишку
через установленный чрескожный чреспеченочный дренаж.
Желчь, полученную при первичной пункции желчных протоков,
часто берут на посев и определение чувствительности к антибиотикам.
Это очень способствует борьбе с таким частым осложнением механической желтухи,
как холангит – т.е. воспаление стенки желчного протока.
После определения уровня блока врач при помощи катетеров различной формы и проводников разной жесткости, выполняет реканализацию препятствия (проводник через стриктуру или сдавленный извне холедох проводится в тонкую кишку).
По проводнику в кишку для восстановления оттока желчи заводится пластиковая трубка диаметром около 3 мм с большим количеством отверстий – дренаж.
Он позиционируется таким образом, чтобы дренажные отверстия находились и до и после препятствия. Таким образом, желчь попадает в дренажную трубку до препятствия и выходит из отверстий в кишку уже после него.
На первые 2-3 суток к наружному концу дренажа (в межреберьи) подсоединяется пластиковый мешок. Это позволяет ликвидировать избыток желчи, находящейся в протоках и проконтролировать (вовремя выявить) возможные осложнения, такие как гемобилия – кровотечение в желчные протоки.
Если препятствие пройти не удается, то дренаж оставляется только на наружный отток, чтобы уменьшить уровень билирубина в крови и его токсические эффекты. Желчь в таких случаях больному приходится пить (вместе с соком или водой), так как с ней теряются необходимая жидкость и микроэлементы, которые необходимы и без того истощенному организму. Через несколько дней, когда проходит воспаление и отек стенки желчных протоков, как правило, предпринимается повторная попытка прохождения препятствия. После установки дренажа в нужной позиции он фиксируется к коже швом, что снижает риск его смещения.
Лечение после снижения уровня билирубина. Уход за дренажем желчных протоков.
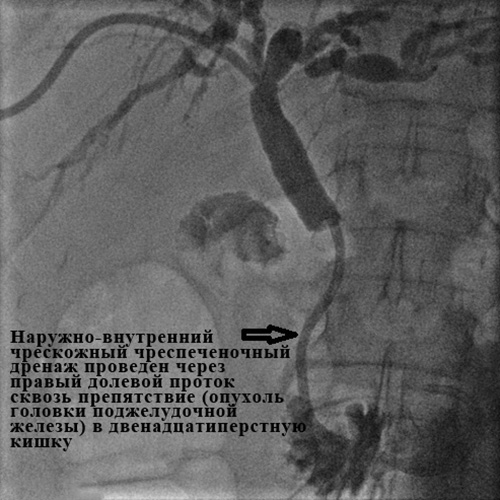
Рис. 7. Наружно-внутреннее чрескожное чреспеченочное холангиодренирование.
Успех дренирования во многом зависит от наличия в стационаре всего спектра инструментария и опыта хирурга, выполняющего вмешательство. В нашем отделении успех наружно-внутреннего дренирования с восстановлением нормального пассажа желчи в кишку составляет 98-99%.
Однако, даже само наличие у больного длительное время инородного тела, пусть даже тонкой пластиковой трубки без мешка, вызывает психологический дискомфорт и снижает качество жизни. Сам по себе, дренаж может смещаться, быть причиной воспаления при попадании пищи через его отверстия из кишки в желчные протоки; возможно «подтекание» желчи через наружный канал дренажа и пачкание одежды.
Стентирование желчных протоков при механической желтухе.
Для того, чтобы избежать этих осложнений, у больных с неоперабельным злокачественным процессом (в некоторых случаях и при других причинах механической желтухи) была разработана операция стентирования желчных протоков. По сути, она является логическим продолжением операции дренирования, и, по-возможности, выполняется стабильным больным с удовлетворительным прогнозом по выживаемости.
Стентирование желчных протоков обычно осуществляется через 1-4 недели после операции дренирования, после оценки динамики снижения уровня билирубина и подготовки больного. Выполняется она через тот же доступ – через уже имеющийся дренаж в кишку заводится тонкий проводник, после чего дренажную трубку убирают. По этому проводнику заводится специальный баллон, который позиционируют внутри стриктуры (доброкачественной или злокачественной), и открывают на минуту для «пластики» общего желчного протока – т.е. расширения его для возможности проведения в него сетчатой металлоконструкции – стента.
Диаметр раскрытого баллона составляет 6-8мм. Баллон сдувается и удаляется, а по тому же проводнику заводится стент.
 |  |  |
| Рис. 8. Стент желчных протоков | Рис. 9. Баллонный катетер для «пластики» стриктур холедоха. | Рис. 10. Баллонная пластика злокачественной стриктуры холедоха перед проведением стента. Баллон, диаметром 6мм (а) раскрыт на проводнике (б) в области стриктуры. |
Размер стента определяют заранее, по данным выполненной холангиографии. Большинство современных стентов имеют покрытие из специального материала (снаружи выглядит как ткань). Такие стенты называются «графтами» и имеют гораздо меньший процент «прорастания опухоли» через него – а значит и рецидива механической желтухи.
Стент (как и баллон) свернут на специальной системе доставки, которая является достаточно тонкой, и не требует дополнительного расширения канала, в котором ранее находился дренаж.
Стент заводится и открывается таким образом, чтобы перекрыть стриктуру, но не перекрыть при этом остальные желчные протоки.
 |  |
| Рис. 11. Стент-графт с политетрафторэтиленовым покрытием для стентирования желчных протоков. | Рис. 12. Стент-графт установленный в холедох от места слияния долевых желчных протоков (а) до двенадцатиперстной кишки (б) для лечения механической желтухи, вызванной метастазами рака толстой кишки в ворота печени. |
При необходимости, в момент раскрывания баллона и стента используют добавление внутривенной анестезии. После установки стента за больным наблюдают несколько дней в условиях хирургического отделения, затем, убедившись в отсутствии осложнений, выписывают для продолжения лечения (химиотерапия, лучевая терапия, фотодинамическая терапия) в специализированном учреждении или по месту жительства (симптоматическая терапия).
Механическая желтуха – цена операции, где делают дренирование и стентирование желчных протоков.
В большинстве стационаров Санкт-Петербурга, малоинвазивные операции выполняются платно, т.к. требуют достаточно дорогостоящего расходного материала и наличия опытных специалистов.
В СПБ ГБУЗ «Городская больница №40» для жителей Санкт-Петербурга предусмотрена возможность проведения таких операций бесплатно, по талонам на оказание высокотехнологичной специализированной медицинской помощи в рамках программы ОМС.