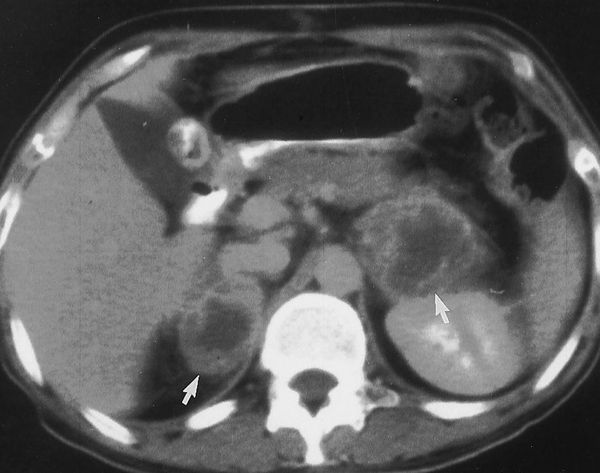
актг низкий что делать
Дефицит ( недостаточность ) АКТГ
Дефицит адренокортикотропного гормона ( АКТГ) возникает в результате снижения или отсутствия продуцирования этого гормона гипофизом. Снижение концентрации АКТГ в крови приводит к уменьшению секреции гормонов надпочечников, что приводит к недостаточности надпочечников (гипоадренализм). В свою очередь, недостаточность надпочечников приводит к потере веса, отсутствию аппетита (анорексия), слабости, тошноте, рвоте и низкому артериальному давлению (гипотонии).
Дефицит АКТГ может быть врожденным или приобретенным, а его проявления клинически неотличимы от дефицита глюкокортикоидов. Возможны низкие уровни сахара в крови и гипонатриемия; однако уровни калия в крови обычно нормальны, так как пациенты испытывают недостаток в глюкокортикоидах, а не в минералокортикоидах из-за неповрежденной системы «ренин-ангиотензин-альдостерон». При этом уровень кортизола надпочечников является аномально низким.Концентрации 17-гидроксикортикостероидов и 17-кетостероидов, из коры надпочечников, также имеют аномально низкий уровень в моче. В отличие от болезни Аддисона, пигментация кожи обычно остается нормальной. Психопатологические симптомы могут варьировать от депрессии до психоза.
Точная причина (ы) дефицита АКТГ остается неизвестной и могут касаться как гипоталамуса, так и гипофиза. Кроме того, существует врожденная форма дефицита АКТГ, которая отслеживается по мутации гена T-box 19 ( TBX19 ) (также называемого TPIT) на длинном плече хромосомы (1q23-q24) и ген кортикотропин-релизинг гормона ( CRH ) на длинном плече восьмой хромосомы (8q13). Предполагается, что модель наследования является аутосомно-рецессивной.
Симптомы дефицита АКТГ чаще всего встречаются у взрослых, но расстройство также может быть диагностировано и в период младенчества. Расстройство возникает, как у мужчин, так и у женщин в равных пропорциях.
Что такое надпочечниковая недостаточность (гипокортицизм)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зотовой Ю. А., эндокринолога со стажем в 24 года.
Определение болезни. Причины заболевания
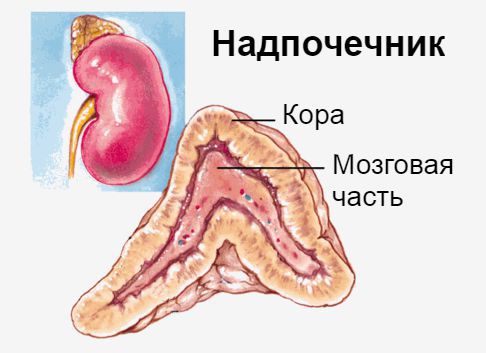
Надпочечники — это эндокринные железы. Их внутренняя (мозговая) часть производит гормон адреналин, который мобилизует все защитные силы организма. Наружная часть надпочечников — кора — вырабатывает кортикостероиды:
Причины первичной надпочечниковой недостаточности:
1. Нарушение развития надпочечников:
2. Деструкция надпочечников (разрушение):
3. Нарушения стероидогенеза (образования стероидов):
Причины вторичной и третичной надпочечниковой недостаточности:
1. Врождённый вторичный гипокортицизм.
2. Деструкция гипоталамо-гипофизарных структур:
Симптомы надпочечниковой недостаточности
Часть симптомов недостаточности маскируется под синдром хронической усталости: необъяснимая утомляемость, отсутствие бодрости в утренние часы. Человек начинает хуже переносить физические нагрузки, самочувствие становится лучше в горизонтальном положении. Астению сопровождает раздражительность, нетерпимость, проблемы с памятью.
Нарушается работа желудочно-кишечного тракта: снижается аппетит вплоть до полного отсутствия, возникает тошнота, рвота, боли в животе. Уменьшение массы тела связано с ухудшением аппетита, нарушением всасывания в кишечнике, обезвоживанием.
При дефиците надпочечниковых андрогенов у женщин снижается либидо, оволосение в подмышечной впадине становится скудным.
В ситуации стресса, острой инфекции, операции значительно повышается потребность организма в гормонах коры надпочечников, поэтому в таких случаях состояние может значительно ухудшиться из-за декомпенсации надпочечниковой недостаточности — опасного для жизни нарушения работы надпочечников, при котором у организма исчерпаны возможности механизмов приспособления. Обращают на себя внимание необычно быстрая утомляемость и чрезмерная усталость, головокружение, очень низкое артериальное давление, тяга к солёной пище, плохой аппетит, тошнота, рвота, понос (диарея), боли в животе, мышечная слабость, похудание без видимых причин, снижение настроения.
Патогенез надпочечниковой недостаточности
Глюко- и минералокортикоиды участвуют в белковом, углеводном, жировом и водно-электролитном обмене. Поэтому при их нехватке данные процессы нарушаются и снижается артериальное давление.
Дефицит альдостерона — естественного минералокортикоида — становится причиной выраженных сердечно-сосудистых нарушений из-за снижения реабсорбции (обратного всасывания) Na+ в почках. В связи с этим уменьшается объём циркулирующей крови и снижается артериальное давление вплоть до шока. При повышении уровня калия нарушается сердечный ритм и развиваются миопатии — заболевания, проявляющиеся мышечной слабостью. При снижении реабсорбции Na+ в кишечнике возникает целый каскад симптомов нарушения пищеварения, таких как боли в животе, нарушение всасывания.
Дефицит андрогенов, которые вырабатывают надпочечники, усиливает процессы распада сложных веществ в организме и повышает уровень остаточного азота.
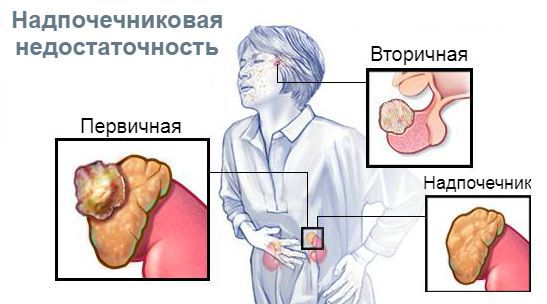
Отличия центральных форм гипокортицизма от первичного:
Классификация и стадии развития надпочечниковой недостаточности
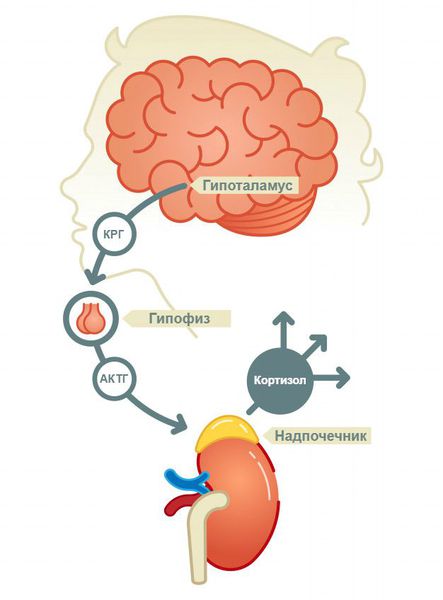
В зависимости от уровня поражения гипоталамо-гипофизарно-надпочечниковой системы различают три вида надпочечниковой недостаточности:
По клиническому течению выделяют два вида надпочечниковой недостаточности:
При заместительной гормонотерапии первичного хронического гипокортицизма лечащий врач подбирает своему пациенту дозу глюкокортикоидов для возмещения недостающих гормонов, причём важно, чтобы в итоге уровень гормонов был строго в норме — не меньше и не больше.
Если лекарства полностью возмещают дефицит и не дают избытка гормонов в организме, то пациент чувствует себя гораздо лучше. Это означает, что заболевание не излечено раз и навсегда, так как оно хроническое, но находится в фазе компенсации.
Осложнения надпочечниковой недостаточности
Диагностика надпочечниковой недостаточности
Иногда при частичном поражении надпочечников эти показатели остаются в пределах нормы. Чтобы получить более надёжный результат, исследовать функцию коры надпочечников лучше с помощью стимулирующих тестов. Данный этап необходим, если по результатам клинико-лабораторного обследования не удалось однозначно подтвердить наличие надпочечниковой недостаточности.
Лечение надпочечниковой недостаточности
Лечение надпочечниковой недостаточности жизненно необходимо. Оно направлено на ликвидацию процесса, который вызвал поражение надпочечников, и на замещение дефицита гормонов и электролитов.
Все перечисленные препараты всегда нужно принимать строго в определённое время. Пропуск приёма лекарств может быть очень опасен. Если по какой-то причине приём был пропущен, обязательно нужно принять ту же дозу препарата позже или увеличить дозу вдвое.
Если пациенту с недостаточностью предстоит операция, то нужно обязательно обсудить с лечащим врачом изменение дозы: она будет зависеть от сложности вмешательства.
Прогноз. Профилактика
При своевременной диагностике заболевания и адекватном лечении прогноз для жизни благоприятный.
Пациент с этой болезнью может делать всё: учиться, работать, заниматься спортом, иметь семью, как и все здоровые люди. Для этого нужно соблюдать простые правила:
1. Важно всегда иметь при себе информационную карточку. В ней должно быть указано следующее: «У меня надпочечниковая недостаточность. Если я без сознания или у меня судороги, рвота, бред, мне нужно СРОЧНО сделать инъекцию гидрокортизона 100 мг внутримышечно или внутривенно. Промедление опасно для жизни». Также в карточке нужно указать телефон, по которому можно связать с родственниками или лечащим врачом. Эта информация крайне важна для людей или врачей, которые будут помогать в экстренной ситуации.
Гормональная азбука. Как влияют на нас пролактин, кортизол и тиреотропный гормон
Мы погружаемся в мир гормонов — самый нестабильный и, тем не менее, важный фактор нормального функционирования любого организма. Сегодня врач-эндокринолог Ольга Пенкрат простым языком рассказывает про такие сложные гормоны, как пролактин, кортизол и тиреотропный гормон.
— Что такое гормоны?
— Это биологически активные вещества различной природы, которые вырабатываются или синтезируются железами внутренней секреции либо тканями в кровеносную или лимфатическую систему и оказывают воздействие на органы-мишени.
Тиреотропный гормон
— Наверное, один из самых часто сдаваемых (касается и мужчин, и женщин). При этом большинство людей уверено, что этот гормон вырабатывается в щитовидной железе. Но это не так.
Тиреотропный гормон выделяется в гипофизе головного мозга и регулирует работу щитовидной железы по принципу отрицательной обратной связи. Проще говоря — если снижается уровень гормонов в щитовидной железе (тироксина, трийодтиронина), то автоматически повышается уровень тиреотропного гормона. И наоборот.
Порекомендовать сдать ТТГ можно людям с наличием симптомов нарушения функции щитовидной железы, если есть изменения в щитовидной железе по данным УЗИ, женщинам, планирующим беременность и уже беременным — в первом триместре, женщинам и мужчинам, страдающим бесплодием, при возникновении аритмий — перед началом лечения аритмий амиодароном.
Повышенный уровень тиреотропного гормона
— Если уровень этого гормона высокий — у человека развивается гипотиреоз:
При недостатке этого гормона возможны следующие клинические проявления:
Проблема может скрываться под самыми разными масками, поэтому нужно обращаться к врачу и выяснять конкретную причину.
Важно!
— Гипотиреоз у женщин может приводить к нарушениям менструального цикла. Как у мужчин, так и у женщин происходит снижение либидо.
Кроме того, есть еще субклинический гипотиреоз, который в подавляющем большинстве случаев вообще не имеет проявлений.
При подозрении на гипотиреоз необходимо сдать ТТГ, дальнейшая тактика зависит от уровня гормона.
Пониженный уровень тиреотропного гормона
— Недостаточность этого гормона (гипертиреоз) встречается реже, но влечет за собой серьезные последствия вплоть до срыва сердечного ритма и развития фибрилляции предсердий (если долго не принимать никаких мер).
Чаще всего люди сами быстро замечают, что с организмом что-то не так, ведь симптомы достаточно яркие:
При подозрении на гипертиреоз сдается анализ крови на ТТГ. Если ТТГ снижен, дополнительно сдаются анализы на гормоны щитовидной железы (Т3 и Т4 свободные). Далее пациенту необходимо обратиться к врачу для дальнейшего дообследования и лечения.
Пролактин
— Также вырабатывается гипофизом головного мозга. У женщин он обеспечивает рост и формирование молочных желез в период полового созревания, подготовку молочной железы к лактации во время беременности, подготовку слизистой оболочки матки к имплантации оплодотворенной яйцеклетки, участвует в регуляции менструального цикла (созревании яйцеклетки, продукции эстрогенов в яичниках, овуляции, продукции прогестерона).
У мужчин гормон участвует в регуляции синтеза андрогенов в яичках, поддерживает подвижность сперматозоидов, фертильность.
Как у мужчин, так и у женщин влияет на жировой обмен, оказывает иммуностимулирующее действие.
Существует физиологическая гиперпролактинемия, то есть не связанная с наличием патологии. К ней можно отнести: беременность и лактацию, стресс, половой акт, физические нагрузки. Прием некоторых лекарственных средств также приводит к гиперпролактинемии, например, антидепрессанты.
Повышенный уровень пролактина
— Чаще всего пациенты переживают именно по поводу этого показателя. Но далеко не всегда требуется лечение.
Кстати, первое, что нужно выяснить прежде, чем паниковать, при каких условиях гормон был сдан. Потому что, если тому предшествовала физическая активность, интимная близость, прием антидепрессантов, оральных контрацептивов, результаты будут неточными. Всегда интересуйтесь у врача, как правильно сдавать любые анализы.
Другой вопрос, если есть какая-то проблема. При гиперпролактинемии могут встречаться следующие симптомы: нарушение менструального цикла, галакторея, повышение массы тела, избыточный рост волос на теле, у мужчин – снижение либидо, эректильная дисфункция, гинекомастия.
Пониженный уровень пролактина диагностической ценности не имеет. Разбирается в исключительных случаях.
Кортизол
— Знаменитый гормон стресса вырабатывается в надпочечниках, контролируется гормоном АКТГ (адренокортикотропный гормон). Оправдано проверять уровень этого гормона лишь при подозрении на его избыток либо недостаток.
Пониженный уровень кортизола
— Клинические проявления возможной недостаточности:
Повышенный уровень кортизола
При проявлении избытка кортизола имеет значение сочетание признаков:
Просто так анализ крови на кортизол сдавать не стоит. Тем более, этот метод исследования кортизола малоинформативный, так как кортизол обладает большой вариабельностью в течение дня. Советуйтесь с врачом.
Дисфункция надпочечников. Человек Уставший, продолжение.
Дисфункция – это как предболезнь. Заболевание еще не развилось, а жалобы есть, но они стертые, поэтому человеку плохо, но он не может понять, что с ним и с каким органом это состояние связать.
В современном обществе формируется неправильная тенденция социального поведения. Тебя постоянно подгоняют «еще, еще. больше работай, будь успешным, делай карьеру, но не забудь про семью, роди 2-3 детей (надо поднимать демографию страны), имей хобби, выучи языки, имей 2 образования, занимайся спортом, путешествуй, не забывай посещать театр (для кого-то ночной клуб, дискотеку), води машину и т.д.»
И как, скажите мне, человеку выдержать такой прессинг? Ни малейшего времени на передышку, на созерцание. Резервы организма ИМЕЮТ ПРЕДЕЛ, и у каждого свой срок «до срыва». И этим пределом часто является истощение функции надпочечников, одного из важнейших эндокринных органов.
Какими же симптомами дисфункция надпочечников может выражаться: (симптомы могут быть разной степени выраженности от минимальных до максимальных)
Как проверить работу надпочечников?
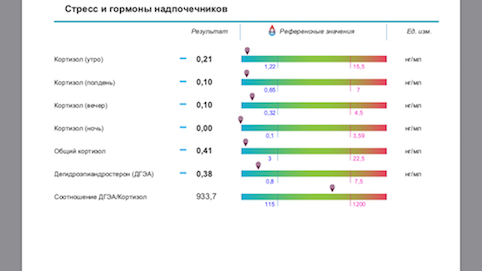
До 2015 года основным способом были: анализ крови на кортизол, АКТГ по часам 8:00- 24:00 (или еще промежуточно 13:00) и сбор суточной мочи на кортизол, кровь на ДГА-С. Это было крайне неудобно. Ни одна лаборатория, кроме расположенных в стационаре, кортизол в 24:00 не брала. А без этого показателя оценить функцию надпочечников правильно не возможно. Собирать суточную мочу не все соглашались, очень трудоемко и может быть не так достоверно.
С 2015-2016 года появился метод оценки кортизола слюны.
Собирается суточный профиль слюны на кортизол по 4 точкам 8:00- 13:00 и 17:00- 24:00.
Ниже привожу материал лаборатории «CHROMOLAB» по исследованию состояния надпочечников и его интерпретации.
«Организм человека постоянно подвергается воздействию различных факторов внешней и внутренней среды. Это могут быть абиотические факторы, такие как холод, жара, атмосферное давление, влажность, недостаток кислорода. Избыток или дефицит поступающих в организм веществ (белков, углеводов, липидов), недостаток витаминов и микроэлементов, вирусная или микробная инфекция, токсины также оказывают определенное влияние. Негативные последствия имеют вредные привычки, физическая перегрузка, переедание, гиподинамия, нарушение ритма сна и бодрствования. Кроме того, к серьезным стрессорам относят техногенные и психологические воздействия: переизбыток компьютерной и телевизионной информации, монотонный труд, конфликты, чрезмерную рабочую нагрузку, эмоциональное истощение, завышенный уровень ответственности, общую неудовлетворенность и прочее. Все эти и многие другие причины ведут к постоянному напряжению физиологических резервов организма, который вынужден приспосабливаться (адаптироваться) к этим факторам или защищаться. Если воздействия носят интенсивный, внезапный или незнакомый («новый») характер, то организм отвечает на них универсальной (в формате «скорой помощи») физиологической реакцией, называемой СТРЕССОМ (стрессорной реакцией). Стрессорная реакция не связана с положительным или отрицательным восприятием внешних раздражителей, с которыми сталкивается человек. Она необходима для скорейшей адаптации организма с целью его защиты от гибели. Стресс – это защитная реакция организма. Однако длительная стрессорная реакция приводит к избыточному нерегулируемому ответу организма на повреждающий фактор и обратному эффекту. Вместо защитных процессов активируются деструктивные, что может стать пусковым механизмом для развития патологических состояний: сахарного диабета, тромбозов, инсультов, инфарктов, аритмии, бесплодия, эректильной дисфункции, аллергии, онкологических заболеваний, иммунодефицитов, ранней менопаузы, остеопороза, гипотиреоза, бессонницы, депрессии, ожирения, анорексии и многого другого. Стресс инициирует различные патологические состояния, и это зависит от провоцирующих факторов внешней и внутренней среды.»
Стадийность стрессорных реакций. Выделяют три стадии стресса (согласно Г. Селье):
Глубокое понимание механизмов регуляции стресса стало возможным благодаря исследованию процессов синтеза, обмена и метаболизма стероидных гормонов коры надпочечников: кортизола и дегидроэпиандростерона (ДГЭА), которые регулируют реализацию стрессорной реакции.
Согласно современным исследованиям, физиологический смысл этого феномена заключается в том, что ДГЭА – это мощный естественный антиглюкокортикоид, противостоящий кортизолу, уровень которого резко повышается при любом стрессе. Известно, что отношение ДГЭА к кортизолу следует рассматривать как ключевой маркер устойчивости организма к любому стрессу, для обеспечения которой в целях адекватной защиты в организме всегда должен превалировать уровень ДГЭА.
Оценку суточного ритма секреции кортизола по его концентрации в слюне (4-кратное определение в течение дня в разных порциях слюны) применяют для отличия стрессорной реакции от иных патологических состояний, связанных с дисфункцией секреции стероидных гормонов.
Оценка проводится только врачом.
Известно, что уровень кортизола – величина непостоянная, и он подвержен колебаниям в течение суток.
С 7 до 9 часов утра концентрация кортизола максимальна, в связи с чем утренний уровень этого гормона считается хорошим индикатором для определения функционального состояния надпочечников.
С 11 часов утра до 13 часов дня концентрация кортизола возвращается к среднему значению, что служит показателем адаптивной функции надпочечников.
С 15 до 17 часов дня уровень кортизола постепенно опускается.
С 22 часов вечера до полуночи концентрация гормона находится на самом низком уровне, что отражает нормальную надпочечниковую функцию.
Такое развернутое исследование надпочечников поможет определиться с диагнозом, нет ли здесь дебюта надпочечниковой недостаточности или это просто дисфункция и определиться с лечебной тактикой. Ведь кому-то надо будет отдохнуть и правильно питаться. А кому-то понадобится подобрать препараты гормонов надпочечников сроком от 1,5-3-х месяцев до пожизненной терапии при выявленной надпочечниковой недостаточности. Радует то, что надпочечниковая недостаточность встречается очень редко.
НО очень часто встречается дисфункция.
Особенную благодарность в идее составления этой статьи выражаю своему учителю Гострому Андрею Владимировичу.
Первичная надпочечниковая недостаточность
Общая информация
Краткое описание
Первичная надпочечниковая недостаточность
Возрастная категория: дети
Год утверждения: 2016 (пересмотр каждые 5 лет)
Надпочечниковая недостаточность (НН) – синдром, обусловленный дефицитом синтеза и секреции кортизола в коре надпочечников.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Клиническая картина
Cимптомы, течение
Диагностика
Определение конкретной нозологической формы надпочечниковой недостаточности позволяет предсказывать течение заболевания, вероятность появления патологии других органов и систем и определять тактику лечения пациента. Установление генетического дефекта при наследственных формах гипокортицизма дает возможность определить риск рождения больных детей в семье пациента, проводить пренатальную диагностику, а в некоторых случаях и пренатальное лечение плода [BIII].
Таблица 3. Оценка уровня базального кортизола [BIII].