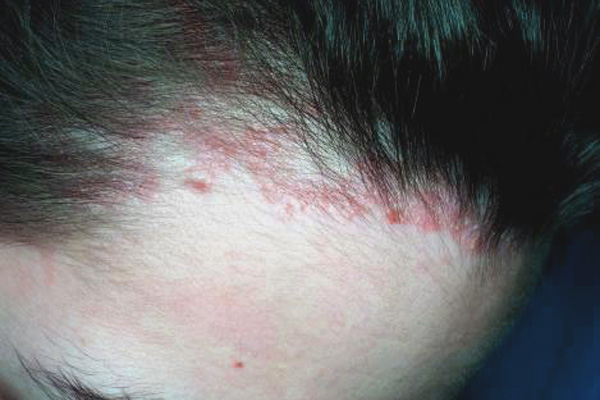
аллергия на кератиновое выпрямление на коже что делать в домашних
Кератиновое выпрямление волос: вред или польза
Кератиновое выпрямление волос – это процедура, которая подарит невероятный блеск, гладкость и шелковистость вашим волосам. Специальные составы, содержащие кератин и шелк, при термическом воздействии проникают в поврежденные участки волос и насыщают их.
Кератиновое выпрямление волос довольно популярно у женщин, потому что не только придает волосам дополнительное сияние и красоту, но и заботится о них.
Что такое креатиновое выпрямление?
Кератин – это особый белок, из которого на 85% состоит волос человека. Если организм самостоятельно не синтезирует необходимое количество такого белка, то волосы становятся ослабленными, тусклыми, ломкими. Тогда на помощь приходят дополнительные кератиносодержащие средства по уходу за волосами. Их действие основано на том, что кератин встраивается в поврежденные участки волос и заполняет их, возвращая волосам красоту и энергию.
Кератиновое выпрямление волос идеально подойдет девушкам с вьющимися и кудрявыми волосами, обеспечив им идеальную ровность без дополнительных укладок и утюжков, а также тем, чьи волосы повреждены, ослаблены и потеряли жизненную силу и здоровый привлекательный вид.
Кератиновое выпрямление волос занимает от 1,5 до 3 часов. На время процедуры влияет длина и густота волос. Сначала мастер специализированным шампунем, который раскрывает чешуйки волос, очищает волосы и кожу головы. Далее он сушит волосы и расчесывает их. После этого он наносит специальный кератиновый состав и термически обрабатывает волосы утюжком при высокой температуре. В некоторых случаях, при использовании определенных марок кератиновое выпрямление волос завершается повторным мытьем головы и сушкой феном.
Плюсы кератинового выпрямления волос
Кератиновое выпрямление волос имеет целый ряд плюсов:
Существует ряд рекомендаций, которые необходимо соблюдать до и после проведения процедуры:
Как ухаживать за волосами после кератинового выпрямления?
Необходимо подобрать качественный постоянный уход, в первую очередь шампунь. Справиться с этой задачей Вам поможет Ваш мастер. Он порекомендует средства по уходу за волосами с учетом вашего типа волос и их структуры. Любые маски для волос лучше всего использовать не ранее, чем через 2-4 недели. Делайте выбор в пользу масок профессиональных марок, в составе которых есть кератин.
Также необходимо отказаться от жестких резинок и заколок для волос, так как они могут сильно повреждать волосы. В течение 1-2 месяцев после того, как вы сделали кератиновое выпрямление волос, не стоит посещать сауну или баню, чтобы продлить эффект от процедуры как можно дольше – высокая влажность способствует быстрому вымыванию белка из волос.
Кератиновое выпрямление волос не относится к домашним процедурам, лучше всего ее доверить опытному мастеру в салоне. Если вы решили сделать кератиновое выпрямление волос, наши специалисты с радостью помогут Вам в этом.
Записаться на такую процедуру можно по телефонам: 277-52-52, 277-53-53
Кератиновое выпрямление и то насколько оно опасно?
Кератиновое выпрямление-восстановление волос — это лучшая процедура ухода за волосами. Благодаря этой процедуре можно избавиться от кудрей, пушистости, ломкости и тусклости волос, а также против сечения кончиков. Кератиновое восстановление волос облегчает вашу жизнь тем, что избавляет вас от постоянных и долгих укладок. После процедуры ничего особенного не нужно делать: помыли голову безсульфатным шампунем и посушили феном. Всё! И Ваши волосы выглядят шикарно несколько месяцев.
Кератиновое выпрямление опасно для здоровья или нет
— Как кератин влияет на волосы?
Воздействие кератина на волосы таково: составы, которые содержат масла, кератин и всевозможные экстракты растений «проникают» в волос, наполняют пустоты в структуре волоса, питают волос. Утюжком все составы как бы «запечатываются» и остаются в волосах от двух до шести месяцев в зависимости от структуры и качества волос. Так же в зависимости от выбранного состава.
Кератиновое выпрямление восстановление волос — безопасно!
— Кератин же содержит формальдегид, это опасно? Кератин сжигает волос?
Или же о кератиновом восстановлении волос отзываются плохо те, кто попал в руки мастерам — рукожопам неумехам (у которых руки действительно из пятой точки). Благодаря таким рукожопам мастерам и их халатному отношению к технологии проведения процедуры у клиентов портятся волосы. А все почему? А потому, что технология кератинового восстановления волос была нарушена, волосы не досушили после нанесения кератина, далее начали работать утюжком при слишком высокой температуре и поэтому волосы начали буквально «кипеть» (вода кипит, имеется ввиду вода на волосах, которые были полностью не досушены — прим. ред), а за ним начался процесс разрушения волос. Клиент вышел с «красивыми» волосами от мастера, а в этот момент идет процесс разрушения волос.
Или жалобы поступают от людей — все умеющих, все знающих, которые сами покупают составы для кератинового выпрямления-восстановления волос и делают кератин дома, а после неудачной процедуры начинают писать по пабликам/группам/форумам/на страницах мастеров в инстаграмме о том, что кератин ваш говно плохой и волосы у меня теперь от него говно плохие. И таких людей много, очень много.
UPD.: На днях вышла моя новая статья, о CocoChoco и CocoChoco Gold — в ней я рассказываю о данных составах и о количестве формальдегида в них. Рекомендую:)
Кератиновое выпрямление волос до и после.
Ежедневно получаю сообщения с вопросами:
— «А как мне самой себе сделать кератиновое выпрямление волос в домашних условиях?»
— «Где заказать состав для кератина?»
— «Хочу дома делать кератиновое выпрямление волос, для своих клиентов. Можно этим заниматься дома?»
Нельзя! Кератиновое выпрямление должен делать только профессиональный мастер. И только в салоне красоты! И точка!
Далее поговорим о самом важном моменте при выполнении процедуры кератинового восстановления волос.
После кератинового восстановления, ваши волосы будут ИДЕАЛЬНЫ!
ПРИНЦИПЫ ТЕХНОЛОГИИ КЕРАТИНОВОГО ВЫПРЯМЛЕНИЯ-ВОССТАНОВЛЕНИЯ ВОЛОС
— Волосы моются 2-3 раза специальными шампунями глубокого очищения перед кератиновым выпрямлением волос. У каждой марки состава для кератинового восстановления волос свой специальный шампунь.
— После мойки, волосы высушиваются на сто (!) процентов! Исключение составляет ботокс для волос.
— Кератиновый состав, по технологии, наносится по всей длине волос. На корни кератиновый состав, НЕ наносим!
— Выжидаем нужное время для более глубокого проникновения кератинового состава в волосы (у каждой марки кератина свое время выдержки, читаем инструкцию — прим.ред).
— Полностью высушиваем волосы. На 100%!
— Выпрямляем волосы по технологии утюжком, при определенной температуре, в зависимости от марки и состава кератина (читаем внимательно инструкцию).
Выполнив все пункты, обозначенные выше — вы получите волосы своей мечты! Ваши волосы будут идеальными!
Кератиновое выпрямление-восстановление волос. До и после.
ПО ПОВОДУ СОДЕРЖАНИЯ И ОПАСНОСТИ ФОРМАЛЬДЕГИДА
Сейчас очень много разновидностей составов, только у нас в Студии Красоты Грива производится работа на нескольких составах: kerarganiC 3 вида, cocochoco 2 вида, Tokyo honma 4 вида.
И в каждом из них разный состав. Где-то 0% содержания формальдегида, где то 0,05%, и максимальное 0,09%. Допустимая норма содержания формальдегида в любых составах 0,2% является безопасной для любого организма. В кератиновых составах содержание в 2, а то и 3 раза ниже допустимого. Вот и думайте чем это опасно, а я вам скажу — ничем. Кератиновое выпрямление более чем безопасная процедура. И приятная.
К слову будет сказано — составы CocoChoco и CocoChoco GOLD НЕ СОДЕРЖАТ формальдегида! Данные составы для кератинового выпрямления волос полностью безопасны!
Кератиновое выпрямление волос до и после.
КАКОЙ КЕРАТИНОВЫЙ СОСТАВ ВЫБРАТЬ И В ЧЕМ ИХ ОТЛИЧИЕ
Есть огромное множество кератиновых составов, все имеют практически одно действие, но с маленькими отличиями.
COCOCHOCO.
Самый доступный по деньгам вариант. После выполнения, голову не моем в течение двух суток, не заплетаем и не закалываем волосы. Кератин очень качественный, результат сохраняется от двух до четырех месяцев. Полностью отсутствует формальдегид в составе.
KERARGANIC.
KerarganiC имеет 3 состава:
— Первый состав не содержит формальдегида, подходит беременным, кормящим, а также детям. Не имеет испарения и запаха. Подходит для всех типов волос. Кроме свойства выпрямления, питает волосы маслами и всевозможными экстрактами и вытяжками из растений. Придает блеск, запечатывает сеченые концы. Волосы можно мыть сразу же после процедуры.
— Второй состав более сильный, 0.02% содержания формальдегида. Подходит для всех типов волос. Приятно пахнет какао. Содержит в своем составе кератин, какао, масло органы, жожоба и экстракт пшеницы. Выпрямляет волосы, придает шикарный блеск и убирает сеченые кончики. Так же прекрасно справляется с волосами после химической завивки.
— Третий состав самый сильный, 0,09% содержания формальдегида. Идеально выпрямляет кудрявые и очень кудрявые волосы, непослушные. Придает блеск, ухоженный вид и запечатывает сеченые кончики.
Со всеми составами KerarganiC можно мыть волосы сразу после процедуры. Просто сушим волосы феном и все, у вас шикарные волос! Это мои любимые составы. Шикарное соответствие цены и качества. Результат сохраняется от трех до шести месяцев.
КЕРАТИН И БОТОКС ДЛЯ ВОЛОС HONMA TOKYO.
Имеет так же несколько разновидностей составов: для кормящих, беременных и детей. Для трудно поддающихся волос, для нормальных и пушистых. Ботокс для восстановления волос. Так же есть «реконструкторы» для полного восстановления «убитых» волос. Прекрасный кератин. Результат сохраняется от двух до трех месяцев.
Замечательное восстановление внутренней структуры волоса inoar treatment. Восстанавливает структуру волоса, подходит всем без исключения. Необходимо сделать три процедуры с разницей в 10-14 дней между ними. Потом в идеале завершают кератином.
КАК УХАЖИВАТЬ ЗА ВОЛОСАМИ ПОСЛЕ КЕРАТИНОВОГО ВОССТАНОВЛЕНИЯ ВОЛОС
На всякий случай, оставлю здесь видео про то, как правильно ухаживать за волосами после процедуры кератинового выпрямления волос.
ПОСЛЕСЛОВИЕ.
Вообще о процедуре ухода за волосами и кератине можно говорить бесконечно. Составов огромное множество. Мы выбрали для себя и своей работы самые безопасные, качественные и проверенные материалы. Умоляю вас, не гонитесь за дешевизной лишь бы сделать хоть что-то. Не может процедура кератинового выпрямления стоить 1-1.5 тыс., если только мастер занимается благотворительностью или ученик.
Выбирайте проверенных мастеров, не поленитесь и обязательно почитайте отзывы, посмотреть фото работ и позвонить, спросить совета у мастера.
Процедуру рекомендую, не нужно бояться хорошего. Сама делаю кератиновое выпрямление каждые 3 месяца. При этом у меря миллион экспериментов с волосами и они на месте, выглядят красиво и ухоженно.
Аллергический дерматит кожи головы
Аллергический дерматит относится к кожным патологиям, частота возникновения которых прямо пропорциональна прогрессу цивилизации.
Причина № 1: современные нормы гигиены ограждают организм человека от многих серьезных угроз, переключая иммунную систему на малозначимые факторы – аллергены.
Причина № 2: в наши дни чрезвычайно высок уровень потребления химических продуктов.
Аллергический дерматит на голове – одна из распространенных форм заболевания.
Симптомы
Для клинической картины характерно появление на волосистой части головы участков со следующими аномальными признаками.
Прогрессирующий процесс негативно влияет на состояние волосяного покрова – волосы становятся тонкими, безжизненными, редеют.
Причины
В целом, разнообразие аллергенов очень велико.
Нередко развивается аллергический дерматит на голове после покраски волос или химической завивки. Данный факт объясняет более значительную распространенность заболевания среди женщин, чем среди мужчин.
Спровоцировать аллергический дерматит кожи головы могут внутренние факторы.
Аллергический дерматит головы: лечение
Обнаружив симптомы болезни, необходимо обратиться к опытному дерматологу или трихологу.
Успех лечения обеспечивает комплексный индивидуальный подход. В каждом случае требуется особый подбор курса, максимально эффективного для конкретного пациента.
Основные направления лечения
Записаться на бесплатную консультацию трихолога по телефону:
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.