аллергия на синтетику что делать
Текстильная аллергия. Интервью с д-ром С. Плешка, экспертом Немецкого объединения специалистов по проблемам аллергии и астмы
Текстильные изделия могут вызывать контактную аллергию (контактный дерматит, экзему), которую условно называют «текстильной аллергией» или «текстильным дерматитом». Ниже приведено интервью с д-ром Сильвия Плешка (Dr. Silvia Pleschka, эксперт Немецкого объединения специалистов по проблемам аллергии и астмы) по вопросам текстильной аллергии.
Что является инициатором этой аллергии: материал нитей или вещества для обработки тканей?
Почти всегда причиной текстильной аллергии являются химические вещества, используемые на различных стадиях производства текстильных изделий. Для них даже принят жаргонный термин «химический коктейль». По информации Немецкого Федерального института оценки рисков (Bundesinstitut fur Risikobewertung) одних только красителей для текстильных изделий используется более 4 тыс. наименований. Сюда же, в зависимости от необходимых конечных свойств изделий, можно добавить вещества-стабилизаторы, огнезащитные составы, протекторы от УФ-излучения и вещества биологической защиты – список очень большой.
Какие из этих веществ вызывают наибольшие подозрения?
К наиболее активным контактным аллергенам относят красители, а некоторые из них вообще находятся под запретом. Например, азокрасители, которые выделяют канцерогенные амины. Но эти же красители могут быть инициаторами контактной аллергии. К сожалению, запрет действует только в европейских странах, и нет гарантии, что он соблюдается в других странах. Но и другие красители потенциально могут вызывать контактный дерматит. К контактным аллергенам можно отнести формальдегид, который используется для уменьшения сминаемости ткани.
Есть ли у Вас ощущение, что производители стараются использовать меньше аллергенных и потенциально опасных веществ?
Я думаю, что это происходит только после накопления критических замечаний потребителей. Но некоторые производители уже маркируют свои текстильные изделия, как не содержащие, например, формальдегид или запрещенных красителей. Кроме того, имеются успехи в развитии технологий производства практически безвредных текстильных материалов, т.н. «биотекстиля».
Как часто встречается аллергия на текстиль?
В среднем она встречается реже, чем другие контактные дерматиты, например, на косметические средства. По мнению врачей дерматологов и аллергологов, одна из причин – удаление многих веществ-аллергенов из текстильных изделий после повторных стирок. Но полностью их удалить невозможно, тем более что об их содержании в изделии, к сожалению, часто нет информации от производителя. Но если, например, есть аллергия на формальдегид в косметических средствах, то она проявится с той же частотой и для недавно приобретенных текстильных изделий с формальдегидом.
Есть ли у Вас претензии к маркировке текстильных изделий?
Немецкое объединение специалистов по проблемам аллергии и астмы рекомендует указание по возможности полного состава текстильных изделий и веществ, использованных при их производстве, а также публикацию таких списков в интернете. Для изделий, ввозимых из других стран в европейские страны необходим тщательный контроль на содержание вредных или потенциально вредных компонентов.
Какие советы можно дать потребителям?
При покупке текстильных изделий желательно ориентироваться на специальные европейские или национальные экологические и текстильные стандарты, которые (но далеко не всегда) отражаются в ярлыке, этикете, вкладыше. В отношении одежды следует обязательно соблюдать правило: не носить ее до первой стирки. Но при стирке окрашенных изделий с маркировкой «Стирать отдельно» следует соблюдать осторожность – вымывающийся краситель может попасть на кожу, и вызвать дерматит.
Симптомы и лечение аллергии на синтетику
Причины
Факторы, запускающие процесс развития аллергического ответа, могут быть:
Выявление причины аллергии и ее устранение – первый шаг к избавлению от проблемы.
Даже если раздражитель очевиден и после исключения контакта с ним состояние нормализовалось, лучше обратиться к специалисту и пройти полную диагностику. Это позволит убедиться в непереносимости конкретного аллергена и установить возможные дополнительные негативные факторы, что важно для проведения эффективной профилактики рецидивов.
Симптомы
В случае с негативным ответом организма на синтетику клиническая картина нередко развивается постепенно. Человек может даже не подозревать, что у него непереносимость какой-то ткани, если неподходящие для себя вещи он носит недолго или редко.
Симптомы аллергии на синтетику могут быть разными:
Некоторые люди замечают у себя симптомы, но в силу их слабой выраженности не обращают на них особого внимания. Однако игнорирование признаков повышенной реактивности организма чревато развитием серьезных осложнений.
Возможные осложнения
Анафилактический шок
Отек Квинке
Гнойные поражения кожи
Диагностика
Кожные пробы
Анализ крови на IgE
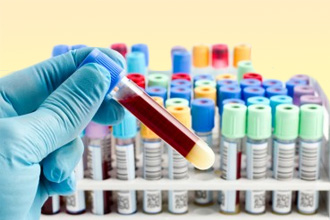
Нормальные показатели иммуноглобулина Е в зависимости от возраста:
По значению полученных цифр аллерголог может не только подтвердить наличие проблем, но и установить тип раздражителя. Под влиянием ряда внешних или внутренних факторов исходные данные могут меняться, но лишь незначительно.
Лечение
Элиминационная терапия
Лечение аллергии на синтетику начинается с исключения контакта пациента с раздражителем.
По возможности рекомендуется отказаться от ношения не только того изделия или типа ткани, которые вызывают негативный ответ, а вообще от искусственных материалов. Как минимум, следует убедиться в том, что потенциально опасные вещи не соприкасаются с кожей. Использование нательного белья из натуральных волокон, которые не подвергались дополнительной обработке, может избавить от многих проблем. Новые вещи перед ноской необходимо стирать, чтобы они перестали представлять опасность для аллергика.
Медикаментозное лечение
Купирование симптомов аллергии проводится с помощью антигистаминных препаратов. Дополнительно может потребоваться прием или наружное применение вспомогательных медикаментов. Только если лечить болезнь комплексно, можно рассчитывать на быстрый и стойкий эффект от терапии.
При аллергии на синтетику могут использоваться такие лекарства:
Методы народной медицины
Нередко аллергологи и дерматологи рекомендуют своим пациентам применение средств народной медицины при борьбе с проявлениями патологической реактивности организма. Перед началом подобной терапии надо получить разрешение лечащего врача на использование конкретной методики.
В лечении кожных проявлений аллергии на искусственные ткани хорошо себя зарекомендовали такие процедуры:
Перечисленные подходы эффективны, но это не значит, что ими можно ограничиться. Народная медицина должна быть использована лишь в качестве вспомогательного средства. Она не отменяет необходимости проведения обязательных традиционных манипуляций.
Способы профилактики рецидивов
После выздоровления человеку с аллергическим статусом не стоит расслабляться. Неприятные симптомы могут вернуться при очередном контакте с раздражителем или в случае повышения реактивности организма. Чтобы минимизировать вероятность влияния этих двух факторов, надо выучить несколько простых правил профилактики рецидивов аллергии.
Чтобы снизить риск возобновления болезни, нужно:
Синтетические материалы широко используются при производстве штор, обивки мебели, ковров, скатертей и других бытовых предметов. При покупке перечисленных изделий тоже следует проявлять осторожность, ведь контактировать с ними приходится постоянно.
Аллергия на ткань: в каких случаях одежда может стать причиной аллергии?
Содержание
Какие ткани чаще провоцируют кожные реакции?
Если после ношения тесной одежды на вашей коже возникает покраснение, или если одежда из шерсти вызывает зуд, а из полиэстера – провоцирует сыпь, может быть у вас – аллергия на тот или иной вид ткани. Ее еще называют текстильным дерматитом. Последний является формой контактного дерматита. Он возникает, когда кожа негативно реагирует на саму ткань или химические вещества, которые применяются в процессе изготовления или обработки одежды.
Различают натуральные (хлопок, лен, шелк, шерсть), синтетические (вискоза, полиэстер, каучук, нейлон, стеклопластик и спандекс) и комбинированные ткани. Реакции на натуральные ткани считаются более редкими. В частности, есть данные, что на сегодня отсутствуют доказательства, подтверждающие аллергию (гиперчувствительность I и IV типов) к шерстяным волокнам. Вместе с тем, большой диаметр этого волокна может способствовать возникновению раздражения на коже, тогда как тонкая пряжа переносится лучше.
Редки также аллергические реакции на хлопок. Хотя такая одежда тоже может вызвать появление зуда и покраснения, но это, как правило, происходит из-за раздражения кожи.
Несколько неоднозначная ситуация с шелком. С одной стороны, по некоторым данным, шелк может даже облегчать симптомы дерматита, с другой – существуют единичные данные об иммунологической контактной крапивнице, которая возникала после ношения одежды из шелка.
Гораздо чаще возникает реакция на одежду из-за аллергии на полиэфир (полиэстер) и латекс. Именно они являются одними из самых распространенных причин текстильного дерматита. Среди других виновников реакции – вискоза, нейлон, спандекс и каучук. По сравнению с натуральными волокнами, которые, как правило, хорошо пропускают воздух, эти ткани более плотно прилегают, вызывая больше потоотделения, которое, как правило, усиливает негативную реакцию.
Например, известно, что 6% населения имеет аллергию на латекс или спандекс.
Кроме того, контактный дерматит могут вызвать хром, кобальт и резина, входящие в состав некоторых текстильных изделий.
Хотя резина и придает ткани эластичность, в ее состав входит ряд опасных в аллергическом плане веществ: тиурам, черный каучук, меркаптобензотиазол соединения карбина и меркаптосоединения. Лодыжки, запястья и ступни – распространенные места проявления реакции на резину.
Аллергию также могут провоцировать и отдельные элементы одежды, например, никелевые пуговицы или застежки. Предполагается, что аллергия на никель является одной из самых распространенных причин реакций, связанных с одеждой.
Что еще вызывает реакцию на одежду?
Текстильный аллергический контактный дерматит, в основном, возникает не из-за самой ткани, а из-за веществ, которые используются для придания материалу определенных качеств или характеристик.
Во-первых, речь идет о так называемых биоцидах, которые используются для защиты одежды и тканей при их производстве или транспортировке. К таковым относятся триклозан, дихлороктилизотиазолинон, диметилфумарат и частицы серебра.
К веществам-лидерам по способности вызывать кожные аллергические реакции через одежду принадлежит формальдегид. Его смолы делают ткани устойчивыми к появлению складок (то есть, ткань не так мнется), а вот кожа от их воздействия может покраснеть и начать чесаться.
Формальдегид является консервантом, которым обрабатываются плотные прессованные ткани. Сыпь, вызванная формальдегидом, как правило, появляется на участках, тесно прилегающих к телу. То есть, там, где может возникнуть чрезмерное трение: на спине, боках, на талии, на шее, и бедрах.
С формальдегидом и хроматами ассоциирована основная часть профессиональных дерматитов среди тех, кто работает в кожевенной и красильной промышленности.
Реакцию также могут вызвать антипирены (дибромпропил, фосфат, дибром-крезилглицидиловий эфир). Эти вещества обладают антисептическими и огнестойкими свойствами и могут использоваться в производстве детских пижам, постельного белья и плюшевых игрушек. Они могут вызвать контактный дерматит, а некоторые из них могут быть токсичными и иметь пагубное влияние на здоровье в будущем.
На одежде могут также оставаться различные красители. Как-то бензантрон и сульфиты (последние используются при отбеливании).
По разным данным, показатели заболеваемости аллергическим контактным дерматитом, вызванные текстильными красителями, колеблются от 0,05 до 15,9% от общего числа жителей той или иной страны.
Для синтетических и для натуральных волокон используются разные цвета. Общая скорость сенсибилизации к реакционных красителей, используемых для окрашивания природных волокон, весьма невелика. По результатам одного из исследований, среди пациентов, прошедших специальное тестирование, только у 18 из 1813 (0,99%) обнаружились положительные реакции на них в течение 1 года.
Другое дело с дисперсными красителями, которые используются для окрашивания синтетического текстиля, полиэфира, нейлона и волоконных смесей.
Они изготавливаются на основе азо- и антрахинона. Эти красители придают ткани насыщенные темные (синие, коричневые, зеленые) оттенки. Некоторые из этих веществ связаны с аллергией на краску для волос из фенилендиамина. Поэтому люди, которые реагируют на краситель для волос, могут реагировать и на одежду насыщенных цветов.
Дисперсные красители составляют более 20% всех красителей, которые производятся в мире.
Примерно 60% всех дисперсных красителей составляют азокрасители. Они дешевы и просты в применении и могут передать всю гамму цветов.
С азокрасителями ассоциируются большинство профессиональных дерматитов у рабочих текстильных фабрик.
Около 25% дисперсных красителей – это антрахиноновые красители. Остальное приходится на хинофталон, метин, нафталимид, нафтохинон и нитрокрасители.
Практически все дисперсные красители частично связываются с текстильными волокнами. Следовательно, мелкие липофильные молекулы могут легко мигрировать на кожу. В пределах ЕС некоторые дисперсные красители (в основном, азокрасители) классифицируются как аллергенные, и их использование ограничено.
Распространенность контактной аллергии на дисперсные красители различается в зависимости от страны и типа вещества. По некоторым данным, показатели распространенности колеблются от 0,4 до 6,7%.
Аллергическую реакцию также могут провоцировать пара-фенилендиамины, которые применяются для окраски тканей и меха.
Кроме того, различные клеи, стиральные порошки и духи также могут вызывать аллергическую реакцию у некоторых людей.
Симптомы аллергии на ткань
Чаще других от различных реакций на одежду страдают женщины, которые любят облегающую одежду, а также люди с экземой или склонностью к чрезмерной потливости. Этому могут способствовать особенности условий труда, например, работа на кухнях, в пекарнях, прачечных и проч.
Текстильный контактный дерматит, как правило, характеризуется замедленными реакциями. Теми, что проявляются через покраснение и шелушение кожи.
Кроме того, контактный дерматит вызывает очень зудящую сыпь, которая может приводить к образованию небольших красных бугорков и даже пузырей.
Симптомы могут проявляться в течение нескольких часов после контакта с материалом, но иногда реакция может наблюдаться только через несколько дней.
Как правило, аллергические реакции возникают в местах, которые чаще всего и тесно контактируют с одеждой: на руках, ягодицах, затылке, в области подмышек и проч.
В некоторых ситуациях сыпь может вторично инфицироваться грибками или бактериальными организмами.
Но, в основном, симптоматика текстильного дерматита похожа на экзему: кожа становится красной, сухой, начинает шелушиться и чесаться.
В большинстве случаев эти проявления являются временными, то есть, могут проходить самостоятельно. Вместе с тем, иногда реакция может распространяться не только на кожу. Другие симптомы аллергической реакции на ткань включают:
У некоторых людей может развиться более тяжелая системная реакция, которая называется анафилаксией.
Симптомы анафилаксии включают:
При возникновении подобных симптомов нужно немедленно вызвать скорую помощь.
Профилактика
Лучший способ избежать нежелательной реакции на ткань – это избегать тех ее типов, которые могут вызвать реакцию. И дело не только в одежде – ковры, простыни и даже игрушки также могут вызывать дерматит.
Диагностика
Аллергия на ткани диагностируется путем проведения специальных патч-тестов. Они предусматривают тестирование чувствительности к ряду различных химических веществ-потенциальных аллергенов, которые могут присутствовать в ткани. Впрочем, точно определить причину чувствительности бывает очень трудно, поскольку текстиль могут изготавливать с применением «коктейля» из красителей, смол и других веществ. Кроме того, одежда не маркируется с учетом перечня химических веществ, которые она может содержать.
Для лечения текстильного контактного дерматита, в частности, для контроля зуда, отека и покраснения, обычно используются мягкие местные стероиды, такие как гидрокортизон 0,5-2,5%.
Также могут быть рекомендованы антигистаминные препараты, поскольку это один из самых эффективных способов избавиться от общих симптомов аллергии.
В более тяжелых случаях могут применяться более сильные средства, а в случае бактериального инфицирования – и антибиотики.
Снимите это немедленно
Одежда – это не только мода и удобство, но иногда еще и аллергия. Отчего возникает аллергия на одежду и как ей противостоять?
Аллергия на одежду обычно проявляется в виде контактного дерматита. Обычно это покраснение и раздражение кожи, сыпь, шелушение, зуд. Чтобы не перепутать кожную реакцию на одежду с другими формами аллергии, надо знать, что эти симптомы чаще всего все возникают под коленями, на ягодицах, в паху, под мышками и на сгибах рук. Симптомы могут усилиться, если одежда натирает или вы сильно потеете в жару. В местах, где кожа повреждена, есть опасность бактериальных и грибковых инфекций.
Не исключен аллергический ринит от вдыхания содержащихся в одежде химикатов; может также возникнуть аллергический конъюнктивит.
Иногда реакция возникает через несколько часов после контакта с аллергеном, иногда – через несколько дней.
Контактный дерматит, вызываемый одеждой, чаще встречается у женщин, чем у мужчин. Как предполагают специалисты, это потому, что женщины носят более облегающую одежду, к тому же разноцветную, то есть изготовленную с использованием красителей. Развитие аллергии на одежду более вероятно у больных атопическим дерматитом и людей с чувствительной кожей. Еще одна группа риска – люди полные или страдающие ожирением, а также те, кто работает в жарких и влажных помещениях: в пекарнях, на кухне столовых и ресторанов, в прачечных, на литейном производстве. Ну и конечно, работники текстильных предприятий.
Механизм развития реакции
Аллергическая реакция развивается в том случае, если иммунные клетки воспринимают вещества, содержащиеся в одежде, как чужеродные и опасные. В результате клетки крови начинают вырабатывать защитные антитела, которые распространяются по организму, в том числе достигают клеток кожи. Когда антитела и защитные клетки вступают во взаимодействие, выделяется гистамин, который и провоцирует симптомы аллергии.
7 причин аллергии на одежду
Причиной аллергии могут стать не только ткань и другие материалы, использованные в одежде, но и химические вещества, применяемые для их обработки или отделки: клей, красители и т.д.
Шерсть. В шерсти содержится шерстяной воск – жировые частицы овечьей шерсти, из которого путем несложных манипуляций получают ланолин. Именно он и вызывает аллергическую реакцию. Ланолин часто используют в косметике: средствах по уходу за кожей, бальзамах для губ, шампунях, так что при сенсибилизации к ланолину ищите средства, которые его не содержат.
Шелк – это натуральное белковое волокно, а белок – обычная причина аллергии. Ничего удивительного, что шелк вызывает аллергический контактный дерматит.
Латекс – это млечный сок каучуконосных растений, который тоже содержит белки. В последние 15–20 лет проблема аллергии на латекс приобрела особую актуальность. Это связано с широким применением латекса, в том числе в медицинских перчатках, игрушках. Латекс придает тканям эластичность, поэтому часто используется в одежде, в частности в нижнем белье.
Металлы. Пряжки, пуговицы, молнии и заклепки, изготовленные из никеля или кобальта, – распространенная причина контактного дерматита. По статистике, аллергией на никель в форме контактного дерматита страдают до 12,5% населения, в основном женщины: они чаще носят украшения, в которых присутствует этот металл.
Формальдегидные смолы используются для придания тканям несминаемости и прочности, а также защиты от переносящих болезни насекомых и других паразитов. Именно сохраняющийся на одежде формальдегид обычно становится главной причиной аллергического контактного дерматита; помимо кожного зуда, раздражения и сыпи он может вызывать жжение в глазах и даже сдавленность в груди.
Чтобы не подвергаться воздействию формальдегида, новую одежду рекомендуется перед ноской стирать. Стирка помогает избавиться также от прилипших к одежде пыльцы, шерсти животных и пыли, в которой могут обитать пылевые клещи. Содержание формальдегидной смолы и других аллергенов сильно снижается, если стирать в горячей воде. После нескольких стирок формальдегид полностью вымывается.
При аллергии на формальдегид не покупайте вещи из несминаемых смесовых тканей, где сочетаются хлопок и спандекс (эластан).
Пара-фенилендиамин. Аллергию часто вызывают красители, главным образом присутствующий в них пара-фенилендиамин (PPD). Все краски в той или иной степени содержат это вещество, но больше всего PPD в черных красителях. Если вы реагируете на это вещество, покупайте неокрашенные или белые вещи. Или ищите одежду, при изготовлении которой PPD не используется.
Политетрафторэтилен (другие названия – фторопласт и тефлон). Используется в современных мембранных материалах, из которых шьют высокотехнологичную одежду. Из политетрафторэтилена получают тонкую пористую пленку, которую наносят на ткань. Эта пленка может защищать одежду от ветра или обладать водоотталкивающими свойствами, но главное – она позволяет материалу дышать, то есть пропускать наружу испарения тела. Специалисты считают такую пропитку вредной для человека, поскольку она способна вызывать не только аллергию, но и рак.
Профилактика и лечение
Если вы подозреваете у себя аллергию на одежду, рекомендуем вам посетить аллерголога и пройти аллергологическое тестирование. Ну а снять покраснение и зуд, как всегда, помогут мази с кортикостероидами и антигистаминные препараты.
Дермографическая крапивница: современные представления о диагностике и лечении заболевания

В обзоре приводятся современные сведения по диагностике и терапии дермографической крапивницы (ДК). Антигистаминные препараты 2-го поколения являются средствами выбора для терапии ДК. К возможным альтернативным и потенциально эффективным средствам относят
The overview gives the modern data on diagnostics and therapy of dermographic nettle rash (DNR). 2nd generation antihistamin preparations are choice options for DNR therapy. Omalizumab and phototherapy are considered alternative and potentially effective preparations.
Хроническая крапивница сопровождается появлением зудящих волдырей и/или ангиоотеков в течение более 6 недель. Она может быть спонтанной или индуцированной. К последней относятся симптоматический/уртикарный дермографизм (син. urticaria factitia, механическая крапивница, дермографическая крапивница (ДК)), холодовая, отсроченная от давления, солнечная, тепловая, холинергическая, контактная крапивница и вибрационный ангиоотек.
В широком понимании дермографизм — это локальная реакция сосудов кожи в виде полос разного (обычно красного или белого) цвета на месте штрихового механического раздражения кожи. Изменение цвета кожи в месте механического воздействия при дермографизме обусловлено реакцией (спазмом или расширением) артериальных и венозных сосудов кожи.
Говоря о дермографизме по отношению к крапивнице, подразумевается состояние, при котором зуд и волдыри возникают в течение нескольких минут после механического раздражения кожи, например, тупым предметом или одеждой. Принято разделять дермографизм на уртикарный, т. е. симптоматический с развитием реакции «волдырь–эритема–зуд» в области раздражения кожи, и неуртикарный (белый, красный и черный).
Отдельно рассматривается простой дермографизм, который возникает у 2–5% здоровых лиц в ответ на значительное (среднее и сильное) механическое раздражение кожи в виде эритемы и волдырей в области контакта. Несмотря на отсутствие зуда (важный диагностический признак состояния), реакция может быть достаточно заметной. Предполагают, что такой ответ связан с физиологической гиперреакцией кожи. Лечение в данном случае, как правило, не требуется.
В отличие от простого дермографизма при ДК практически всегда наблюдаются как зуд, так волдыри и эритема, а для появления реакции часто требуется раздражение кожи слабой силы.
ДК считается самой частой формой индуцированной крапивницы с распространенностью 4,2–17% и средней продолжительность около 6 лет. ДК наиболее часто встречается в молодом возрасте, может протекать вместе с другими видами заболевания, например хронической спонтанной крапивницей, и может приводить к значительному снижению качества жизни.
Как и при других видах крапивницы, патогенез ДК связан с дегрануляцией тучных клеток и высвобождением биологически активных веществ, в первую очередь гистамина, что приводит к симптомам заболевания. В настоящее время предполагается, что к дегрануляции тучных клеток приводит образование антигена («аутоаллергена»), выделяющегося при механической стимуляции кожи, что вызывает образование специфических IgE-антител, направленных против этого антигена. Обсуждается роль IgG/IgM-антител.
ДК, как правило, носит идиопатический характер. В других случаях заболевание может возникать в преходящей непродолжительной форме после приема некоторых лекарств, например пенициллина и фамотидина, при чесотке, мастоцитозе, дерматомиозите, травмах, например от кораллового рифа, в местах укуса/ужаления насекомых.
ДК проявляется в виде типичных волдырей и зуда, повторяющих след раздражающего объекта. Проявления реакции нарастают в течение 5–10 мин после воздействия стимула и разрешаются за 30–60 мин (рис. 1). Иногда пациент может жаловаться на выраженный зуд даже при отсутствии видимых высыпаний и отеков на коже. Волдыри могут быть различной формы: продолговатыми, линейными, квадратными, в форме бриллианта и т. п. Часто высыпания появляются в местах трения, сдавления одеждой (например, нижним бельем), при ношении часов, носков, а также вокруг пояса и иногда при купании под душем или при последующем вытирании полотенцем. Прикосновение к лицу, расчесывание, трение слегка зудящих век или губ могут приводить к дермографическому ангиоотеку.
Диагностика
Для подтверждения диагноза необходимо провести провокационный тест. Желательно, чтобы пациент прекратил прием антигистаминных препаратов (АГП) не менее чем за 2–3 дня до исследования.
С помощью дермографометра осуществляется штриховое раздражение кожи в области верхней части спины в виде трех параллельных линий (до 10 см длиной) с давлением 20, 35 и 60 г/мм2 соответственно. Положительный результат в случае ДК будет появляться в области провокации в течение 10–15 мин в виде линейных зудящих волдырных высыпаний и эритемы при давлении 36 г/мм 2 (353 кПа) или менее. Уртикарная реакция без зуда при провокации 60 г/мм 2 (589 кПа) или более свидетельствует о простом дермографизме. Результат оценивается через 10 мин после тестирования.
Когда дермографометр недоступен, тест можно провести, используя любой гладкий тупой предмет, например шариковую ручку или деревянный шпатель (рис. 3). Комбинация зуда, волдыря и эритемы подтверждает диагноз. Недавно был разработан новый прибор для провокационного тестирования — FricTest®. Этот простой и недорогой инструмент позволяет достоверно подтвердить диагноз ДК.
Обзор современных методов лечения
После установления диагноза нужно объяснить пациенту механизм развития заболевания, рекомендовать исключение провоцирующих факторов, таких как механическое раздражение кожи, и уточнить возможность снижения выраженности стресса, тревожности.
Гистамин — главный медиатор, который участвует в развитии симптомов ДК, поэтому заболевание обычно хорошо поддается терапии антигистаминными препаратами (АГП), как и другие формы крапивницы. Цель лечения — снизить выраженность зуда и высыпаний, насколько это возможно, хотя даже на фоне терапии незначительные эритема и зуд могут сохраняться.
Желательно начинать терапию со стандартных суточных доз неседативных АГП 2-го поколения (препараты выбора), от применения которых в большинстве случаев наблюдается хороший эффект. Schoepke и соавт. отметили улучшение течения ДК у более 49% больных, получающих АГП. Препараты можно назначать на несколько месяцев, если заболевание течет длительно, или по потребности при эпизодическом появлении симптомов. Поскольку зуд, как правило, усиливается в определенное время суток, чаще к вечеру, можно рекомендовать прием антигистаминного препарата за 1 ч до его пика, в т. ч. АГП 1-го поколения, обладающих седативным эффектом, таких как гидроксизин. При более тяжелом течении заболевания возможно применение off-label высоких суточных доз АГП (в этом случае препараты назначаются с интервалом 12, а не 24 ч). Может потребоваться комбинация двух и более АГП.
Дополнительный эффект может появиться при добавлении к лечению блокаторов Н2-рецепторов гистамина, таких как ранитидин, фамотидин или циметидин. Тем не менее, эффективность такого лечения показана не во всех исследованиях.
Омализумаб, моноклональные анти-IgE-антитела успешно применяли для лечения больных индуцированной крапивницей, включая ДК, в дозе 150–300 мг. Многие пациенты отметили полное разрешение симптомов заболевания в течение нескольких дней после первой инъекции. Значимых побочных эффектов выявлено не было.
Есть положительный опыт применения кетотифена. В отдельных исследованиях ученые отметили эффективность ультрафиолетового облучения и ПУВА-терапии. Тем не менее, у большинства пациентов улучшение было кратковременным и симптомы ДК возобновлялись через 2–3 дня после прекращения фототерапии.
Lawlor и соавт. не отметили значимого улучшения течения ДК при лечении блокатором кальциевых каналов нифедипином.
Эффективность антилейкотриеновых препаратов, циклоспорина и в/в иммуноглобулина, которые применяются при других видах крапивницы, пока неизвестна.
Заключение
Таким образом, ДК может приводить к снижению качества жизни, но не является жизнеугрожающим заболеванием и имеет благоприятный прогноз. Диагноз заболевания выставляется на основании клинической картины и результатов провокационных тестов. При отсутствии видимой причины ДК важно подобрать и продолжать адекватную терапию до наступления спонтанной ремиссии. Препаратами выбора являются АГП 2-го поколения с возможным увеличением их дозы и/или назначением альтернативного лечения (например, омализумаб, блокаторы Н2-рецепторов гистамина) в устойчивых и тяжелых случаях. Необходимы дальнейшие исследования для разработки патогенетически обоснованных методов лечения ДК.
Литература
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва




_575.jpg)
.jpg)