ампициллин резистентный что это значит
Когда «работает» не все: определение чувствительности к антибиотикам
Всемирная организация здравоохранения заявляет: «Устойчивость бактерий к антибиотикам возрастает до угрожающе высоких уровней во всем мире». В таких условиях даже «банальный» отит или тонзиллит может приобретать затяжное, осложненное течение, не говоря о риске в отношении потенциально летальных инфекций. Как выяснить какой препарат эффективен против «своей» патогенной флоры? И какой анализ выбрать?
«Классический» способ
Некоторые представители бактериальной флоры обладают поразительной способностью к мутациям. Бактерии, еще вчера чувствительные к простому пенициллину, сегодня – «не реагируют» на куда более «продвинутые» антибиотики.
Поэтому в современной медицине лечение бактериальных процессов без понимания особенностей возбудителя представляется «занятием» сомнительным и бесперспективным. В лучшем случае, воспаление просто «затихнет» на короткое время, а в худшем – разовьется до угрожающих жизни масштабов.
Особенно опасна такая ситуация в отношении хирургических больных, новорожденных и людей с ослабленным иммунитетом, а также тех, для кого прием антибиотиков стал нормой жизни.
Микробиологические способы идентификации возбудителей уже давно используются медициной всего мира, а современные анализаторы сделали этот процесс быстрее и эффективнее.
Так, посев на флору с определением чувствительности к антибиотикам позволяет не только «узнать» бактерии, но и проверить их чувствительность к стандартному (6-8) или расширенному (до 12) спектру антибиотиков.
В результате будет указан не только вид бактерий, но и их количество и реакция на препарат:
Правда у анализа есть и недостатки:
Новое поколение
Потребность медицины в быстром и качественном микробиологическом исследовании «подтолкнула» науку к созданию метода MALDI-TOF MC, удостоенного Нобелевской премии в 2002 году.
Метод основан на идентификации уникального белкового состава бактерий, представляющего собой своего рода «отпечаток пальца». Его точность достигает 98%. А в анализатор заложена информация более чем о 750 видах клинически значимых микроорганизмах, с возможностью «обновления базы данных».
Кроме того, примененеие идентификации MALDI-TOF MC в составе комплексных исследований позволяет проверить чувствительность микрофлоры к 18-20 препаратам, против максимально-возможных 12 у предыдущих «поколениях» посевов. В результате анализа теперь можно увидеть не только эффективность антибиотика, но и подобрать по протоколу минимальную действующую дозу препарата.
Метод полностью автоматизирован, что исключает влияние человеческого фактора на результат. А готовность исследования составляет максимум 4 дня.
Значение лекарственной устойчивости микроорганизмов в педиатрической практике
Опубликовано в журнале:
«Практика педиатра», декабрь 2009, с. 5-11
В.К. Таточенко, М.Д. Бакрадзе, ГУ Научный центр здоровья детей РАМН
Различные микроорганизмы обладают природной устойчивостью к определенным препаратам, что связано с отсутствием в микробной клетке субстрата, на который действует данный препарат. Однако в наставлении к каждому противомикробному препарату и в справочниках обычно указываются только те микроорганизмы, которые не обладают природной устойчивостью, так что природно устойчивые возбудители остаются «за кадром».
Именно поэтому врач должен черпать информацию о возбудителях и их чувствительности из изданий другого типа. Примеров природной устойчивости много: грамотрицательные бактерии кишечной группы и туберкулезные микобактерии не чувствительны к природным пенициллинам, гемофильная палочка – к большинству макролидов, листерии – к цефалоспоринам. Помимо природной устойчивости к определенным классам препаратов микроорганизмы обладают приобретенной устойчивостью – способностью вырабатывать резистентность к тому препарату, который против него применяется, или способностью отдельных штаммов бактерий сохранять жизнедеятельность при концентрациях противомикробных средств (ПМС), губительных для остальной популяции. Такие особи при лечении данным препаратом получают селективное преимущество и замещают собой чувствительную флору.
Развитие приобретенной резистентности у разных микробов связано с различными процессами. Чаще всего устойчивость бактерий (кроме стрептококков) к антибиотикам группы β-лактамов развивается за счет фермента, инактивирующего антибиотик – β-лактамазы (табл. 1). Гены β-лактамаз могут находиться на плазмидах, в этих случаях она передается «горизонтально» особям своего и других видов. Хромосомные лактамазы обеспечивают резистентность бактериальным клонам. Для преодоления этого вида устойчивости антибиотик комбинируют с ингибитором β-лактамазы, что позволяет защитить антибиотик от ее действия и преодолевать, таким образом, резистентность микроба. В качестве ингибиторов используют клавулановую кислоту (в комбинации с амоксициллином или тикарциллином), тазобактам (с пиперациллином), сульбактам (с ампициллином или с цефоперазоном). К сожалению, некоторые микробы вырабатывают β-лактамазы, резистентные и к ингибиторам (табл. 1).
Грам-отрицательные бактерии приобретают резистентность, теряя каналы (порины) в оболочке, через которые β-лактамные антибиотики проникают в клетку. Псевдомонады (синегнойная палочка) приобретает к тому же способность активно выводить проникшие туда антибиотики.
Другой механизм устойчивости пневмококков: они модифицируют пенициллинсвязывающие белки (ПСВ), участвующие в синтезе микробной стенки – основной субстрат, на который действуют β-лактамные препараты. Модификация этих белков снижает их чувствительность к пенициллинам, повышая минимальную подавляющую концентрацию (МПК) с 0,02 мкг/мл (чувствительные) до 1 мкг/мл (умеренно устойчивые) и выше 2 мкг/мл (резистентные). Резистентность золотистых стафилококков к окса- и метициллину (МРЗС) обусловливается появлением особого белка – ПСВ 2а. Многие микробы приобретают способность ферментативно инактивировать макролиды, линкозамиды, аминогликозиды, другие модифицируют мишени действия тех же классов препаратов, а также гликопептидов, фторхинолонов, сульфаниламидов. 14- и 15-членные макролиды активно выводятся из микробной клетки стрептококками и рядом других возбудителей. Существуют и системы множественной устойчивости к антибиотикам, обеспечивающие возбудителям защиту от препаратов нескольких групп. Развитие устойчивости к одному препарату нередко снижает чувствительность к препаратам других групп.
Резистентность к ПМС – явление универсальное, это важнейшая проблема в лечении туберкулеза, грибковой инфекции. Появление хлорохиноустойчивых штаммов возбудителя тропической малярии создало проблемы во многих регионах Африки и Азии. Устойчивость приобретают и вирусы – так, большинство штаммов вируса гриппа приобрело устойчивость к римантадину, появились и штаммы, устойчивые к новому противогриппозному препарату – озельтамивиру. Ее значение особенно чувствительно в лечении ВИЧ-инфекции.
Лекарственная устойчивость возбудителей, циркулирующих в больнице, обычно намного выше, чем циркулирующих среди населения, однако и внебольничные возбудители постепенно становятся все более устойчивыми.
Выбор антибиотиков при болезнях органов дыхания
К ко-тримоксазолу (Бактрим, Бисептол) приобрели устойчивость 35—60% штаммов пневмококков, к тетрациклину — 20—50%, эти препараты больше не применимы при респираторной патологии. Пневмококки полностью резистентны к гентамицину и другим аминогликозидам, так что их использование для монотерапии респираторных инфекций недопустимо.
Гемофильная палочка – второй по частоте бактериальный возбудитель ОРЗ. Бескапсульная ее форма — самый частый возбудитель синусита, отита, конъюнктивита, а также пневмонии (обычно вместе с пневмококком). Она — наиболее частый патоген, высеваемый при хронических заболеваниях легких у детей и хронической обструктивной болезни легких у взрослых. Гемофильная палочка типа b — второй по частоте (20—50%) возбудитель гнойного менингита у детей 0—5 лет, она вызывает осложненные пневмонии, эпиглоттит, а также бактериемию, септический артрит, фасциит и другие гнойные процессы.
Во многих странах гемофильная палочка приобрела устойчивость к аминопенициллинам – на 30—50% и более. В России 95—98% штаммов гемофильной палочки чувствительны к амоксициллину и 100% — к амоксициллину/клавуланату и цефалоспоринам 3—4-го поколений. Из числа макролидов в отношении H. influenzae in vitro активен лишь азитромицин, активность кларитромицина повышает его активный метаболит (14-гидроксикларитромицин), однако их клинический эффект многими оспаривается. Возбудитель чувствителен к аминогликозидам, хлорамфениколу, тетрациклинам и рифампицину. Устойчивость к ко-тримоксазолу достигает 30% и более, что лишает его роли и в отношении этого возбудителя.
Бета-гемолитический стрептококк группы А (БГСА) – основной бактериальный возбудитель острого тонзиллита, а также лимфаденита, отита, импетиго (чаще у детей в возрасте старше 4—5 лет). Пневмония, рожа, сепсис наблюдаются редко. С аутоиммунными воздействиями антител к некоторым белкам БГСА связано развитие ревматизма и острого гломерулонефрита, что заставляет добиваться эрадикации стрептококка у больного. БГСА сохраняют 100%-ную чувствительность к пенициллину, цефалоспоринам, линкозамидам, число устойчивых к макролидам штаммов также невелико, оно колеблется по регионам России от 2 до 8%. Число штаммов, резистентных к трем и более препаратам в 2003 году не превышало 4%. Это позволяет широко использовать указанные выше препараты для лечения стрептококковой инфекции. Но повышение устойчивости к хлорамфениколу (14%) и тетрациклину (14%) ограничивают их использование. БГСА устойчивы к аминогликозидам,
Стафилококк вызывает как местные (пиодермия, фурункул, ячмень, омфалит, целлюлит, лимфаденит, раневая инфекция), так и инвазивные заболевания (сепсис, пневмония, плеврит, остеомиелит, абсцессы, менингит, артрит), чаще у детей первых месяцев жизни. Он является одним из основных микробов, инфицирующих катетеры, шунты и другие импланты. Токсигенные штаммы вызывают синдромы токсического шока, «ошпаренной кожи», пищевую токсикоинфекцию. Большинство стафилококков продуцируют b-лактамазу, но сохраняют чувствительность к метициллину (МЧЗС), оксациллину, амоксициллину/клавуланату, линкомицину, цефалоспоринам (в большей степени первого поколения и цефтриаксону), аминогликозидам и рифампицину. Применение макролидов малонадежно из-за быстрой (5—7 дней) выработки устойчивости. В США и других странах отмечен рост циркуляция резистентного к метициллину (МРЗС) стафилококка, не связанный с распространением больничных штаммов. Внебольничный МРЗС чувствителен к клиндамицину, ко-тримоксазолу, эритромицину, гентамицину, однако при монотерапии ими быстро развивается устойчивость. Внутрибольничная стафилококковая инфекция особенно часто наблюдается в хирургических отделениях, МРЗС обычно чувствителен только к ванкомицину и линезолиду.
Moraxella catharralis встречается у 5—10% больных отитом и синуситом. Возбудитель выделяет b-лактамазу, инфицируя леченых пенициллинами больных. Он устойчив к амоксициллину, но чувствителен к защищенным пенициллинам, цефалоспоринам второго-третьего поколений, аминогликозидам, хлорамфениколу, макролидам.
Среди других возбудителей ОРЗ следует упомянуть микоплазму пневмонии и хламидию пневмонии. Имеющиеся данные показывают, что большинство их штаммов сохраняют чувствительность к макролидам, тетрациклину, доксициклину.
Группа экспертов, рассмотрев вопросы чувствительности респираторных возбудителей, сделала следующие рекомендации:
Снижение чувствительности можно предполагать у «организованных» детей, особенно из закрытых учреждений, а также у детей, недавно (за 1—3 месяца до данного заболевания) принимавших антибиотики. Поскольку клавулановая кислота может вызвать расстройство стула, при назначении повышенных доз целесообразно использовать препараты с соотношением компонентов 7:1, например, Аугментин-2 (таблетки 875/125 мг, суспензия 200/5 и 400/5 мл), Амоксиклав (таблетки 0,875/0,125 г). При применении препаратов с соотношением 4:1 для повышения дозы лучше к обычной дозе добавить амоксициллин до 90—100 мг/кг/сут.
Выбор антибиотиков при острых кишечных инфекциях
Положение с чувствительностью к антибактериальным препаратам возбудителей кишечных инфекций более серьезно. Так, большинство шигелл имеют ту или иную степень устойчивости (плазмидной) к ПМС. В большинстве регионов России S. flexnery резистентны (90—100%) к ампициллину, ампициллину/сульбактаму, хлорамфениколу, тетрациклину и ко-тримоксазолу. S. sonnei резистентны к ампициллину, ампициллину/сульбактаму 10—38% штаммов, к хлорамфениколу — 27—66%, к ко-тримоксазолу – 75—96%. Шигеллы чувствительны к цефалоспоринам третьего-четвертого поколений (цефотаксим, цефтриаксон, цефтибутен, цефиксим, цефипим), ципрофлоксацину, азитромицину. Местами шигеллы чувствительны к налидиксовой кислоте.
Сальмонеллы в большинстве своем также чувствительны к цефалоспоринам третьего поколения, фторхинолонам, а также к ко-тримоксазолу, но описаны и устойчивые к ним штаммы. Устойчивость к ампициллину, амоксициллину, не превышающая в ряде регионов 3—6%, может достигать 16%.
В лечении коли-энтерита антибиотики обычно используют лишь в наиболее тяжелых случаях с большой осторожностью (риск развития ГУС). Лекарственная чувствительность возбудителя часто снижена, что затрудняет выбор антибиотика.
Большинство острых водянистых диарей вызывается вирусами, так что лечение антибиотиками не показано. В отношении шигеллеза и сальмонеллеза ВОЗ рекомендует проводить антибактериальное лечение только при тяжелых формах и в группах риска (ВИЧ+, грудной возраст и т.д.) при среднетяжелых формах. В этих случаях терапию оправдано начинать с цефтриаксона или цефатаксима, возможно также назначение оральных цефалоспоринов третьего поколения (цефтибутен, цефиксим). Остальные средства (ампициллин внутримышечно, внутрь амоксициллин или ко-тримокса¬зол, налидиксовая кислота) можно использовать в тех регионах, где есть данные о чувствительности к ним возбудителей. При пищевых токсикоинфекциях, гастроэнтерите и энтерите достаточно регидратации.
Кампилобактер чувствителен к макролидам, тетрациклинам, аминогликозидам; нарастание устойчивости к фторхинолонам связано с их применением в сельском хозяйстве. Устойчивость к пенициллинам и ко-тримоксазолу варьирует.
Холерный вибрион сохраняет чувствительность к тетрациклинам, которые можно применять и у детей моложе 8 лет, поскольку опасность инфекции велика. Возбудитель также часто чувствителен к ко-тримоксазолу и фторхинолонам.
Колонизация хеликобактером обычно бессимптомна, но иногда вызывает признаки хронического гастрита, повышая риск язвы желудка и 12-перстной кишки. Возбудитель чувствителен к амоксициллину, макролидам, нитроимидазолам, но в последние годы чувствительность постепенно снижается, вынуждая искать другие комбинации препаратов (обычно на фоне средств, снижающих кислотность желудочного сока).
Выбор антибиотиков при инфекциях мочевых путей
Основной возбудитель – кишечная палочка – утратила чувствительность к пенициллину и цефазолину, а теперь уже и к амоксициллину и ампициллину, которые еще недавно были основными препаратами выбора при этих инфекциях. Для лечения неосложненных инфекций мочевых путей (ИМП) назначают внутрь амоксициллин/клавуланат 50 мг/кг/сут, цефуроксим аксетил 50—75 мг/кг/сут, цефтибутен 9 мг/кг/сут или цефиксим 8 мг/кг/сут. При подозрении на пиелонефрит используют амоксициллин/клавуланат внутривенно 90 мг/кг/сут, цефалоспорины третьего-четвертого поколения (50—80 мг/кг/сут), цефоперазон/сульбактам (до 100 мг/кг/сут в 2 приема), в том числе с аминогликозидами. При инфицировании клебсиеллой, протеем, псевдомонадами и другой флорой при выборе антибиотика следует опираться на данные о ее чувствительности.
Противорецидивное лечение рекомендуется при пиелонефрите, при наличии рефлюкса 3-й степени и выше, аномалий мочевой системы, а также при рецидивировании ИМП. Чаще используют Фурагин 6 мг/кг/сут, ко-тримоксазол 2 мг/кг (по ТМП) в течение 2—3 недель, затем еще 2—8 недель в половинной дозе. Описана и эффективность цефаклора 5—10 мг/кг/сут, налидиксовой кислоты по 10 дней каждого месяца, 3—4 месяца.
Выбор антибиотиков при бактериемии
Во внебольничных условиях развитие бактериемической инфекции чаще всего связано с пневмококками, гемофильной палочкой, она проявляется сначала высокой лихорадкой без видимого очага инфекции с угрозой развития менингита, остеомиелита (особенно частого при инфекции стафилококками). Инфекция менингококками чревата развитием менигококцемии и менингита. С учетом спектра чувствительности этих возбудителей препаратами выбора являются амоксициллин/клавуланат (90 мг/кг/сут внутривенно) или цефтриаксон (80 мг/кг/сут внутривенно).
В условиях стационара бактериемия и сепсис чаще всего развиваются у детей с центральным венозным катетером, особенно при проведении парентерального питания. Основные возбудители – стафилококки (у новорожденных — эпидермальный, у старших детей – золотистый), энтерококки или грамотрицательная кишечная флора, как правило, с множественной лекарственной устойчивостью.
Оптимальной тактикой является удаление катетера, при необходимости новый катетер ставят в другую вену. Выбор антибиотика должен учитывать данные определения чувствительности выделенного из крови возбудителя, но поскольку лечение начинают незамедлительно то эмпирически выбирают комбинации, действующие как на грамотрицательную флору, так и на стафило- и энтерококков. Эффективна комбинация аминогликозида в максимальной дозе в виде одной инфузии (например, амикацин 15 мг/кг/сут) с ванкомицином (40—50 мг/кг/сут в 2—3 приема); последний может быть заменен ампициллином (250—300 мг/кг/сут), меропенемом (100 мг/кг/сут) или цефепимом (150 мг/кг/сут) – вводимых в 3 приема.
При достижении успеха в течение 1—2 дней после удаления катетера обычно достаточен 5—7-дневный курс антибиотика. В случае оставления катетера длительность терапии (при снижении температуры в течение 2—3 дней) должна быть не менее 2—3 недель. В случае развития очагов инфекции (артрит, эндокардит и т.д.) курс лечения составит 4—8 недель. В случае инфицирования катетера грибами Кандида удаление катетера обязательно, курс терапии – 2 недели после окончания фунгемии.
Факторы развития устойчивости и методы ее преодоления
Лекарственная устойчивость возбудителей имеет огромное медицинское и социально-экономическое значение. Поскольку она связана с использованием ПМС, в борьбе с ней ведущая роль принадлежит тем, кто назначает эти препараты. Конечно, законодательное ограничение отпуска ПМС, регламентация их применения в стационарах, создание стандартов и протоколов лечения отдельных инфекций – важный раздел этой работы, но без активного участия врачей все эти меры не окажут должного эффекта.
Что должен предпринять врач? Прежде всего не назначать антибиотик, не убедившись в наличии бактериального заболевания у больного. Если антибиотик назначается в предположении о бактериальной инфекции, врач обязан подтвердить свое подозрение, в противном случае антибиотик должен быть отменен.
В лечении бактериальной инфекции предпочтительны препараты с более узким спектром и коротким периодом выведения (например, пенициллины), которые создают меньший риск развития устойчивости, чем, например, макролиды; последние накапливаются в клетках и затем медленно выводятся, создавая субингибиторную концентрацию, что способствует выработке устойчивости. Это доказано печальным опытом ряда стран, где неоправданно широкое применение макролидов привело к всплеску устойчивости пневмококков, частота которой снизилась только после сокращения необоснованного применения макролидов.
Ответственность педиатров при этом особенно высока. Наиболее распространенные возбудители (стрептококки, в том числе пневмококк, стафилококки, а также гемофильная палочка и др.) у детей вегетируют в виде особенно «плотной» популяции, воздействие антибиотиков на нее увеличивает потенциал развития устойчивости. Тесные контакты между детьми способствуют распространению устойчивых клонов микробов с последующей передачей их членам семьи и всему населению (табл. 2). Важное звено – разъяснение этой проблемы родителям, с тем чтобы снизить частоту с их стороны неоправданных требований назначить антибиотик.
Сведения об авторах:
Владимир Кириллович Таточенко, главный научный сотрудник НИИ педиатрии ГУ НЦЗД РАМН, заслуженный деятель науки РФ, профессор, д-р мед. наук
Майя Джамаловна Бакрадзе, руководитель отделения диагностики и восстановительного лечения НИИ педиатрии ГУ НЦЗД РАМН, канд. мед. наук
Таблица 1
Наиболее распространенные β-лактамазы и их свойства [Сидоренко С.В. Практическое руководство по антиинфекционной химиотерапии / под редакцией Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова / 2007]
| Фермент, молекулярный класс (функциональная группа) | Субстрат действия | Чувствительность к ингибиторам |
|---|---|---|
| Пенициллиназа стафилококков класса А (2а) | Пенициллины (кроме оксациллина и метициллина) | + |
| Пенициллиназы грамотрицательных бактерий широкого спектра – классов А и D (2b, 2d) | Пенициллины (природные и полусинтетические) и цефалоспорины (ЦС) первого-второго поколений | +, +/- |
| β-лактамазы грамотрицательных бактерий расширенного спектра (БЛРС) – классов А и D (2be, 2d) | Пенициллины (природные и полусинтетические) и ЦС первого — четвертого поколений | +, +/- |
| Цефалоспориназы (AmpC) грамотрицательных бактерий – класс С (1) | Пенициллины (природные и полусинтетические) и ЦС первого —третьего поколений | — |
| Металло-β-лактамазы (МБЛ) грамотрицательных бактерий – класс В (3) | Практически все β-лактамы, включая карбопенемы | — |
Таблица 2
Частота выделения (%) в России пневмококков со сниженной чувствительностью к пенициллинам [Козлов Р.С., 2004]
Что делать с резистентностью к антибиотикам? Новые данные: распространение между странами и борьба с мультилекарственной устойчивостью
Что делать с резистентностью к антибиотикам? Новые данные: распространение между странами и борьба с мультилекарственной устойчивостью
Антибиотикорезистентные бактерии одолевают один препарат за другим и неконтролируемо распространяются
Авторы
Редакторы
Статья на конкурс «Био/Мол/Текст»: Устойчивость бактерий к антибиотикам — серьезная угроза здоровью людей. Из-за распространения резистентности с каждым годом подобрать эффективное лечение становится все сложнее. Человечество использует антибиотики повсеместно и тем самым только ускоряет процесс. К сожалению, резистентные штаммы могут передаваться от одного человека к другому, и масштаб проблемы до сих пор известен не до конца. Может ли, например, высокий уровень потребления антибиотиков в одной стране ухудшить эпидемиологическую обстановку в другой, где правительство регулирует использование противомикробных препаратов? Недавнее исследование, о котором мы расскажем в первой части статьи, утверждает, что да, может. А значит, опасность еще серьезнее, чем мы думали. Поэтому необходимо искать препараты, ломающие сам механизм устойчивости, так как уже сейчас существуют бактерии, которые невозможно остановить практически ни одним антибиотиком. Во второй части статьи мы расскажем об исследовании, открывшем новые свойства уже известных препаратов, как об одном из способов «отключить» резистентность и тем самым спасти миллионы жизней.
Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Вирусы и микроорганизмы» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.
Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Вступление
С тех пор как Александр Флеминг впервые выделил пенициллин, жить стало значительно веселее: теперь можно было не умирать от остеомиелита, родильной горячки, гангрены или сифилиса. За последующие девяносто лет человечество успело обзавестись внушительным арсеналом противомикробных препаратов и начать их активно использовать везде: от медицины до сельского хозяйства. И все бы хорошо, если бы не одно но: со временем антибиотики, которые призваны убивать бактерии или останавливать их рост, предотвращая развитие болезни, перестают работать. Некоторые микроорганизмы выживают после применения того или иного лекарства. Они мутируют и продолжают расти и размножаться, уже не встречая конкуренции со стороны других штаммов. К таким «суперзлодеям» от мира бактерий относятся, например, метициллинрезистентный золотистый стафилококк (рис. 1) или микобактерии туберкулеза со множественной лекарственной устойчивостью.
Рисунок 1. Нейтрофил обезвреживает метициллин-резистентную бактерию Staphylococcus aureus, фагоцитируя ее. Фото конфокального микроскопа, цвета условны. Подробнее о конфокальной микроскопии можно прочесть в материале «12 методов в картинках: микроскопия» [1].
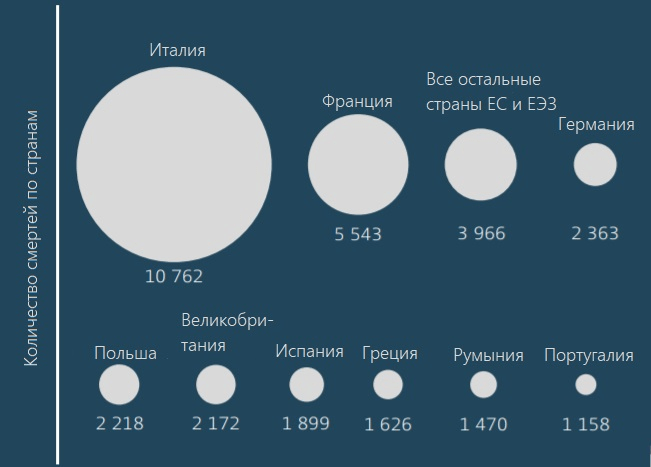
По данным комиссии, собранной британским министерством здравоохранения в 2014–2016 гг., ежегодно около 700 000 человек по всему миру умирает от бактериальных инфекций, которые вызваны невосприимчивыми к действию антибиотиков патогенами. К 2050-му эта цифра может вырасти до 10 миллионов человек в год [2]. А по данным за 2019 год, только в США и европейских странах суммарно от болезней, вызванных резистентными бактериями, умирает около 68 000 человек в год (рис. 2) [3], [4].
Рисунок 2. Количество смертей от болезней, вызванных резистентными к антибиотикам бактериями, в европейских странах по данным за 2015 год
О механизмах резистентности и ее передаче можно подробнее почитать в материалах [5] и [6].
Распространение резистентности: связь с уровнем потребления антибиотиков и влияние окружения
Многие исследования говорят в пользу существования прямой зависимости между увеличением потребления антибиотиков и распространением устойчивости бактерий к их действию [2–4], [7]. Помимо прямого влияния, когда из-за малых доз или недостаточно долгого применения лекарства бактерии быстро адаптируются к враждебной среде, существуют и косвенные «преимущества», которые дает устойчивым штаммам прием противомикробных препаратов: такие как устранение конкурентов в лице восприимчивых штаммов или подавление полезной микрофлоры, которая помогает организму справляться с инфекционной нагрузкой.
Иногда случается так, что потребление антибиотиков сокращается, а уровень устойчивости наоборот, только растет. Например, так произошло в Исландии 20 лет назад. В 2002 году было опубликовано исследование [8], согласно которому, несмотря на сокращение потребления противомикробных препаратов с 1,5 до 1,1 курса в год на одного ребенка (возрастом от одного года до шести лет), за пять лет распространенность устойчивых к пенициллину пневмококков выросла в двух наиболее удаленных от столицы регионах в четыре и в десять раз. Причем в десять раз она выросла там, где сокращение потребления антибиотиков было самым значительным по стране. Хотя в среднем за этот период уровень резистентности в Исландии действительно сократился: на 5%. Авторы исследования предположили, что из-за слабого коллективного иммунитета жители сельских регионов (рис. 3, 4) оказываются более уязвимыми к новым патогенам, которые сначала распространяются в крупных городах и только спустя время доходят до деревень. Можно было бы предположить, что свою роль сыграли и маленькие дозы лекарства или некорректная длительность терапии, однако, по данным исследования, все дети получали адекватное лечение.
Рисунок 3. Поселение Болунгарвик (исл. Bolungarvík), где зарегистрировали самый значительный рост резистентности при наиболее сильном снижении объема потребления антибиотиков.
Рисунок 4. Маяк Оусхоулавити (исл. Óshólaviti) в Болунгарвике. Фотограф: Герберт Ортнер, Вена (Herbert Ortner, Vienna).
Тем не менее исландский кейс остается скорее частным примером того, как на резистентность могут влиять и другие факторы, помимо объема потребления противомикробных препаратов. В целом же, прием антибиотиков остается одной из главных причин распространения устойчивости в мире [2–4].
К сожалению, даже если человек никогда не злоупотреблял антибиотиками, он может получить резистентную микрофлору от кого-то из своего непосредственного окружения, например, от родственников.
Исследование [9] на основе данных, полученных в 1998 году в двух деревнях штата Юта (рис. 5), показало, что вероятность получить как устойчивые, так и чувствительные штаммы растет с увеличением количества детей в семье. А прием антибиотиков ребенком увеличивает количество именно устойчивых бактерий у братьев и сестер.
Рисунок 5. Билборд на въезде в штат Юта со слоганом штата: Life Elevated («Возвышенная жизнь»)
В 2019 году израильские ученые показали, что прием матерями фторхинолонов (противомикробных лекарств широкого действия) повышал риск заражения резистентными штаммами не принимавших эти лекарства детей на 50% [10].
Бактерии распространяются не только в семьях, но и в других небольших сообществах, где люди тесно взаимодействуют, например в больницах. Так, в 2001 году другой исследовательский коллектив из Израиля подтвердил, что прием цефалоспоринов и амикацина (полусинтетического антибиотика группы аминогликозидов) в шести отделениях больницы был связан с повышенным риском заражения устойчивыми патогенами в течение последующих месяцев, в том числе и у пациентов, не принимавших эти антибиотики в течение предыдущего года. Причем у принимавших этот риск был выше 1,5–3 раза [11].
Распространение резистентности в больших сообществах
Второго ноября было опубликовано исследование [12] ученых Гарвардского университета, которое показало, что на степень распространения резистентности к антибиотикам среди населения одного региона существенно влияет уровень их потребления в соседних — точнее, в тех, которые интенсивнее всего с этим регионом взаимодействуют: например, если люди активно перемещаются между ними. Для описания таких ситуаций авторы статьи используют термин «спилловер-эффект» (от англ. to spill over — «выходить за пределы чего-либо, распространяться на другие области»; существительное spillover обозначает соответствующий процесс «распространения»).
Исследователи рассматривали данные о потреблении антибиотиков и распространенности устойчивости к ним в американских штатах и европейских странах. Они предположили, что чем два штата или две страны теснее взаимодействуют, тем меньше между ними разница в уровне резистентности к антибиотикам, и непосредственное влияние объема потребления антибиотиков на устойчивость будет ниже, чем в идеальной ситуации, когда регион полностью изолирован от других.
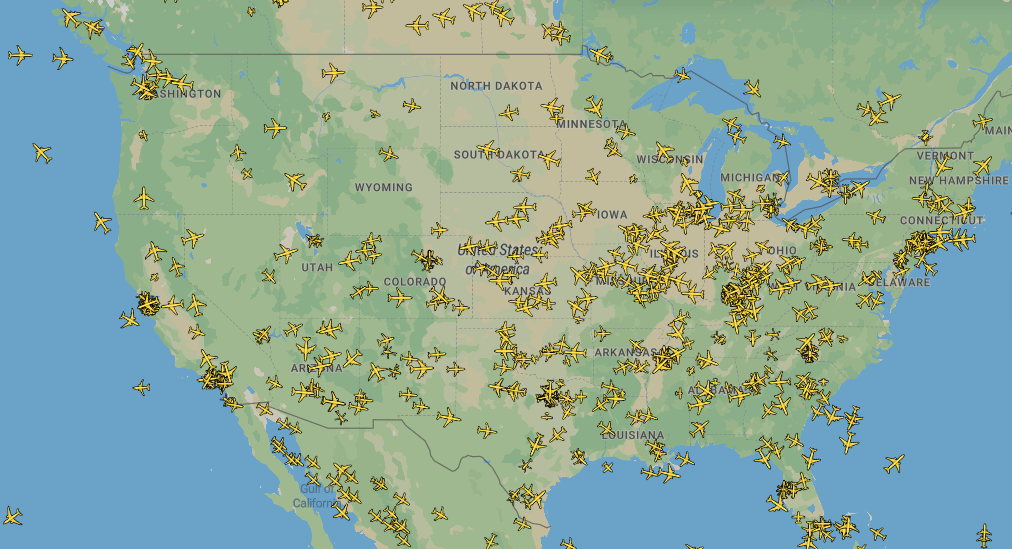
Чтобы проверить гипотезу, ученые сначала использовали математические модели, с помощью которых они делали численные предсказания того, насколько спилловер-эффект увеличится от усиления интенсивности взаимодействия сообществ. А затем они обратились к эмпирическим данным и соотнесли разницу в уровне резистентности внутри регионов с интенсивностью их взаимодействия друг с другом. Степень интенсивности определяли по данным о перелетах американскими и европейскими авиалиниями — ученые предположили, что чем меньше рейсов между регионами, тем слабее эти регионы взаимодействуют (рис. 6).
Рисунок 6. Карта авиаперелетов
В результате две математические модели, применявшиеся в исследовании, — WHN и D-type (см. «Расшифровки» в конце статьи), — подтвердили предположение, что у активно взаимодействующих между собой сообществ разница в уровне устойчивости ниже, чем у тех, которые взаимодействуют меньше. Конкретные величины зависят от выбора модели, однако согласно обеим, достаточно, чтобы было всего на 1% больше взаимодействий между сообществами, для сокращения разницы в уровне резистентности между ними на треть, а то и на 50% — опять же, зависит от выбора модели.
Исследователи рассматривали три пары патогенов и антибиотиков: «пневмококки и макролиды», «пневмококки и β-лактамы» и «кишечная палочка и фторхинолоны». Именно эти комбинации наиболее часто исследовали прежде.
Источники информации о потреблении антибиотиков и распространении устойчивости внутри регионов ученые распределили по трем группам: первые две включали в себя американские базы данных, а третья — данные по европейским странам.
Но в итоге было сформировано шесть датасетов вместо девяти: два убрали, потому что пришлось исключить данные по устойчивости пневмококков к β-лактамам в США — в предыдущих исследованиях на этих датасетах связь между объемом потребления антибиотиков и уровнем резистентности получила отрицательную точечную оценку. Кроме того, информация по потреблению фторхинолонов для США была только во втором наборе данных, так что для этой комбинации патогена и антибиотика собрали два датасета вместо трех, как у остальных (один европейский и один американский).
После попарного сравнения регионов, связь между интенсивностью взаимодействия и снижением зависимости уровня резистентности от объема потребления антибиотиков оказалась статистически значимой в четырех из шести датасетов. Иными словами, чем активнее люди перемещались между сообществами, тем меньшее влияние на распространенность устойчивости оказывал уровень потребления антибиотиков внутри каждого из них — значительную роль начинали играть соседи.
Ученые также сгруппировали все сообщества по парам и ранжировали список по степени интенсивности взаимодействия. Затем они сравнили первые 10% пар из начала с 10% пар с конца и выяснили, что для пар в начале рейтинга связь между объемом потребления антибиотиков и резистентностью в среднем на 50% слабее, чем для пар, которые взаимодействовали меньше всего.
О чем говорят эти данные? В первую очередь о том, что спилловер-эффект оказывает значимое влияние на распространение устойчивости бактерий к антибиотикам на уровне США и европейских стран. Из этого наблюдения следуют несколько важных выводов. Во-первых, бессмысленно проводить какую бы то ни было политику по сокращению потребления антибиотиков с целью снизить уровень резистентности, не учитывая ситуацию в соседних регионах. Во-вторых, куда эффективнее любые меры принимать не на уровне отдельной страны или штата, а на уровне более крупных регионов: США или Евросоюза целиком. В-третьих, массовые испытания антибиотиков могут привести к росту устойчивости внутри всей контрольной популяции (если она не полностью изолирована от испытуемых) за счет все того же спилловер-эффекта.
Однако на распространение устойчивости влияют не только потребление антибиотиков или путешествия между регионами. Свою роль могут играть и другие факторы. Так, исследование 2017 года показало, что устойчивость бактерий к антибиотикам растет с повышением среднегодовой температуры на 2–4% [13]. А согласно другому исследованию, уже 2018 года, на распространение резистентности влияют и социально-экономические факторы (рис. 7): чем лучше развита инфраструктура и выше расходы государства на здравоохранение, тем ниже уровень распространения устойчивости к антибиотикам [14]. Поэтому не исключено, что схожесть в уровне резистентности у тесно взаимодействующих регионов может быть связана с их схожестью в плане географии или на экономическом уровне. Также, различия в образе жизни между разными социальными группами (разделенными по гендерному, этническому или экономическому признакам) может оказаться очень высокой — возможно, сравнение между собой административных единиц не совсем корректно, и куда эффективнее было бы сравнивать разные социальных слои [15], [16]. Кроме того, в исследовании не учитывались другие способы передвижения между регионами, помимо авиаперелетов. Кажется, что на близкие расстояния люди могут чаще перемещаться наземным транспортом: поездами или автомобилями, поэтому небольшое количество рейсов между двумя регионами еще не говорит об их слабом взаимодействии. Поэтому для получения адекватной картины происходящего необходимо принимать во внимание даже такие «мелочи», как дорожная инфраструктура региона или стоимость перемещения разными видами транспорта.
Рисунок 7. Разница в уровне доходов у американского населения по штатам. Экономическое неравенство сказывается и на сфере здравоохранения: у людей с высоким и низким доходом разные условия проживания, неравный доступ к медицине и др. Это может быть релевантно при анализе эпидемиологической обстановки региона.
К тому же, чтобы упростить себе задачу, в рамках исследования ученые исходили из того, что связь между объемом потребления антибиотиков и уровнем резистентности неоспорима, а изменения в распространенности устойчивости следуют за изменениями в объеме потребления антибиотиков в течение какого-то относительно небольшого и обозримого отрезка времени, хотя оба эти положения являются предметом активного изучения. Попарное сравнение сообществ также существенно упрощает задачу построения математической модели и обработки данных. Однако надо понимать, что на деле регионы взаимодействуют между собой одновременно, и это взаимодействие может иметь сезонный характер, или его интенсивность может меняться в зависимости от каких-то социальных, политических или экологических процессов. Так что теоретические выкладки, полученные исследователями, довольно грубы и позволяют составить только беглое представление о проблеме.
Борьба с резистентностью: поиск новых решений
Итак, мы выяснили: устойчивость к антибиотикам страшна не только тем, что ее уровень растет по мере того, как увеличиваются объемы потребления антибиотиков, но и своей способностью распространяться внутри сообществ любого размера: от семей до государств. Особенное беспокойство вызывает распространение мультилекарственной резистентности некоторых патогенов — защищенности сразу от нескольких групп препаратов. Борьба с угрозой идет в основном по двум фронтам: во-первых, человечество создает все новые и новые препараты, способные эффективно подавлять устойчивые микроорганизмы, а во-вторых, придумывает способы замедлить распространение резистентности (как правило, за счет снижения объемов потребления антибиотиков) и выиграть время. Однако эта гонка бесконечна (см. обзор [17]). Как долго мы сможем «убегать»?
Хорошо бы научиться «отключать» резистентность, чтобы уже известные антибиотики заново стали эффективным «оружием». Для этого нужно проанализировать механизмы передачи, хранения и реализации устойчивости к антибиотикам. О некоторых из уже существующих способов борьбы с мультилекарственной резистентностью можно почитать в материалах [6] и [18].
Рисунок 8. Инфографика по карбапенем-резистентным энтеробактериям из доклада Департамента здравоохранения и социальных служб США. Согласно ей, в 2017 году насчитывалось 13 100 случаев госпитализации пациентов с инфекциями, вызванными карбапенем-резистентными энтеробактериями, в том числе и 1100 случаев летального исхода, а соответствующие затраты на здравоохранение в Америке составили 130 миллионов долларов США. Карбапанем-резистентные энтеробактерии представляют серьезную проблему для пациентов медицинских учреждений: некоторые штаммы развили устойчивости почти ко всем распространенным антибиотикам, что вынуждает врачей прибегать к более токсичным или менее эффективным препаратам.
А здесь мы рассмотрим, как может решаться проблема мультилекарственной резистентности, на примере карбапенем-резистентных энтеробактерий (CRE, от Сarbapenem-Resistant Enterobacteriaceae). CRE могут поражать органы мочеполовой системы, кровь или легкие, но главная их опасность заключается в устойчивости к самым серьезным препаратам, направленным против них (рис. 8). Карбапенемы — антибиотики «последней надежды», то есть средства, которые применяются лишь в крайних ситуациях, когда ничто больше не помогает. Часто CRE устойчивы не только к карбапенемам, но и ко многим другим классам антибиотиков, что делает лечение от них чрезвычайно тяжелым [19]. В 2019 году Центр по контролю и профилактике заболеваний США поместил карбапенем-резистентных энтеробактерий среди пяти групп микроорганизмов, защиту от которых из-за угрозы здравоохранению необходимо разрабатывать в первую очередь [3].
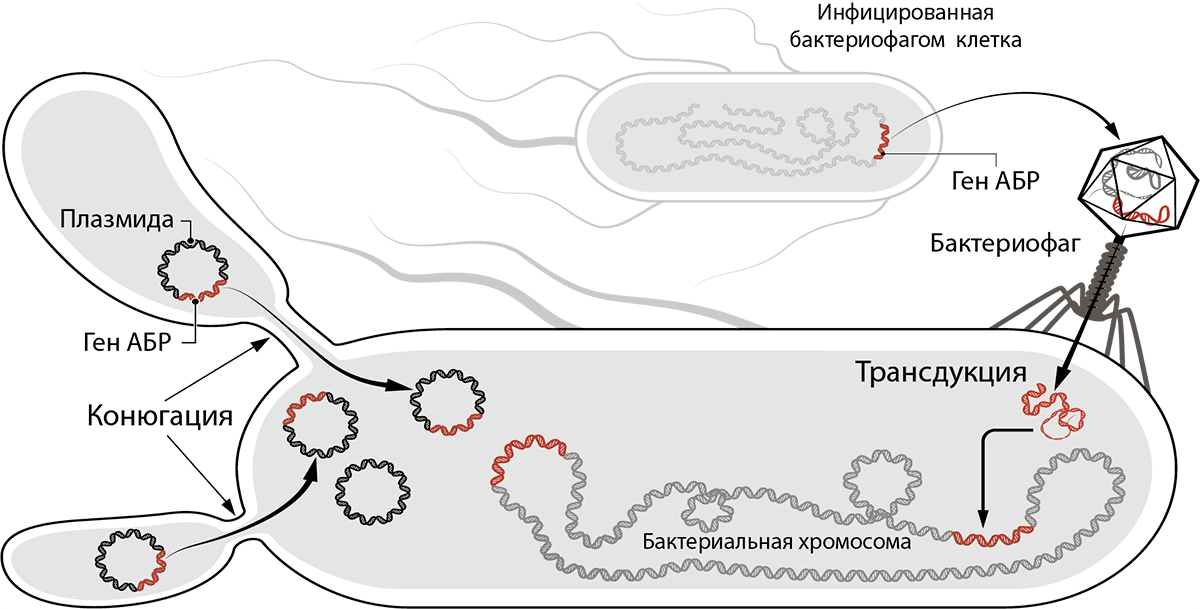
Рисунок 9. Как последовательности ДНК, ответственные за резистентность, попадают в клетку бактерии и хранятся в ней? Последовательности ДНК, кодирующие ферменты, которые обеспечивают резистентность, могут находиться в плазмидах — кольцевых ДНК внутри клеток бактерий, — передаваться в составе плазмид потомкам и родственникам при коньюгации. Еще такие последовательности ДНК могут передаваться из ДНК одной бактерии в ДНК другой путем трансдукции — переноса внутри вируса.
Устойчивость CRE работает по проверенной механике Докинза: резистентность переносится плазмидами устойчивости CRE (pCRE, CRE resistance plasmids), которые так и хочется назвать эгоистичными (рис. 9). Ведь карбапенем-резистентные энтеробактерии платят высокую цену за свою неуязвимость: если клетка утрачивает pCRE, то она погибает из-за токсина, который был закодирован в плазмиде и остался в клетке [20]. (До утраты pCRE с нее синтезировался неустойчивый антидот, блокирующий действие токсина.) pCRE очень большие, поэтому количество их копий в одной клетке CRE можно сосчитать по пальцам. Чтобы не потеряться во время деления, в pCRE закодирован механизм распределения по дочерним клеткам, как и множество ферментов, «обслуживающих» плазмиду, в которой заложено всё для ее распространения и выживания ее носителя, в том числе карбапенемаза — фермент, расщепляющий не только карбапенемы, но и многие другие β-лактамные антибиотики (рис. 10) [21]. Фермент, закодированный в плазмиде, «защищает» ее носителя. То есть в первую очередь опасность представляют не бактерии, а плазмида, поэтому методы борьбы должны быть направлены главным образом против нее.
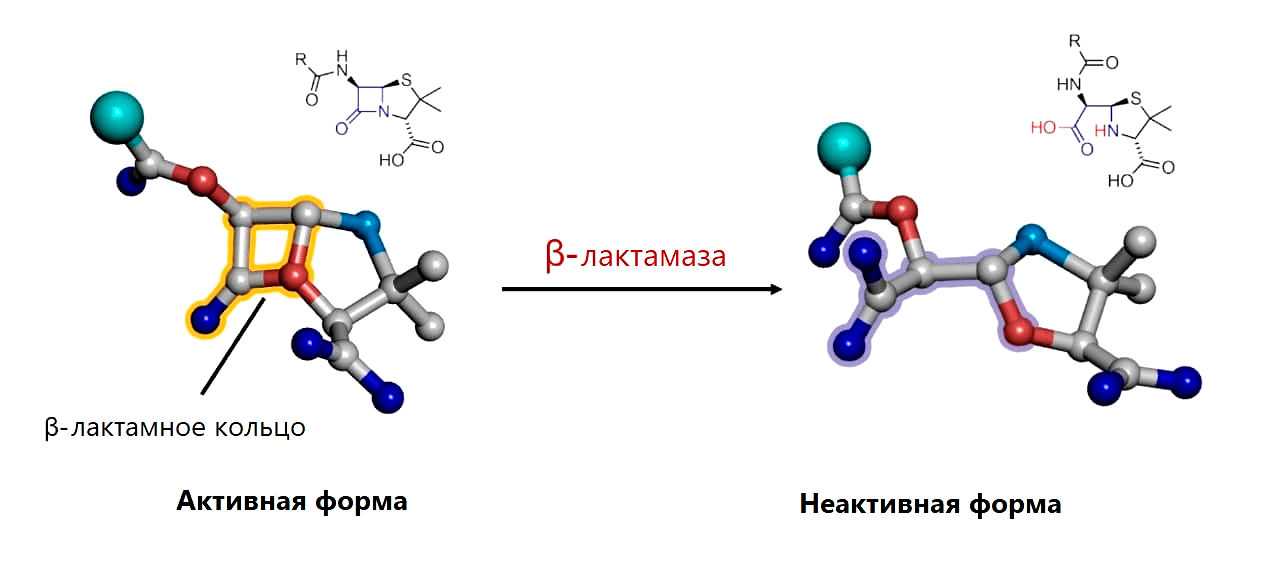
Рисунок 10. Разрушение β-лактамного кольца β-лактамазой путем гидролиза связи между атомами углерода (серыми) и азота (голубыми)
Кэйтлин Зулауфа и Джеймс Кирби из Гарвардской медицинской школы нашли подходящие для вмешательства в работу плазмиды препараты среди тех, которые уже используются, но в иных целях, и попробовали объяснить их эффективность в борьбе с резистентными штаммами [22]. Это исследование кажется нам важным, поэтому ниже мы расскажем об экспериментах, проведенных коллегами-учеными, и данных, говорящих в пользу их открытия.
В результате скрининга более 12 000 биоактивных соединений исследователи выделили три, после воздействия которых копии pCRE не распространялись в культуре бактерий при делениях, что делало последующие поколения восприимчивыми к карбапенемам.
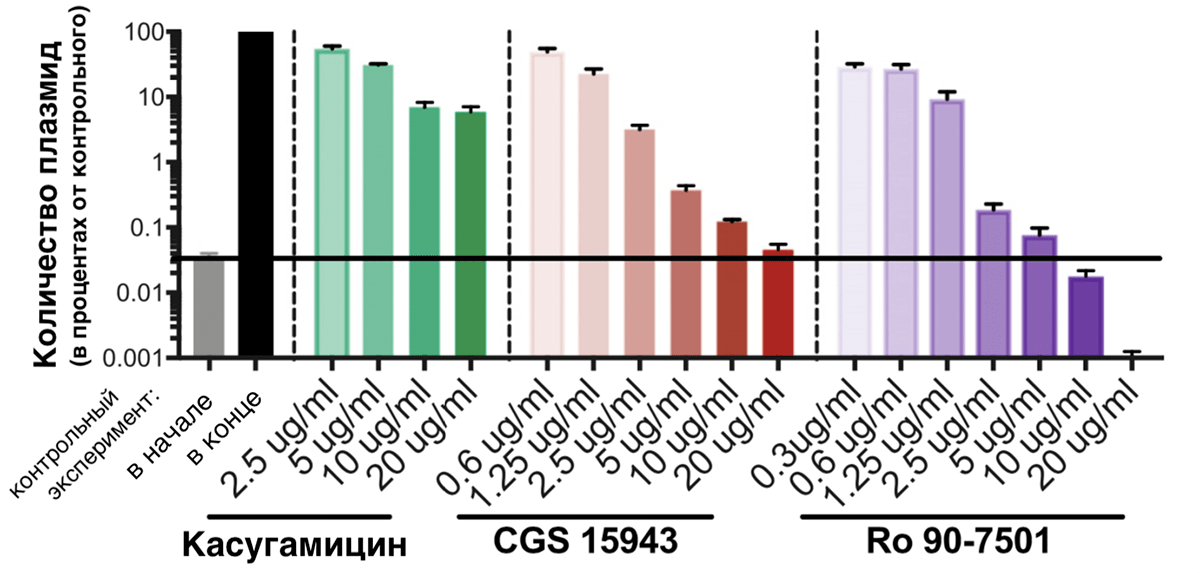
Наш первый кандидат — касугамицин — аминогликозидный антибиотик, который, судя по данным исследователей, мешает процессу синтеза белка RepE, играющего ключевую роль в размножении pCRE путем репликации (удвоения) [23]. То есть без RepE плазмида, скорее всего, не передастся новым поколениям бактерий. После воздействия касугамицина в течение 24 часов репликация pCRE случалась реже более чем в 10 раз (рис. 11), по сравнению с необработанными бактериями (более 90% потомков бактерий, резистентных еще сутки назад, утратили защиту). Однако даже во время применения максимальной в этом исследовании дозы касугамицина плазмиды все же размножались (их становилось больше на два порядка). Зафиксируем, что касугамицин не блокирует репликацию полностью, а лишь сильно замедляет ее.
Рисунок 11. Зависимость активности размножения плазмид в растущей бактериальной культуре от воздействия препаратов. По вертикальной шкале — количество плазмид бактерий после инкубирования при разных концентрациях препаратов, выраженное в процентах от количества плазмид в посевах в обычных условиях. Первые два столбца — контрольный эксперимент (без воздействия препаратов): серый столбец — количество в начале контрольного эксперимента; черный — в бактериях после обычных условий культивирования. Зеленые столбики — после культивирования при разных концентрациях касугамицина; красные столбики — после культивирования при разных концентрациях CGS 15943; фиолетовые столбики — после культивирования при разных концентрациях Ro 90-7501.
Наш второй кандидат — CGS 15943 (см. «Расшифровки» в конце статьи) — возможно, нарушает считывание последовательности RepE. В любом случае, он мешает репликации плазмид настолько, что их количество при максимальной дозе CGS 15943 почти не увеличилось (рис. 11). Отметим, что CGS 15943 способен почти полностью останавливать репликацию pCRE.
Третий кандидат — Ro 90-7501 (см. «Расшифровки» в конце статьи) — имеет самые впечатляющие результаты. Взглянув на рисунок 11, хочется назвать его «убийцей» pCRE. Дело в том, что Ro 90-7501 — интеркалятор ДНК, то есть соединение, которое встраивается между цепями ДНК, «ломая» ее структуру и мешая репликации. Только начиная исследование, ученые не хотели использовать интеркаляторы, потому что для человека целостность собственной ДНК не менее важна, чем для плазмиды целостность своей. Например, зафиксировано воздействие этого же Ro 90-7501 на клетки млекопитающих: он влияет на сборку фибрилл амилоида β42 (связанного с болезнью Альцгеймера) [24], на активность врожденного иммунитета [25] и ингибирует протеинфосфатазу 5 — фермент, важный в регуляции ключевых событий жизни клетки [26], [27]. Однако Ro 90-7501 оказался селективным к pCRE, и ученые изучили его особенно тщательно. Оговорив, что концентрация Ro 90-7501, при которой достигается максимальный антиплазмидный эффект, ниже токсичной для клеток млекопитающих почти в 30 раз [28].
Сравним препараты: CGS 15943 не имеет известных побочных эффектов для клеток человека, однако он и не истребляет плазмиды так, как это делает Ro 90-7501. То есть после окончания курса CGS 15943 резистентные патогены могут выжить и размножиться опять. Возможно, получится изменить последовательность Ro 90-7501 так, чтобы он перестал воздействовать на процессы в клетках млекопитающих. Однако обоим препаратам стоит «поучиться» у касугамицина проникать в клетки грамотрицательных бактерий (к которым относятся и энтеробактерии), видимо, для их применения в реальных условиях нужно разработать подходящий способ проникновения молекул препарата внутрь клетки.
Таким образом, использование каких-то из этих препаратов может привести нас к победе над опасными карбапенем-резистентными энтеробактериями. Ученым предстоит долгая и кропотливая работа по поиску или синтезу веществ, которые окажутся действенными в устранении описанного нами механизма резистентности.
Исследования, подобные этому, внушают надежду на то, что нам удастся не просто вечно бежать на шаг впереди, создавая препараты, к которым у бактерий еще не выработалась устойчивость, но и «поворачивать время вспять» — сопротивляться уже существующим механизмам резистентности, придумывая способы для непосредственной остановки их действия. И тогда пугающая цифра в 10 миллионов смертей в год никогда не станет реальностью.