анемия 1 степени после родов что это такое
Диагностика и лечение железодефицитной анемии в период беременности и после родов
«Arch Gynecol Obstet» »» 25 июня 2010 г
Кристиан Брейман, Кристоф Хонеккер, Вольфганг Хольцгрев, Даниэл Сурбек
Аннотация
Введение. В период беременности и после родов часто развивается железодефицитная анемия, которая может привести к тяжелым осложнениям для матери и плода. Новые схемы лечения включают внутривенное введение железа в определенных клинических ситуациях. Целью данного исследования было определение оптимальных диагностических и терапевтических подходов для лечения железодефицитной анемии в период беременности и после родов.
Методы. Проводили обзор результатов по диагностике и лечению железодефицитной анемии, представленных в опубликованных работах и рекомендациях по лечению. В качестве выводов представлены рекомендации по лечению, составленные экспертным советом. Результаты. В период беременности в качестве терапии выбора применяют препараты железа, предназначенные для приема внутрь. При недостаточной эффективности, возникновении нежелательных побочных эффектов или очень низком уровне гемоглобина предпочтительным альтернативным методом является внутривенное введение карбоксимальтозы железа, хотя данные о безопасности данного метода лечения ограничены. В послеродовый период при уровне гемоглобина ниже 95 г/л идеальным методом лечения является внутривенное введение карбоксимальтозы железа, приводящее к более быстрому восстановлению уровня гемоглобина. Выводы.
Ключевые слова: анемия, беременность, послеродовый период, недостаточность железа
Рекомендации экспертной группы, Комитет по обеспечению качества Швейцарского общества по проблемам акушерства и гинекологии. C. Breymann, C. Honegger, W. Holzgreve, D. Surbek (&)
University Women’s Hospital,
Inselspital Effingerstr. 102, 3010 Bern, Швейцария
Введение
Анемия представляет собой одну из распространенных проблем в области акушерства. Хорошо известно, что в зависимости от своей тяжести анемия выступает важным фактором риска смерти для матери и плода. При железодефицитной анемии в период беременности повышается риск преждевременных родов, внутриутробной задержки развития плода, нарушения развития плаценты и снижения запасов железа в организме новорожденного. Риски для матери включают: истощение резервов крови при родах, что ведет к повышению риска переливания аллогенной крови при значительной кровопотере, сердечно-сосудистый стресс, появление симптомов анемии (усталость, снижение переносимости физических и психологических нагрузок, головная боль, головокружение в положении стоя, упадок сил, продолжительная госпитализация, пониженная лактация, истощение запасов железа в организме матери после родов). В этой связи эффективное лечение диагностированной анемии оказывает положительное влияние на здоровье матери и плода. Одним из основных рассматриваемых вопросов является снижение объемов, или, в идеале, отсутствие необходимости в переливании аллогенной крови, возникающей вследствие недостаточно эффективного лечения анемии до родов. Затем рассматривается проблема лечения, но не профилактики, железодефицитной анемии.
Анемия в период беременности
Диагностика
Нижним пределом для уровня гемоглобина у беременных женщин считается ® )
Мировая практика доказала безопасность и высокую переносимость комплекса железа (III) с сахаратом. Данный препарат одобрен для применения в период беременности, начиная со второго триместра; частота возникновения побочных эффектов при применении Венофера ниже 0,5%. Венофер ® следует вводить только в учреждениях, располагающих оборудованием для сердечно-легочной реанимации. Максимальная разовая парентеральная доза сахарата железа (III) составляет 200 мг, предпочтительно развести препарат в 100 мл 0,9%-го раствора NaCl для введения в форме инфузии. Продолжительность инфузии составляет приблизительно 30 мин с использованием внутривенного доступа (следует помнить, что высокая скорость инфузии связана с риском гипотензивной реакции). В зависимости от исходных значений уровня гемоглобина внутривенное введение повторяют 1-3 раза в неделю, до повышения уровня гемоглобина >105 г/л. Затем пациента можно перевести на прием пероральных препаратов железа для поддерживающей терапии. Нет оснований ожидать возможной передозировки железом.
Комплекс железа с карбоксимальтозой (Феринжект ® )
Карбоксимальтоза железа (Феринжект ® ) представляет новый недекстрановый комплекс железа, преимуществом которого является возможность введения высоких доз (до 1000 мг за одно введение) в короткий промежуток времени (на одну инфузию требуется 15-30 мин). Благодаря этому отсутствует необходимость в дорогостоящих повторных инфузиях небольших доз железа, при этом Феринжект ® характеризуется хорошей переносимости, по-видимому, сопоставимой с таковой для сахарата железа (III). Как и в случае сахарата железа (III), данный препарат одобрен для применения в период беременности, начиная со второго триместра. На сегодняшний день (как и в случае сахарата железа (III)) не проводилось масштабных рандомизированных исследований для оценки безопасности применения данного препарата для плода. По этой причине перед назначением любых препаратов железа внутривенно необходимо тщательно оценить соотношение пользы и рисков, даже во втором и третьем триместрах беременности. В модели плацентарного кровотока показано, что карбоксимальтоза железа не проникает через плацентарный барьер к плоду (Malek, 2009). Карбоксимальтозу железа вводят в виде быстрой инфузии в течение 15-30 мин или в виде болюса в течение 1-2 мин (НЕ подкожно или внутримышечно!). В виде быстрой инфузии карбоксимальтозу железа можно вводить в разовых дозах до 1000 мг железа или, соответственно, 15 мг железа в расчете на 1 кг веса тела (до уровня желаемой общей дозы); максимальная доза для внутривенного болюсного введения составляет 200 мг. При необходимости введения более высоких доз (>1000 мг) следует вводить препарат частями с интервалом в 7 дней.
Согласно недавно опубликованному обновлению Кокрановской базы данных (Reveiz, Gyte and Cuervo, 2007, CD 003094), четкие рекомендации по выбору лечения железо-дефицитной анемии в период беременности отсутствуют. При парентеральном введении железа повышение уровня гемоглобина происходит быстрее, чем при приеме внутрь. В то же время отсутствуют данные по безопасности парентерального введения железа в отношении развития тромбозов и тяжелых аллергических реакций. Помимо этого, данных, полученных в 17 исследованиях, недостаточно для оценки пользы лечения для матери и плода. В то же время в данный обновленный обзор не включены результаты недавних исследований эффективности и безопасности сахарата железа в период беременности.
Не проводилось масштабных исследований для оценки безопасности обоих препаратов (карбоксимальтозы железа и сахарата железа (III)) для плода.
Послеродовая анемия
Диагностика
Клинически значимой послеродовой анемией считают уровень гемоглобина ниже 100 г/л. Затем пациента можно перевести на прием пероральных препаратов железа для поддерживающей терапии. Нет оснований ожидать возможной передозировки железом. Через 14 дней ожидаемое повышение уровня гемоглобина составляет 30 г/л. В конце периода наблюдения у родильниц, получавших сахарат железа (III) парентерально, повышение уровня ферритина, и, по-видимому, запасов железа, выражено сильнее, чем у женщин, получавших препараты железа внутрь. Данные характеристики парентерального введения особенно привлекательны в тех случаях, когда в течение короткого времени друг за другом следует несколько беременностей.
В нескольких рандомизированных многоцентровых исследованиях было проведено сравнение нового препарата, карбоксимальтозы железа (Феринжект ® ), и заместительной терапии с приемом железа внутрь при лечении послеродовой анемии. Исследования показали очень высокую безопасность применения, сопоставимую с таковой для сахарата железа (III), а также высокую эффективность карбоксимальтозы железа. В трех из четырех исследований внутривенное введение карбоксимальтозы железа для лечения послеродовой анемии показало более высокую эффективность при сравнении с пероральным введением железа. В четвертом исследовании при лечении в течение 12 недель внутривенное введение карбоксимальтозы железа и пероральный прием железа обладали равной эффективностью. Профиль безопасности получил очень высокую оценку, сопоставимую с таковой для сахарата железа. Дозировки аналогичны описанным выше. Практическая польза, удобство для пациентов и снижение затрат, обусловленное необходимостью однократного введения, указывают на преимущество карбоксимальтозы железа перед сахаратом железа (III).
При тяжелой анемии (уровень гемоглобина ® ) на фоне парентерального лечения с применением карбоксимальтозы железа. Следует учитывать также тот факт, что применение рЭПО выходит за рамки зарегистрированных показаний и связано с дополнительным увеличением стоимости лечения.
Критические значения уровня гемоглобина, при которых оправдано переливание аллогенной крови, составляют приблизительно 60 г/л, однако такая необходимость зависит от клинических симптомов. Решение о назначении переливания аллогенной крови всегда следует принимать на индивидуальной основе с учетом всех пожеланий пациента. Четкого порогового значения не существует (например, гемоглобин 60 г/л = переливание крови), однако следует учитывать на возможность возникновения неявных осложнений, например, указания на скрытую ишемию миокарда.
Цитируемая литература: доступна по запросу
Заявление о конфликте интересов: конфликт интересов отсутствует.
Анемия: «железный» аргумент

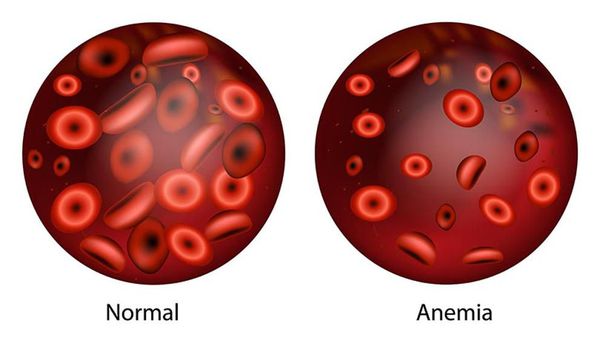
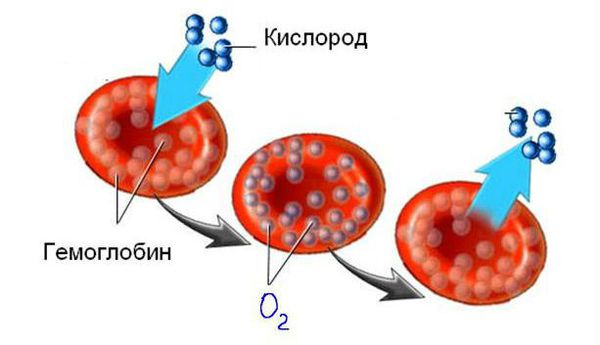
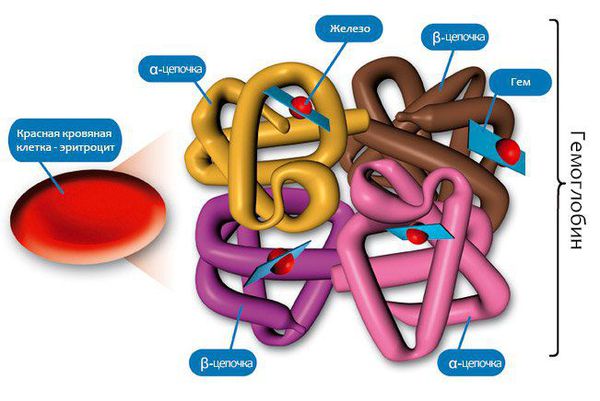
В нашей крови есть особые клетки – эритроциты, их еще называю «красные клетки крови», потому что именно они и придают ей такой цвет. Эритроциты переносят кислород от легких по кровеносным сосудам к мозгу и другим органам и тканям. В эритроцитах есть гемоглобин – красный, богатый железом белок: вот он-то и доставляет кислород к каждой клетке нашего организма. Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода. Это состояние и называется анемией.
Чем неприятна анемия во время беременности? Во-первых, не хватает кислорода как маме, так и ребенку, значит, у малыша еще внутриутробно может возникнуть кислородное голодание (гипоксия). Во-вторых, у ребенка тоже может появиться анемия, причем как во время беременности, так и после рождения. Еще при анемии чаще бывает токсикоз и какие-то другие осложнения беременности. Есть и другой важный момент: в родах женщина всегда теряет какое-то количество крови, и если у нее есть анемия, то восстановить свое здоровье после рождения ребенка может быть сложнее.
Чтобы узнать уровень гемоглобина и есть или нет анемия, делают общий анализ крови.
Нормальным для женщины считается уровень гемоглобина 120–140 г/л.
Во время беременности цифры немного другие:
– 110 г/л – это нижняя граница нормы;
– 90–110 г/л – легкая степень анемии;
– 70–90 г/л – средняя степень анемии;
– менее 70 г/л –тяжелая степень анемии.
Почему возникает анемия
Вообще, есть разные виды анемии, но во время беременности практически всегда она появляется из-за нехватки железа.
Само по себе железо в нашем организме не синтезируется, мы получаем его с пищей или водой. Поэтому если в пище его мало или оно плохо усваивается в желудочно-кишечном тракте, будет его дефицит. И беременность этому дефициту только способствует.
– Эстрогены, уровень которых во время беременности сильно повышается, тормозят всасывание железа в кишечнике.
– Токсикоз и особенно рвота – еще одна причина, из-за которой всасываемость железа уменьшается.
– Во время беременности многие женщины перестают есть мясо. Им просто его не хочется или оно даже вызывает отвращение. А мясо – это основной поставщик железа в наш организм. Цепочка простая: меньше мяса – меньше железа – анемия.
– Ребенок в животе у мамы растет, ему для развития тоже нужно железо. Где его взять, сам-то он пока не ест? Только из организма мамы. Если железа на двоих не хватает, то у мамы возможна анемия.
– Если женщина забеременела повторно, а между родами прошло мало времени, то запасы железа у нее еще не восстановились. Вот почему врачи рекомендуют планировать следующую беременность через два года после предыдущей (чтобы уровень железа успел восстановиться).
И вот какой тройной дефицит железа получается: 1) мяса мама не ест или ест мало, значит, железа извне к ней поступает меньше; 2) плюс железо у беременных еще плохо всасывается; 3) ребенок забирает железо для себя. Вот отсюда и анемия.
Самые первые симптомы анемии – это слабость, усталость, сонливость, головокружение, плохое настроение. Но все эти признаки часто встречаются у будущих мам, особенно в I триместре, когда идет резкая гормональная перестройка и организм адаптируется к новому состоянию. И женщина нередко думает, что это обычные неудобства беременности. Да и вообще, если анемия легкой степени, то никаких симптомов может и не быть (низкий гемоглобин выявляют только при общем анализе крови). И только при среднетяжелой и тяжелой формах анемии появляются уже характерные симптомы:
– Кожа становится бледной, слизистые тоже бледнеют. Но сама по себе бледная кожа еще не значит, что есть анемия, надо еще посмотреть на цвет слизистых оболочек (глаз) или ногтей.
– Кожа сохнет, на ней могут быть трещины, волосы и ногти становятся ломкими. Все это возникает из-за нехватки кислорода. На что еще можно обратить внимание – у беременных обычно волосы становятся густыми, при анемии же они могут выпадать, причем усиленно.
– Во рту появляется стоматит, на губах – заеды (хейлит). Кислорода не хватает, нарушается питание в тканях – отсюда и эти болячки на коже и слизистых.
– Меняются вкус и обоняние: хочется нюхать ацетон, краски или есть мел – это возникает из-за атрофии вкусовых сосочков языка и нарушения восприятия запахов.
– Кожа может не только побледнеть, но еще и пожелтеть. При железодефицитной анемии часто нарушается обмен каротина (витамина А). Наиболее выражена желтизна в области носогубного треугольника.
Как выявить анемию
Как мы уже говорили, в самом начале анемию можно и не распознать, а когда она станет явной, то уровень гемоглобина может быть уже достаточно низким. Поэтому всем беременным надо сдавать общий анализ крови (ОАК) как минимум два раза.
Первое, на что смотрят, – это уровень гемоглобина. Если гемоглобин в ОАК будет менее 110 г/л и к тому же уменьшится количество эритроцитов, то, значит, анемия есть. Но этого еще мало, надо исследовать и другие показатели.
При железодефицитной анемии в клиническом анализе крови также будет:
· Уменьшение цветового показателя (это содержание гемоглобина в одном эритроците) ниже 0,85.
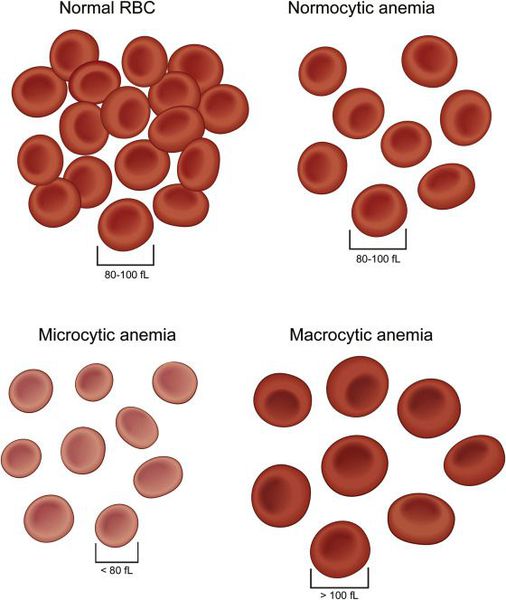
· Уменьшение диаметра эритроцитов, тогда в анализе крови будет написано слово « микроцитоз» (то есть средний диаметр эритроцитов меньше нужной нормы). Иногда при анемии эритроциты будут разных размеров, в анализе будет написано «анизоцитоз».
· Снижение гематокрита – это баланс объема жидкой части крови и эритроцитов. Он будет до 0,3 и меньше.
Но анемия не всегда бывает только из-за нехватки железа. Остается еще 2% на другие причины. Поэтому, чтобы убедиться, в чем дело, сдают биохимический анализ крови. Если все дело в железе, то в биохимии крови будут следующие показатели:
· снижение сывороточного железа – менее 12,6 мкмоль/л;
· повышение общей железосвязывающей способности сыворотки (ОЖСС) – более 64,4 мкмоль/л;
· снижение насыщения трансферрина (белок плазмы крови, который осуществляет транспорт ионов железа железом) – менее 16%.
Важный момент: Анемия может возникнуть не только из-за беременности. Вообще, обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности). Если анемия обнаружена в самом начале беременности, то, скорее всего, она была и до нее и с вынашиванием ребенка никак не связана.
Как предотвратить и лечить анемию
Кто-то скажет, что анемия во время беременности – это обычное дело и в этом нет ничего страшного. Да, это так, анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее. Железо поднимается очень долго, к тому же лечение не всегда хорошо переносится, а лекарства недешевы.
Начать можно с самого простого – питаться правильно, ведь железо поступает в организм именно с пищей. Лучше всего усваивается железо из продуктов животного происхождения. Поэтому для профилактики железодефицитной анемии врачи советуют есть мясо (говядину, свинину), птицу, рыбу или печень. Но даже из этих продуктов железо всосется только на 10–30% – здесь все зависит от состояния конкретного организма. Есть железо и в некоторых растительных продуктах: гречке, яблоках, гранатах. Очень часто именно их советуют есть сторонники всего натурального и здорового. Но одними яблоками или гречкой гемоглобин не удержишь, железа там хотя и много, но вот усваивается всего лишь примерно 5–7% этого микроэлемента. Так что мясо пока лидер по содержанию и усвоению железа, и отказываться от него не надо. Ну а если женщина не хочет его есть или она вегетарианка? Тогда стоит принимать поливитамины, биодобавки или лекарства с железом.
Если анемия уже появилась, то рассчитывать только на питание не стоит. Надо идти к врачу и начинать лечение анемии. Обычно доктор назначает препараты железа. Они безопасны дл ребенка, но у многих есть побочные эффекты: тошнота и запор. Поэтому не всегда препарат сразу подходит, иногда приходится его менять. Что еще надо знать про лечение анемии? Уровень гемоглобина быстро поднять сложно, обычно он увеличивается через три-пять недель, так что ждать результатов лечения придется долго. И даже когда гемоглобин придет в норму, это не значит, что лечение надо прекратить. Препараты придется принимать еще некоторое время, чтобы создать запас железа и для себя, и для ребенка.
Но даже из лекарств железо может всасываться не полностью, кроме того, оно совместимо не со всеми веществами. Например, кальций и магний уменьшают всасывание железа. Поэтому пищу, которая содержит много кальция и магния, лучше съесть через два часа после приема железа. Как это выглядит в жизни: мясо не едим вместе с молоком, препараты железа молоком не запиваем и не едим вместе с ними бутерброд с сыром. Еще затрудняют усвоение железа кофеин и танин. Так, одна чашка чая вдвое снижает усвояемость железа. Поэтому кофе и чая во время лечения анемии лучше пить поменьше. Но есть вещества, которые улучшают всасывание железа. Это – витамин С: чтобы железо хорошо усваивалось, надо ежедневно получать 75 мг этого витамина. Для хорошего гемоглобина нужна еще и фолиевая кислота, ее тоже можно принимать дополнительно. Поэтому продукты, в которых много витамина С и фолиевой кислотой, едят вместе с продуктами, содержащими много железа: например, после мяса можно съесть апельсин или готовить мясо со шпинатом.
Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода.
Обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности).
Анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее.
Памятка для будущих мам
1. Во время беременности сдайте анализ крови как минимум два раза – это самый надежный способ вовремя обнаружить анемию.
2. Ешьте продукты, в которых много железа: и мясо, и птицу, и рыбу, и свежие фрукты и овощи.
3. Предупредить анемию гораздо легче и дешевле, чем ее лечить. Если вы не едите мясо, то спросите врача, может быть, вам надо принимать что-то дополнительно.
4. Не надейтесь только на правильное питание. Если гемоглобин снизился, поднять его без препаратов железа сложно.
Как видим, до анемии лучше дело не доводить. Поэтому сдавайте анализы крови, питайтесь правильно, прислушивайтесь к советам врача – и тогда ваш гемоглобин, а значит, и здоровье всегда будут на высоте!
Что такое анемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голышевой Екатерины Николаевны, терапевта со стажем в 8 лет.
Определение болезни. Причины заболевания
Анемия, или малокровие (Anemia) — это уменьшение количества эритроцитов и снижение уровня гемоглобина.
Эритроциты — это красные кровяные тельца, в них нет клеточного ядра, зато они содержат в себе особый железосодержащий белок — гемоглобин (Hb), который выполняет в организме важнейшую функцию газообмена (переносит кислород из лёгких в ткани и уносит от них углекислый газ). Следовательно, уменьшение количества эритроцитов в крови ведёт в снижению уровня гемоглобина. Есть ещё одно важное понятие — гематокрит (Hct) — это процентное соотношение эритроцитов к плазме крови.
У мужчин анемию определяют при следующий показателях:
Выделяют наследственные типы анемий:
В ряде случаев причинами анемии являются недостаток определённых витаминов и микроэлементов (В12, фолиевая кислота, железо), либо проблема с их усвояемостью.
Вторичные причины развития анемии
К причинам развития железодефицитной анемии (ЖДА) относятся:
Например, высокая потребность в железе является главной причиной ЖДА у беременных и матерей, кормящих грудью. У женщин репродуктивного возраста в большинстве случаев железодефицитная анемия возникает вследствие обильных менструаций, а у детей — из-за недостаточного потребления с пищей. ЖДА может являться следствием несбалансированного питания при вегетерианской диете, так как железо из растительных продуктов усваивается хуже. В продуктах растительного происхождения содержится фитиновая кислота, которая образует с железом нерастворимые комплексы и ухудшает всасывание железа из этих продуктов. Лучше всего железо усваивается из продуктов животного происхождения, в мясе присутствует белок миоглобин, который улучшает всасывание железа в кишечнике.
Главное место среди причин анемий занимают острые и хронические кровопотери, нарушение кроветворения, ряд хронических и инфекционных заболеваний. Хронические кровопотери определяются малым объёмом теряемой крови, небольшой продолжительностью, очень часто протекают скрыто для самих больных и не всегда воспринимаются как первопричина анемии лечащими врачами разных специальностей. Такие кровопотери могут происходить, например, в случае обильных менструальных кровотечений у женщин, которые привыкают к этому и считают нормой. В этом случае неправильно и не до конца собранный гинекологический анамнез зачастую остаётся на «заднем» плане при диагностическом поиске причин анемии. При подозрении на скрытый дефицит железа, либо на любую другую анемию необходимо уточнять длительность менструального цикла, объём и продолжительность менструальных выделений. Прямо спрашивать о количестве расходуемых прокладок в сутки, необходимости замены ночью, что уже является признаком избыточной потери крови и требует консультации гинеколога для определения тактики ведения.
Анемия у детей
Анемия у детей проявляется такими же симптомами, как и анемия у взрослых: слабостью, быстрой утомляемостью, сонливостью, сухостю кожи, «заедами» в углах рта, выпадением волос, частыми головными болями, головокружениями, обмороками, шумом в ушах, снижением памяти и концентрации внимания, частыми простудными заболевания. У детей к анемии может присоединиться ночное недержание мочи (энурез). Также у детей с анемией страдает нервная система: ребёнок становится вялым, плаксивым, беспокойным, у него поверхностный сон, он плохо кушает и не набирает вес. Дети с тяжёлой анемией в возрасте до одного года могут отставать в развитии от сверстников.
Симптомы анемии
У анемий нет чётких специфичных симптомов, поэтому дифференциальная диагностика по одной лишь клинической картине невозможна. Признаки анемии появляются только тогда, когда уровень гемоглобина сильно снижается относительно индивидуального исходного показателя пациента. Симптомы в основном более выражены у больных с другими хроническими неинфекционными заболеваниями, к примеру эрозивными или язвенными болезнями желудочно-кишечного тракта, воспалительными заболеваниями тонкого кишечника (целиакия, болезнь Крона) или при стремительном развитии анемии.
При развитии анемии появляются бледность кожных покровов, общая слабость, тошнота, головокружение, загрудинные боли, тахикардия, одышка, в тяжёлых случаях бывают синкопы (потеря сознания). К ряду возможных симптомов анемии относятся: головная боль, головокружение, шум в ушах, отсутствие менструаций и расстройства пищеварения. При тяжёлой анемии развивается гипоксия тканей или гиповолемия, в этом случае возрастает вероятность наступления сердечно-сосудистой недостаточности или шока.
Симптомы, определяющие происхождение анемии
Симптомы анемии, развивающейся вследствие острой или хронической кровопотери: мелена (кал чёрного цвета, свидетельствующий о внутреннем кровотечении из верхних отделов желудочно-кишечного тракта), носовое кровотечение, обильные менструальные выделения, кровотечение из геморроидальных узлов.
Пожелтение кожных покровов и склер, моча тёмного цвета при отсутствии заболеваний печени указывают на разрушение эритроцитов с выделением гемоглобина (гемолиз).
Стремительная потеря веса без объективных причин может являться следствием онкологического процесса в организме.
Патогенез анемии
У каждой разновидности анемии имеется своя причина, но их патогенез очень схож, поэтому рассмотрим механизм развития часто встречающихся анемий.
Патогенез железодефицитной анемии складывается из двух механизмов:
Дефицит железа, как и другие анемии в организме, проходит три стадии:
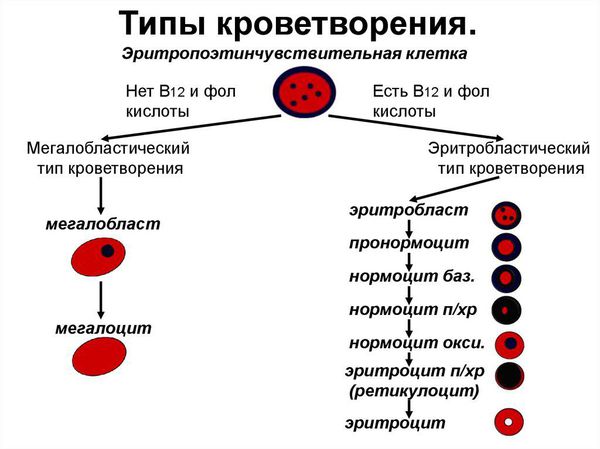
Патогенез В12-дефицитной анемии
Сущность В12 дефицитной анемии заключается в нарушении процесса созревания красных кровяных клеток вследствие дефицита витамина В12 или В9 (фолиевой кислоты).
При дефиците витамина В12 прежде всего страдают: костный мозг, головной мозг и эпителий желудочно-кишечного тракта. В красном ростке кроветворения появляется мегалобластный тип кроветворения: возникает дефект синтеза ДНК, в результате чего формируются очень крупные клетки — мегалобласты, а из них мегалоциты; нарушается синхронность созревания ядра и цитоплазмы эритроцитов; красные кроветворные клетки гибнут рано. В это же время снижается гранулоцитопоэз (образование гранулоцитов, которые представляют собой самую многочисленную группу лейкоцитов) и тромбоцитопоэз (образование тромбоцитов).
Классификация и стадии развития анемии
I. Классификация анемий по морфологии (размеру) эритроцитов
II. Классификация по цветовому показателю (ЦП)
III. Классификация анемий патогенетическая
Анемии вследствие кровопотери:
Анемии, вызванные нарушением образования гемоглобина и эритроцитов:
Анемии при усиленном кроверазрушении.
IV. Анемии по степеням тяжести EORTC (Европейское общество диагностики и лечения рака)
Степень тяжести анемии и количество гемоглобина:
Осложнения анемии
Больные анемией отмечают влияние ряда симптомов на их повседневную активность.
Хроническая усталость. Последствием анемии может быть постоянная общая слабость, сонливость, упадок сил, рассеянность, невозможность полноценно и регулярно заниматься спортом.
Иммунная система. По результатам исследований доказано, что анемия влияет на иммунитет, делая человека более восприимчивым к хроническим и инфекционным болезням.
Тяжёлая анемия увеличивает риск развития осложнений, направленных на сердечно-сосудистую систему или дыхательную. Могут появиться тахикардия (учащённое сердцебиение) и сердечная недостаточность (недостаточная эффективность кровоснабжения организма).
Беременность. Тяжёлые анемии у беременных женщин увеличивают риск ухудшения внутриутробного питания плода, осложнений во время родов и послеродовом периоде. Также такие пациентки более подвержены послеродовой депрессии. Ряд исследований показал, что дети, рождённые от женщин с анемией во время беременности, с высокой вероятностью:
Диагностика анемии
К какому врачу обратиться
При подозрении на анемию следует обратиться к врачу-терапевту. При необходимости может потребоваться консультация врача-гематолога и врача-гастроэнтеролога.
Лабораторная диагностика анемий
Общими критериями лабораторной диагностики всех анемий в общем анализе крови при подсчёте «ручным» методом являются один или сразу несколько показателей:
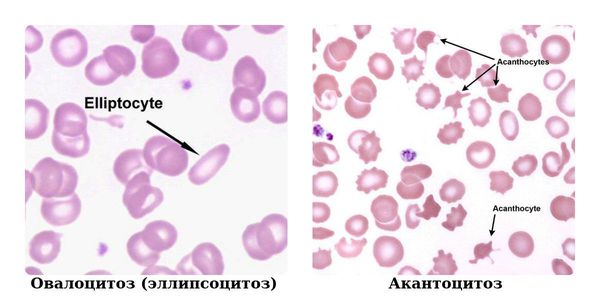
Также могут быть морфологические изменения эритроцитов (изменение формы) — анизоцитоз (изменение размеров эритроцитов или лейкоцитов) и пойкилоцитоз (деформация формы красных кровяных телец). В общем анализе крови необходимо обратить внимание на появление незрелых гранулоцитов, что может говорить о всевозможных воспалительных, аллергических процессах, аутоиммунных заболеваниях, инфекциях, вызванных вирусами или бактериями.
При выполнении общего анализа крови на автоматическом гематологическом анализаторе изменяются нормы указанных выше показателей и ряд эритроцитарных индексов. Также в общем анализе крови выявляется:
Изменения в биохимическом анализе крови определяются патогенезом анемии и могут включать:
В дополнение появилась возможность определения растворимых трансферриновых рецепторов (рТФР), концентрация которых при дефиците железа повышается (более 2,9 мкг/мл).
Дифференциальный диагноз ЖДА
Лечение анемии
Лечение в первую очередь должно быть направлено на выявление и устранение первопричины, поэтому терапия анемий длится долго, зачастую сопровождается несколькими врачами-специалистами.
Показание к лечению
Показание для медикаментозного лечения — это снижение уровня гемоглобина менее 120 г/л у женщин и ниже 130 г/л у мужчин.
В основном лечение подразумевает восстановление запасов гемоглобина, увеличение количества эритроцитов, нормализацию гематокрита. Основным эффективным методом лечения железодефицитных анемий является применение препаратов железа внутрь или парентерально (внутривенно или внутримышечно)
Чтобы восстановить уровень гемоглобина у больного железодефицитной анемией нужно, чтобы доза двухвалентного железа в сутки (эффективно всасывается только оно) составляла 100-300 мг, учитывая истощённые запасы железа (около 1,5 г).
Эффективнее назначать препараты с более высоким содержанием двухвалентного железа, их нужно принимать перорально (через рот) 1-2 раза в сутки. Для больных это самый удобный подход, следовательно, увеличивается их приверженность к терапии. В состав многих лекарственных форм железа входит аскорбиновая и янтарная кислоты, фруктоза, цистеин и др., они помогают наилучшему всасыванию железа в желудочно-кишечном тракте. Препараты железа лучше всего переносятся, если принимать их с пищей.
Лечение железодефицитной анемии парентеральными формами препаратов железа
Существуют чёткие показания для такой терапии:
Железодефицитная анемия — самый распространённый тип анемии. Однако лечение других типов малокровия отличается от лечения ЖДА. При других разновидностях анемии для нормализации показателей крови необходимо, например, восполнять запасы витамина В12, фолиевой кислоты, контролировать сопутствующие хронические заболевания и другие факторы, которые явились первопричиной анемии. Для этого необходимо своевременное обращение к врачу, который займётся диагностикой и определением тактики ведения.
Как улучшить лечение. Диета
Питаться нужно 4-6 раз в день. Для нормального переваривания еда должна быть комнатной температуры, слишком холодная или слишком горячая пища раздражают слизистую желудка, что препятствуют всасыванию полезных элементов. Количество выпитой воды в день — 30 мл на 1 кг веса, включая чай, сок, суп и т. д. Категорически запрещёно принимать алкоголь и курить. Алкоголь не только негативно сказывается на здоровье ЖКТ, но и вымывает полезные компоненты с мочой, что вредно даже для здоровых людей. Курение повышает кислотность желудка, что может спровоцировать развитие гастрита или язвы. В этом случае нарушится всасывание полезных микроэлементов.
Противопоказания при анемии
При анемии противопоказаны жёсткие диеты, рацион питания должен включать продукты с высоким содержанием железа, витамина В12 и фолиевой кислоты. Также развитие анемии возможно на фоне приёма некоторых лекарств (противоопухолевые, ряд антибактериальных, противопротозойных, противовирусных, противовоспалительных, противоревматических, противоэпилептических и антипсихотических препаратов). Поэтому приём данной группы лекарств при анемии должен проходить под контролем специалиста.
Можно ли лечить анемию народными средствами
На сегодняшний день эффективных народных средств лечения анемии не существует, потому что коррекция дефицита железа не может быть достигнута только изменением питания или использованием каких-либо трав, отваров и соков. Причина этого состоит в том, что усвоение железа из пищи ограничено (не более 3-5 % из растительной пищи), а в лекарственных препаратах оно содержится в большей концентрации.
Прогноз. Профилактика
Прогноз
Для прогноза играет важную роль причина анемии. Ранняя диагностика и быстрое определение тактики ведения постгеморрагической анемии напрямую связано с хорошим прогнозом.
Если анемия связана с дефицитом железа, витамина В12 или фолиевой кислоты, нужно дополнение диеты продуктами питания, богатыми данными микроэлементами и витаминами. Более плохой прогноз касается анемий, которые появились вследствие онкологических заболеваний, в том числе кроветворных органов, либо генетических нарушений, так как они плохо поддаются лечению.
Профилактика
Профилактика анемии включает в себя регулярные осмотры у терапевта со сдачей анализов, своевременное выявление и лечение хронических заболеваний, в том числе выявление и лечение источника хронической кровопотери (язвенные заболевания внутренних органов, геморрой и т. д.).
Для профилактики анемии, как и для лечения, важно наличие в рационе продуктов с высоким содержанием железа, витамина В12 и фолиевой кислоты.