ангиологический отек что такое
Ангиоотек ( Ангоневротический отек )
Ангиоотек – это патологическое состояние, сопровождающееся накоплением жидкости в тканях кожи и подкожной жировой клетчатке из-за увеличения проницаемости стенок сосудов микроциркуляторного русла. Проявляется отеком кожи различной локализации (лицо, шея, конечности), нередко сочетающимся с крапивницей и кожным зудом. Диагностика производится путем физикального осмотра, лабораторных исследований крови, изучения наследственного и аллергологического анамнеза больного. Терапевтическая тактика зависит от причин, вызвавших развитие синдрома, может включать назначение антигистаминных средств, андрогенов, ингибиторов фибринолиза и диуретиков.
МКБ-10
Общие сведения
Ангиоотек впервые был описан в 1882 году немецким ученым Генрихом Квинке. Исследователь считал его самостоятельным заболеванием – ангионевротическим отеком. В настоящее время установлено, что примерно половина случаев патологии возникает вследствие аллергических процессов реагинового типа, тогда как остальные являются самостоятельными приобретенными или наследственными состояниями. К понятию «изолированный ангиоотек» относят целый ряд болезней, в основе которых лежат нарушения циркуляции жидкости между кровеносной системой и тканями. Ангиоотеки могут диагностироваться в любом возрасте, у женщин выявляются примерно в 1,5-2 раза чаще, нежели у мужчин. Генетически обусловленные варианты патологического состояния передаются по аутосомно-доминантному типу.
Причины ангиоотека
Существует огромное количество внешних и внутренних факторов, способствующих развитию ангионевротического отека. Непосредственной причиной патологии являются изменения в системе комплемента и нарушение некоторых других физиологических процессов (коагуляции крови, фибринолитических и кининовых реакций). В подавляющем большинстве случаев аномалия вызывается дефицитом или недостаточной активностью С1-ингибитора – протеазы крови, замедляющей и останавливающей ряд биохимических реакций в крови и тканях. Данное явление возникает под влиянием следующих факторов:
Редким вариантом патологии является ангиоотек, развивающийся при оптимальном уровне С1-ингибитора – в основном к нему относят так называемые эстрогензависимые отеки. Предполагают, что они обусловлены генетическими факторами и передаются по сцепленному с Х-хромосомой механизму, течение заболевания усугубляется при приеме препаратов эстрогена. Также существует разновидность болезни, провоцируемая использованием ингибиторов ангиотензин-превращающего фермента, входящих в состав многочисленных антигипертензивных средств.
Патогенез
Возникающий по той или иной причине дефицит С1-ингибитора приводит к активации системы комплемента, увеличивает концентрацию калликреина и брадикинина. Последние стимулируют образование вазоактивных пептидных соединений, воздействующих на сосудистые стенки и гладкую мускулатуру. В результате происходит сначала расширение прекапиллярных артериол, затем – выход элементов плазмы клетки из кровеносного русла в межклеточное пространство. Таким образом, формируется локальный ангиоотек, проявляющийся характерной клинической картиной. Кроме того, реакции брадикининового звена могут вызывать спазм гладкомышечных клеток пищеварительной и дыхательной систем, нарушая их моторику.
Классификация
С учетом особенностей клинического течения в клинической аллергологии все случаи ангиоотека делят на две большие группы – изолированные и сочетанные. Первые проявляются только отеком подкожной жировой клетчатки и кожи, вторые могут сопровождаться крапивницей, спазмом дыхательных путей и другими симптомами. Разделение является достаточно условным, слабо отражает причины заболевания. По этиологическому признаку выделяют наследственные и приобретенные формы ангионевротического отека. Врожденные разновидности составляют примерно 2-5% от общего количества случаев болезни, включают следующие типы:
Все варианты наследственного ангиоотека являются изолированными, не сопровождаются крапивницей или иными нарушениями. Приобретенные разновидности имеют другую классификацию, включающую в себя всего два основных типа заболевания:
Симптомы ангиоотека
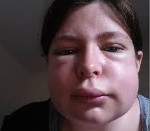
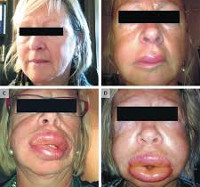
Основным симптомом патологии является появление безболезненного отека кожи различного размера. Больные отмечают ощущение распирания и напряжения, иные субъективные жалобы отсутствуют. В отличие от воспалительных отеков пораженная область характеризуется более бледным, нежели окружающие участки кожи, цветом и отсутствием локального повышения температуры тканей. Чаще всего отечные проявления обнаруживаются на верхних и нижних конечностях, лице (губы, щеки, веки, ушные раковины), шее, в зоне половых органов. Кожный зуд нехарактерен, но может определяться при сочетании ангиоотека с крапивницей.
У некоторых больных отек выявляется в области слизистых оболочек, иногда патологический процесс затрагивает и подслизистую пластинку. Наиболее часто поражаются органы полости рта (язык, мягкое небо), дыхательные пути, желудочно-кишечный тракт. При развитии ангиоотека органов респираторной системы возникает ощущение нехватки воздуха, осиплость или полная потеря голоса, лающий кашель. Вовлечение ЖКТ проявляется выраженным абдоминальным синдромом – болями, тошнотой, рвотой. Отмечается напряжение мышц брюшной стенки, создающее ложную картину перитонита или острой кишечной непроходимости.
Крайне редкими симптомами заболевания являются признаки плеврального выпота (кашель, боль в груди, затрудненное дыхание). В число других редких вариантов патологии входит локальный отек головного мозга (регистрируется угнетение сознания, гемипарезы), ангиоотек мочевого пузыря (сопровождается острой задержкой мочи), поражение мышц и суставов. Изолированные формы заболевания развиваются медленно на протяжении 12-48 часов. После этого при отсутствии осложнений происходит медленное разрешение отечности в течение 5-8 дней. Некоторые сочетанные варианты ангионевротического отека (особенно аллергического генеза) могут прогрессировать намного быстрее – в течение нескольких минут или часов.
Осложнения
Вероятность осложнений при ангиоотеке зависит от локализации патологического процесса. Наиболее часто (примерно в половине от всех осложненных случаев) у больных возникают затруднения дыхания, обусловленные сужением просвета гортани или бронхов. При отсутствии медицинской помощи нарушение может стать причиной летального исхода. Относительно опасны абдоминальные формы патологии, которые могут вызывать расстройства перистальтики с развитием непроходимости и перитонита. Нередко отеки органов ЖКТ становятся причиной ненужного хирургического вмешательства из-за ошибочной диагностики. Поражение головного мозга способно привести к коме и ряду неврологических последствий (нарушения координации, речи, восприятия). Острая задержка мочи при отечных явлениях в мочевом пузыре является причиной рефлюкса жидкости, гидронефроза и почечной недостаточности.
Диагностика
В большинстве случаев диагноз ангионевротический отек выставляет врач-иммунолог. Реже с этой патологией сталкиваются специалисты иных направлений – дерматологи, педиатры, гастроэнтерологи, терапевты. Определение заболевания часто затруднено из-за его разнообразной этиологии и очень широкого спектра клинических проявлений. Основное внимание уделяют анамнестической информации и результатам специфических лабораторных исследований. Диагностика ангиоотека включает в себя следующие методики:
Помимо вышеперечисленных методов при диагностике данного состояния учитывают огромное количество разнообразных факторов. Например, возраст больного: наследственные разновидности чаще обнаруживаются у лиц младше 20 лет, приобретенные формы – у людей старше 40 лет с отягощенным анамнезом. Принимают во внимание наличие или отсутствие сопутствующих симптомов – крапивницы, дыхательных расстройств. Дифференциальную диагностику проводят с отеками иного генеза – в результате почечной патологии, укуса ядовитых насекомых, локальных аллергических и воспалительных реакций.
Лечение ангиоотека
Терапевтические мероприятия при ангионевротическом отеке разделяют на две группы – методы для купирования острого приступа и техники для профилактики его последующего развития. В обоих случаях используют сходные лекарственные вещества – в зависимости от целей их назначения меняется только схема приема и дозировка. Наиболее часто для лечения ангиоотека в современной иммунологии применяют следующие препараты:
При наличии аутоантител против компонентов комплемента показано их удаление из кровотока с помощью плазмафереза. Это временная мера, способная значительно ослабить выраженность отечных проявлений. При угрозе жизни больного (например, из-за обтурации дыхательных путей) рекомендуется введение адреналина, а при его неэффективности – конико- или трахеотомия. Если причиной ангиоотека послужило наличие другого заболевания (аллергического, аутоиммунного или иного характера) – разрабатывается схема его лечения согласно показаниям. Существуют также перспективные препараты ингибитора, использующиеся в некоторых странах для терапии данного состояния.
Прогноз и профилактика
Прогноз ангиоотека считается неопределенным до выяснения его этиологии у конкретного больного. При наследственном характере патологии всегда существует риск развития летального отека гортани, поэтому пациентам желательно иметь при себе карточку с указанием диагноза. При правильном профилактическом лечении приступы возникают редко, не представляют угрозы для жизни больного. Прогноз приобретенных форм зависит от характера основного заболевания. Профилактические мероприятия включают в себя своевременное лечение аллергических и аутоиммунных состояний.
Ангионевротический отек
Общая информация
Краткое описание
Ангионевротический отек – заболевание, проявляющееся отеками кожных покровов и слизистых оболочек, подкожной клетчатки [1].
Пользователи протокола: врачи всех специальностей, средний медицинский персонал.
Категория пациентов: дети, взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1,2].
АО, связанных с патологией системы комплемента:
Наследственная форма АО:
· НАО 1-го типа (85 % случаев). У пациента отмечается дефицит С1-ингибитора вплазме, обусловленный нефункционирующим геном. При этом уровень С1- ингибитора может варьировать от неопределяемого до менее 30% от нормального. Имеет аутосомно-доминантное наследование.
· НАО 2-го типа (15 % случаев). Имеет аутосомно-доминантное наследование. У пациента вырабатывается нормальное или повышенное количество неправильно функционирующего С1-ингибитора (снижение функциональной активности при нормальной его концентрации).
· НАО 3-го типа (эстрогензависимый), (распространенность неизвестна) – недавно описанное заболевание. Считается, что он связан с генетическим нарушением 10 контроля ХII фактора свёртывания крови. Несмотря на то, что эстрогены (как описывалось выше) играют огромную роль в увеличении частоты и тяжести рецидивов при любой форме НАО, отличительной особенностью НАО 3типа является нормальный уровень С1-ингибитора и его функциональной активности.
При эстрогензависимом НАО клинические симптомы идентичны таковым при первых двух типах наследственных комплементзависимых отеков. Его особенностью является зависимость симптомов от высокого уровня эстрогенов и, соответственно, для него характерны обострения во время беременности, при применении пероральных контрацептивов или заместительной терапии эстрогенами при лечении климактерического синдрома. Преимущественно болеют женщины.
Приобретенная форма ангионевротического отека (ПАО).
Тип 1: дефицит С1-ингибитора у больных с лимфопролиферативными заболеваниями;
Тип 2: наличие аутоантител к С1– ингибитору у гетерогенной группы больных (заболевания соединительной ткани, онкологическая патология, заболевания печени и у лиц без признаков каких-либо заболеваний).
АО, не связанные с патологией в системе комплемента:
АО, вызванные высвобождением вазоактивных медиаторов из тучных клеток, в 50% случаев сопровождает крапивницу; оба заболевания имеют общую этиологию, патогенез, лечение и прогноз.
АО, вызванные повышением активности сосудорасширяющих кининовых механизмов. Ингибиторы АПФ снижают содержание ангиотензина ΙΙ, повышают уровень брадикинина. Блокаторы рецепторов ангиотензина II могут вызывать АО, хотя не доказано влияние этих препаратов на метаболизм кининов.
Эпизодический АО с эозинофилией – редкий вид заболевания, характеризующийся эпизодами АО, крапивницы, кожного зуда, лихорадки, повышения веса и сывороточного ΙgM, лейкоцитозом с эозинофилией (до 80%) с благоприятным прогнозом.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3].
Диагностические критерии
Жалобы и анамнез: нарастающие отеки на лице, в области губ, век, щек, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп, конечностях, суставов, при их локализации на слизистой ЖКТ – боли в животе; при отеке гортани – лающий кашель при стенозе гортани.
Атопия в анамнезе или наследственная предрасположенность к аллергическим заболеваниям.
Физикальное обследование: Отек различной локализации кожи и подкожной клетчатки, слизистых оболочек (лицо, туловище, конечности), участки отека четко ограничены от здоровой кожи, плотный, при надавливании не остается ямок. Чаще развивается в области губ, щек, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Отек гортани проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием. Отек слизистой ЖКТ сопровождается кишечной коликой, тошнотой, рвотой.
Инструментальные исследования:
· исследование пульса: тахикардия;
· измерение ЧСС: тахикардия, брадикардия, аритмия;
· измерение АД: нормальное, пониженное;
· аускультация: наличие приглушения сердечных тонов;
· дыхание: тахипноэ/брадипноэ, поверхностное дыхание.
Диагностический алгоритм
Осмотр пациента проводится по следующей схеме:
· кожные покровы: отек, бледные, акроцианоз;
· голова и лицо: отсутствие травматических повреждений;
· нос и уши: отсутствие выделения крови, гноя, ликвора;
· глаза: конъюнктивы– гиперемия, отечность;
· шея: отсутствие ригидности затылочных мышц, набухание шейных вен, вен верхней половины туловища;
· язык: увеличен, сухой или влажный;
· грудная клетка: симметричность, отсутствие повреждений;
· живот: размеры, вздутие, запавший, ассиметричный, наличие перистальтических шумов;
· исследование пульса;
· измерение ЧСС;
· измерение АД;
· аускультация.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы и анамнез смотрите амбулаторный уровень.
Физикальное обследование смотрите амбулаторный уровень.
Диагностический алгоритм: смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий [9,10,11].
· ОАК;
· ОАМ;
· исследование кала на копрологию;
· исследование кала на яйца глист;
· посев из зева и языка на грибковую флору;
· соскоб на я\г;
· УЗИ органов брюшной полости;
· эзофагоскопия;
· гастроскопия;
· дуоденоскопия;
· ИФА на определение антигенспецифического Ig Е;
· ИФА на Ig Е;
· исследование на кишечный дисбактериоз;
· содержание иммуноглобулинов по Манчини;
· дуоденальное зондирование.
Перечень дополнительных диагностических мероприятий:
· тимоловая проба;
· определение общего белка;
· определение АЛТ;
· определение АСТ;
· ИФА лямблий;
· ИФА на H. pylori;
· ИФА на HBsAg.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ангионевротический отек | Удушье. Отек кожных покровов. Одышка смешанного характера | Сбор анамнеза. Физикальные данные. Иммунограмма. | Наследственность не отягощена. Формирование отека в течение нескольких минут. Зуд выраженный. Эффективность введения антигистаминных препаратов. Повышение уровня IgE |
| Наследственный ангионевротический отек | Удушье. Отек кожных покровов. Одышка смешанного характера | Сбор анамнеза. Физикальные данные. Иммунограмма | Наследственность отягощена. Формирование отека в течение нескольких часов. Зуд не выраженный. Отсутствие эффективности от введения антигистаминных препаратов. IgE в пределах нормальных цифр. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Активированный уголь (Activated carbon) |
| Гепарин натрия (Heparin sodium) |
| Дезлоратадин (Desloratadine) |
| Кетотифен (Ketotifen) |
| Лоратадин (Loratadine) |
| Нистатин (Nystatin) |
| Панкреатин (Pancreatin) |
| Преднизолон (Prednisolone) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Эпинефрин (Epinephrine) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3]
Тактика лечения
Немедикаментозное лечение
Режим антигенного щажения, гиппоаллергенная диета.
Обильное щелочное питье для улучшения микроциркуляции и выведения аллергена из организма.
Медикаментозное лечение
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения –хлоропирамин. Внутримышечно или внутривенно, взрослые 20-40 мг в сутки. Дети от 1 месяца до 1 года 5 мг в сутки; от 1 года до 6 лет: 10 мг в сутки; от 6 лет до 14 лет 10-20 мг в сутки. Суточная доза для детей не более 2 мг/кг/сутки.
Внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг. [В]
Дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки (в растертом виде до порошка); от 6 до 14 лет: 12,5 мг 2-3 раза в сутки.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон от 0,5 до 1 мг/кг/ день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней [В].
Показано применение антигистаминных препаратов старого поколения при легкой степени: Хифенадин 25-50 мг 3-4 раза в день. Максимальная суточная доза составляет 200 мг. Длительность курса лечения 10-12 дней. При необходимости курс повторяют. [С]
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран: Кетотифен взрослым, лицам пожилого возраста и детям старше 8 лет, по 1 капле 2 раза в сутки в нижний конъюнктивальный мешок каждые 12 часов.Курс лечения не менее 6 недель. [В]
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам. Детям Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. Взрослым. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. [В]
При нарастании отеков по показаниям – мочегонные препараты (фуросемид первоначально 40мг утром, поддерживание в дозе 20-40 мг в день) [В].
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мг\кг подкожно, возможно повторное ведение адреналина через 20 минут.
Другие виды лечения: Промывание желудка и очистительная клизма: для выведения остатков аллергена из ЖКТ.
Показания для консультации специалистов:
· консультациястоматолога: санация полости рта;
· консультация гастроэнтеролога:выявление патологии желудочно-кишечного тракта;
· консультация оториноларинголога: характерна высокая степень колонизации условно-патогенных микробов и грибковых инфекции в ротовой полости и развитие отека гортани;
· консультация хирурга:при развитии абдоминального синдрома.
Профилактические мероприятия:
· Пациентов с тяжелыми анафилактическими реакциями на пищевые продукты в анамнезе предупреждают о необходимости соблюдения элиминационной диеты. Исключаются только те продукты, на которые доказана аллергическая природа развившейся реакции. Для профилактики развития АО псевдоаллергической природы, у лиц с сопутствующими заболеваниями желудочно-кишечного тракта, гепатобилиарной системы, нейроэндокринными и обменными нарушениями, рекомендуется диета с ограничением (или исключением) продуктов, богатых 8 гистамином, тирамином, гистаминолибераторами (консервы, морепродуктов, пряности, копчёности, томаты, пиво, вино и др.).
· Пациентов с тяжелыми реакциями на ЛС в анамнезе запрещается использованиепрепаратов со сходной химической структурой. Лицам с НАО, по возможности, необходимо избегать необоснованных оперативных вмешательств и других травм, простудных заболеваний, стрессовых ситуаций, воздействия холодового фактора, интенсивной физической нагрузки.
· Женщинам с АО в анамнезе следует избегать приема пероральных контрацептивов.
· При наличии АО следует избегать применения активаторов плазминогена (стрептокиназа, алтепаза, актилизе и др.)
Мониторинг состояния пациента**:
карта наблюдения за пациентом;
индивидуальная карта наблюдения пациента;
индивидуальный план действий.
Индикаторы эффективности лечения:
· восстановление функции желудочно-кишечного тракта;
· отсутствие отечного синдрома;
· достижение клинико-лабораторной ремиссии;
· улучшение самочувствия.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: смотрите амбулаторный уровень.
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение [12,13,14]
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения –хлоропирамин. Внутримышечно или внутривенно, взрослые 20-40 мг в сутки. Дети от 1 месяца до 1 года 5 мг в сутки; от 1 года до 6 лет: 10 мг в сутки; от 6 лет до 14 лет 10-20 мг в сутки. Суточная доза для детей не более 2 мг/кг/сутки.
Внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг. [В]
Дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки (в растертом виде до порошка); от 6 до 14 лет: 12,5 мг 2-3 раза в сутки.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон от 0,5 до 1 мг/кг/ день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней [В].
Необходимо обильное щелочное питье для улучшения микроциркуляции и выведения с организма аллергена – активированный уголь.
Активированный уголь – взрослым по 3-6 капсул, 3-4 раза в сутки за 1-2 часа до или после пищи или лекарственных средств. [С]
Показано применение антигистаминных препаратов старого поколения при легкой степени: Хифенадин 25-50 мг 3-4 раза в день. Максимальная суточная доза составляет 200 мг. Длительность курса лечения 10-12 дней. При необходимости курс повторяют. [С]
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран: Кетотифен взрослым, лицам пожилого возраста и детям старше 8 лет, по 1 капле 2 раза в сутки в нижний конъюнктивальный мешок каждые 12 часов.Курс лечения не менее 6 недель. [В]
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам.Детям. Первоначально 100 мг, которые должны быть приняты
перед каждым приемом пищи. Взрослым. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. [В]
При нарастании отеков по показаниям – мочегонные препараты (фуросемид первоначально 40 мг утром, поддерживание в дозе 20-40 мг в день) [В].
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мг\кг подкожно, возможно повторное ведение адреналина через 20 минут.
Инфузия дезагрегантов и антикоагулянтов (гепарин) – улучшают микроциркуляцию [В].
При высеваний грибковой флоры – противогрибковые препараты: флуконазол,50-400 мг 1 раз в сутки в зависимости от степени риска развития грибковой инфекции. Нистатин взрослым и детям назначают по 100 000 ЕД 4 раза в сутки после еды. Длительность лечения 7 дней.(А при грибковом поражении).При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводятся только выявление причинно-значимого аллергена.
Хирургическое вмешательство: нет.
Другие виды лечения: не существует.
Показания для консультации специалистов: смотрите амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации:
· состояния после эпизодаостановки дыхания и/или кровообращения.
Индикаторы эффективности лечения: смотрите амбулаторный уровень.
Госпитализация
Показания для плановой госпитализации:
· с диагностической целью в ремиссии.
Показания для экстренной госпитализации:
· наличие острых симптомов заболевания;
· выраженный отек кожных покровов и слизистых оболочек, подкожной клетчатки.
Информация
Источники и литература
Информация
| АЛТ | – аланинаминотрансфераза |
| АСТ | – аспартатаминотрансфераза |
| ЖКТ | – желудочно–кишечный тракт |
| ИФА | – имунно-ферментный анализ |
| КОС | – кислотно-основное состояние |
| МКБ | – международная классификация болезней |
| ОАМ ОАК | – общий анализ мочи – общий анализ крови |
| ПАО АД | – приобретенная форма ангионевротического отека – артериальное давление |
| УЗИ | – ультразвуковое исследование |
| ЧСС AO | – частота сердечных сокращений – ангионевротический отек |
Конфликт интересов: отсутствует.
Список рецензентов: Сагимбаев Аскар Алимжанович – доктор медицинских наук, профессор АО «Национальный центр нейрохирургии», начальник отдела менеджмента качества и безопасности пациентов Управления контроля качества.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.