ангиоскан что это такое
Ангиография
Что такое ангиография?
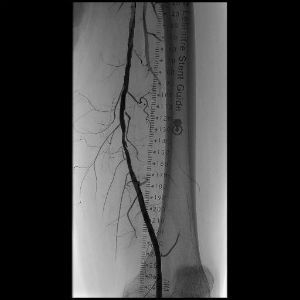
Ангиография – диагностическое исследование для выявления поражения артерий разных сосудистых бассейнов. Исследование проводится при помощи введения контрастного вещества в сосудистое русло. Ангиография является «золотым стандартом» обследования артерий, и диагностическая точность этого метода составляет практически 100%.
Показания к проведению ангиографии
Следующие диагнозы и состояния: ИБС, стенокардия, перенесенный ранее инфаркт миокарда, перемежающаяся хромота, возникающая менее, чем через 200 м, некрозы стоп, аневризмы различных локализаций, ранее диагностированные стенозы артерий более 50% просвета, неподдающаяся лекарственной терапии гипертония – это наиболее частые показания к проведению ангиографии.
Какие сосуды можно исследовать во время ангиографии?
Ангиография является диагностическим исследованием следующих сосудов и связанных с ними болезней:
Ангиография может исследовать и вены, особенно при угрожающих жизни венозных тромбозах – такое исследование называется флебография или каваграфия.
С помощью ангиографии проводятся операции ангиопластики и стентирования, установки венозного фильтра и многие другие.
Как подготовиться к ангиографическому исследованию?
Поскольку ангиография проводится через небольшой прокол сосуда в стерильных условиях, и после проведения ангиографии требуется несколько часов наблюдения, для прохождения этой диагностики требуется короткая госпитализация в стационар многопрофильной клиники ЦЭЛТ. В комфортной одно- или двухместной палате отделения сердечно-сосудистой хирургии Вы проведете от 2-х до 5-ти часов, в зависимости от времени выполнения ангиографии и Вашего самочувствия после неё.
Перед проведением ангиографического исследования мы не рекомендуем плотно есть, но необходимо пить больше жидкости, чем обычно. На госпитализацию для проведения ангиографии надо приезжать с утра с результатами анализов крови, которые стандартны для госпитализации пациентов в стационар и позволяют лечащему врачу оценить общее состояние Вашего здоровья. После оформления документов, Вам в палате установят венозный катетер в руку и повезут в ангиографическую лабораторию или специальную катетеризационную операционную – её называют по-разному. Там установлен специальный рентгеновский аппарат, при помощи которого и исследуют Ваши сосуды.
Как проводится исследование?
Под местной анестезией выполняется прокол артерии на запястье тонкой иглой, затем в артерию на руке устанавливается специальная пластиковая стерильная трубочка – интродюссер, и уже через него вводятся тонкие длинные катетеры, при помощи которых врач способен ввести контраст в отдаленные сосуды. Процедура практически полностью безболезненная. После того как все необходимые сосудистые бассейны обследованы, врач удаляет интродюсер из руки, и на 2-3 часа на запястье накладывается давящая повязка. Через 30 минут после ангиографического исследования можно вставать, ходить, принимать пищу. Если никаких проблем с сосудами нет, Вам дают выписку с описанием исследования и диск с записью ангиографии, рекомендации и отпускают домой через 3-4 часа после окончания исследования. Если у Вас обнаружат сужение или закупорку или, наоборот, большое расширение сосудов, Вам предложат ту или иную операцию, которая может быть проведена в этот или другой день здесь же, в многопрофильной клинике ЦЭЛТ.
Кому необходимо проведение ангиографии и как попасть на ангиографию в Москве?
Точные показания к ангиографии определяет врач на очной консультации. Это может быть кардиолог, сосудистый хирург, эндоваскулярный хирург – все эти специалисты представлены в «Центре эндохирургии и литотрипсии» в Москве. Для уточнения показаний к ангиографии, коронарографии, аортографии необходимо записаться на прием к соответствующему специалисту. Врач после осмотра назначит необходимые анализы для предоперационного обследования и дату проведения исследования.
Вы можете попасть на ангиографию и по направлению врачей других клиник, тогда можно записаться на исследование по телефону 8(495)305-34-04, для этого необходимо иметь направление от врача и результаты стандартного предоперационного обследования. Работаем мы каждый будний день и, при экстренной необходимости, в выходные.
Ангиоскан что это такое
В основе разработанного метода находится контроль за состоянием артериальной функции (жесткости стенки артерий и состояния эндотелиальной функции). Для этого используются оптические сенсоры, работающие в ближней инфракрасной области, позволяющие надежно регистрировать пульсовую волну объема.
Аппаратную часть устройства условно можно представить в виде специализированного двухканального фотоплетизмографа. При этом при разработке прибора «Ангиоскан-01» основное внимание было уделено качественному получению исходного сигнала. Благодаря использованию оптических сенсоров с большим динамическим диапазоном появилась возможность регистрировать как постоянную составляющую сигнала (DC), связанную с постоянной оптической плотностью тканей, так и переменной составляющей сигнала (АС), в основном определяемой деятельностью сердца (рис.1). Полоса пропускания канала фотоплетизмографа составляет от 0 до 30Гц. Частота оцифрования сигнала равна 1000Гц, эта величина определяется необходимостью измерения временных интервалов с точностью 1 мс. Особенно это важно при регистрации скорости запаздывания (фазового сдвига) прохождения пульсовой волны во время выполнения окклюзионной пробы.

Рис. 1. Схема формирования фотоплетизмографического сигнала.
Необходимо отметить, что величина переменной составляющей (АС) реально составляет единицы процента от всей оптической плотности.
На рисунке 2 схематически представлен оптический сенсор, установленный на концевой фаланге пальца руки.

Рис. 2. Схематическое изображение оптического сенсора, установленного на концевой фаланге пальца.
Инфракрасное излучение проходит через всю толщину пальца и регистрируется с помощью фотодетектора, который преобразует свет либо в напряжение (преобразователь свет/напряжение) или частоту (преобразователь свет/частота).
Сигнал регистрируется либо в режиме прохождения фотонов через ткань от источника света к фотоприемнику, либо в режиме отражения – свет отражается от ткани назад в направление фотоприемника. В первом случае сенсор устанавливается на область концевой фаланги пальца или мочки уха, во втором – на любой участок поверхности кожи с помощью адгезионного слоя. Сенсор, работающий в режиме прохождения света, имеет лучшее соотношение сигнал/шум и наиболее часто используется в пульсоксиметрах. Отражательный сенсор имеет два основных достоинства: нет ограничений по месту установки, практически отсутствует сдавливание участка ткани. В тех случаях, когда необходимо мониторировать сигнал в течении длительного времени (наблюдение за пациентом в палате интенсивного наблюдения) отражательный сенсор имеет существенные преимущества, так как если датчики выполнены в виде «прищепки», необходимо через несколько часов работы менять их расположение. В случаях кратковременных (несколько минут) измерений сенсоры, работающие в режиме прохождения света наиболее оптимальны.
На рисунке 3 представлены пульсовые волны объема, зарегистрированные оптическим сенсором, установленном на пальце.

Рис. 3. Пример типичных пульсовых волн объема.
Оценка состояния эндотелия
Для оценки состояния эндотелиальной функции применяются как функциональные (окклюзионная), так и фармакологические пробы. В разработанных нами приборах, большое внимание было уделено простоте их применения и исключение влияние оператора на результаты теста, что позволяет их успешно применять в условиях лечебно-диагностических учреждениях, но и для домашней диагностики.
Разработанная технология регистрации и контурный анализ пульсовой волны объема дает возможность получать клинически значимую информацию о состоянии жесткости артерий эластического типа (аорта и ее главные магистрали). Используемые нами алгоритмы обработки исходного ФПГ сигнала позволяют оценить:
Проведение окклюзионной пробы, с помощью манжеты установленной на плече, дает возможность получить информацию о состоянии эндотелиальной функции:
При использовании фармакологической пробы с нитроглицерином имеется возможность оценить вазомоторный отклик на экзогенный оксид азота. Дыхательная проба позволяет выявить лиц с выраженным атеросклерозом коронарных артерий.
Оценка жесткости артериальной стенки
Разработанная технология регистрации и контурный анализ пульсовой волны объема дает возможность получать клинически значимую информацию о состоянии жесткости артерий эластического типа (аорта и ее главные магистрали). Используемые нами алгоритмы обработки исходного ФПГ сигнала позволяют оценить:
Определение центрального артериального давления
В последние годы установлено, что артериальное давление (АД) в аорте (центральное АД) в большей степени, чем АД, традиционно измеренное на плече, отражает кровоток в коронарных и мозговых сосудах, является более значимым предиктором сердечно-сосудистых осложнений. Для оценки центрального давления можно использовать определение давления в сонной артерии, так как оно соответствует давлению в восходящем отделе аорты. Для измерения (АД) можно использовать прямые методы регистрации пульсовой волны с сонной артерии с помощью тонометрических датчиков с последующим измерением пульсового давления. В основу калибровки артериальной пульсовой волны положены величины среднего и диастолического (АД), которые постоянны в различных сосудистых бассейнах.
Нами разработан алгоритм определения центрального артериального давления. Перед проведением контурного анализа проводится определение артериального давления с помощью стандартного тонометра.
Ангиосканирование вен
Современные люди часто жалуются на боль в ногах. Это неудивительно, ведь наш неправильный образ жизни провоцирует развитие нарушений в нижних конечностях. Сообщает организм нам о существующих проблемах не только сигналами в виде болевых ощущений. Порой наличие недуга становится уже визуально заметным. Так на ногах появляются отеки, цвет кожи несколько меняется, проявляются венозные сеточки. Все это – опасные сигналы.
О чем именно они говорят?
На самом деле заболеваний с такими симптомами немало. Чтобы выяснить наверняка, в чем заключается проблема, надо пройти качественное обследование, УЗИ вен ног. Помочь в установлении диагноза может ультразвуковое обследование сосудов-ангиосканирование. Это эффективный способ диагностики, который позволяет установить нарушения в структуре венозной системы. При помощи чего проводится обследование пациента? Для этого задействуется специальный ультразвуковой сканер. Устройство выводит на монитор подробное изображение венозной сети человека. Глядя на эту схему, врач-флеболог может делать заключение не только о строении вен пациента, но и о развитии патологии в его сосудистой системе.
Получил распространение данный метод не так давно, однако, несмотря на свою «молодость», он активно применяется современными специалистами. За что его ценят флебологи? Сканирование вен не только дает полную информацию о структуре венозной сети пациента, но и позволяет выяснить скорость кровотока, помогает определить, насколько качественно происходит наполнение сосудов кровяной жидкостью.
Также в ходе обследования флеболог может определить с высокой точностью толщину и эластичность сосудов, сделать вывод об их состоянии.Как видите, ангиосканирование формирует полную картину о венозной сети пациента. Кроме того, оно предоставляет врачу точную схему расположения подкожных вен. Если пациенту требуется хирургическое вмешательство, то на основе данных ангиосканирования можно быстро провести операцию на сосудах.
Пять процедур на приеме ЛОР-врача, которые, как правило, вам не нужны
Почему доказательные ЛОР-врачи не рекомендуют «кукушку», промывание миндалин и мазки на флору? Давайте разберемся вместе.
Промывание лакун небных миндалин
Рекомендуется врачами при хроническом тонзиллите, в том числе для профилактики обострений заболевания. Может проводиться шприцем со специальной насадкой — канюлей или вакуумным методом.
Небные миндалины представляют собой скопления лимфоидной ткани в глотке, их важной анатомической особенностью являются крипты. Крипты — это ветвящиеся углубления в миндалинах, благодаря которым увеличивается площадь соприкосновения лимфоидной ткани с инфекционными агентами и, как следствие, быстрее осуществляется иммунный ответ.
В криптах также образуются тонзиллолиты — казеозные пробки, представляющие собой плотные образования, состоящие из слущенного эпителия и остатков пищи. Обычно пробки мелкие и выводятся сами, для человека этот процесс протекает незаметно. В ряде случаев пробки задерживаются в криптах, а когда к ним присоединяются бактерии и лейкоциты, они увеличиваются в размерах и становятся более плотными. С наличием тонзиллолитов связывают ощущение дискомфорта в горле, першение, рефлекторный кашель и очень редко, лишь в 3% случаев — галитоз (неприятный запах изо рта). Среди нормальной микрофлоры крипт отдельно выделяются анаэробы, вырабатывающие летучие соединения серы, именно из-за них пробка приобретает характерный неприятный запах.
Считается, что у казеозных пробок нет негативного влияния на здоровье, а значит опасности они не представляют. Только в России и на постсоветском пространстве выявление пробок ассоциировано с наличием хронического тонзиллита. В других странах это заболевание классифицируют как стойкое воспаление и отек в горле, сопровождаемые болевым синдромом, в ряде случаев требующие назначения системной антибактериальной терапии.
В нашей стране врачи обычно рекомендуют курс промываний, состоящий из 5 процедур, которые проводятся через день или реже. Данный подход основан не на доказательствах эффективности, а на предпочтениях конкретного специалиста, «его личном опыте» и желании пациента. Растворы для промывания используются самые разнообразные — начиная от фурацилина, заканчивая системными антибиотиками и бактериофагами.
Зарубежные врачи предлагают пациентам удалять пробки самостоятельно самыми различными способами. Не доказано, что курсовое промывание миндалин уменьшает частоту образования тонзиллолитов. Если казеозные пробки доставляют человеку выраженный дискомфорт, или его беспокоит неприятный запах изо рта, предлагается обсудить с лечащим врачом возможность тонзиллэктомии (удаления миндалин). Иногда, увы, это единственный способ избавления от пробок. Допускается разовое промывание миндалин для удаления тонзиллолитов (не в период обострения хронического тонзиллита!), если они доставляют сильный дискомфорт, в том числе психологический, а у пациента не получается это сделать самостоятельно.
Лечебный эффект промывания небных миндалин при профилактике обострений хронического тонзиллита не доказан. Четких рекомендаций, определяющих количество процедур, тоже нет.
Важно знать: промывание лакун миндалин — не лечебная и не профилактическая процедура.
«Кукушка» или промывание носа методом перемещения жидкости по Проетцу
Метод, разработанный американским оториноларингологом Артуром Проетцом более века назад. Много лет использовался ЛОР-врачами для лечения острых заболеваний носа и околоносовых пазух.
Российскими ЛОР-врачами «кукушка» назначается практически при любых жалобах пациентов, начиная с острого ринита и синусита, заканчивая острым аденоидитом и евстахиитом. Техника промывания: пациент лежит на спине (реже сидит), в одну половину носа нагнетается антисептический раствор, из другой удаляется при помощи отсоса. Во время процедуры его просят произносить слово «ку-ку», чтобы снизить вероятность попадания раствора в горло и гортань (при этом мягкое небо поднимается, закрывая носоглотку). Однако все равно существует высокий риск попадания жидкости в дыхательные пути, особенно у детей, которые не всегда понимают, что от них требуется, и ведут себя беспокойно.
Из-за создания отрицательного давления в полости носа «кукушка» может быть травмирующей для воспаленной слизистой оболочки полости носа, а при наличии сильного отека в носу и носоглотке — болезненной для ушей.
Использование «сложных составов» для промывания менее предпочтительно, чем физиологический раствор. Антисептики могут дополнительно высушивать воспаленную слизистую оболочку полости носа. Добавление в раствор антибиотиков также не дает лечебного эффекта (в «кукушке» это зачастую антибиотик резервного ряда диоксидин, его побочные действия опасны: экспериментальные исследования показали, что он оказывает мутагенное и повреждающее действие на кору надпочечников). Добавление таких гормональных препаратов, как дексаметазон или гидрокортизон также не оправдано — есть более подходящие гормоны для использования в полости носа (мометазон, флутиказон, будесонид и др.). При наличии показаний эти спреи могут успешно применяться, при этом они обладают низкой биодоступностью, то есть, действуют только в носу, не оказывая системного влияния на организм и не проявляя значимых побочных эффектов.
Доказано, что промывание носа с положительным давлением (баллон Долфин, Нети пот) более действенно. Такие промывания особенно эффективны при аллергическом рините и хроническом синусите.
Важно знать: при остром бактериальном синусите имеет смысл обсуждать применение только оральных антибиотиков. Ни местные антибиотики, ни местные антисептики не показаны, даже в качестве дополнения к лечению.
Пункция верхнечелюстной пазухи
Практически не применяется в современной оториноларингологии. При остром бактериальном синусите показаны системные антибактериальные препараты широкого спектра действия, которые успешно справляются с бактериальным процессом без пункций и «кукушек».
Пункции при бактериальном процессе в верхнечелюстных пазухах в основном показаны, если нужен посев содержимого пазухи — как правило при неэффективности 1-2 курсов антибактериальной терапии.
Очень редко такие пункции проводят с диагностической целью, когда нет возможности выполнить рентгенографию или компьютерную томографию околоносовых пазух. Еще одним показанием является выраженный болевой синдром, связанный с давлением содержимого на стенки пазухи. Пункция при этом делается однократно на фоне основного лечения. Несколько пункций показаны только в случае нестихающего бактериального процесса при двух и более курсах антибиотиков, при этом возможности провести эндоскопическое хирургическое вмешательство на пазухах нет.
Доказано — пункция верхнечелюстной пазухи не ускоряет процесса выздоровления.
Важно знать: пункция, как и любой инвазивный метод, может иметь осложнения, среди них — травма медиальной стенки орбиты, носослезного канала, мягких тканей щеки, носовое кровотечение.
Эндоларингеальные вливания
Рекомендуются при остром ларингите, наравне с небулайзерами, муколитиками и многим другим.
Причиной острого ларингита в большинстве случаев является вирусная инфекция. Поэтому основное лечение здесь — время. Применение антибиотиков не показано даже при легких бактериальных инфекциях в гортани, которые встречаются существенно реже, чем вирусные.
При эндоларингеальном вливании раствор попадает непосредственно на голосовые складки в момент фонации, а значит очень высок риск его попадания в нижние дыхательные пути. В случаях, если гортань видно плохо и техника процедуры не соблюдается, врач вливает раствор в пищевод, пациент его проглатывает, положительного эффекта после процедуры, даже временного, не происходит. В то же время такое «слепое» вливание раствора повышает риск аспирации (попадания в дыхательные пути).
Для вливаний в гортань используются антибиотики, которые при местном применении не обладают бактерицидным эффектом. Могут использоваться масляные растворы, положительный эффект от которых легко заменяется домашним увлажнителем и проветриванием. Эффект от применения гормональных средств (дексаметазона или гидрокортизона) очень кратковременный. При этом в экстренных ситуациях, например, у певцов перед концертом, предпочтение стоит отдать системному применению гормональной терапии. Применение гормонов приводит к быстрому исчезновению воспаления голосовых складок и улучшению качества голоса, но приходится мириться с возможными побочными эффектами данной группы лекарств, поэтому в стандартных ситуациях потенциальный риск при их использовании превышает возможную пользу.
В ряде исследований было доказано, что голос восстанавливается в равные сроки — при лечении антибиотиками и при приеме плацебо.
Важно знать: вирусный ларингит длится обычно 7-10 дней и проходит самостоятельно.
Мазки на флору (из носа, зева, ушей)
В подавляющем большинстве случаев в них нет необходимости. По каждому заболеванию известны наиболее частые возбудители, и эмпирическая терапия хорошо справляется со своими задачами.
Острый бактериальный синусит. Забор материала должен быть выполнен либо непосредственно из пазухи (во время пункции), либо из среднего носового хода под контролем эндоскопа. При этом тампон, которым выполняется забор, не должен касаться окружающих структур. Иногда это сложно осуществить, особенно у детей, поэтому техника нарушается, что приводит к попаданию в материал «путевой» микрофлоры, а истинный возбудитель остается на втором плане.
Острые тонзиллиты. Рекомендованы два исследования. Стрептатест — экспресс-диагностика на β-гемолитический стрептококк группы А (БГСА). И, если он отрицательный, — мазок из зева непосредственно на БГСА. Только при БГСА-тонзиллите есть абсолютные показания к проведению антибактериальной терапии, потому что только в этом случае есть риск развития острой ревматической лихорадки, ведущей к грозным осложнениям.
Обострение хронического тонзиллита. В этом случае бактерии, полученные в посеве с поверхности миндалин, не соотносятся с теми, что находятся внутри, а значит посевы «на флору» также неинформативны для определения тактики лечения.
Острый наружный или средний отиты. Мазок показан при тяжелом течении, неэффективности назначенного лечения через 48-72 часа, частых рецидивах отита, иммунодефиците, при воспалении после хирургического вмешательства на ухе.
В подавляющем большинстве случаев в мазках на флору нет необходимости.
Важно знать: бактериологическое исследование показано только при неэффективности базового лечения, осложненном течении заболевания, нетипичной клинической картине болезни.
Ангиоскан что это такое
Site language:
АнгиоСкан
Наука
Данные о состоянии сосудистой стенки, полученные на приборах «АнгиоСкан», могут использоваться для определения сердечно-сосудистого риска у людей, страдающих:
Приборы могут использоваться как в клиниках, так и в домашних условиях (помощь медицинского персонала не требуется). Для этого разработаны и сертифицированы несколько моделей аппаратов: двухканальный комплекс АнгиоСкан-01 для работы в лечебно-диагностических учреждениях, одноканальный прибор АнгиоСкан-01M, предназначенный как для клинического применения, так и для домашней диагностики, и портативный автономный прибор для персональной (домашней) диагностики здоровья сердечно-сосудистой системы АнгиоСкан-01П.
Пятиминутная неинвазивная диагностика сосудов диагностическими комплексами АнгиоСкан позволяет:
Рекомендуем Вашему вниманию статью об устройстве сосудистой системы, которая написана языком, понятным неподготовленному читателю.
Инфаркт миокарда и инсульт довольно часто может явиться первым и неожиданным проявлением стенозирующего атеросклероза сосудов у лиц, которые до этого события не имели каких-либо клинических проявлений этого хронического процесса. Этим во многом определяется важность разработки новых подходов по выявлению лиц с высоким риском развития ССЗ. Решение этой диагностической проблемы позволит эффективно и целенаправленно проводить медикаментозную терапию у этих пациентов. Имеющиеся подходы и алгоритмы основаны на статистических взаимосвязях факторов риска с развитием того или иного неблагоприятного сердечно-сосудистого события (острый инфаркт миокарда, нестабильная стенокардия, инсульт). Данный подход позволяет выделить три категории лиц: с высоким, средним и низким уровнем риска. Однако анализ его применения показал, что, например, в США более одной трети взрослого населения страны находятся в средней категории риска. В такой ситуации для принятия решения о проведении профилактической медикаментозной терапии необходима более детальная информация о каждом индивидууме этой группы. Такую принципиальную возможность дает оценка состояния артериальной стенки (эндотелиальная функция и ригидность), что подтверждается результатами ряда выполненных исследований, в которых показана высокая прогностически значимая информация, которая существенно улучшает ситуацию с выявлением лиц с высокой угрозой развития инфаркта или инсульта.
В Российской Федерации смертность от ССЗ стабильно составляет 57%, что за два последних года составило 2,4 млн. человек. При этом почти 20% из этого числа умирают в трудоспособном возрасте. В основе возникновения этих состояний находятся нарушения функции артериальной стенки, определяемые прогрессированием атеросклероза. Принципиально изменить эту ситуацию возможно только с помощью мероприятий по первичной профилактике этих заболеваний. Новые медицинские знания и развитие новой медицинской диагностической техники позволяющей проводить раннюю диагностику ССЗ дают возможность изменить ситуацию с ССЗ в России.