антиангинальным и противоаритмическим действием при стенокардии обладают такие препараты как
Антиангинальные лекарственные препараты (лечение ишемической болезни сердца и ее осложнений (инфаркт миокарда))
Антиангинальные препараты – это группа лекарственных средств, которые применяют для лечения ишемической болезни сердца – стенокардии и инфаркта миокарда.
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, связанное с кислородным голоданием сердечной мышцы (миокарда) из-за недостаточного поступления крови к сосудам сердца.
Хроническая ишемическая болезнь сердца проявляется стенокардией. Причинами стенокардии обычно является сужение просвета коронарных (сердечных) сосудов атеросклеротической бляшкой (стенокардия напряжения) или спазмом сосудов (вазоспастическая стенокардия).
Острая ишемическая болезнь сердца проявляется нестабильной стенокардией и инфарктом миокарда. Причиной острой ИБС является частичная или полная закупорка просвета сосудов тромбом.
Нестабильную стенокардию рассматривают как предынфарктное состояние. Чаще всего она переходит в острый инфаркт миокарда, однако в случае быстрого распознания и оказания помощи нестабильная стенокардия способна разрешиться вполне благополучно.
Сужение просвета коронарных сосудов приводит к снижению доставки крови (а вместе с кровью – кислорода и питательных веществ) к миокарду, что проявляется кислородным голоданием сердечной мышцы, болью при физической нагрузке или психоэмоциональном стрессе.
Полная же закупорка просвета коронарных сосудов приводит к резкому дефициту кислорода в питаемых этими сосудами участках сердца и, при отсутствии лечения, их гибели – некрозу.
Лекарственные препараты, применяемые при стенокардии, называют антиангинальными средствами (от старого латинского названия стенокардии: angina pectoris – грудная жаба).
Показания к применению
Антиангинальные препараты используют при ишемической болезни сердца – стабильной, вазоспастической и нестабильной стенокардии, а также в комплексном лечении инфаркта миокарда.
Фармакологическое действие
Антиангинальные препараты способны повышать доставку кислорода к сердцу за счет расширения коронарных сосудов и/или понижать потребность сердца в кислороде благодаря замедлению его работы.
Кроме того, отдельные антиангинальные препараты улучшают обмен веществ (метаболизм) в миокарде, придают сердцу устойчивость к кислородному голоданию, оказывая тем самым кардиопротекторное действие.
Классификация антиангинальных препаратов
В зависимости от механизма действия антиангинальные препараты классифицируют на:
Основы лечения ишемической болезни сердца
Антиангинальные препараты используют как для купирования (устранения) приступа стенокардии, так и для профилактики возникновения приступов систематически.
Помимо антиангинальных препаратов в лечении стабильной и вазоспастической стенокардии применяют средства для лечения атеросклероза (антиатеросклеротические), профилактики тромбообразования (антиагреганты).
Для лечения нестабильной стенокардии и острого инфаркта миокарда применяют в первую очередь не антиангинальные средства, а фибринолитики (препараты, растворяющие тромбы) и антикоагулянты и антиагреганты (препараты, препятствующие повторному тромбообразованию).
Особенности лечения ишемической болезни сердца
Для купирования приступов стенокардии чаще всего используют органические нитраты: нитроглицерин, изосорбида динитрат, а также антагонист кальция нифедипин и сосудорасширяющий препарат валидол – сублингвально (под язык). При таком пути введения эффект возникает очень быстро – в течение 1-3 минут.
Для профилактики приступов стенокардии внутрь (перорально) применяют β-адреноблокаторы, антагонисты кальция, ивабрадин, изосорбида мононитрат, изосорбида динитрат, пентаэритритила тетранитрат, молсидомин, а также кардиопротекторные средства (триметазидин, мельдоний).
Препараты β-адреноблокаторов и антагонистов кальция дополнительно снижают артериальное давление (антигипертензивное действие) и нормализуют сердечный ритм (антиаритмическое действие), поэтому показаны для лечения стенокардии у пациентов с гипертонической болезнью и/или аритмией.
Амиодарон оказывает выраженное антиаритмическое действие, поэтому его применяют при стенокардии на фоне нарушений сердечного ритма – аритмий.
К препаратам органических нитратов развивается толерантность (привыкание) – снижение их эффекта при длительном применении. Во избежание толерантности при приеме органических нитратов нужно делать перерывы в несколько дней или хотя бы на ночь. В случае развития привыкания следует отдать предпочтение препарату с нитратоподобным действием – молсидомину.
Антиангинальным и противоаритмическим действием при стенокардии обладают такие препараты как
Задачами медикаментозной терапии являются
• быстрое и полное купирование ангинозного приступа и его предупреждение,
• усиление переносимости ишемии клетками миокарда (цитопротективные ЛС — триметазидин)
• устранение ишемии миокарда путем повышения доставки крови к нему (уменьшение коронарного сопротивления и улучшение коллатерального кровообращения, в том числе путем реваскуляризации миокарда), снижение П02 миокардом (уменьшение ЧСС, которое не должно быть более 100 уд/мин, и напряжения стенки ЛЖ) и коррекция факторов, усугубляющих ишемию миокарда,
• предотвращение или уменьшение атеросклероза и тромбоза коронарных артерий (максимально возможное уменьшение имеющихся ФР)
При лечении необходимо учитывать течение стенокардии (чем короче время ишемии, тем меньше последствия), которое детерминировано степенью сужения коронарной артерии и степенью дисфункции ЛЖ
Основные группы лекарственных препаратов следующие
1. Антиангинальные лекарственные средства (гемодинамические коронарные) Антиангинальная терапия эффективна, если удается полностью устранить симптомы Ст или перевести больного на один ФК ниже при сохранении адекватного качества жизни Есть три класса ЛС (снижающих частоту приступов и потребность в нитроглицерине, повышающих ТФН и качество жизни), которые применяют как в виде монотерапии, так и в комбинациях
• бета-АБ — неселективные (пропранол) и селективные (атенолол, метопролол),
• БМКК (верапамил, дилтиазем),
• органические нитраты быстрого <нитроглицерин) и длительного (изосорбида динитрат, кардикет, изокет) действия
2. Антитромботические лекарственные средства (улучшающие выживаемость) — аспирин в малых дозах, тиклопидин, клопидогрель (при непереносимости аспирина)
3. Липиднормализующая терапия и профилактика атеросклероза — коррекция липидного обмена, снижение ХСЛПНП, диетотерапия, нормализация веса, уровня АД и глюкозы, прекращение курения, устранение гормональных нарушений
4. Корректоры энергетического обмена миокарда — предуктал, милдронат
5. Хирургическое лечение (показаниями могут быть, например, сужение главной коронарной артерии, «трехкоронарная» ИБС с нарушением систолической функции ЛЖ) — реваскуляризация миокарда (АКШ, баллонная дилатация, стентирование или шунтирование коронарных артерий)
Начиная лечить больного со стенокардией, необходимо ответить на четыре вопроса
• является ли эта стенокардия впервые возникшей (с симптоматикой менее 1 месяца)?
• имеется ли сопутствующие патология, усиливающая проявления стенокардии (триггеры — гиперфункция щитовидной железы, плохо контролируемая АГ, приступы ФП, анемия, усиление проявлений ХСН)?
• имеются ли сопутствующие болезни, которые могут существенно повлиять на выбор лечения (АГ, СД, ХОБЛ, БА или патология периферических артерий).
• какие имеются ФР ИБС, которые можно изменить для достижение позитивного терапевтического эффекта. Так, без существенного снижения влияния ФР на течение атеросклероза коронарных артерий любая терапия не эффективна Поэтому в начальной фазе лечения важную роль играет обучение больного и ТКОЖ.
Лечение стенокардии
Стенокардия – это заболевание, основным признаком которого является приступ боли за грудиной.
Как правило, болевые ощущения появляются после физической нагрузки, стресса, на фоне эмоционального возбуждения и даже в результате обильного ужина.
Диагностика пациента основывается на полноценном и всестороннем обследовании сердечно-сосудистой системы.
После того, как диагноз «Стенокардия» установлен, врач подбирает соответствующее лечение.
В терапии стенокардии можно выделить два основных направления:
В первую очередь врач проводит со своим пациентом беседу. Объясняет механизм развития заболевания, делает акцент на факторах риска и способах борьбы с ними. Назначает препараты группы нитратов, которые необходимы для купирования и предупреждения приступов стенокардии.
Так, например, перед физической нагрузкой или стрессовой ситуацией рекомендуется положить одну таблетку под язык.
Важно помнить, что средство имеет побочные эффекты, самые распространенные из них – снижение артериального давления, которое проявляется головокружением, и довольно интенсивные головные боли.
Врач рекомендует соблюдать диету, направленную на борьбу с лишним весом и атеросклерозом. Следует отказаться от курения, алкоголя, жирной пищи и ввести в свой образ жизни дозированные физические нагрузки.
Лекарственная терапия при лечении стенокардии
Что касается медикаментозной терапии, то она включает в себя следующие группы препаратов.
Антитромбоцитарные препараты»>Антитромбоцитарные препараты
Обязательными препаратами для лечения стенокардии являются антитромбоцитарные препараты или антиагреганты. Они являются основной профилактикой тромбоза. Длительный прием таких средств к тому же значительно снижает риск возникновения инфаркта миокарда.
Гиполипидемические средства»>Гиполипидемические средства
Гиполипидемические препараты необходимы для лечения стенокардии, так как они понижают содержание липидов в крови. Главенство в этой группе принадлежит статинам. Статины снижают уровень холестерина крови, профилактируют атеросклероз, безопасны при длительном применении и хорошо переносятся.
Больным, страдающим сахарным диабетом, метаболическим синдромом или имеющим сниженный холестерин липропротеинов высокой плотности и повышенный уровень триглицеридов, как правило, назначаются фибраты.
Адреноблокаторы»>Адреноблокаторы
β-адреноблокаторы снижают вероятность возникновения инфаркта миокарда у больных стенокардией. Особенно это касается пациентов, страдающих сердечной недостаточностью.
Ингибиторы АПФ»>Ингибиторы АПФ
Применение ингибиторов АПФ оправдано у больных стенокардией, которая сочетается с сердечной недостаточностью или артериальной гипертензией. Если стенокардия протекает без осложнений, от данных препаратов рекомендуется отказаться в виду множества побочных действий.
Блокаторы кальциевых каналов»>Блокаторы кальциевых каналов
Как правило, препараты данной группы назначаются пациентам, перенесшим инфаркт миокарда, с плохой переносимостью β-адреноблокаторов. Блокаторы кальциевых каналов не применяются у пациентов, страдающих наряду со стенокардией сердечной недостаточностью.
Купирование приступов стенокардии
Купирование приступов стенокардии осуществляется антиангинальными препаратами. В ним относятся β-адреноблокаторы, пролонгированные антагонисты кальция и нитраты.
В любом случае, терапия стенокардии подбирается доктором индивидуально с учетом целого ряда факторов. Именно поэтому не стоит заниматься самолечением, а следует довериться опытному врачу.
Метаболические лекарственные средства в кардиологической практике
Основным патологическим состоянием, возникающим при многих заболеваниях сердечно-сосудистой системы, в частности при ишемической болезни сердца (ИБС), является гипоксия. Клинические данные свидетельствуют о том, что перспективным направлением в борьбе с г
Основным патологическим состоянием, возникающим при многих заболеваниях сердечно-сосудистой системы, в частности при ишемической болезни сердца (ИБС), является гипоксия. Клинические данные свидетельствуют о том, что перспективным направлением в борьбе с гипоксией является использование фармакологических средств, уменьшающих гипоксию и повышающих устойчивость организма к кислородной недостаточности.
Особый интерес представляют лекарственные средства метаболического действия, целенаправленно влияющие на обменные процессы при гипоксии. Это препараты различных химических классов, их действие опосредуется различными механизмами: улучшением кислород-транспортной функции крови, поддержанием энергетического баланса клеток, коррекцией функции дыхательной цепи и метаболических нарушений клеток тканей и органов [5, 8, 11]. Подобными свойствами обладают антигипоксанты (Актовегин, Гипоксен, Цитохром С), антиоксиданты (Убихинон композитум, Эмоксипин, Мексидол) и цитопротекторы (триметазидин), которые широко используются в клинической практике [3, 9, 12–15].
Антигипоксанты
Антигипоксанты — препараты, способствующие улучшению утилизации организмом кислорода и снижению потребности в нем органов и тканей, суммарно повышающие устойчивость к гипоксии.
Актовегин — мощный антигипоксант, активирующий метаболизм глюкозы и кислорода. Антиоксидантное действие Актовегина обусловлено высоко супероксиддисмутазной активностью, подтвержденной атомно-эмиссионной спектрометрией [1, 4]. Суммарный эффект всех этих процессов заключается в усилении энергетического состояния клетки, особенно в условиях исходной ее недостаточности.
Накопленный клинический опыт отделений интенсивной терапии позволяет рекомендовать введение высоких доз Актовегина: от 800–1200 мг до 2–4 г для профилактики синдрома реперфузии при остром инфаркте миокарда, после проведения тромболитической терапии или балонной ангиопластики, при тяжелой хронической сердечной недостаточности (ХСН) [4, 6].
Гипоксен — антигипоксант, улучшающий переносимость гипоксии за счет увеличения скорости потребления кислорода митохондриями и повышения сопряженности окислительного фосфорилирования. Его применение возможно при всех видах гипоксии.
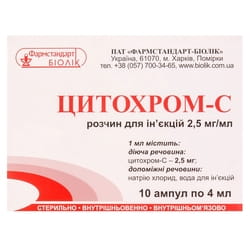
Цитохром С — ферментный препарат, является катализатором клеточного дыхания. Железо, содержащееся в Цитохроме С, обратимо переходит из окисленной формы в восстановленную, в связи с чем применение препарата ускоряет ход окислительных процессов. При применении препарата возможны аллергические проявления.
Антиоксиданты
Антиоксиданты — соединения различной химической природы, способные обрывать цепь реакций свободнорадикального перекисного окисления липидов или непосредственно разрушать молекулы перекисей. Антиоксиданты участвуют в уплотнении структуры мембраны, что уменьшает доступность кислорода к липидам.
Убихинон (коэнзим Q10) — эндогенный антиоксидант и антигипоксант с антирадикальным действием. Он защищает липиды биологических мембран от перекисного окисления, предохраняет ДНК и белки организма от окислительной модификации.
Защитная роль коэнзима Q10 при ИБС обусловлена его участием в процессах энергетического метаболизма кардиомиоцита и антиоксидантными свойствами. Клинические исследования последних десятилетий показали терапевтическую эффективность коэнзима Q10 в комплексном лечении ИБС, артериальной гипертензии, атеросклероза и синдрома хронической усталости [2, 3]. В терапии больных ИБС Убихинон композитум может сочетаться с бета-адреноблокаторами и ингибиторами ангиотензинпревращающего фермента (ИАПФ). Накопленный клинический опыт позволяет рекомендовать применение коэнзима Q10 и как средство профилактики сердечно-сосудистых заболеваний. Лечебные дозы Убихинона составляют 30–150 мг/сут, профилактические — 15 мг/сут.
Препарат малоэффективен у больных с низкой толерантностью к физической нагрузке, при наличии высокой степени стенозирования коронарных артерий.
Эмоксипин является синтетическим антиоксидантным средством, обладающим широким спектром биологического действия. Он ингибирует свободнорадикальное окисление, активно взаимодействует с перекисными радикалами липидов, гидроксильными радикалами пептидов, стабилизирует клеточные мембраны. Может комбинироваться с изосорбида-5-мононитратом, что позволяет достичь большего антиангинального и противоаритмического эффектов, предотвратить развитие сердечной недостаточности.
Мексидол — оксиметилэтилпиридина сукцинат. Подобно Эмоксипину, Мексидол является ингибитором свободнорадикальных процессов, но оказывает более выраженное антигипоксическое действие.
Основные фармакологические эффекты Мексидола: активно реагирует с перекисными радикалами белков и липидов; оказывает модулирующее действие на некоторые мембрансвязанные ферменты (фосфодиэстеразу, аденилатциклазу), ионные каналы; обладает гиполипидемическим действием, снижает уровень перекисной модификации липопротеидов; блокирует синтез некоторых простагландинов, тромбоксана и лейкотриенов; оптимизирует энергосинтезирующие функции митохондрий в условиях гипоксии; улучшает реологические свойства крови, подавляет агрегацию тромбоцитов.
Клинические исследования подтвердили эффективность Мексидола при расстройствах ишемического генеза, в том числе при различных проявлениях ИБС.
Цитопротекторы
В последнее время возрос интерес к метаболическому направлению в лечении стабильных форм ИБС. Метаболически действующие препараты потенциально могут сохранить жизнеспособность миокарда (гибернирующий миокард) до проведения операции по восстановлению коронарного кровотока. Метаболическая терапия направлена на улучшение эффективности утилизации кислорода миокардом в условиях ишемии. Нормализация энергетического метаболизма в кардиомиоцитах является важным и перспективным подходом к лечению больных ИБС.
Возможные пути цитопротекции:
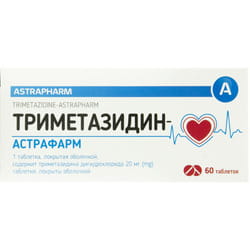
Из известных в настоящее время миокардиальных цитопротекторов наиболее изученным препаратом с доказанными антиангинальным и антиишемическим действиями является триметазидин, реализующий свое действие на клеточном уровне и воздействующий непосредственно на ишемизированные кардиомиоциты. Высокая эффективность триметазидина в лечении ИБС объясняется его прямым цитопротекторным антиишемическим действием. Триметазидин, с одной стороны, перестраивает энергетический метаболизм, повышая его эффективность, с другой — уменьшает образование свободных радикалов, блокируя окисление жирных кислот [10, 13].
Механизм действия триметазидина связан:
Указанные процессы помогают сохранить в кардиомиоцитах необходимый уровень АТФ, снизить внутриклеточный ацидоз и избыточное накопление ионов кальция.
Таким образом, противоишемическое действие триметазидина осуществляется на уровне миокардиальной клетки за счет изменения метаболических превращений, что позволяет клетке повысить эффективность использования кислорода в условиях его сниженной доставки и таким образом сохранить функции кардиомиоцита.
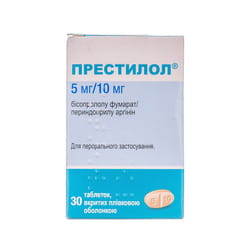
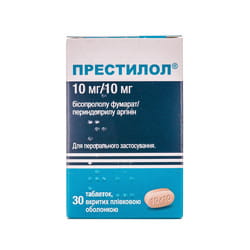
Триметазидин на российском фармацевтическом рынке представлен такими препаратами, как «Предуктал» (Франция), «Триметазид» (Польша), «Триметазидин», «Римекор» (Россия).
В многочисленных исследованиях убедительно продемонстрирована высокая антиангинальная и антиишемическая эффективность триметазидина у больных ИБС как при монотерапии, так и в комбинации с другими лекарственными средствами [14, 17, 18]. Препарат не менее эффективен в лечении стабильной стенокардии, чем бета-адреноблокаторы или антагонисты кальция, однако наибольшую эффективность он проявляет в сочетании с основными гемодинамическими антиангинальными препаратами. К преимуществам триметазидина относится отсутствие гемодинамических эффектов, что позволяет назначать препарат независимо от уровня артериального давления, особенностей сердечного ритма и сократительной функции миокарда.
Триметазидин может быть назначен на любом этапе лечения стенокардии в составе комбинированной антиангинальной терапии для усиления эффективности бета-адреноблокаторов, антагонистов кальция и нитратов у следующих категорий больных:
Триметазидин позволяет уменьшить дозу препаратов, оказывающих побочные действия, улучшая общую переносимость лечения.
Важными моментами являются отсутствие противопоказаний, лекарственной несовместимости, а также его хорошая переносимость. Нежелательные реакции возникают очень редко и всегда слабо выражены. Это позволяет применять препарат лицам пожилого возраста, при наличии сахарного диабета и других сопутствующих заболеваний.
Данных о влиянии триметазидина на отдаленные исходы и сердечно-сосудистую смертность у больных ИБС пока нет, поэтому целесообразность его назначения в отсутствие стенокардии или эпизодов безболевой ишемии миокарда не установлена.
Нормализация энергетического метаболизма в кардиомиоцитах является важным и перспективным подходом к лечению больных ХСН. Метаболическая терапия у таких больных должна быть нацелена на улучшение эффективности утилизации кислорода миокардом в условиях ишемии. Однако работ, посвященных изучению особенностей действия триметазидина у больных ХСН, крайне мало [7, 11, 16].
В связи с этим на кафедре клинической фармакологии и фармакотерапии ФППОВ ММА им. И. М. Сеченова было проведено исследование с целью определить пределы и возможности триметазидина в комплексной терапии больных ХСН, осложнившей течение ИБС.
В исследование было включено 82 больных ХСН II–III функциональных классов по NYHA, осложнившей течение ИБС. В их числе было мужчин — 67, женщин — 15, средний возраст составил 62,2 ± 7,3 года. Перед включением в исследование у всех пациентов была достигнута стабилизация состояния на фоне терапии сердечными гликозидами, диуретиками, бета-адреноблокаторами в индивидуально подобранных дозах. Все больные были распределены в две группы: в первую (основную) группу вошли 40 больных, которым к комплексной терапии был добавлен триметазидин в дозе 60 мг/сут и ИАПФ эналаприл в дозе 5–10 мг/сут; вторую (контрольную) группу составили 42 больных, которым к комплексной терапии был добавлен только эналаприл без триметазидина. Между группами не было достоверных различий по возрасту, полу, давности заболевания, ФК ХСН. Длительность наблюдения составила 16 нед.
Клиническую эффективность терапии оценивали по динамике функционального класса ХСН. Всем больным проводилось холтеровское мониторирование ЭКГ с оценкой среднесуточной частоты сердечных сокращений (ЧСС), общего количества эпизодов депрессии сегмента ST, максимальной величины депрессии сегмента ST. Тренды сегмента ST расценивались как ишемические при его горизонтальном снижении не менее чем на 1 мм относительно точки J продолжительностью 1 мин и более. Антиишемический эффект считали достоверным, если количество эпизодов ишемии миокарда уменьшалось на 3 и более и/или суммарная депрессия сегмента ST сокращалась на 50% и более. Также оценивался характер нарушений ритма сердца: количество изолированных желудочковых экстрасистол (ЖЭ), парных ЖЭ, наджелудочковых экстрасистол (НЖЭ), эпизодов неустойчивой желудочковой тахикардии (ЖТ), пробежек наджелудочковой тахикардии (НЖТ). Критериями антиаритмического эффекта считали уменьшение изолированных ЖЭ на 50%, парных ЖЭ — на 90% при полном устранении эпизодов ЖТ.
Для оценки толерантности к физической нагрузке больным проводился тредмил-тест. Критериями положительной пробы являлись типичный приступ стенокардии и/или стойкая горизонтальная депрессия сегмента ST на 1 мм и более. При анализе результатов тредмил-теста оценивались максимальная мощность выполненной нагрузки и общая продолжительность нагрузки.
С целью оценки состояния внутрисердечной гемодинамики пациентам проводилось эхокардиографическое исследование с оценкой следующих морфофункциональных параметров сердца: размер левого предсердия (ЛП), см; конечно-диастолический размер (КДР)Я, см; конечно-систолический размер (КСР), см; фракция выброса (ФВ) левого желудочка, %.
Клинические и инструментальные исследования проводили до и через 16 недель непрерывной терапии.
Статистический анализ полученных данных проводили с использованием стандартных методов статистики, включая вычисление непарного критерия t Стьюдента. Все данные представлены в виде средних стандартных отклонений (М ± m).
Анализ динамики ФК ХСН показал, что через 16 недель лечения у 28% больных первой группы и у 26% больных второй группы было достигнуто улучшение клинического состояния и переход в более низкий ФК ХСН. Количество больных III ФК уменьшилось в первой группе с 50 до 27,5%, во второй — с 64,3 до 30,9%. Количество больных II ФК увеличилось до 67,5 и 66,7% соответственно. На фоне лечения в обеих группах появились больные I ФК: 5% — в первой группе и 2,4% — во второй. В целом ФК ХСН снизился на 11% (р 0,05) и 6,9% (р > 0,05) соответственно, количество НЖЭ — на 26,4% (р 0,05) и 10,8% (р > 0,05) соответственно.
Ни у одного больного, получавшего терапию триметазидином, не было зарегистрировано вновь появившихся парных ЖЭ или эпизодов неустойчивой ЖТ.
По данным холтеровского мониторирования ЭКГ отмечено и достоверное уменьшение суточного количества эпизодов депрессии сегмента SТ в первой группе на 55,5% (р
Т. Е. Морозова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва