антипиретик что это такое
Антипиретики. Как их выбрать и как применять
Опубликовано в журнале:
«Практика педиатра», февраль 2011, с. 58-60
В.К. Таточенко, главный научный сотрудник НИИ педиатрии ГУ НЦЗД РАМН, заслуженный деятель науки РФ, профессор, д-р мед. наук
Каждый ребенок хотя бы один раз в год страдает лихорадочным заболеванием, и практически все температурящие дети получают жаропонижающие (часто зря). Это отражает представление многих родителей об опасности высокой температуры, а также желание врача сделать назначение, эффект которого будет очевиден.
Поскольку ликвидация лихорадки не влияет на течение болезни, стремление во что бы то ни стало нормализовать температуру говорит лишь о слабом или неправильном представлении о том, что такое лихорадка.
Особенности лихорадки
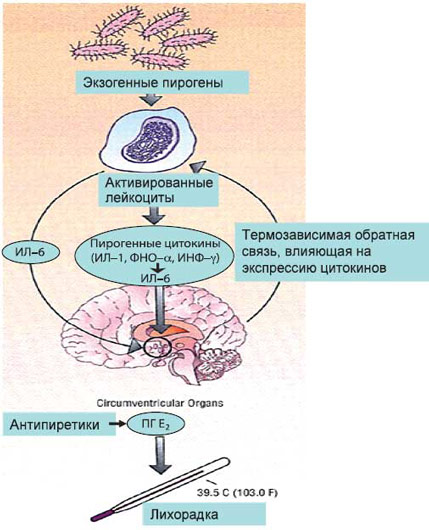
Повышение температуры тела, сопровождающее большинство инфекций, часто называют лихорадкой – это результат повышения уровня терморегуляции в гипоталамусе под влиянием интерлейкина-1, а также интерлейкина-6, ФНО-альфа, ИФН-альфа, ИФН-гамма. Однако термин «лихорадка» не является синонимом любого повышения температуры тела, например, при перегревании или ряде метаболических расстройств повышение температуры не связано с терморегуляцией, при этом оно обозначается как гипертермия.
Лихорадка играет защитную роль, она снижает способность к размножению многих микроорганизмов, стимулирует иммунный ответ, в частности, у грудных детей, переключая его с Тh-2 на Тh-1 тип, необходимый для адекватной продукции IgG антител и клеток памяти. Под влиянием лихорадки усиливается синтез интерферонов, повышается бактерицидность полинуклеаров и реакция лимфоцитов на митоген.
Отрицательные эффекты лихорадки сказываются при температуре тела ближе к 41 °C: (ее обозначают как гиперпирексию) из за повышения метаболизма, потребления О2 и потерь жидкости. Здоровый ребенок переносит эти эффекты легко, хотя и испытывая дискомфорт; но у детей патологией лихорадка может значительно ухудшать состояние (вызвать отек мозга, судороги, сердечную декомпенсацию). Гиперпирексия наблюдается редко, с частотой 1 случай на 1270 посещений врача [1]. В целом опасности, связанные с лихорадкой преувеличены, при большинстве инфекций максимум температуры устанавливается в пределах 39,5–40,0 ⪚C, что не грозит стойкими расстройствами здоровья для ребенка старше 2–3 месяцев.
Показания к снижению температуры
У ранее здоровых детей в возрасте старше 3 месяцев:
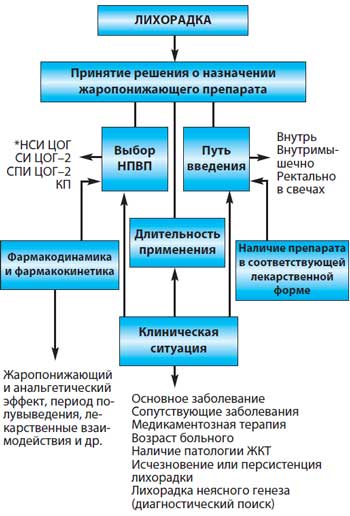
Выбор антипиретиков
Основное действие жаропонижающих средств – снижение установочной точки терморегуляции в гипоталамусе, они не сокращают общей длительности лихорадочного периода, но удлиняют период выделения вирусов. Их выбор следует основывать не на «силе их действия» (оно зависит от дозы), а на их безопасности с учетом того, что жаропонижающие препараты – наиболее широко используемые у детей средства.
Антипиретик должен быстро снижать температуру, по крайней мере, на 1 °С, для детей он должен быть в жидкой форме и в виде суппозиториев, редко вызывать побочные эффекты, а также иметь возможно больший разрыв между терапевтической и токсической дозой. Этим параметрам в настоящее время удовлетворяют всего два препарата – парацетамол и ибупрофен.
Мнения о менее сильном действии оральных жаропонижающих по сравнению с метамизолом натрия связаны с использованием неэквивалентных доз препаратов. Они были опровергнуты в недавно проведенном рандомизированном исследовании в г. Санкт-Петербурге: в рекомендованных дозах введение внутрь парацетамола, ибупрофена или внутримышечно метамизола натрия вызывало сходный эффект, понижая температуру через 60 минут в среднем на 1,3 °С с уровня 39,5 °С (39,2–40,2 °С,) до 38,2 °С (37,4–38,8 °С) [2].
Препараты и дозировки
Парацетамол (Эффералган для детей; компания Санофи Авентис) – жаропонижающее средство первого выбора в детском возрасте. Препарат выпускается в разных лекарственных формах: раствор для приема внутрь и свечи; при этом предусмотрены дозировки для детей любого возраста (табл. 1) Раствор Эффералган для детей (30 мг/мл) не содержит аллергизирующих добавок и может добавляться в детские смеси, молоко или соки. Наличие мерной ложки позволяет точно дозировать препарат для детей разного возраста (3 месяца – 12 лет) и веса. Действие раствора наступает в течение 30–60 минут и продолжается 4 часа и более.
| Возраст | Масса тела, кг | Метка на мерной ложке (мг парацетамола/объем раствора) |
| 1–3 мес | По рекомендации врача | |
| 3–5 мес | 6–8 | 6 (90 мг/3 мл) |
| 5 мес–1 год | 8–10 | 8 (120 мг/4 мл) |
| 1–2 года | 10–12 | 10 (150 мг/5 мл) |
| 2–3 года | 12–14 | 12 (180 мг/6 мл) |
| 3–4 года | 14–16 | 14 (210 мг/7 мл) |
| 4–6 лет | 16–20 | 16 (240 мг/8 мл) |
| 6–7 лет | 20–22 | 16 + 4 (300 мг/10 мл) |
| 7–8 лет | 22–24 | 16 + 6 (330 мг/11 мл) |
| 8–9 лет | 24–26 | 16 + 8 (360 мг/12 мл) |
| 9–10 лет | 26–28 | 16 + 10 (390 мг/13 мл) |
| 10–11 лет | 28–30 | 16 + 12 (420 мг/14 мл) |
| 11–12 лет | 30–32 | 16 + 14 (450 мг/15 мл) |
Более продолжительное (но наступающее позже – через 2–3 часа) действие оказывает Эффералган в свечах. Свечи по 80 мг предназначены для детей 3–5 месяцев весом 6–8 кг, по 150 мг – для детей 6 месяцев – 3 года весом 10–14 кг, а по 300 мг – детям 5–10 лет весом 20–30 кг. Наличие оральной формы и свечей у препарата Эфферелган для детей позволяет их комбинировать в зависимости от клинической ситуации. Так, для быстрого снижения температуры можно использовать препарат в растворе, а следующую дозу ввести в виде свечи через 2–3 часа. Это обеспечит более длительное жаропонижающее действие.
Ибупрофен. Рекомендуемая доза 6–10 мг/кг (20–40 мг/кг/сут). Препарат можно вводить ректально (свечи по 60 мг для детей). Ибупрофен не рекомендуется для детей в возрасте до 3 месяцев (с массой тела менее 7 кг), а также у больных ветряной оспой (опасность стрептококкового фасциита). Надо отметить, что ибупрофен при сопоставимой эффективности дает больше побочных явлений (диспептических, желудочных кровотечений, снижения почечного крово тока и др.), чем парацетамол: 6% против 20% в больших сериях наблюдений [4]. С учетом этого ряд национальных педиатрических обществ рекомендует применять ибупрофен как жаропонижающее средство второго выбора при инфекциях с выраженным воспалительным компонентом или при повышенной температуре, сопровождающейся болевыми реакциями.
Список литературы находится в редакции
Пора немного остыть
Основы грамотной консультации по антипиретикам — ответы на частые вопросы посетителей аптеки
Повышенная температура тела — частый спутник вирусных и бактериальных инфекций. Однако, далеко не каждый потребитель лекарств понимает, как правильно на нее реагировать. Стоит столбику в термометре поползти вверх, и многие бегут в аптеку за жаропонижающими. Между тем, преждевременное применение этих препаратов может помешать нормальному выздоровлению, и фармацевтам стоит информировать об этом своих посетителей. В этой статье мы собрали ключевые моменты, которые понадобятся работнику аптеки, чтобы выстроить грамотную консультацию клиентов в связи с антипиретиками.
Когда нужно сбивать температуру?
Однако, некоторые люди подъем температуры переносят плохо: страдают головной болью, ломотой в суставах и мышцах, судорогами, тахикардией. Без ЛС в таком случае уже не обойтись.
Однако, здесь важно внимательно следить за состоянием малыша: если он продолжает быть активным, его кожа влажная и румяная, можно последовать этому совету. Но если на фоне температуры у ребенка появляются слабость, озноб, боли в мышцах и бледность, антипиретики ему лучше дать незамедлительно.
Наиболее безопасными методами снижения температуры для беременных женщин остаются физические способы охлаждения: компрессы, воздушные ванны, обтирание водой. К медикаментам следует прибегать лишь в крайних случаях.
Всегда ли повышение температуры является симптомом заболевания?
Температура тела — вовсе не такой стабильный показатель, как мы привыкли считать. Не все знают, но 170 лет назад нормой для человека считалась температура в 37 градусов. В 1851 году это установил немецкий врач Карл Вундерлих, обследовавший для этого 25 тысяч пациентов. Получается, с середины XIX века человечество «остыло» на 0,4 °C.
Но в отдельно взятом человеческом организме всё не так прямолинейно. За температуру у нас отвечает система терморегуляции, которая может повышать или понижать ее в зависимости от обстоятельств внешней среды: при стрессе, нагрузке, напряженной работе и т. д. Так что подъем столбика термометра далеко не всегда бывает спровоцирован заболеванием. У детей температура иногда повышается просто из‑за того, что родители их слишком тепло одели.
Поэтому, если человек не чувствует других симптомов недомогания, ему не стоит тут же сбивать умеренно повышенную температуру антипиретиками. Вполне возможно, вскоре организм сам справится с этой задачей.
То есть, если температура тела не превышает 37 °C, принимать жаропонижающие не нужно?
Медики действительно не рекомендуют принимать жаропонижающие ЛС при субфебрильной температуре, если человек переносит ее нормально. Однако, если температура выше 37,5 градуса держится продолжительное время (более 2 недель), она может вызывать судороги, обезвоживание, бредовые состояния, а также плохо сказывается на работе сердечно-сосудистой системы. Поэтому некоторым больным антипиретики назначают уже при 37,5 °C.
Но принять такое решение должен врач, ведь подобная клиническая картина может означать, что у пациента не ОРВИ, а другая, пока не диагностированная болезнь. Таким симптомом сопровождаются хронические бактериальные болезни лор-органов (синусит, тонзиллит) или мочеполовой системы (цистит, пиелонефрит, ЗППП), некоторые расстройства ЖКТ, артриты, паразитоз, гипертиреоз, пневмония и онкологические заболевания.
Поэтому уместным будет поинтересоваться у посетителя аптеки, как долго у него держится температура и настоятельно рекомендовать обратиться за медицинской помощью, если этот срок превышает 5–7 дней.
Можно ли принимать антипиретики без рецепта?
Большинство жаропонижающих средств продаются в аптеках свободно. Однако, принимать их в течение нескольких дней, не проконсультировавшись с врачом, не рекомендуется. Как мы писали выше, «греша» на простуду, человек может не распознать у себя более серьезной болезни и упустить необходимое для её эффективного лечения время.
Кроме того, любые препараты с жаропонижающим эффектом не стоит принимать длительным курсом. И НПВС, и парацетамол имеют ряд серьезных побочных эффектов. Согласно приведенным в инструкциях данным, первые особенно плохо действуют на ЖКТ, а второй — на почки и печень. Поэтому, назначая жаропонижающие, врачи всегда выбирают самые низкие эффективные дозы и максимально короткий курс.
Еще один минус регулярного приема антипиретиков заключается в том, что они могут маскировать осложнения. Например, если постоянно пить их при ОРВИ, врачам будет сложнее заметить начало у больного отита или пневмонии, так как важный их признак — высокая температура — будет отсутствовать. Поэтому повторную дозу таких препаратов можно принимать лишь при новом подъеме температуры.
Все ли жаропонижающие препараты одинаковы?
Жаропонижающим эффектом обладает две группы препаратов:
Эти ЛС выпускаются в разных формах: таблетки, суспензии, свечи, растворы для инъекций. Ниже, не затрагивая конкретные торговые наименования, мы опишем главные особенности действующих веществ самых распространенных антипиретиков.
| Действующее вещество | Характеристика и особенности |
| Парацетамол | Одно из самых популярных жаропонижающих средств. Может использоваться в лечении беременных и младенцев. Основные побочные эффекты связаны с негативным влиянием на печень и кровь (при передозировке, употреблении с алкоголем или длительном приеме). Изредка вызывает кожные реакции. Максимальная длительность приема – 5–7 дней. Максимальная разовая доза – 1 г., суточная – 4 г. Можно принимать до 4-х раз в сутки с интервалом минимум в 4 часа. С осторожностью применяется у пожилых людей. |
| Ацетилсалициловая кислота | Как и остальные НПВП, не применяется при гастрите и язвенной болезни. Другие противопоказания включают серьезные заболевания печени и почек, риск кровотечений. Не используется при лечении детей до 14 лет. Из-за неблагоприятного воздействия на желудок рекомендуется принимать после еды, обильно запивая водой, молоком, киселем и/или под прикрытием гастропротекторов. Максимальная разовая доза в качестве жаропонижающего – 1 г., суточная – 3 г. Интервалы между приемами – не менее 4-х часов. Длительный прием противопоказан. Нередко используется в комбинации с парацетамолом, что снижает вероятность побочных эффектов. |
| Ибупрофен | Второй по популярности препарат после парацетамола. Превосходит его по продолжительности действия. Применяется у взрослых и детей. Может негативно влиять на ЖКТ, но реже, чем ацетилсалициловая кислота. Разовая доза для взрослых составляет 200–800 мг, максимальная суточная – 2,4 г. Частота применения – 3–4 раза в сутки. Детям от 6 до 12 лет дозировка рассчитывается по весу. |
В качестве жаропонижающих могут применяться и другие НПВП: диклофенак, индометацин, кетопрофен, мелоксикам, нимесулид и т. д. Все они имеют примерно одинаковые побочные эффекты, самый частый из которых — поражение желудочно-кишечного тракта. При покупке такого ЛС пациента необходимо предупредить об этом и рекомендовать обсудить тактику лечения с врачом.
С чем можно и с чем нельзя принимать антипиретики?
По той же причине, что и с алкоголем, опасно сочетать жаропонижающие с любыми препаратами, которые обладают гепатотоксическим действием — от совместного приема негативное воздействие на печень значительно усилится.
Вообще, лекарственное взаимодействие антипиретиков достаточно обширно, и, хотя это не всегда вредные для здоровья комбинации, лучше рекомендовать клиентам аптек внимательно читать инструкции перед их применением.
Как на жаропонижающие препараты реагируют дети?
Такие ЛС могут назначаться детям уже с трехмесячного возраста. Нужно обратить внимание посетителей на то, что дозировка рассчитывается по весу ребенка. Повторно использовать жаропонижающие можно только через 4–5 часов, но не более 4‑х раз в сутки.
Курсовой прием антипиретиков запрещен, так как мешает вовремя обнаружить развитие пневмонии или другой бактериальной инфекции. Кроме того, жаропонижающие не назначают детям, проходящим курс лечения антибактериальными препаратами — антипиретики не позволяют адекватно оценить эффективность терапии.
И это более чем обоснованно: ацетилсалициловая кислота может вызывать у детей, больных гриппом, ОРВИ и ветряной оспой синдром Рея 13 с летальностью выше 50 %, а анальгин — анафилактический шок и агранулоцитоз 14 со смертельным исходом в 10–30 % случаев. Из-за большого количества побочных действий в детской практике также не применяют амидопирин, антипирин и фенацетин.
Можно ли принимать жаропонижающие для профилактики?
Нельзя. Антипиретики относятся к симптоматическим средствам, которые эффективны только тогда, когда температура уже поднялась. Поэтому принимать их, чтобы избежать, например, простуды — бессмысленно. А еще может быть и опасно, ведь эти ЛС обладают серьезными противопоказаниями и побочными эффектами. Кроме того, у жаропонижающих достаточно низкий порог передозировки.
Как часто можно принимать антипиретики в форме порошков?
Недооценка растворимых жаропонижающих — типичная ошибка посетителей аптек. Сладкие порошки, больше напоминающие чай, чем лекарство, многим кажутся совершенно безопасными. Однако, это не так. Практически все «наборы от простуды» имеют в своем составе парацетамол или аспирин в достаточно высокой дозировке. А они, независимо от формы выпуска, остаются лекарственными средствами со своими правилами применения.
Поэтому те, кто привык справляться с ОРВИ, один за одним опустошая такие пакетики, подвергают себя риску. Во-первых, это опасность передозировки, ведь что в таблетках, что в порошковой форме максимальная суточная доза парацетамола не должна превышать 4 грамма, а аспирина — 3 грамма. То есть, речь идет всего о 3–4 пакетиках, тогда как многие принимают и больше.
Второй минус бесконтрольного употребления «наборов от простуды» связан с побочными действиями их активных компонентов — негативным влиянием аспирина и парацетамола на желудок и печень.
Ошибкой является и слишком ранний прием антипиретиков. Многие привыкли бежать за «жаропонижающим чаем» при первых же симптомах простуды. А ведь если температура еще не поднялась достаточно высоко, это скорее навредит, чем принесет пользу.
Дело в том, что наш иммунитет начинает активно работать, только когда температура тела превышает 37,5 градуса. Если же мы собьем лихорадку «на взлете», организм сочтет, что все в порядке, и его ответная реакция начнет ослабевать. Лечить простудные заболевания в итоге придется дольше, а также они могут перейти в хроническую форму.
Можно ли самостоятельно назначить себе жаропонижающие при коронавирусе?
Повышенная температура — один из основных спутников коронавирусной инфекции, она наблюдается почти у всех заболевших, кроме тех, кто переносит заболевание бессимптомно. Типологически COVID-19 относится к группе ОРВИ, поэтому к нему применимы все изложенные выше нюансы приема антипиретиков.
А вот от бесконтрольного применения аспирина при коронавирусе медики советуют воздержаться. Даже несмотря на то, что он действительно используется при лечении этого заболевания. Разжижая кровь, аспирин предотвращает образование тромбов и тем самым снижает риск закупорки сосудов. Однако, назначить антикоагулянтную терапию может только врач после ряда анализов и исследований. Принимать этот препарат на дому крайне нежелательно — есть риск серьезных побочных действий.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Лихорадящий больной. Место и польза антипиретиков
Опубликовано в журнале:
«Русский медицинский журнал», 2011, ТОМ №19, № 18, с. 1-7
Профессор Л.И. Дворецкий
1 МГМУ имени И.М. Сеченова
Лихорадка – один из древнейших защитно–приспособительных механизмов организма в ответ на действие патогенных раздражителей, главным образом инфекционных агентов.
Издавна у постели лихорадящего больного перед врачами всех времен возникало две проблемы, требующие по возможности быстрого принятия решения – диагностическая и терапевтическая. Основная проблема, разумеется, заключалась в распознавании причины лихорадки, а следовательно, в выборе адекватного лечения (этиотропная, патогенетическая, симптоматическая терапия). Другая задача касалась воздействия на лихорадку как на симптом (симптоматическая терапия), влияющий на состояние больного, на различные органы и системы. По мере прогресса медицинской науки обе проблемы и поныне сохраняют актуальность и клиническое значение во врачебной практике.
В данной статье предполагается рассмотреть современное состояние проблемы симптоматического лечения лихорадки с использованием жаропонижающих средств, независимо от ее причины, а также с позиций современного понимания механизмов лихорадочной реакции организма.
Патофизиология лихорадки
Повышение температуры тела является одной из приспособительных реакций живого организма в ответ на воздействие разнообразных патогенных факторов (инфекции, эндотоксины, опухоли, конфликты в иммунной системе, травмы и повреждения, отравления, физические факторы и др.). Показано, что у млекопитающих при повышении температуры тела повышается фагоцитоз, продукция антител, выработка интерферона, стероидных гормонов и альдостерона, что позволяет рассматривать лихорадку как биологически целесообразную реакцию [1].
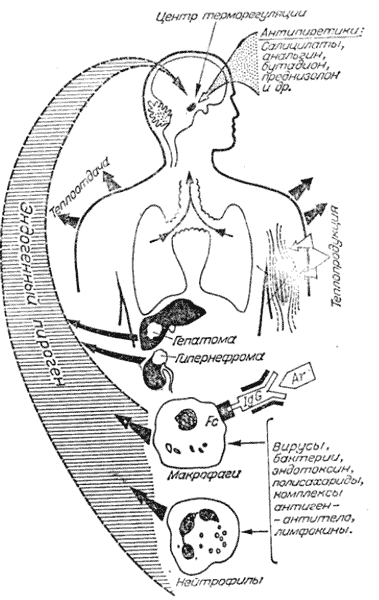
Терморегуляция представляет собой процесс, в котором участвует целый континиум нервных структур и соединительных нервных волокон, исходящих из гипоталамуса и лимбической системы и идущих через нижние отделы ствола головного мозга и ретикулярную формацию в спинной мозг и симпатические ганглии. Главную роль в процессе терморегуляции играет участок головного мозга, расположенный в переднем гипоталамусе и в преоптической области, более известный, еще со студенческой скамьи как центр терморегуляции, предназначенный для регулирования температуры тела в норме и патологии [2].
Следует различать понятия «лихорадка» и «гипертермия», которые иногда употребляются как синонимы при обозначении одного и того же состояния. В основе повышения температуры тела при лихорадке и гипертермии лежат разные механизмы. Лихорадка представляет собой сложный патофизиологический ответ организма на различные патогенные воздействия в виде повышения температуры тела, опосредуемого цитокинами, наряду с образованием реактантов острой фазы и активацией многих систем (иммунной, эндокринной и др.). В отличие от лихорадки, гипертермия – нерегулируемое повышение температуры тела, в котором пирогенные цитокины непосредственного участия не принимают, а жаропонижающие средства при этом оказываются неэффективными. Иными словами, гипертермия представляет собой сбой терморегуляторного гомеостаза, при котором происходит неконтролируемая выработка тепла, недостаточная теплоотдача или нарушение терморегуляции на уровне гипоталамуса [3]. Теплопродукция может повышаться при тиреотоксикозе и феохромоцитоме. Причиной гипертермий могут быть лекарственные препараты (ингибиторы моноаминоксидазы (МАО), трициклические атидепрессанты, нейролептики, М–холиноблокаторы, антипаркинсонические препараты). Особое место среди гипертермий занимает так называемая злокачественная гипертермия – наследственное заболевание, характеризующееся избыточным накоплением ионов кальция в миоплазме, что вызывает длительную контрактуру мышц. Длительное мышечное сокращение вызывает значительное повышение температуры тела под влиянием анестетиков и мышечных релаксантов (триггерные агенты). Гипертермия развивается обычно во время или после анестезии. В таблице 1 представлены основные признаки лихорадки и гипертермии.
Таблица 1. Основные признаки лихорадки и гипертермии
| Основные признаки | Лихорадка | Гипертермия |
| Величина температуры тела | Обычно до 40°С | Часто выше 40°С |
| Патофизиологический механизм | Высвобождение пирогенных цитокинов под влиянием экзогенных пирогенов | Повышенное высвобождение тепла |
| Механизмы терморегуляции | Сохранены | Нарушены |
| Основные причины | Инфекции, опухоли, системные васкулиты, медикаменты | Перегревание, лекарства, нарушение ЦНС, тиреотоксикоз, феохромоцитома, злокачественная гипертермия |
| Эффект жаропонижающих препаратов | Обычно эффективны | Отсутствует |
| Прогноз | Зависит от основного заболевания | Летальность до 20% при злокачественной гипертермии |
Схема лихорадочной реакции у человека в ответ на воздействие различных патогенных факторов представлена на рисунке 1. Данная схема заимствована из статьи А.И. Воробьева и М.Д. Бриллиант [1], одной из первых, посвященных проблеме лихорадок неясного генеза в клинической практике.