аортальная форма сердца что это такое
Врожденные пороки сердца
Классификация. Предложено несколько классификаций врожденных пороков сердца, общим для которых является принцип подразделения пороков по их влиянию на гемодинамику. Наиболее обобщающая систематизация пороков характеризуется объединением их, в основном по влиянию на легочный кровоток, в следующие 4 группы.
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалии расположения сердца, аномалии дуги аорты, ее коарктация взрослого типа, стеноз аорты, атрезия аортального клапана; недостаточность клапана легочного ствола; митральные стеноз, атрезия и недостаточность клапана; трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
II. Пороки с гиперволемией малого круга кровообращения:
III. Пороки с гиповолемией малого круга кровообращения:
Клинические проявления и течение определяются видом порока, характером гемодинамических нарушений и сроками наступления декомпенсации кровообращения. Пороки, сопровождающиеся ранним цианозом (так наз. «синие» пороки), проявляются сразу или вскоре после рождения ребенка. Многие пороки, особенно 1 и II группы, долгие годы имеют бессимптомное течение, выявляются случайно при профилактическом медицинском обследовании ребенка или при появлении первых клинических признаков нарушений гемодинамики уже в зрелом возрасте больного. Пороки III и IV групп могут относительно рано осложняться сердечной недостаточностью, приводящей к летальному исходу.
Лечение врожденного порока сердца
Лечение только хирургическое. В случае, когда операция невозможна, больному назначают режим ограниченной физической активности, отдаляющий сроки декомпенсации порока, а при наступлении сердечной недостаточности проводят преимущественно симптоматическое ее лечение. Некоторые врожденные пороки сердца (гл. обр. из 1 группы) специального лечения не требуют.
Ниже изложены отдельные врожденные пороки сердца, встречающиеся у взрослых наиболее часто.
Диагноз предполагают при обнаружении праворасположенного верхушечного толчка сердца и соответствующих изменений перкуторных границ относительной сердечной тупости. Подтверждают диагноз электрокардиографическое и рентгенологическое исследования. На ЭКГ при истинной декстрокардии зубцы Р, R и Тв отведениях aVL и 1 направлены вниз, а в отведении aVR- вверх, т. е. отмечается картина, наблюдаемая у здорового человека при взаимной замене расположения электродов на левой и правой руке; в грудных отведениях амплитуда зубцов R по направлению клевым отведениям не возрастает, а убывает. ЭКГ принимает привычный вид, если электроды на конечностях поменять местами, а грудные установить в симметричные левым правые позиции.
Лечение при декстрокардии, не сочетающейся с другими пороками сердца, не проводится.
Симптомы порока при большом дефекте появляются на первом году жизни: дети отстают в развитии, малоподвижны, бледны; по мере нарастания легочной гипертензии появляется одышка, цианоз при нагрузке, формируется сердечный горб. В III-IV межреберьях по левому краю грудины определяются интенсивный систолический шум и соответствующее ему систолическое дрожание. Обнаруживается усиление и акцент И тона сердца над легочным стволом. Половина больных с большими дефектами перегородки не доживают до 1 года из-за развития тяжелой сердечной недостаточности или присоединения инфекционного эндокардита.
Диагноз дефекта межжелудочковой перегородки устанавливают по данным цветной допплерэхокардиографии, левой вентрикулографии и зондирования сердца. Изменения ЭКГ и данные рентгенологического исследования сердца и легких различаются при разных размерах дефекта и разной степени легочной гипертензии; правильно предположить диагноз они помогают лишь при явных признаках гипертрофии обоих желудочков и выраженной гипертензии малого круга кровообращения.
Дефект межпредсердной перегородки среди взрослых чаще наблюдается у женщин. Низкие дефекты первичной перегородки, в отличие от высоких дефектов вторичной перегородки, располагаются вблизи атриовентрикулярных клапанов и сочетаются, как правило, с аномалиями их развития, в т. ч. иногда с врожденным митральным стенозом (синдром Лютамбаше).
Диагноз предполагают при обнаружении наряду с описанными симптомами признаков выраженной гипертрофии правого желудочка (в т. ч. поданным эхо-и электрокардиографии), рентгенологически определяемых признаков гиперволемии малого круга кровообращения (усиление артериапьного легочного рисунка) и характерной пульсации корней легких. Существенное диагностическое значение может иметь цветная допплерэхокардиография. Дифференциальный диагноз проводят чаще всего с первичной легочной гипертензией (при ней легочный рисунок обеднен) и с митральным стенозом. В отличие от последнего, при дефекте межпредсердной перегородки существенной дипатации левого предсердия не отмечается; кроме того, митральный стеноз надежно исключается зхокардиографией. Окончательно подтверждают диагноз катетеризацией предсердий, а также ангиокардиографией с введением контраста в левое предсердие.
Гемодинамические нарушения при взрослом типе порока характеризуются усиленной работой левого желудочка сердца на преодоление сопротивления в аорте, повышением АД проксимальнее коарктации и его снижением в дистальных от нее артериях, в т. ч. почечных, что включает ренальные механизмы развития артериальной гипертензии, которая увеличивает нагрузку на левый желудочек При детском типе с постдуктальной коарктацией эти изменения дополняются значительной гиперволемией малого круга кровообращения (из-за увеличения под влиянием высокого АД сброса крови через проток слева направо) и увеличением нагрузки на правый желудочек сердца. В случае предуктального варианта коарктации сброс крови через проток направляется справа налево.
Диагноз предполагают по специфическому различию АД на руках и ногах и подтверждают рентгенологическими исследованиями. На рентгенограмме более чем в половине случаев выявляется узурация нижних краев ребер расширенными межреберными артериями и иногда хорошо видно само сужение перешейка аорты. В кардиохирургическом стационаре диагноз подтверждают аортографией и исследованием разницы АД в восходящем и нисходящем отделах аорты путем ее катетеризации.
Диагноз абсолютно подтверждается аортографивй (виден сброс контраста через проток) и катетеризацией сердца и легочного ствола (отмечается повышение давления и насыщения крови кислородом в легочном стволе), однако он достаточно достоверно устанавливается и без этих исследований с помощью допплерэхокардиографии (регистрация шунтового потока) и рентгенологического исследования. Последнее выявляет усиление легочного рисунка за счет артериального русла, выбухание дуги (расширение) легочного ствола и аорты, их усиленную пульсацию, увеличение левого желудочка.
Лечение состоит в перевязке открытого артериального протока.
Стеноз аорты в зависимости от его локализации подразделяют на надклапанный, клапанный (наиболее частый) и подклапанный (в выходном тракте левого желудочка).
Симптомы клапанного стеноза и принципы его диагностики и лечения такие же как при приобретенном аортальном стенозе (см. Пороки сердца приобретенные). При редком подклапанном стенозе описаны характерные изменения внешности больных (низко расположенные уши, выпяченные губы, косоглазие) и признаки умственной отсталости.
Гемодинамические нарушения определяются высоким сопротивлением кровотоку в зоне стеноза, что приводит к перегрузке, гипертрофии, а затем дистрофии и декомпенсации правого желудочка сердца. По мере нарастания давления в правом предсердии возможно открытие овального окна с формированием межпредсердного сообщения, но чаще последнее бывает обусловлено сопутствующим дефектом перегородки либо врожденным овальным окном.
Симптомы умеренного изолированного стеноза появляются через несколько лет, в течение которых дети развиваются нормально. Относительно ранними являются одышка при физической нагрузке, утомляемость, иногда головокружения, склонность к обморокам. В последующем появляются боли за грудиной, сердцебиение, одышка нарастает При резко выраженном стенозе у детей рано развивается правожелудочковая сердечная недостаточность с появлением периферического цианоза. Наличие диффузного цианоза свидетельствует о межпредсердном сообщении. Объективно выявляются признаки гипертрофии правого желудочка (сердечный толчок, нередко сердечный горб, пальпируемая пульсация желудочка в подложечной области); грубый систолический шум и систолическое дрожание во II межреберье слева от грудины, расщепление II тона с ослаблением его над легочным стволом. На ЭКГ определяются признаки гипертрофии и перегрузки правого желудочка и предсердия. Рентгенологически выявляется их увеличение, а также обеднение легочного рисунка, иногда также постстенотическое расширение легочного ствола.
Диагноз уточняют в кардиохирургическом стационаре катетеризацией сердца с измерением градиента давления между правым желудочком и легочным стволом и правой вентрикулографией.
Гемодинамические нарушения определяются стенозом легочного ствола (см. выше) и дефектом межжелудочковой перегородки. Характерны гиповолемия малого круга кровообращения и сброс венозной крови через дефект перегородки в аорту, что является причиной диффузного цианоза. Реже (при небольшом стенозе ствола) кровь сбрасывается через дефект слева направо (так наз. бледная форма тетрады Фалло).
Диагноз предполагают по характерным жалобам и внешнему виду больных при указании в анамнезе на появление цианоза в раннем детстве. Окончательная диагностика порока основывается на данных ангиокардиографии и катетеризации сердца.
Аневризма восходящего отдела аорты: лечение, операция, стоимость
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Деление аорты на отделы очень важно для оценки риска и выбора оптимальной тактики лечения у пациентов с аневризмами аорты.
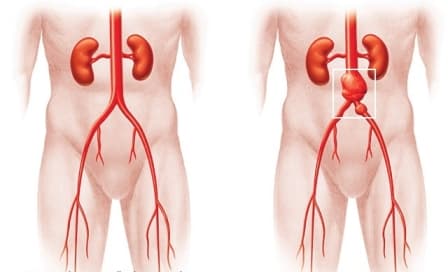
Аневризмой аорты называют участок её локального расширения.
Причины расширения аорты
Врожденные системные заболевания соединительной ткани: синдром Марфана, Элерса – Данлоса, вызванные генетическими изменениями, при которых стенка аорты имеет неправильное строение, способны стать причиной развития аневризмы.
Приобретенные заболевания, вызывающие аневризматическое изменение стенки аорты: чаще всего это — атеросклероз. Около 80% всех осложненных аневризм аорты — аневризмы, вызванные атеросклеротическим процессом, который приводит к ослаблению стенки сосуда, и невозможности выдерживать нормальное кровеносное давление, а как следствие — к расширению её.
Реже аневризма аорты развивается при воспалительных заболеваниях, вызванных внешними агентами (сифилис, грибковая инфекция, туберкулез) или при аутоиммунных заболеваниях (неспецифический аортоартериит).
Симптомы аневризмы аорты
К сожалению, диагноз аневризмы аорты не всегда может быть установлен в «холодный период» (до развития осложнений), так как это заболевание обычно протекает бессимптомно. Чаще всего её обнаруживают случайно при выполнении флюорографии, ультразвуковых или томографических исследований, выполненных в связи с другими заболеваниями. Лечение аневризмы восходящего отдела аорты до развития осложнений гораздо безопаснее для пациента, поэтому в ранней диагностике аневризмы аорты важное значение придается плановой диспансеризации.
Жалобы обычно появляются, когда аневризма начинает расслаиваться или, увеличиваясь, сдавливает окружающие органы и ткани. Появляется боль или нарушение функций тех органов, которые располагаются в области аневризмы. Вначале это не носит яркого характера и, поэтому, не настораживает ни пациента, ни врача.
Диагностика аневризмы аорты
Методы лечения аневризмы аорты
Для каждого метода имеются свои показания, и каждому из них присущи свои преимущества и недостатки.
Преимущества хирургического метода заключаются в его универсальности, то есть возможности исправления всех нарушений, связанных с аневризмой аорты, вне зависимости от отдела и характера поражения. Например, при аневризме восходящего отдела аорты и поражении аортального клапана проводят протезирование аорты, аортального клапана в сочетании с коронарным шунтированием.
Показания к оперативному лечению
Для каждого отдела аорты существует пограничный предел поперечного размера аорты, после достижения которого риск разрыва аорты статистически достоверно увеличивается. Так, для восходящего и брюшного отдела аорты опасным в плане разрыва является поперечный диаметр аневризмы 5 см, для грудного отдела аорты — 6 см. Если диаметр аневризмы увеличивается более чем на 6 мм за 6 мес, то это тоже является показанием к операции. Угрожающими в плане разрыва и расслоения аорты являются также мешковидная форма аневризмы и расширения аорты меньше того диаметра, который является показанием для операции, но сопровождающиеся болями в месте расширения и нарушениями функций предлежащих органов. Расслоения и свершившиеся разрывы аневризм являются абсолютными показаниями к экстренной операции.
Виды открытых хирургических операций при аневризмах аорты:
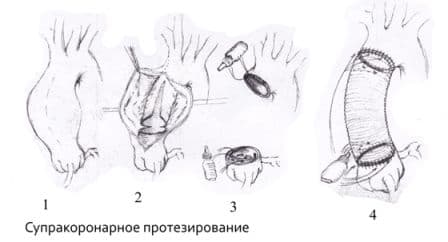
Операция Бенталла-Де-Боно (протезирование восходящего отдела аорты клапансодержащим кондуитом с механическим протезом аортального клапана);
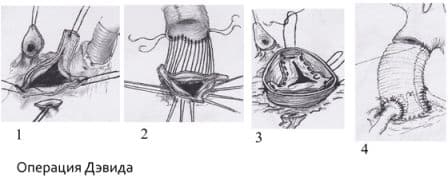
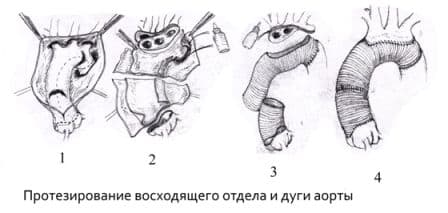
Протезирование восходящего отдела аорты и её дуги (техника Борста, использование косого агрессивного анастомоза и другие методики);
Протезирование грудного отдела аорты;
Протезирование брюшного отдела аорты.
Эндоваскулярные вмешательства
Позволяют резко уменьшить объем операционной травмы, сократить сроки госпитализации и уменьшить неизбежные страдания пациента, связанные с хирургическими доступами. Одним из основных недостатков метода, является необходимость повторных вмешательств.
Виды эндоваскулярных операций при аневризме аорты:
Наиболее современным методом лечения аневризмы аорты является гибридный метод, позволяющий достичь оптимальных результатов лечения при наименьшей операционной травме.
Гибридные операции сочетают в себе преимущества открытых и эндоваскулярных вмешательств.
Публикации в СМИ
Недостаточность клапана аорты
Недостаточность клапана аорты — патологическое состояние, характеризующееся ретроградным током крови из аорты в полость левого желудочка через дефектный аортальный клапан.
Частота. Среди умерших от различной патологии сердца недостаточность аортального клапана выявлена в 14% случаев, из них в 3,7% — в изолированном виде, а в 10,3% — в сочетании с другими пороками. Начиная с 1999 г. более 80% операций на клапанах сердца приходится на долю протезирования клапана аорты.
Этиология • Ревматизм, включая случаи вторичного инфекционного эндокардита (46,5%) • Медионекроз (18%) • Первичный инфекционный эндокардит (12,8%) • Врождённые аномалии (синдром «хлопающей створки», изолированная недостаточность клапана аорты, аннуло-аортальная эктазия, аномалии количества створок аортального клапана), включая случаи вторичного инфекционного эндокардита — 13,5% • Сифилис (2,1%) • Аортит при болезни Райтера, анкилозирующем спондилите, ревматоидном артрите (2,1%) • Болезни соединительной ткани, например синдром Марфана и др. (1,9%) • Травматический и спонтанный разрывы клапанов аорты (1,3%) • Атеросклероз (0,9%) • Артериальная гипертензия (0,9%).
Патофизиология • Нарушения гемодинамики обусловлены регургитацией крови из аорты в левый желудочек во время диастолы. Объём регургитации зависит от площади дефекта, величины диастолического градиента давления между аортой и левым желудочком, длительности диастолы • Увеличение диастолического объёма левого желудочка приводит к его тоногенной дилатации • Согласно закону Франка–Старлинга, левый желудочек выбрасывает в аорту увеличенный объём крови, что, вместе с регургитацией, приводит к уменьшению диастолического АД, увеличению систолического и пульсового АД • По мере развития миогенной дилатации нарастают конечный диастолический объём и конечное диастолическое давление левого желудочка, что приводит к застою крови в малом круге кровообращения • Застой в малом круге кровообращения усиливается при развитии относительной недостаточности митрального клапана вследствие дилатации левого желудочка • Механизмы компенсации: снижение ОПСС, тахикардия, гипертрофия левого желудочка.
Клиническая картина и диагностика
• Жалобы •• Отсутствие жалоб — 4,5% •• Эпизоды стенокардии — 20,1% •• Синкопальные эпизоды — 1,0% •• Одышка при нагрузке — 31,4% •• Ортопноэ — 2,8% •• Симптомы системной венозной гипертензии — 25,6% •• Пароксизмальные ночные диспноэ (сердечная астма) или отёк лёгких — 32,4% •• Сочетание диспноэ с синкопальными эпизодами и эпизодами стенокардии — 0,8% •• Другие симптомы — 1,3%.
• Периферические симптомы обусловлены низким диастолическим и высоким пульсовым АД. Следует учитывать, что все периферические симптомы неспецифичны и возможны при неврозах, анемиях, тиреотоксикозе, артериовенозных мальформациях и т.д. •• Симптом Корригена (пляска каротид) — выраженная пульсация сонных артерий •• Высокий и быстрый пульс •• Симптом Мюссе — покачивание головы при каждой пульсовой волне •• Симптом Мюллера — пульсирующий язычок •• Пульсация артериол сетчатки •• Симптом Квинке — пульсирующее изменение цвета губ или ногтевого ложа, синхронное с пульсом; определяют при надавливании на них предметным стеклом •• Симптом Хилла — разница между АД на руках и ногах более 20 мм рт.ст •• Двойной тон Траубе — выслушивание громких (похожих на выстрел из пистолета) тонов на бедренных артериях •• Симптом Дюрозье — систолический шум на бедренной артерии при пережатии её проксимальнее места аускультации и диастолический шум при пережатии бедренной артерии дистальнее места аускультации •• Выслушивание тонов сердца на ладонной поверхности кисти •• Выслушивание сердечных тонов на ладонной поверхности кисти при подъёме руки вверх •• Выслушивание пульса над поверхностной ладонной дугой.
• Клапанные симптомы •• Мягкий (льющийся) диастолический убывающий шум, следующий сразу за аортальным компонентом II тона (лучше всего выслушивается во втором межреберье справа от грудины на выдохе при наклоне туловища больного вперёд), проводящийся в точку Боткина •• Грубый музыкальный шум (шум «воркующего голубя») возникает при хлопающей створке или перфорации створки •• При декомпенсации и выраженном повышении конечного диастолического давления левого желудочка интенсивность шумов аортальной регургитации ослабевает •• Шум Остина Флинта — мезодиастолический низкочастотный шум относительного митрального стеноза, возникающий в связи с прикрытием переднебоковой створки митрального клапана струёй регургитации при тяжёлой аортальной недостаточности. Степень ослабления I тона отражает выраженность декомпенсации порока по той же причине •• Систолический шум над аортой, обусловленный увеличением объёма выброса из левого желудочка, может выслушиваться и при отсутствии аортального стеноза.
• Левожелудочковые симптомы обусловлены гипертрофией, дилатацией и недостаточностью насосной и сократительной функций левого желудочка •• Разлитой, продолжительный верхушечный толчок, смещённый влево и вниз •• Пальпаторно определяемый III тон •• Увеличение площади относительной тупости сердца влево •• Аускультативные признаки застоя в лёгких — диффузные влажные разнокалиберные хрипы, лучше выслушиваемые в базальных отделах.
• Симптомы основного заболевания, например синдрома Марфана, аневризмы аорты, сифилиса, инфекционного эндокардита.
Специальные исследования
• ЭКГ: признаки гипертрофии и перегрузки левых отделов сердца, в первую очередь левого желудочка.
• Рентгенологическое исследование органов грудной клетки: выбухание дуги левого желудочка и аорты, обогащение лёгочного рисунка при лёгочной гипертензии.
• ЭхоКГ •• Расширение полости и гипертрофия миокарда левого желудочка •• Нарушение локальной и глобальной систолической, а также диастолической функций левого желудочка •• Расширение восходящей части аорты •• Поражение створок клапана аорты (дефекты, вегетации, аномалии количества створок, расширение фиброзного кольца, пролапс створок) •• В допплеровском режиме — патологический поток из аорты в левый желудочек во время диастолы, объём которого (регистрируют в режиме цветового картирования) соответствует степени тяжести порока •• Повышение систолического давления правого желудочка при застое крови в малом круге кровообращения •• Признаки поражения других клапанов сердца при комбинированных пороках •• С целью определения размера протеза обязательно измеряют диаметр аорты на уровне фиброзного кольца, синусов и восходящего отдела ••
Чреспищеводную ЭхоКГ проводят с целью детальной диагностики состояния грудного отдела аорты, более точного выявления вегетаций на клапанах, тромбоза левого предсердия при наличии фибрилляции предсердий, а также пациентам, у которых трансторакальная визуализация оказалась затруднённой (вследствие ожирения, эмфиземы лёгких и т.д.).
• Катетеризация левого и правого желудочков и аорты •• При недостаточности левого желудочка — повышение конечного диастолического давления левого желудочка •• При застое в малом круге — повышение давления в правом желудочке, давления заклинивания лёгочной артерии •• Для определения прогноза в отношении лёгочной гипертензии проводят пробы с аминофиллином и ингаляцией кислорода •• В зависимости от объёма регургитации в процентах по отношению к ударному объёму крови выделяют четыре степени недостаточности аортального клапана ••• I степень — 15% ••• II степень — 15–30% ••• III степень — 30–50%, ••• IV степень — более 50%.
• Левая вентрикулография, восходящая аортография •• Наличие и степень регургитации определяют по количеству сокращений, необходимых для полного изгнания контрастного вещества из полости левого желудочка •• Наличие зон гипо- и акинезии левого желудочка свидетельствует об ишемии миокарда •• Также диагностируют комбинированные клапанные поражения.
• Коронарная ангиография •• Выполняют при наличии эпизодов стенокардии и положительных результатов нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на протезирование аортального клапана для исключения сопутствующей ИБС.
ЛЕЧЕНИЕ
• Лекарственная терапия •• При бессимптомной аортальной недостаточности лёгкой степени показаны лишь ежегодное динамическое наблюдение (осмотр, ЭхоКГ, ЭКГ) и ограничение изометрических физических нагрузок (возможны увеличение аортальной регургитации и повреждение корня аорты) •• При умеренной бессимптомной аортальной недостаточности применяют ингибиторы АПФ и проводят клиническое обследование каждые 6 мес •• При тяжёлоё бессимптомной аортальной недостаточности необходимы постоянный приём периферических вазодилататоров и клиническое обследование каждые 6 мес (или немедленно при декомпенсации) •• Лечение декомпенсированной аортальной недостаточности проводят по общим принципам лечения недостаточности кровообращения (вазодилататоры, сердечные гликозиды, диуретики).
• Хирургическое лечение •• Показания: аортальная регургитация III–IV степени или II степени при наличии хотя бы одного из следующих состояний: сердечная недостаточность III–IV функционального класса (по классификации Нью-Йоркской ассоциации кардиологов), стенокардия, синкопальные состояния, острая левожелудочковая недостаточность (сердечная астма или отёк лёгких), конечное диастолическое давление в левом желудочке выше 15 мм рт.ст •• Противопоказания: тяжёлая сопутствующая патология, угрожающая жизни больного; терминальная стадия недостаточности кровообращения •• Методы хирургического лечения ••• Протезирование аортального клапана механическим искусственным клапаном сердца в условиях искусственного кровообращения ••• У детей используют биологические протезы ••• При наличии аневризмы восходящей аорты — одномоментное протезирование аортального клапана и восходящей аорты клапансодержащим кондуитом по методу Бенталла или Каброля.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Дегенеративные изменения биологических клапанов и необходимость репротезирования • Аневризмы восходящей части аорты при использовании дисковых протезов с небольшим углом открытия.
Прогноз • При естественном течении 5-летняя выживаемость не превышает 45%, а 10-летняя — 38% • После выявления симптомов заболевания средняя продолжительность жизни — 2–5 лет • После выявления дилатации левого желудочка 10-летняя выживаемость не превышает 56% • При остром развитии порока (обычно при инфекционном эндокардите) средняя продолжительность жизни составляет 7 мес •• При хирургическом лечении госпитальная летальность — 1–3%, 12-летняя выживаемость превышает 70% (при исходной сердечной недостаточности III функционального класса по классификации Нью-Йоркской ассоциации кардиологов).
Синоним. Недостаточность аортального клапана
МКБ-10 • I06.1 Ревматическая недостаточность аортального клапана • I06.2 Ревматический аортальный стеноз с недостаточностью • I35.1 Аортальная (клапанная) недостаточность • I35.2 Аортальный (клапанный) стеноз с недостаточностью • Q23.1 Врождённая недостаточность аортального клапана
Код вставки на сайт
Недостаточность клапана аорты
Недостаточность клапана аорты — патологическое состояние, характеризующееся ретроградным током крови из аорты в полость левого желудочка через дефектный аортальный клапан.
Частота. Среди умерших от различной патологии сердца недостаточность аортального клапана выявлена в 14% случаев, из них в 3,7% — в изолированном виде, а в 10,3% — в сочетании с другими пороками. Начиная с 1999 г. более 80% операций на клапанах сердца приходится на долю протезирования клапана аорты.
Этиология • Ревматизм, включая случаи вторичного инфекционного эндокардита (46,5%) • Медионекроз (18%) • Первичный инфекционный эндокардит (12,8%) • Врождённые аномалии (синдром «хлопающей створки», изолированная недостаточность клапана аорты, аннуло-аортальная эктазия, аномалии количества створок аортального клапана), включая случаи вторичного инфекционного эндокардита — 13,5% • Сифилис (2,1%) • Аортит при болезни Райтера, анкилозирующем спондилите, ревматоидном артрите (2,1%) • Болезни соединительной ткани, например синдром Марфана и др. (1,9%) • Травматический и спонтанный разрывы клапанов аорты (1,3%) • Атеросклероз (0,9%) • Артериальная гипертензия (0,9%).
Патофизиология • Нарушения гемодинамики обусловлены регургитацией крови из аорты в левый желудочек во время диастолы. Объём регургитации зависит от площади дефекта, величины диастолического градиента давления между аортой и левым желудочком, длительности диастолы • Увеличение диастолического объёма левого желудочка приводит к его тоногенной дилатации • Согласно закону Франка–Старлинга, левый желудочек выбрасывает в аорту увеличенный объём крови, что, вместе с регургитацией, приводит к уменьшению диастолического АД, увеличению систолического и пульсового АД • По мере развития миогенной дилатации нарастают конечный диастолический объём и конечное диастолическое давление левого желудочка, что приводит к застою крови в малом круге кровообращения • Застой в малом круге кровообращения усиливается при развитии относительной недостаточности митрального клапана вследствие дилатации левого желудочка • Механизмы компенсации: снижение ОПСС, тахикардия, гипертрофия левого желудочка.
Клиническая картина и диагностика
• Жалобы •• Отсутствие жалоб — 4,5% •• Эпизоды стенокардии — 20,1% •• Синкопальные эпизоды — 1,0% •• Одышка при нагрузке — 31,4% •• Ортопноэ — 2,8% •• Симптомы системной венозной гипертензии — 25,6% •• Пароксизмальные ночные диспноэ (сердечная астма) или отёк лёгких — 32,4% •• Сочетание диспноэ с синкопальными эпизодами и эпизодами стенокардии — 0,8% •• Другие симптомы — 1,3%.
• Периферические симптомы обусловлены низким диастолическим и высоким пульсовым АД. Следует учитывать, что все периферические симптомы неспецифичны и возможны при неврозах, анемиях, тиреотоксикозе, артериовенозных мальформациях и т.д. •• Симптом Корригена (пляска каротид) — выраженная пульсация сонных артерий •• Высокий и быстрый пульс •• Симптом Мюссе — покачивание головы при каждой пульсовой волне •• Симптом Мюллера — пульсирующий язычок •• Пульсация артериол сетчатки •• Симптом Квинке — пульсирующее изменение цвета губ или ногтевого ложа, синхронное с пульсом; определяют при надавливании на них предметным стеклом •• Симптом Хилла — разница между АД на руках и ногах более 20 мм рт.ст •• Двойной тон Траубе — выслушивание громких (похожих на выстрел из пистолета) тонов на бедренных артериях •• Симптом Дюрозье — систолический шум на бедренной артерии при пережатии её проксимальнее места аускультации и диастолический шум при пережатии бедренной артерии дистальнее места аускультации •• Выслушивание тонов сердца на ладонной поверхности кисти •• Выслушивание сердечных тонов на ладонной поверхности кисти при подъёме руки вверх •• Выслушивание пульса над поверхностной ладонной дугой.
• Клапанные симптомы •• Мягкий (льющийся) диастолический убывающий шум, следующий сразу за аортальным компонентом II тона (лучше всего выслушивается во втором межреберье справа от грудины на выдохе при наклоне туловища больного вперёд), проводящийся в точку Боткина •• Грубый музыкальный шум (шум «воркующего голубя») возникает при хлопающей створке или перфорации створки •• При декомпенсации и выраженном повышении конечного диастолического давления левого желудочка интенсивность шумов аортальной регургитации ослабевает •• Шум Остина Флинта — мезодиастолический низкочастотный шум относительного митрального стеноза, возникающий в связи с прикрытием переднебоковой створки митрального клапана струёй регургитации при тяжёлой аортальной недостаточности. Степень ослабления I тона отражает выраженность декомпенсации порока по той же причине •• Систолический шум над аортой, обусловленный увеличением объёма выброса из левого желудочка, может выслушиваться и при отсутствии аортального стеноза.
• Левожелудочковые симптомы обусловлены гипертрофией, дилатацией и недостаточностью насосной и сократительной функций левого желудочка •• Разлитой, продолжительный верхушечный толчок, смещённый влево и вниз •• Пальпаторно определяемый III тон •• Увеличение площади относительной тупости сердца влево •• Аускультативные признаки застоя в лёгких — диффузные влажные разнокалиберные хрипы, лучше выслушиваемые в базальных отделах.
• Симптомы основного заболевания, например синдрома Марфана, аневризмы аорты, сифилиса, инфекционного эндокардита.
Специальные исследования
• ЭКГ: признаки гипертрофии и перегрузки левых отделов сердца, в первую очередь левого желудочка.
• Рентгенологическое исследование органов грудной клетки: выбухание дуги левого желудочка и аорты, обогащение лёгочного рисунка при лёгочной гипертензии.
• ЭхоКГ •• Расширение полости и гипертрофия миокарда левого желудочка •• Нарушение локальной и глобальной систолической, а также диастолической функций левого желудочка •• Расширение восходящей части аорты •• Поражение створок клапана аорты (дефекты, вегетации, аномалии количества створок, расширение фиброзного кольца, пролапс створок) •• В допплеровском режиме — патологический поток из аорты в левый желудочек во время диастолы, объём которого (регистрируют в режиме цветового картирования) соответствует степени тяжести порока •• Повышение систолического давления правого желудочка при застое крови в малом круге кровообращения •• Признаки поражения других клапанов сердца при комбинированных пороках •• С целью определения размера протеза обязательно измеряют диаметр аорты на уровне фиброзного кольца, синусов и восходящего отдела ••
Чреспищеводную ЭхоКГ проводят с целью детальной диагностики состояния грудного отдела аорты, более точного выявления вегетаций на клапанах, тромбоза левого предсердия при наличии фибрилляции предсердий, а также пациентам, у которых трансторакальная визуализация оказалась затруднённой (вследствие ожирения, эмфиземы лёгких и т.д.).
• Катетеризация левого и правого желудочков и аорты •• При недостаточности левого желудочка — повышение конечного диастолического давления левого желудочка •• При застое в малом круге — повышение давления в правом желудочке, давления заклинивания лёгочной артерии •• Для определения прогноза в отношении лёгочной гипертензии проводят пробы с аминофиллином и ингаляцией кислорода •• В зависимости от объёма регургитации в процентах по отношению к ударному объёму крови выделяют четыре степени недостаточности аортального клапана ••• I степень — 15% ••• II степень — 15–30% ••• III степень — 30–50%, ••• IV степень — более 50%.
• Левая вентрикулография, восходящая аортография •• Наличие и степень регургитации определяют по количеству сокращений, необходимых для полного изгнания контрастного вещества из полости левого желудочка •• Наличие зон гипо- и акинезии левого желудочка свидетельствует об ишемии миокарда •• Также диагностируют комбинированные клапанные поражения.
• Коронарная ангиография •• Выполняют при наличии эпизодов стенокардии и положительных результатов нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на протезирование аортального клапана для исключения сопутствующей ИБС.
ЛЕЧЕНИЕ
• Лекарственная терапия •• При бессимптомной аортальной недостаточности лёгкой степени показаны лишь ежегодное динамическое наблюдение (осмотр, ЭхоКГ, ЭКГ) и ограничение изометрических физических нагрузок (возможны увеличение аортальной регургитации и повреждение корня аорты) •• При умеренной бессимптомной аортальной недостаточности применяют ингибиторы АПФ и проводят клиническое обследование каждые 6 мес •• При тяжёлоё бессимптомной аортальной недостаточности необходимы постоянный приём периферических вазодилататоров и клиническое обследование каждые 6 мес (или немедленно при декомпенсации) •• Лечение декомпенсированной аортальной недостаточности проводят по общим принципам лечения недостаточности кровообращения (вазодилататоры, сердечные гликозиды, диуретики).
• Хирургическое лечение •• Показания: аортальная регургитация III–IV степени или II степени при наличии хотя бы одного из следующих состояний: сердечная недостаточность III–IV функционального класса (по классификации Нью-Йоркской ассоциации кардиологов), стенокардия, синкопальные состояния, острая левожелудочковая недостаточность (сердечная астма или отёк лёгких), конечное диастолическое давление в левом желудочке выше 15 мм рт.ст •• Противопоказания: тяжёлая сопутствующая патология, угрожающая жизни больного; терминальная стадия недостаточности кровообращения •• Методы хирургического лечения ••• Протезирование аортального клапана механическим искусственным клапаном сердца в условиях искусственного кровообращения ••• У детей используют биологические протезы ••• При наличии аневризмы восходящей аорты — одномоментное протезирование аортального клапана и восходящей аорты клапансодержащим кондуитом по методу Бенталла или Каброля.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Дегенеративные изменения биологических клапанов и необходимость репротезирования • Аневризмы восходящей части аорты при использовании дисковых протезов с небольшим углом открытия.
Прогноз • При естественном течении 5-летняя выживаемость не превышает 45%, а 10-летняя — 38% • После выявления симптомов заболевания средняя продолжительность жизни — 2–5 лет • После выявления дилатации левого желудочка 10-летняя выживаемость не превышает 56% • При остром развитии порока (обычно при инфекционном эндокардите) средняя продолжительность жизни составляет 7 мес •• При хирургическом лечении госпитальная летальность — 1–3%, 12-летняя выживаемость превышает 70% (при исходной сердечной недостаточности III функционального класса по классификации Нью-Йоркской ассоциации кардиологов).
Синоним. Недостаточность аортального клапана
МКБ-10 • I06.1 Ревматическая недостаточность аортального клапана • I06.2 Ревматический аортальный стеноз с недостаточностью • I35.1 Аортальная (клапанная) недостаточность • I35.2 Аортальный (клапанный) стеноз с недостаточностью • Q23.1 Врождённая недостаточность аортального клапана