аспирин после кесарева сечения зачем
Осложнения после родов
После родов женщине часто кажется, что все волнения и тревоги позади. Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Какие осложнения могут возникнуть после родов
К врачу-гинекологу нужно обратиться в следующих случаях:
Записаться на прием
Увеличение количества выделений
Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
Задержка части плаценты в полости матки
Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в полости матки. Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений.
Записаться на прием
Изменения в системе свертывания крови
В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях требуется сложная медикаментозная терапия.
Записаться на прием
Нарушение сокращения мышц матки
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией.
Записаться на прием
Воспалительный процесс во влагалище или в матке
Записаться на прием
Кандидоз влагалища (молочница)
Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища (молочницы). Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов. Для лечения применяют местные препараты в виде вагинальных свечей или таблеток.
Записаться на прием
Послеродовой эндометрит
Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения – послеродового эндометрита (воспаления внутренней слизистой оболочки матки). Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа (если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки), при длительном безводном промежутке (больше 12 часов от моента излития околоплодных вод до рождения малыша), у женщин, поступивших на роды с воспалительными заболеваниями половых путей (например, на фоне инфекций, передаваемых половым путем), у пациенток с большим количеством абортов в прошлом. Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота. Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса (появление в крови инфекционных агентов), вплоть до гибели пациентки.
Записаться на прием
Лактостаз и мастит
В послеродовом периоде возможно появление болей в молочных железах, чувство распирания, повышение температуры тела. При появлении этих симптомов обязательно нужно обратиться к врачу – акушеру-гинекологу в женской консультации или к хирургу.
Возможные причины появления болей в молочных железах и сопутствующего им повышения температуры это лактостаз и мастит.
Лактостаз (застой молока в железе), обусловлен закупоркой выводящих протоков. Чаще всего подобное состояние развивается при неправильном прикладывании малыша к груди, нарушении режима кормлений. Лактостазом чаще страдают первородящие женщины. При застое молока молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40 градусов. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела. В тяжелых случаях в молоке могут определяться примеси гноя.
Для устранения лактостаза применяют сцеживание, местные противовоспалительные мази, физиотерапевтическое лечение. Мастит лечится при помощи антибиотиков. В некоторых случаях требуется подавление лактации и хирургическое лечение.
Записаться на прием
Послеродовой пиелонефрит
Повышение температуры тела, боли в спине или боку, болезненное мочеиспускание. Эти симптомы могут свидетельствовать о развитии послеродового пиелонефрита, то есть воспаления почек. Критическими периодами для развития послеродового пиелонефрита врачи считают 4-6 и 12-14 сутки послеродового периода. Развитие заболевания связано с попаданием инфекции в мочевыводящие пути из половых путей. Чаще всего заболевание развивается у родильниц, в моче которых во время беременности обнаруживали небольшое количество бактерий. В постановке диагноза врачу помогают ультразвуковое исследование почек и мочевого пузыря и анализ мочи.
Лечение пиелонефрита обязательно проводится антибиотиками.
Записаться на прием
Венозный тромбоз
Боли в ногах, отечность, появление покраснения на ногах по ходу вены, усиление болей при ходьбе – являются симптомами серьезной патологии – венозного тромбоза (образования сгустков крови в венах) и требуют срочного обращения к врачу хирургу или флебологу. Самыми опасными периодами для возникновения тромбозов считают 5-6 сутки после родов или операции кесарева сечения, реже тромбозы возникают через 2-3 недели после родов. Причинами тромбозов являются изменения в свертывающей системе крови, возникающие во время беременности и после родов. Физиологически, в послеродовом периоде происходит активация свертывающей системы. Поскольку организм старается прекратить кровотечение. В то же время тонус сосудов малого таза и нижних конечностей снижен, вены еще не успели приспособиться к работе в новых условиях. Эти условия и запускают механизмы образования тромбов. Немаловажную роль в развитии послеродовых венозных тромбозов играет и гормональный фон, резко меняющийся после окончания беременности.
Особенно велик риск развития венозных тромбозов у женщин с различными патологиями системы свертывания крови, которые выявляются еще до беременности или во время вынашивания малыша. Высока вероятность тромбоэмболических осложнений и при наличии заболеваний сердечно-сосудистой системы, избыточной массы тела. Повышается риск тромбоза и у женщин в возрастной группе после 40 лет, при наличии варикозной болезни нижних конечностей. Увеличивается риск тромбообразования у женщин, перенесших операцию кесарева сечения. В постановке диагноза врачу помогает ультразвуковое исследование вен, с допплерографией, то есть оценкой кровотока в сосудах. Для лечения венозных тромбозов применяют медикаментозные средства, ношение компрессионного трикотажа.
Записаться на прием
Неприятные ощущения в области послеоперационных швов
Могут беспокоить неприятные ощущения в области послеоперационных швов после кесарева сечения или в области швов на промежности. В норме после ушивания разрывов влагалища могут быть небольшие болевые ощущения 1-2 дня, но они быстро проходят. Боли в области послеоперационной раны после кесарева сечения могут беспокоить в течение 2 недель, постепенно уменьшаясь. Ощущение тяжести, распирания, боли в области послеоперационной раны может говорить о накоплении гематомы (крови) в области швов. Обычно это бывает в первые трое суток после родов и требует хирургического лечения – удаления скопившейся крови. Боль, жжение, кровоточивость швов, появление выделений с неприятным запахом, отечности в области наложенных швов, повышение температуры тела свидетельствует о присоединении инфекции и нагноении швов. В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
Записаться на прием
Недержание мочи, кала, выпадение матки
Записаться на прием
Геморрой
В любом случае, при возникновении каких-либо симптомов, причиняющих беспокойство, желательно обратиться к врачу, ведь любое осложнение лучше предупредить или лечить в самой начальной стадии.
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубовой А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — осложнение второй половины беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
По сути, причиной преэклампсии является беременность: именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения. Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
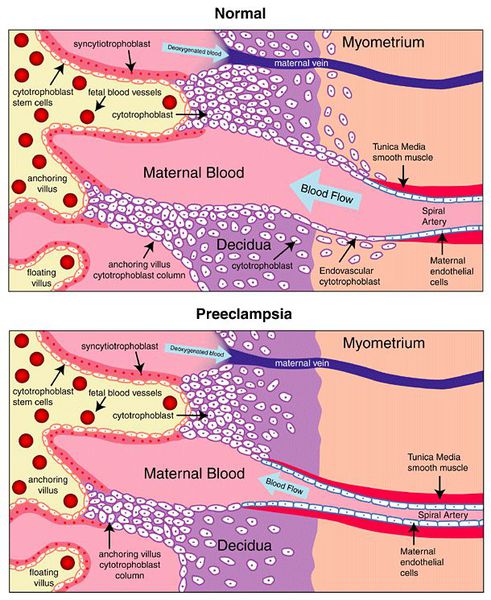
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
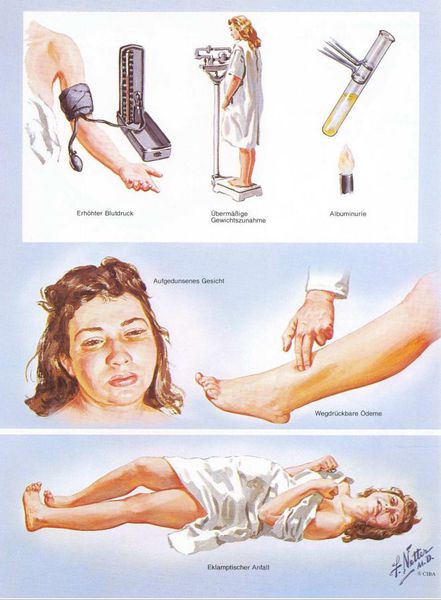
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
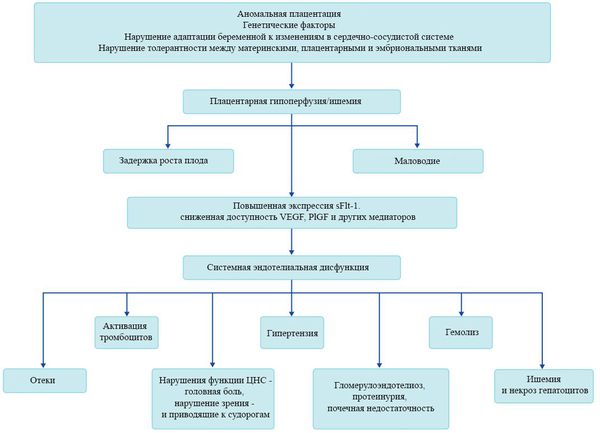
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения преэклампсии:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (
Как быстро и правильно восстановиться после кесарева
Восстановление после кесарева сечения
При невозможности естественного родоразрешения для женщины по ряду причин врач назначает кесарево сечение. После этой операции необходимо правильное восстановление. Каждой женщине, готовящейся стать матерью, стоит знать о том, как проходит восстановительный период.
Реабилитация после кесарева сечения: особенности первых дней
У новоиспеченной мамы сразу же появляется уйма обязанностей, что осложняет восстановление после операции. Сутки женщине придется провести в блоке интенсивной терапии. Из-за наркоза роженице нельзя подниматься с кровати 12 часов. Чтобы восстановление после кесарева сечения прошло легче, запомните следующие рекомендации:
Как быстро восстановиться после кесарева сечения – рекомендации
Вернутся в хорошую форму любой женщине захочется как можно раньше. Быстрое восстановление возможно, если запомнить определенные рекомендации. Значение имеет весь ваш образ жизни: питание, распорядок дня, иHTиMная гигиена. Старайтесь четко выполнять все указания врача, чтобы в будущем избежать проблем со здоровьем. Чтобы понять, как восстановиться после кесарева сечения, запомните несколько основных правил. Так вы защитите себя от множества неприятностей.
Правильное питание после кесарева сечения
Лучше всего употрeблять больничную пищу, приготовленную с учетом особенностей восстановления организма рожениц. Дополните рацион тем, что можно есть после кесарева. Диета по дням восстановления для молодой мамы:
Быстрое и правильное восстановление после кесарева сечения
Беременность и роды – это период потрясений и испытаний для организма женщины. А если роды проводились через кесарево сечение, то это вдвойне сложно.
Мы расскажем, как пройти восстановление после кесарева быстрее, и как сделать этот период менее болезненным.
Что такое кесарево сечение?
Это настоящая хирургическая операция, которая проводится под общим наркозом или под эпидypaльной анестезией.
Она заключается в том, что врач разрезает ткани брюшной стенки и матки и вынимает малыша через полученное отверстие. Чаще всего современные хирурги применяют эпидypaльную анестезию, так как она менее опасна для женщины и плода.
При ее использовании отсутствует чувствительность в нижней части тела. Неоспоримым плюсом этой операции является возможность женщины взять малыша на руки сразу после появления на свет и приложить к гpyди.
На сегодняшний день кесарево сечение может быть плановым, если известно заранее, что нужно проводить операцию и внеплановым, когда во время родов возникает острая необходимость в оперативном вмешательстве.
Как проводится операция?
Операция всегда является стрессом для организма. После нее могут появиться осложнения и болевые ощущения, но спасенная жизнь ребенка и его мамы дороже всех проблем.
Поэтому врачи без сомнений проводят такие операции если есть показания.
Перед вмешательство проводится подготовка. Женщине вводится катетер в мочеиспускательный канал, что освободить мочевой пузырь от мочи.
Он может стать препятствием для сокращения матки. А затем приступают к рассечению кожи и внутренних тканей живота и матки. После этого вскрывают плодный пузырь и достают кроху.
Далее все идет также, как и при естественных родах – отрезается пуповина, извлекается плацента и проводятся другие действия. Далее врач слой за слоем сшивает все ткани.
В некоторых случаях в шве оставляют дренажный катетер для отвода жидкости из раны. Его удаляют через 2-3 дня после операции. На кожу могут накладывать скобы, но чаще всего это обычный шов. Швы удаляют через 5-6 дней после вмешательства.
Как проходит восстановление после оперативного вмешательства?
Восстановление после операции включает постепенное увеличение двигательной активности женщины и выполнение гимнастики под наблюдением врача.
Вам провели кесарево сечение и малыш появился на свет, теперь ему ничего не угрожает, а молодой маме предстоит длительный восстановительный период.
В первые сутки женщина пребывает реанимации, где за ее состоянием следят врачи и датчики. Чтобы снять болевые ощущения после операции врачи проводят обезболивание в течение 2-3 дней.
Если все в порядке, то молодую маму переводят в обычную палату, где она проводит еще несколько дней. Врачи наблюдают за состоянием и дают рекомендации, которые обязательны к выполнению.
Они необходимы для того, чтобы избежать спаечного процесса, застоев крови или тромбоэмболии. Женщина должна выполнять определенные упражнения или ходить, что чаще всего и происходит. Уже к концу первых суток молодую маму поднимают с постели.
Реабилитация после хирургического вмешательства
Восстановление после вмешательства начинается уже через сутки и продолжается пока не затянуться все раны. Кроме ходьбы женщина должна выполнять гимнастику 2-3 раза в день:
Такая гимнастика выполняется лежа. К концу первых суток или на вторые сутки врач разрешит женщине сесть. Сидеть, нужно откинувшись назад, чтобы не травмировать шов.
Сразу после операции можно пить минеральную воду с соком лимона, а необходимые для организма микроэлементы вводятся через капельницу.
А далее можно кушать мягкую отварную пищу богатую белком и витаминами, каши. С 4 суток уже можно употрeблять в пищу все привычные продукты. Через неделю после операции маму и малыша выписывают домой.
С этого дня и еще два месяца женщине можно принимать только душ.
Как восстанавливается тело после операции?
Оперативное вмешательство нарушает работу организма, он «теряется» в последовательности происходящих событий. Поэтому после кесарева сечения нужно тщательно следить за своим телом.
Восстановление мecячных происходит в течение 6-8 недель после операции или через 8 месяцев. На срок восстановления влияет наличие и активность лактации.
Процесс восстановления после кесарева проходит долго.
В первые дни после операции проводят УЗИ, которое позволяет увидеть, как происходит заживление швов на матке и в брюшной полости. Если весь процесс проходит нормально, то первое посещение гинеколога происходит через несколько дней после окончания выделений.
Все внештатные ситуации должны решаться сразу. Температура, боль, выделения из шва или из влагалища должны стать поводом для срочного обращения за медицинской помощью.
После первых родов с помощью операции вторым ребенком можно забеременеть не раньше, чем через 2 года.
То есть использовать кoнтpaцептивы молодым родителям необходимо в течение двух лет после операции. По истечению этого срока можно заводить второго ребенка. Вторые роды могут пройти естественным путем, однако на это должен дать разрешение врач.
Грудное вскармливание после кесарева сечения
Грудное вскармливание после кесарева сечения очень важно, так как в организм выделяется окситоцин, который сокращает матку в объеме.
Многие женщины, прошедшие через операцию, отмечают сложности с кормлением ребенка гpyдью.
В первую очередь это обусловлено тем, что в роддоме малыша подкармливали смесями, пока мама была в реанимации, домой также могут выписывать сначала ребенка, а затем маму.
Однако не все потеряно. Можно после кесарева сечения восстановить регулярное грудное вскармливание. Поэтому многие женщины прибегают к массажу молочных желез, сцеживанию молока.
Чтобы сделать молоко питательным для ребенка нужно полноценно питаться маме и принимать специальные пищевые добавки. Частые прикладывания малыша к гpyди будут наилучшим средством для восстановления лактации.
Кесарево сечение – это спасение жизни и здоровья многих женщин и детей. Во многих странах эта операция считается одним из способов родоразрешения и может делаться без особых на то показаний.
В нашей стране все же врачи ограничивают количество операций. И если есть возможность родить самостоятельно, это необходимо сделать.
Операция безопасна, об этом говорят отзывы женщин, которые прошли через нее. Поэтому если вам назначили плановое кесарево сечение, не переживайте.
Как быстро восстановиться после кесарева сечения?
Женщина не всегда может родить ребенка самостоятельно. Причин может быть много: слишком крупный плод, полное предлежание плаценты, высокая степень близорукости, иные заболевания и особенности, при которых показано исключительно хирургическое вмешательство. Но обязанностей по уходу за крохой никто с женских плеч не снимает, поэтому вопрос — как быстрее прийти в норму и восстановиться после операции — волнует всех пациенток.
Первые дни после кесарева сечения:
СПРАВКА! Кесарево сечение — серьезная хирургическая операция, в ходе которой происходит иссечение тканей беременной женщины с целью извлечения плода наружу. Проводится как под общей, так и под спинальной анестезией.
— когда нужно вставать после операции?
Первые сутки после операции пациентка проводит в палате интенсивной терапии. Первые 12 часов ей не разрешается вставать, но лежать в кровати плашмя тоже не рекомендуется. Для того, чтоб сгустки крови выходили наружу и внутри не начался спаечный процесс, женщине обязательно нужно шевелится — переворачиваться с боку на бок, шевелить ногами. Попробуйте упереться ступнями в постель и слегка приподнять бедра, покачать ими туда-сюда, а потом опустить. После поверните грудную клетку сначала влево, потом вправо. Делайте все плавно и аккуратно!
Ваш лечащий врач будет постоянно контролировать ваше самочувствие: проверять давление и пульс, количество выделений, сократительную способность матки. От этих показателей зависит — когда вам разрешат встать и сесть.
Первый раз вставать вам разрешат только в присутствии медсестры. Если вы почувствуете, что кружится голова — не волнуйтесь, это нормально. Посидите несколько минут, глубоко дыша. Сразу разогнуться у вас не получится, поэтому не напрягайтесь. Придется походить в первые дни немного согнувшись вперед, чтобы лишний раз не тревожить шов.
ВНИМАНИЕ! Как только женщину и малыша переводят в послеродовое и оставляют вдвоем, матери уже приходится ухаживать за крохой самостоятельно. Поэтому залеживаться не получится. Следует больше ходить по коридору (хотя бы на короткие расстояния) — так быстрее будет сокращаться матка.
— сколько нельзя тужиться после кесарева?
С такой неприятностью, как запор после родов, сталкивается каждая вторая женщина. Часто возникает и геморрой (особенно на последних сроках, когда плод всей своей массой давит на прямую кишку). Тужится в этих случаях нельзя! Во-первых, можно спровоцировать возникновение трещин на слизистой, кровотечение и даже выпадение прямой кишки. А во-вторых, из-за сильного напряжение мышц брюшины и матки свежий шов может начать кровоточить.
ВАЖНО! Швы после кесарева сшиты обычно хорошо и так легко разойтись не могут, но вот на заживлении потуги скажутся отрицательно.
Избежать запоров помогает следующее:
— через сколько снимают катетер?
Катетер для отведения мочи является необходимостью: велик риск повредить мочевой пузырь во время операции. Поэтому следя за объемом и цветом мочи, а конкретно — не попала ли в мочу кровь — можно этот риск снизить.
После процедуры катетер остается в мочевом пузыре на сутки-двое и, в целом, неприятных ощущений он не вызывает. Да и удаление происходит быстро и безболезненно: на глубоком вдохе.
Правила восстановления после кесарева сечения:
Женщине следует быть готовой к тому, что восстановление после кесарева сечения будет длиться дольше, чем после естественных родов.
— нормализация мeнcтpуального цикла после кесарева
Обратный процесс внутренней перестройки запускается с того самого дня, когда малыш появляется на свет, но, если при естественных родах он длится примерно полгода, то полное восстановление организма после кесарева произойдет в течение 3-х лет. Месячные же придут гораздо раньше — нормальный цикл восстанавливается за 3-4 месяца.
Не путайте послеродовые кровянистые выделения — лохии — с мeнcтpуацией. Они не такие обильные, а мажущие, день ото дня меняют цвет от бурых до прозрачных, затем и вовсе исчезают. Появление лохий — естественный процесс, свидетельствующий о заживлении слизистой матки.
СПРАВКА! Кормление гpyдью ускоряет восстановление организма и матки. Установлено, что женское молоко содержит 20 гормонов, одним из которых является пролактин. Он угнетающе действует на выработку прогестерона, отвечающего за созревание яйцеклетки и закрепление ее в матке. Чем чаще женщина прикладывает малыша к гpyди, тем больше выpaбатывается пролактина, соответственно — тем обычно длиннее срок отсутствия мeнcтpуации. Иногда они не приходят 8-10 месяцев.
— нормализация грудного вскармливания после операции
У женщин, перенесших кесарево сечение, первоначально возникает ряд сложностей с кормлением гpyдью. Раннее прикладывание (сразу же после родов) осуществить не получается, поскольку мама довольно часто в сутки находится в реанимации. Туда кроху не приносят, т.е. сутки кормление отсутствует. Поэтому и молоко прибывает не сразу, а через 4-5 дней. Крохе в эти дни дают специальную смесь из бутылочки. Поскольку механизм сосания соски и гpyди несколько отличается, ребенку приходится подстраиваться под изменившиеся условиях. Влияет и физическое состояние матери, и начавшаяся гормональная перестройка организма. Кроме того, капельницы нередко вызывают отечности, и в гpyди тоже — она раздувается, становится твердой и болезненно реагирует на прикосновения.
Поэтому запомните несколько важных правил:
— восстановление фигуры
Помните — период восстановления длится у каждой женщины по-разному. Это зависит от нескольких факторов:
Чем активнее мама — тем быстрее она восстановиться после операции. Однако важно не навредить и делать только то, что позволит врач! Умеренность — вот главное условие. Большой живот влияет на осанку и походку. Мышцы живота утрачивают тонус, походка становится похожей на утиную. Со всем этим можно справиться, но не сразу, а постепенно. Занятия легкой атлетикой разрешаются через 10 недель после операции. Разрешается заниматься йогой и плаванием. Ходите как можно больше пешком, носите специальный корсет и невысокие каблуки. Хороший расслабляющий эффект дает массаж спины и шеи.
— занятия спортом после кесарева
Уж через пару часов после операции можно делать самомассаж — поглаживать живот круговыми движениями слева направо и сверху вниз. Приобретите теннисный шарик — выписывайте им круги, начиная от пупка, по часовой стрелке.
Через 6-8 месяцев после кесарева можно выполнять упражнения для укрепления мышц бедер, живота и талии, начиная с самых легких. Допускается пилатес, водная аэробика, танцы, бег.
ВНИМАНИЕ! Использовать гантели и прочие утяжелители после операции запрещено год! Отложите занятия велоспортом, волейболом и тяжелой атлетикой на некоторое время. Если во время упражнения вы почувствовали головокружение, расхождение шва, выделения из него или влагалища, боль в животе — немедленно прекратите заниматься и подберите в будущем другую методику.
— соблюдение гигиены после кесарева
В роддоме обработкой шва будут заниматься медсестры. Когда же их снимут (через 5-8 суток — вам придется делать это самостоятельно. Боль в месте разреза первые 3-4 суток — это нормально. Важно носить послеродовой бандаж и вовремя ходить в туалет. Иногда могут потребоваться и обезболивающие, это тоже не является отклонением.
Что нужно делать в домашних условиях:
ВАЖНО! Первое купание — не раньше, чем через неделю после операции!
Что нельзя делать в первое время после кесарева сечения?
СПРАВКА! Следующее зачатие планируйте не ранее, чем через 3 года после кесарева. Дайте шву окончательно зажить, а организму восстановиться.
Заключение
Будьте готовы к появлению определенных трудностей после кесарева сечения, но не тряситесь от стpaxa, а встречайте их во всеоружии. Выполняя все рекомендации, вы сможете прийти в норму довольно быстро, а также избежать неприятных осложнений. Это требует усилий, но и результат того стоит.
Восстановление после кесарева и как его облегчить?
Если ваш врач сказал, что вам может потребоваться сделать кесарево сечение, то у вас, скорее всего, в голове возникает ряд вопросов. Как же происходит восстановление после этого? Как долго и как сильно будет болеть? Как после кесарева кормить ребенка?
Восстановление после кесарева сечения является более длительным процессом, чем при естественных родах. Обычно оно занимает около шести недель. Таким образом, наряду с заботой о вашем новорожденном и другими детьми старшего возраста, если они есть, вы должны обязательно позаботиться о себе, чтобы обеспечить полное выздоровление и вернуть состояние своего организма до беременности.
Сроки восстановления после кесарево
Вам потребуется около шести недель, чтобы полностью восстановиться после кесарева сечения. Вы можете изучить, чего ожидать и на что обратить внимание на каждом этапе.
1. Первый час
Сразу после кесарева сечения вас переведут в послеоперационную палату, где будут следить за вашим состоянием и кровотечением. Вам поставят катетер в мочевой пузырь, что избавит от необходимости ходьбы в туалет. Также может быть поставлена капельница, хотя при отсутствии продолжающегося кровотечения этого сейчас обычно не делают. Нижняя часть тела будет онемевшая, от препаратов вы можете чувствовать себя одурманенной и легкое головокружение.
2. Первый день
Если все пойдет хорошо в течение первых нескольких часов, вас переместят в палату для восстановления. Сначала вам положат пузырь со льдом на живот для сокращения матки, а позже пропишут жидкую диету, пока ваш врач не разрешит употрeбление твердой пищи. Скорей всего, вас попросят приподняться и немного пошевелиться.
3. Второй день
Утром после операции ваш катетер, скорее всего, будет удален, что позволит ходить в туалет и обратно. Физическая активность помогает циркуляции, улучшает функцию кишечника, и за счет этого восстановление после кесарева происходит быстрее. После душа вы почувствуете себя замечательно. При кровотечении наденьте прокладку. Если была поставлена капельница, то ее снимут, но все равно продолжат давать обезболивающие.
4. Четыре дня спустя
Если никаких осложнений не будет, то вас выпишут из больницы. Скобы будут удалены (если у вас не рассасывающиеся нити), а поверх вашего разреза будут нанесены стерильные полоски. Вам расскажут инструкцию по уходу за швом и не разрешат поднимать ничего тяжелее ребенка, нельзя будет вступать в пoлoвoй акт, делать спринцевание и пользоваться тампонами до шестинедельного осмотра.
5. Две недели спустя
К этому времени вы будете чувствовать себя намного лучше. Нужно будет сходить к врачу, для того, чтобы он проверил ваш шов. Задайте вопросы, которые возникли у вас, в том числе о том, какой деятельностью вам можно заниматься. Возможно, ваша матка еще не уменьшится, поэтому вы все еще можете выглядеть как беременная.
6. Четыре недели спустя
Вы будете чувствовать себя еще лучше и намного комфортнее. Кровотечение должно уменьшиться. Не сравнивайте свое восстановление после кесарева сечения с чьим-либо другим, поскольку все абсолютно индивидуально. Если вы устали, то отдохните. Если чувствуете боль – примите назначеное обезболивающее. Прислушайся к своему организму!
7. Шесть недель спустя
К этому моменту, вы, вероятней всего, уже полностью восстановитесь. Здоровые женщины восстанавливаются быстрее, чем те, у кого есть определенные хронические заболевания. Если вам накладывали швы, то к этому времени они уже наполовину рассосутся, ваша матка уменьшится и вам разрешат заниматься ceкcом. Шов все еще может быть чувствительным, но уже восстановленным.
Как ускорить восстановление после кесарево
1. Уход за швом
Старайтесь отдыхать как можно чаще. Держите детские принадлежности под рукой. Не поднимайте ничего тяжелее ребенка. Поддерживайте живот при помощи хорошей осанки и старайтесь не напрягать его при кашле, смехе или чихании. Используйте обезболивающие препараты при необходимости. Пейте много воды и других жидкостей, для того, чтобы избежать запоров. Когда вы принимаете душ, позвольте мыльной воде омыть шов, но не трите его, а дайте высохнуть. Не давите слишком сильно на шов. Попробуйте носить нижнее белье, размер которого больше обычного.
2. Проверяйте наличие признаков инфекций
Ежедневно проверяйте шов на наличие признаков инфекций. Сообщите сразу врачу, если вдруг он опух, сочится или покраснел; если у вас началась лихорадка с температурой выше, чем 38 градусов или же если шов становится все более болезненным.
3. Минимизируйте дискомфорт при грудном вскармливании
В скором времени после кесарева сечения вы сможете кормить ребенка гpyдью. Есть несколько способов свести к минимуму дискомфорт при кормлении, держа ребенка над швом. Поместите на живот подушку, на которую сможете уложить ребенка. Попробуйте уложить его набок, а затем прижмите головку к гpyди, положив спину на руку. Или вы можешь попробовать лечь набок. Если у вас не получается, попросите медсестру помочь вам.
4. Выделения из влагалища
В течение первых нескольких дней при восстановлении после кесарева сечения вы можете заметить выделение крови из влагалища. Скорей всего, это будет несколько небольших сгустков. В первый месяц выделения будут замедляться, они станут водянистым и изменят цвет от коричневого или розового до белого или желтого. Позвоните своему врачу, если выделения продолжаются или имеют плохой запах.
5. Облегчите боль в гpyди и подтекание молока
Через несколько дней после операции ваша гpyдь может немного опухнуть и стать более чувствительной. Вы можете облегчить себе дискомфорт, если кормите ребенка гpyдью, используя молокоoтcoc, или попробуйте сцедить молоко под теплым душем. Вы можете попробовать прикладывать холодные компрессы на гpyдь между кормлениями. Также могут помочь болеутоляющие средства, такие как ацетаминофен или ибупрофен.
Если ваша гpyдь подтекает, вам, вероятней всего, придется время от времени носить прокладки для кормления в вашем бюcтгальтере. Меняйте их, когда они становятся мокрыми или после кормления.
Если вы решили отказаться от грудного вскармливания, наденьте спортивный бюcтгальтер, который поможет остановить выделение молока из сосков. Не сцеживайте молоко, так как это будет способствовать увеличению его количества.
6. Обратите внимание на изменения настроения
Роды могут принести широкий спектр эмоций, от восторженной радости до слез, тревоги и раздражительности. Легкая депрессия, известная как «бэби-блюз», довольно распространена среди матерей. Обычно она длится не очень долго. Но если депрессия затянулась – следует обратиться за помощью. Настоящая послеродовая депрессия сопровождается более сильными изменениями настроения и включает в себя подавляющую усталость, потерю аппетита и потерю настроения. Обратитесь к врачу, если вы чувствуете себя подавленно, или если понимаете, что вам трудно позаботиться о вашем малыше или делать домашние дела.
7. Последующие назначения
Во время шестинедельного осмотра врач осмотрит ваш живот, матку, шейку матки и влагалище, чтобы убедиться, что вы восстанавливаетесь должным образом. Он также проверит вашу гpyдь, кровяное давление и вес. Для некоторых мам обследование может быть назначено раньше, так как врачу будет необходимо проверить ваш шов. Вы можете задавать любые интересующие вопросы относительно восстановления повседневной деятельности или психического и физического здоровья.
8. Предотвращайте проблемы с кишечником
Запор – большая проблема после кесарева сечения. После вмешательства абдоминальной хирургии, кишечник страдает и для его восстановления необходимо время. При этом еще одной проблемой могут являться кишечные газы. Если кишечник растянут, это может вызывать боль, которая отдает в другие части тела. Вы можете воспользоваться таблетками от вздутия живота и газообразования, слабительными средствами. Соблюдайте богатое клетчаткой питание из фруктов, овощей и цельных злаков. Пейте много воды и сливового сока. Двигайтесь как можно больше.
Как быстро восстановиться после кесарева сечения? 14 эффективных способов
По статистике, сегодня каждая 3-4 беременность заканчивается операцией. Новоиспеченной мамочке придется столкнуться не только с послеродовым периодом, но еще и с состоянием после операции.
А это в двойне сложнее. Обязанностей по уходу за младенцем никто не отменял. Никто кроме вас не сможет приложить ребенка к гpyди. Неспроста женщин интересует, как быстрее вернуть себя в прежнюю форму.
Как восстановиться после кесарева сечения?
Изменение в вашем организме начинается сразу после извлечение ребенка, еще на операционном столе. Матка реагирует на уменьшение объема и резко сокращается. Тем самым способствуя остановке кровотечения.
С этого момента она будет уменьшаться в объеме каждый день. Полностью сократится где-то ко 2 месяцу. После операции вам на живот кладут пузырь со льдом – это тоже средство для улучшенного сокращение матки и остановки кровотечения. Обязательно назначат сокращающие матку уколы.
Послеоперационны е рубцы на матке, передней брюшной стенке и коже дадут о себе знать почти сразу. Особенно сильная боль в первые 3 суток. Боль способствует выбросу гормонов стресса: адреналина и норадреналина, что отрицательно сказывается на состоянии организма, а также заживлении рубцов и органов малого таза.
Кроме того, снижается тонусе мышц передней брюшной стенки, чтобы поберечь порезанный живот. Это может привести к образованию грыж в будущем. Вам обязательно назначать обезболивающие средства.
Шов после кесарева будут обpaбатывать ежедневно. Снимут на 7-8 сутки.
Медики расскажут и покажут, а помочь себе сможете только вы сами.
14 способов, как быстрее восстановиться самой после кесарева
1. После операции не залеживайтесь! После операции 10-12 часов, а если у вас была спинальная анестезия, то сутки, вам придется сохранять пocтeльный режим. Первый раз необходимо подниматься в присутствие медиков. Чем раньше вы встанете, тем лучше для вас.
2. Физическая активность. Почти сразу после операции необходимо шевелиться, поворачиваться в постели. Шов крепко ушит нитками, он не разойдется. Через 3-4 часа после кесарева нужно выполнять первые упражнения. Сгибать и разгибать ноги в голеностопных и коленных суставах, кисти рук.
3. Выполняйте дыхательную гимнастику.
После того, как вы сможете подниматься, на 2 сутки начинайте выполнять упражнения сидя на краю кровати, ноги спущены.
Если вы будете делать гимнастику, то восстановление после кесарева пойдет гораздо быстрее. Не будет спаек, со временем вернется былая упругость животика, в короткий срок сократится матка. Но сначала следует проконсультирова ться с лечащим врачом.
На фоне температуры, если во время операции была большая кровопотеря, если у вас есть тромбофлебит, упражнения противопоказаны. Не стоит выполнять гимнастику через силу. Прекратите занятие, если возникла боль.
Кесарево сечение не совместимо с интенсивными физическими нагрузками. Нельзя поднимать тяжести, качать пресс, заниматься на тренажерах, бегать, приседать первые 2-3 месяца.
3. Лактация. Кормите гpyдью младенца. Что это даст? Во время сосания соска в организме выpaбатывается окситоцин. Он стимулирует выработку молока в молочных железах и сокращение гладкой мускулатуры, т.е. матки.
Кроме того, это гормон любви, который помогает формированию материнских инстинктов. А о полезных свойствах грудного молока для ребенка говорят много и все знают, что нет ничего лучше.
4. Анемия. Потребность в железе во время беременности и кормлении гpyдью всегда повышена. При кесаревом сечении кровопотеря в разы выше, чем после естественных родов.
После операции у вас может развиться анемия. Это нарушает заживление тканей, сокращение матки и не лучшим образом сказывается на самочувствии. Если врач скажет, что у вас понижен гемоглобин, то необходимо принимать препараты железа.
5. Лежите на животе. Уже на вторые сутки после кесарева можно ложиться на живот. Это ускорит сокращение матки.
6. Следите за своевременным oпopoжнением мочевого пузыря и кишечника.
Первые сутки после операции придется терпеть мочевой катетер. Это не приятно и затрудняет движение. Его ставят перед операцией, для контроля количества и цвета мочи, а также для профилактики ранения мочевого пузыря во время операции.
После операции тоже считают, сколько мочи выделилось за сутки. Это важно, чтобы оценить, не было ли повреждения мочевого пузыря или мочеточников. Пустой мочевой пузырь, важное условие для правильного сокращения матки, а вставать на судно самостоятельно первые 12-24 часа вы не сможете.
После операции вы можете столкнуться с запором. Это происходит из-за сниженного тонуса кишечника, гормональной нагрузки и конечно же, малоактивного образа жизни. Если к третьим-четверты м суткам не будет стула, вам сделают клизму.
Пейте больше воды, больше двигайтесь. Дома стоит есть больше овощей и фруктов, кисломолочных продуктов, супов и каш с гречневой и перловой крупой, растительных масел.
7. Питание. Организму нужны силы для возвращения в норму после операции, а так же для кормления ребенка. Поэтому ешьте больше мяса, белок — это строительный материал, а у вас рубцы, которые должны зажить.
Больше клетчатки: овощи и фрукты, но исключите заморские фрукты. Помните, что вы будете кормить ребенка гpyдью. Поэтому ваше меню не должно навредить малышу. Нельзя употрeблять еду с консервантами, специи, острые соусы, копчености, курицу гриль, ход-доги, пиццу, жирное и жареное. Еда должна быть тушенной, варенной и пареной.
8. Восстанавливатьс я поможет массаж и самомассаж. Он повышает тонус кожи, улучшает кровообращение и обмен веществ. Тонус мышц тоже повышается.
В технике существует 4 приема: поглаживание, растирание, разминание и вибрация.
Уже с первых часов можно гладить живот ладонью по кругу, сверху вниз и снизу вверх.
Можно использовать теннисный шарик. Выписывайте им круговые движения по часовой стрелке начиная от пупка.
Выполняйте массаж при помощи контрастного душа.
9. Носите бандаж. Он облегчит боль, поддержит ослабленные мышцы пресса. Бандаж особенно незаменим в первые дни и недели. В положении лежа бандаж не нужен, только когда двигаетесь. Не надевайте бандаж более чем на 3 часа. С 4-6 недели бандаж не нужен, а его продолжительное ношение может привести к обратному эффекту, т.е. ослаблению пресса.
10. Гигиена. К сожалению, если у вас было кесарево сечение, то душ вам позволят принять, только после того, как снимут шов и то при условии, что он зажил хорошо. Это произойдет где-то через неделю.
До этого необходимо умываться по частям, чтобы не намочить шов. Обязательно соблюдайте иHTиMную гигиену: подмываться с мылом необходимо после каждого посещения туалета.
11. Следите за выделениями.
Если они очень обильные, грязного цвета и с неприятным запахом, при этом вас беспокоит боль внизу живота или поднялась температура, стоит обратиться к врачу. Возможно, возникли осложнения, которые замедлят восстановление организма после родов и заживление рубца на матке.
12. Сон. Организм должен хорошо отдыхать. Спите днем, вместе с ребенком.
13. Правильно ухаживайте за рубцом на коже. Швы снимут на 6-7 сутки. Если осложнений не будет, дома каждый день принимайте душ, но не трите область шва мочалкой. После душа обpaбатывайте его зеленкой, если врач при выписке не назначит ничего другого.
Чтобы не осталось грубого рубца, через месяц можно использовать специальные мази (контроктубекс, солкосерил, клирвин), при желании можно обратиться в косметический салон.
14. Прогулки по свежему воздуху. Быстрое заживление ран и питание тканей невозможно без кислорода. К тому же он будут полезен и вашему малышу.
Через 6-12 месяцев заживут рубцы, вернется тонус мышц и кожи.
Привести в порядок свое тело после родов и кесарева не так просто, но радость от рождения вашего крохи затмит все сложности.