если у человека умирает мозг но бьется сердце
Фото: M24.ru/Михаил Сипко
После остановки дыхания и сердечной деятельности человек умирает не сразу. Практически мгновенно отключается сознание, потому что мозг не получает кислорода и наступает его кислородное голодание. Но тем не менее в короткий период времени, от трех до шести минут, его еще можно спасти. Примерно через три минуты после остановки дыхания начинается гибель клеток в коре головного мозга, так называемая декортикация. Кора головного мозга отвечает за высшую нервную деятельность и после декортикации реанимационные мероприятия хоть и могут пройти успешно, но человек может быть обречен на вегетативное существование.
Фото: ТАСС/Сергей Бобылев
Еще через несколько минут начинают гибнуть клетки других отделов головного мозга – в таламусе, гиппокампе, больших полушариях мозга. Состояние, при котором все отделы головного мозга лишились работоспособных нейронов, называется децеребрацией и фактически соответствует понятию биологической смерти. То есть оживление людей после децеребрации в принципе возможно, но человек будет обречен до конца жизни долго находиться на искусственной вентиляции легких и других поддерживающих существование процедурах.
Дело в том, что витальные (жизненно важные – M24.ru) центры располагаются в продолговатом мозгу, который регулирует дыхание, сердцебиение, сердечно-сосудистый тонус, а также безусловные рефлексы вроде чихания. При кислородном голодании продолговатый мозг, фактически являющийся продолжением спинного, гибнет одним из последних отделов мозга. Однако несмотря на то, что витальные центры могут быть не повреждены, к тому моменту уже наступит декортикация, делающая невозможной возвращение к нормальной жизни.
В настоящее время разработаны методы, которые позволяют увеличить продолжительность клинической смерти до двух часов. Такой эффект достигается при помощи гипотермии, то есть искусственного охлаждения организма.
Фото: ТАСС/Владимир Смирнов
Впрочем, существует несколько признаков биологической смерти, которые появляются уже через 10–15 минут после гибели мозга. Сначала появляется симптом Белоглазова (при надавливании на глазное яблоко зрачок становится похож на кошачий), а затем высыхает роговица глаз. При наличии этих симптомов реанимацию не проводят.
Сколько людей благополучно переживают клиническую смерть
Может показаться, что большинство людей, оказывающихся в состоянии клинической смерти, благополучно из нее выходят. Однако это не так, лишь три-четыре процента пациентов удается реанимировать, после чего они возвращаются к нормальной жизни и не страдают какими-либо нарушениями психики или утратой функций организма.
Еще шесть-семь процентов пациентов, будучи реанимированными, тем не менее не восстанавливаются до конца, страдают различными поражениями головного мозга. Подавляющее большинство пациентов погибает.
«Специальный репортаж»: За гранью
Второй причиной остается характер поражений организма при клинической смерти. Если речь идет о массивной кровопотере, реанимационные мероприятия практически всегда оказываются безуспешными. То же самое касается и критического поражения миокарда при инфаркте.
Таким образом, повысить выживаемость при клинической смерти можно в основном за счет оснащения дефибрилляторами мест скопления людей, а также организацией летучих бригад скорой в труднодоступных районах.
Фото: M24.ru/Михаил Сипко
Именно эта особенность клинической смерти, ее способность вызывать яркие образы, до сих пор служит предметом многочисленных споров. С чисто научной точки зрения происходящее описывается довольно просто: возникает гипоксия мозга, что ведет к галлюцинациям при фактическом отсутствии сознания. Какие именно образы возникают у человека в этом состоянии – вопрос строго индивидуальный. Механизм возникновения галлюцинаций пока окончательно не выяснен.
Тем не менее далеко не все люди испытывали райское блаженство при клинической смерти.
В целом исследования показали, что в момент человеческой смерти организм незначительно теряет в весе (буквально несколько граммов). Приверженцы религий поспешили заверить человечество в том, что в этот момент от человеческого тела отделяется душа. Однако научный подход гласит, что вес человеческого тела изменяется из-за происходящих в момент смерти в мозгу химических процессов.
Тем более, люди склонны называть клинической смертью совсем другие состояния. Возможно, люди, которые якобы перенесли ее, на самом деле не умирали, у них просто было синкопальное состояние, то есть обморок.
Так или иначе, феномен переживаний при клинической смерти заслуживает тщательного изучения. И ученым приходится довольно трудно, ведь помимо того, что необходимо установить, какие именно химические процессы в мозгу приводят к появлению тех или иных галлюцинаций, необходимо еще и отличать правду от выдумки.
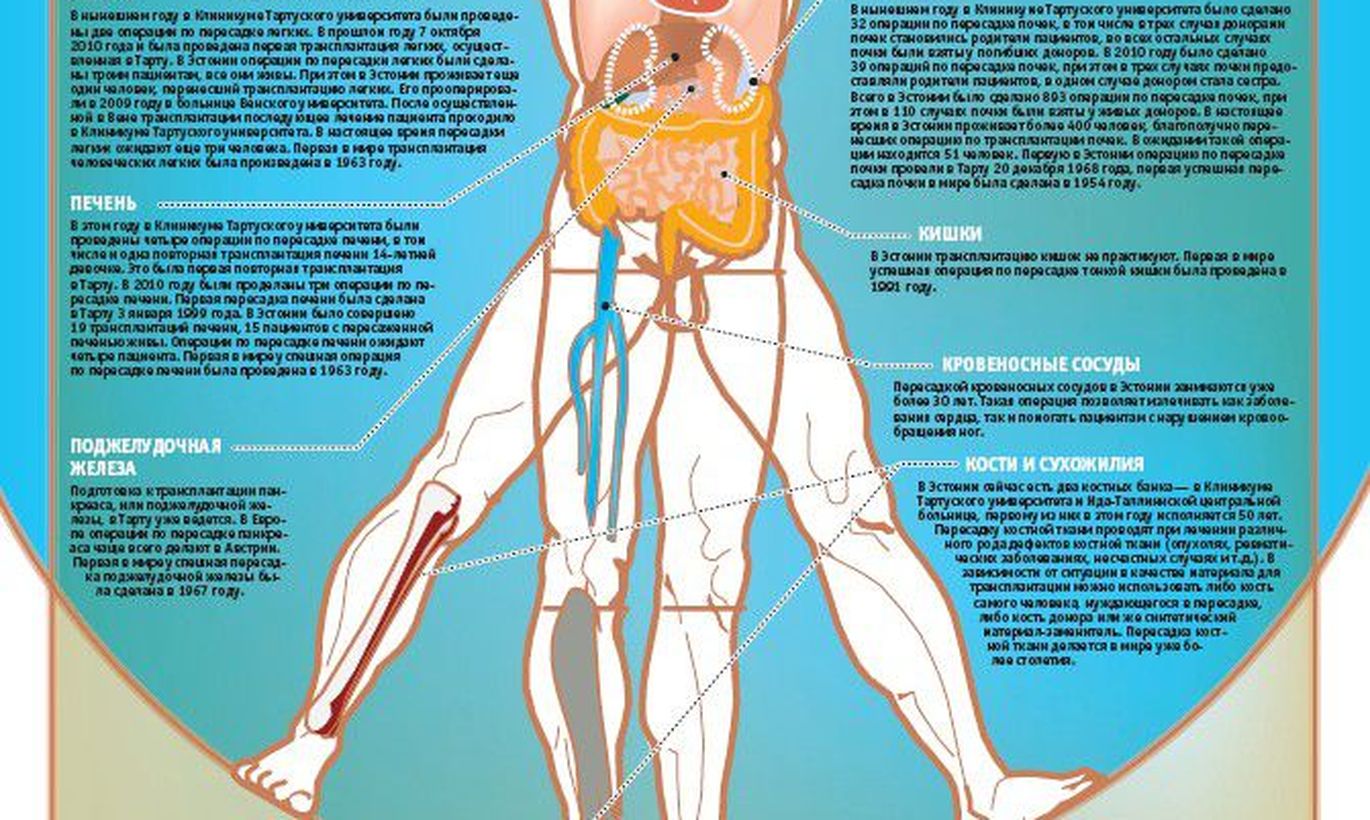
RusTransplant
трансплантация спасает, когда остальное бессильно
Мы живы, пока жив наш мозг
Большой трансплантологический скандал случился осенью 2019 года. Жительница Тюмени, Елена Ференц обвинила врачей Областной Клинической Больницы № 2 в изъятии органов у ее сына, Юры Ференца. По мнению матери, юноша в этот момент был еще жив.
После смерти мозга функции внутренних органов: сердечная деятельность и газообмен, при искусственной аппаратной поддержке могут сохраняться длительное время. В медицинской практике зафиксированы случаи сохранения беременности у женщин после смерти мозга. В Польше врачи сохраняли беременность в течение 55 дней после смерти пациентки. Ребенок появился на свет в результате кесарева сечения. В Канаде беременность погибшей пациентки сохраняли в течение полутора месяцев — ее сын появился на свет на 30 неделе беременности.
Но почему сердце продолжает биться после наступления смерти мозга?
В условиях современной медицины, функции некоторых систем организма после смерти мозга могут поддерживаться искусственно с помощью специального оборудования. Продолжение работы отдельных органов не означает при этом, что человек не мертв.
А чем — от глубокой комы?
Кома — это не диагноз, а описание состояния пациента. Выделяют разную глубину ком. Чаще всего используют шкалу ком Глазго (ШКГ). При смерти мозга пациент тоже находится в коме (ее иногда называют атонической или запредельной по ШКГ). Вегетативное состояние — это отсутствие видимых проявлений деятельности коры больших полушарий, все остальные отделы мозга при этом функционируют.
Несмотря на необратимое повреждение высших отделов мозга, нарушение или утрату сознания, больной в вегетативном состоянии является живым со всеми вытекающими из этого последствиями, касающимися его прав и обязанностей лечащих его врачей.
Смерть мозга отличается от этого состояния необратимостью. Пациента невозможно вернуть к жизни после наступления смерти мозга.
Как происходит процедура констатации смерти мозга?
Констатация смерти мозга — это многочасовая многоэтапная процедура, в которой принимают участие несколько специалистов. В российском законодательстве закреплены правила и протоколы определения смерти мозга: «Диагноз смерти мозга человека устанавливается консилиумом врачей в медицинской организации, в которой находится пациент. В составе консилиума врачей должны присутствовать анестезиолог-реаниматолог и невролог, имеющие опыт работы в отделении интенсивной терапии и реанимации не менее 5 лет. В состав консилиума врачей не могут быть включены специалисты, принимающие участие в изъятии и трансплантации (пересадке) органов и (или) тканей».
Врачи, следуя инструкциям, поэтапно исключают все возможные обратимые состояния мозга. Для этого они:
Диагноз «смерть мозга» невозможен, если человек показывает мозговую активность хотя бы по одному пункту из ряда тестов. Или если при введении контрастного вещества в артерии, выявляется заполнение контрастным веществом хотя бы одной внутримозговой артерии, либо ее части.
Смерть мозга. Хроническое вегетативное состояние
Смерть мозга
А. Определение
1. Медицинское определение. Общепринятый критерий смерти — остановка кровообращения. Однако в настоящее время этот критерий пересматривается, так как дыхание и кровообращение могут искусственно поддерживаться даже при необратимом повреждении головного мозга.
2) Опухоли мозга, черепно-мозговые травмы или инсульты тоже вызывают необратимое повреждение мозга, при котором можно искусственно поддерживать функции других органов.
б. Патологоанатомическая картина смерти мозга характеризуется обширным некрозом и отеком мозга без воспалительной реакции. Нередко наблюдается височно-тенториальное или мозжечковое вклинение. Отек мозга приводит к повышению ВЧД и прекращению мозгового кровотока.
в. Распознавание смерти мозга приобретает особое значение в связи с возможностью получения донорских органов для трансплантации. Кроме того, быстрое выявление смерти мозга целесообразно в связи с высокой стоимостью искусственного поддержания жизни.
Б. Критерии смерти мозга
1. Критерии смерти мозга неприменимы в следующих ситуациях:
а. Ранее, чем приняты все возможные меры по диагностике и лечению основного заболевания.
б. При подозрении на интоксикацию препаратами, угнетающими ЦНС.
2) В большинстве случаев неосложненной интоксикации препаратами, угнетающими ЦНС, проявления, сходные с признаками смерти мозга, сохраняются не более 36 ч. Тщательное неврологическое обследование выявляет постепенное восстановление рефлексов — сначала зрачковых реакций, затем вестибулоокулярных (в частности, появляется положительная проба кукольных глаз), роговичного и других рефлексов. В некоторых случаях лекарственной интоксикации на ЭЭГ может регистрироваться изоэлектрическая линия, однако чаще выявляются быстрые волны на фоне генерализованной медленной активности.
3) Диагноз смерти мозга недопустим в случаях эндогенной интоксикации, обусловленной почечной или печеночной недостаточностью или иными нарушениями.
4) При применении миорелаксантов стволовые рефлексы могут отсутствовать, но сохраняются электрическая активность мозга и мозговой кровоток.
в. При гипотермии ниже 32°C (гипотермия может возникать при смерти мозга, но такая гипотермия является вторичной, и температура обычно выше 32°C).
г. При кардиогенном шоке (критерии смерти мозга применимы лишь в том случае, когда систолическое давление превышает 90 мм рт. ст.).
2. Стандартные критерии
Критерии смерти мозга разрабатываются с учетом местного законодательства, и в разных медицинских центрах они несколько отличаются друг от друга. В то же время все они основываются на общих принципах, представленных в табл. 7.1. Диагноз смерти мозга ставят лишь в том случае, когда имеются анамнестические и объективные доказательства необратимого структурного повреждения головного мозга. Основными критериями служат признаки, свидетельствующие о прекращении функционирования нервной системы выше спинального уровня.
3. Длительность наблюдения
4. Рефлексы
а. При смерти мозга зрачки обычно расширены, но могут быть и средней величины. Важнейшими признаками смерти мозга служат отсутствие зрачковых реакций, роговичного рефлекса и вестибулоокулярных рефлексов (в частности, отрицательна проба кукольных глаз). Должны отсутствовать также глоточный, кашлевой и дыхательные рефлексы.
б. Рефлексы спинного мозга сохраняются у 2/3 больных с ангиографически доказанной смертью мозга и не исключают этот диагноз. Сухожильные рефлексы чаще отсутствуют, но иногда бывают сохранены. Рефлекторную активность спинного мозга необходимо отличать от децеребрационной или декортикационной ригидности, которая исключает диагноз смерти мозга.
в. Наличие рефлекторных реакций и тонуса мышц (за исключением лицевых) не противоречит диагнозу смерти мозга. Спонтанные движения могут возникать и после смерти мозга, однако они не бывают целенаправленными или достаточно сложными — чаще всего наблюдаются простые хаотичные подергивания конечностей.
г. Наличие хоботкового, нижнечелюстного, брюшных и подошвенных рефлексов не может служить доказательством жизнеспособности головного мозга.
5. ЭЭГ
а. ЭЭГ — важный, но не обязательный метод диагностики смерти мозга. После появления на ЭЭГ изоэлектрической линии необратимая остановка кровообращения обычно наступает (в отсутствие лекарственной интоксикации) в пределах 12–24 ч.
б. В связи с необходимостью использовать большое усиление одновременно с ЭЭГ регистрируют двигательную активность и ЭКГ, чтобы не принять артефакты, связанные с движениями или сердечной деятельностью, за электрическую активность мозга. Электрод для регистрации мышечных сокращений накладывают на правую руку. Исследование сначала проводят при стандартном, а затем при двойном усилении. Длительность регистрации не должна быть меньше 30 мин. Появление активности на ЭЭГ в ответ на болевое или иное раздражение исключает диагноз смерти мозга.
в. Диагноз смерти мозга исключается при выявлении любой электрической активности мозга.
6. Отсутствие мозгового кровотока. Стойкое отсутствие мозгового кровотока, выявленное методом изотопной ангиографии, — патогномоничный критерий смерти мозга. Однако обычно бывает достаточно клинического наблюдения и ЭЭГ, и необходимость в ангиографии возникает редко. При офтальмоскопии в венах сетчатки могут выявляться агрегаты эритроцитов, что указывает на прекращение мозгового кровотока.
6. Врачебная ответственность
Констатация смерти психологически тяжела как для врача, так и для родственников, особенно если у больного сохраняются внешние признаки жизни.
а. После установления диагноза следует подробно объяснить родственникам его суть. Во избежание конфликтных ситуаций и недоразумений, прежде чем прекращать лечебные мероприятия и ставить вопрос о взятии донорских органов, необходимо удостовериться, что родственники не сомневаются в смерти больного.
б. В истории болезни необходимо подробно отразить процесс принятия решения и зафиксировать симптомы смерти мозга. Согласие с диагнозом смерти мозга должны отметить в протоколе два врача, не являющиеся сотрудниками отделения трансплантации.
В. Резюме
1. Диагноз смерти мозга устанавливается врачом на основании совокупности клинических признаков, свидетельствующих о прекращении функционирования головного мозга.
2. Диагноз должен быть по возможности подтвержден данными ЭЭГ.
3. Отсутствие мозгового кровотока на ангиографии подтверждает диагноз, однако необходимость в этом исследовании, как правило, не возникает.
4. Лечебные мероприятия прекращают только после констатации смерти мозга и оформления соответствующей записи.
5. Исключительно важное значение имеет беседа с родственниками.
II. Хроническое вегетативное состояние
А. Общие сведения
При тяжелом повреждении головного мозга с постоянным отсутствием сознания, но без признаков смерти мозга необходима особая тактика. Некоторые такие больные постоянно пребывают в коме. Иногда же восстанавливается цикл сна и бодрствования, но, хотя больные периодически открывают глаза, они не осознают окружающую обстановку и не реагируют на обращенную к ним речь. В последнем случае говорят о вегетативном состоянии. Если вегетативное состояние сохраняется более месяца, то его обозначают как хроническое. Такое состояние отличается от длительной комы целым рядом признаков, однако тактика в обоих случаях примерно одинакова.
Б. Диагностика
1. Критерии хронического вегетативного состояния
а. Обширное повреждение головного мозга любой этиологии по данным анамнеза.
б. Данные КТ или МРТ, указывающие на обширное повреждение головного мозга.
в. Отсутствие воздействия психотропных или токсических веществ, а также соматических заболеваний, способных вызвать угнетение сознания.
г. Чередование периодов кажущегося бодрствования и сна.
д. Отсутствие осознания обстановки и собственной личности.
е. Невозможность установить контакт.
ж. Отсутствие иной двигательной активности, кроме реакций на раздражение или случайных движений.
з. Самостоятельные дыхание и сердечная деятельность, стабильноеАД.
и. Продолжительность состояния не менее 1 мес.
2. Хроническое вегетативное состояние может быть следствием травмы, остановки кровообращения, лекарственной интоксикации или являться конечной стадией хронического дегенеративного заболевания мозга.
3. Только тщательное неврологическое обследование, выполненное квалифицированным специалистом, позволяет установить, сохранились ли у больного осознание окружающего и способность реагировать не только на простом рефлекторном уровне.
4. КТ используют для установления факта повреждения мозга и его причины. Если данных КТ недостаточно, применяют ангиографию или другие методы.
5. Чтобы удостовериться в отсутствии улучшения, необходимо длительное наблюдение — по крайней мере, в течение месяца (у детей — дольше) с периодическим проведением полного неврологического обследования.
6. Вопрос о хроническом вегетативном состоянии рассматривают только после того, как устранены лекарственные или токсические воздействия. Диагноз хронического вегетативного состояния нельзя ставить при остром заболевании или воздействии веществ, угнетающих сознание.
В. Прогноз
1. Патологоанатомическая картина обычно характеризуется деструкцией коры, лимбических структур и базальных ядер при сохранности ствола мозга.
2. При нетравматической коме невозможно предсказать вероятность хронического вегетативного состояния. Однако есть несколько признаков, которые позволяют уже на ранней стадии предположить неблагоприятный исход.
а. Отсутствие двигательных реакций при поступлении.
б. Отсутствие нормальных двигательных реакций в течение первых суток наблюдения.
в. Неадекватные двигательные реакции в первые трое суток, несмотря на кажущееся пробуждение уже в первые сутки.
г. Сохранение плавающих движений глаз к концу первой недели.
д. Сохранение коматозного состояния к концу первой недели.
е. Вегетативное состояние к концу первой недели.
3. При прочих равных условиях шансы на восстановление при черепно-мозговой травме несколько выше, чем при гипоксически-ишемическом поражении.
4. Восстановление при хроническом вегетативном состоянии наблюдается крайне редко. Большинство больных умирают от сопутствующих заболеваний. Высшие психические и социальные функции не восстанавливаются практически никогда.
Г. Ведение
1. Искусственное питание необязательно, поскольку больные не ощущают ни голода, ни насыщения. Решение этого вопроса должно быть согласовано с родственниками.
2. Регулирование мочеиспускания и дефекации необходимо для облегчения ухода за больным. Обычно устанавливают мочевой катетер.
3. При хроническом вегетативном состоянии не обязательно лечить инфекционные осложнения, почечную недостаточность, сердечную недостаточность и т. п.; больных также не следует переводить на ИВЛ.
4. Уровень оказания помощи определяется медицинскими возможностями, волей больного (если она известна) и пожеланиями родственников. При малейшем сомнении в наличии хронического вегетативного состояния необходима активная терапия до уточнения диагноза. Если родственники настаивают на активном лечении, врач обязан его проводить, пока не будут исчерпаны все возможности.
5. Если врачебный или средний медицинский персонал не соглашается выполнять требования родственников, то его следует сменить или перевести больного в другое отделение. Конфликт родственников с медицинским персоналом может быть разрешен судом.
6. Для обсуждения плана ведения целесообразно привлекать лишь одного из родственников, который далее может обсудить эти вопросы с другими членами семьи. Регулярные встречи родственников и персонала способствуют выработке согласованного плана действий.
Насколько мертв человек с диагнозом «смерть мозга»?
Если в мозге в результате повреждения возникает отек, нарушающий кровообращение, то мозг умирает, и существование человека прекращается.
К гибели мозга может привести тяжелая травма, обусловленная ДТП или падением. К ней могут привести и самопроизвольные кровоизлияния мозга или инсульты, а также отравления, например, метанолом. Чаще всего необходимость диагностирования смерти мозга возникает в отделении интенсивной нейротерапии.
Диагностирование смерти
Состояние, при котором головной мозг человека завершил свою жизнедеятельность, а деятельность сердца и органов дыхания поддерживается только искусственно, то есть с помощью лекарств и аппаратов, подлежит диагностированию двух разных врачей-специалистов. Независимо друг от друга, они проводят несколько тестов.
Протоколирование смерти мозга начинается после того, как врачи устанавливают, что внешние симптомы состояния пациента указывают на такой диагноз.
Это означает, что зрачки расширены и не реагируют на свет, при прикосновении к роговице самопроизвольного моргания не происходит, реакция на болевые ощущения отсутствует и человек не способен самостоятельно дышать. Последний момент должен быть подтвержден тестом на отключение дыхательного аппарата.
Катрин Эльмет отвечает, что диагноз «смерть мозга» может быть подтвержден точными инструментальными методами — с помощью электроэнцефалограммы, то есть путем регистрации электрической активности головного мозга, а также с помощью исследования кровообращения мозга.
Если состояние пациента в течение 12 часов наблюдения в неврологическом плане в положительную сторону не меняется, если отсутствие спонтанного дыхания установлено, а отсутствие мозговой деятельности имеет инструментальное подтверждение, значит, приходит пора завершить протоколирование смерти мозга и зафиксировать время наступления смерти.
Пациент станет донором
«В этом контексте остановка сердца уже не является моментом смерти, — отмечает Катрин Эльмет. — Пациент уже умер, и продолжение работы, например, аппарата искусственного дыхания уже не может изменить это обстоятельство.
В дальнейшем речь идет либо о смерти, либо о доноре, у которого продолжает работать сердце». В ответ на вопрос о том, случается ли так, чтобы у пациента, у которого уже начато диагностирование смерти мозга, в течение последующих часов проявляются признаки улучшения состояния, Элмет отвечает, что в ее практике подобного случая еще не было.
Она поясняет, что когда человеческий мозг погибает, весь организм начинает довольно быстро разрушаться. Даже искусственное вмешательство не в состоянии долгое время поддерживать жизнедеятельность органов. И с этой точки зрения, по словам Элмет, 12 часов, отпущенные на подтверждение смерти, являются неоправданно долгим сроком.
В других странах мира он сведен к двум часам, поскольку современные инструментальные методы диагностики действительно позволяют пойти на это. Поскольку при намерении осуществить трансплантацию, это можно сделать лишь при наличии неповрежденных органов.
Катрин Элмет утверждает, что все лечение направлено на то, чтобы вылечить каждого пациента. Если же в какой-то момент выясняется, что ситуация безнадежна и необходимо начинать процедуру протоколирования смерти мозга, пациента следует рассматривать как потенциального донора.
После этого врачу предстоит провести непростые переговоры с близкими.
Оценка причин смерти мозга
Гибель мозга могут спровоцировать разные причины, но они запускают развитие одних и тех же патологических процессов. Нарушается кровообращение, причем данная дисфункция имеет стойкий характер. Это провоцирует острое кислородное голодание, из-за чего продукты обмена застаиваются в тканях. Развивается необратимое повреждение мозга.
Основные причины следующие:
Крайне опасно явление окклюзии сосудов. При этом их проходимость нарушается, возникает кислородное голодание тканей. Особенно опасна окклюзия артерий, вен, которые ведут к мозгу. Часто патанатомия умершего выявляет полную закупорку сосудов. Это может быть последствие травмы, заболевания и вызывает поражение нейронов.
На время, которое организм может продержаться без сердечной деятельности, влияет целый комплекс факторов:
Последствия остановки кровообращения могут быть непредсказуемыми. Иногда человек выходит из комы, возобновляется кровоснабжение мозга, но оказывается, что значительная часть нейронов уже погибла. Если мозг умирает, а сердце работает, вернуть пострадавшего к нормальной жизни уже не получится. Он может лишь существовать, причем, не способен даже дышать самостоятельно.
Врач вправе приступить к диагностике биологической смерти мозга только тогда, когда точно известны причинные факторы и механизмы изменений в нервной ткани. Причины необратимых мозговых нарушений могут быть первичными, вызванными непосредственным повреждением органа, и вторичными.
Первичное поражение мозга, повлекшее его гибель, провоцируют:
Вторичное необратимое повреждение происходит при патологии других органов и систем — остановка сердца, шоки, выраженная гипоксия на фоне расстройств системного кровообращения, тяжелые инфекционные процессы и др.
Важным диагностическим этапом считается исключение всех других патологических состояний, которые могли бы проявиться похожей со смертью мозга симптоматикой, но которые, тем не менее, потенциально обратимы при правильном лечении. Так, диагноз гибели мозга не должен даже предполагаться, пока специалист не удостоверится в отсутствии таких влияний, как:
Иными словами, непреложным условием при диагностике мозговой смерти будет поиск доказательств, что симптоматика не вызвана угнетающими нервную ткань лекарствами, отравлениями, расстройствами метаболизма, инфекциями. При интоксикации, проводится соответствующее лечение, но пока ее признаки не будут ликвидированы, заключение о смерти мозга не рассматривается. Если все возможные причины отсутствия функционирования мозга исключены, то будет поставлен вопрос о его гибели.
При наблюдении за больными, у которых мозговые расстройства потенциально связаны с другими причинами, определяется ректальная температура, которая не должна быть менее 32 С, систолическое артериальное давление не менее 90 мм рт. ст., а если оно ниже — внутривенно вводятся вазопрессоры для поддержания гемодинамики.
Особенности и критерии констатации мозговой смерти
Используя электроды, подсаженные в мозг пациентов, неврологи обнаружили, что даже после прекращения сердцебиения нервные клетки мозга продолжают функционировать.
Смерть отмечается последней волной электрической активности мозга. Эта волна начинается через 2–5 минут после того, как в мозг перестаёт поступать кровь, насыщенная кислородом, и отображает опасные нейронные изменения, которые приводят к необратимым повреждениям.
Короткий всплеск активности также обнаружили в более раннем исследовании. Учёные проводили электроэнцефалографию (ЭЭГ) у умирающих людей и обнаружили, что вслед за потерей кровяного давления следует временный пик активности, который характерен для пребывания в сознании. Учёные предположили, что он связан с деполяризацией нейронов из-за гипоксии — недостатка кислорода. Также выдвинули предположение, что люди, прошедшие через околосмертные переживания, могли получить свой мистический опыт именно в этот момент.
Однако эффекты NDE испытывают не только в преддверии смерти. Похожие состояния можно ощутить и без угрозы для жизни.
Какое-либо тяжело протекающее заболевание приводит к истощению сил организма и развитию терминального состояния. При этом нарушается деятельность всех органов, нервная и гуморальная регуляция перестают обеспечивать правильную регуляцию деятельности организма.
Если мероприятия оказываются неэффективными, наступает предагональное состояние, когда резко падает давление, угнетается электрическая деятельность мозга, замедляется сердцебиение и дыхание.
Пытаясь исправить ситуацию, организм задействует последние жизненные силы. В связи с этим в состоянии агонии физическое состояние мнимо улучшается. На фоне глубокого угнетения деятельности центральной нервной системы происходит незначительный подъем давления, упорядочивается дыхание.
Эта вспышка жизни быстро истощает все ресурсы, наступает состояние клинической смерти. Дыхание и сердцебиение останавливается, обменные процессы в клетках постепенно прекращаются. Головной мозг наиболее чувствителен к отсутствию кислорода (). Сколько работает мозг после смерти? Около шести минут. Именно настолько хватает запасенных ранее питательных веществ.
Если в этот период провести успешные реанимационные мероприятия, можно предотвратить некроз клеток головного мозга и обеспечить полноценное оживление.
Важно понимать, что все последствия от остановки сердца происходят потому, что в организме перестают работать круги кровообращения. В результате этого кровь, обогащенная кислородом, не поступает в ткани и органы, а также в головной мозг. Вследствие наступает кислородное голодание организма, что приводит к постепенному отмиранию клеток.
Дальнейшая жизнь человека зависит от того, насколько долго была прекращена подача кислорода к головному мозгу.
При остановки сердца более чем на десять минут, в головном мозге наступают повреждения определенных участков, к которым нет доступа кислорода. Каждая область мозга отвечает за определенную функцию. Некоторые участки могут оставаться без изменений. Врачи часто сталкиваются с состоянием, когда после восстановления человека, у него искалечен только один вид функций. Примером может послужить состояние пострадавшего, когда он понимает язык, но разговаривать при этом не может.
При остановке сердца более чем на 10 минут происходят изменения в личности. Возникают сложности с памятью, амнезии. Так как могут повредиться координирующие области мозга, больной может перестать ходить, двигаться, писать. Существует вероятность возникновения болей, без видимой на то причины. Такое состояние наблюдается потому, что мозг неправильно обрабатывает сигналы. Возможно неправильное восприятие боли. Например, когда на самом деле болит нога, а боль чувствуется в руке.
Люди, которые восстановились после длительного кислородного голодания, могут часто впадать в депрессии. Им трудно совладать с импульсным контролем. Они могут резко ставать агрессивными.
Ученые, которые работают в Университете Саутгемптона, выяснили, что даже после остановки функционирования органов, сознание человека продолжает жить.
Был проведен эксперимент, в котором приняли участие более 2000 человек. Испытуемых исследовали, как только у них останавливалось сердце. С помощью специальных датчиков фиксировалось состояние человека независимо от того, выживет он или нет. Около сорока процентов испытуемых выжили.
Независимо от того, есть сердцебиение или нет, пострадавшему нужно оказывать первую помощь. Ведь большинство людей не имеют медицинского образования и не всегда могут правильно определить наличие сердцебиения.
Человеку нужно дать доступ к кислороду. Для этого, если вы находитесь в помещении, необходимо открыть окно. Дальше начать делать искусственное дыхание и непрямой массаж сердца. Делать реанимационные меры до приезда скорой помощи.
Человека с умершим мозгом уже нельзя в полной мере считать живым, хотя его сердце, легкие и другие органы могут быть здоровы и прекрасно функционировать. Личность такого полутрупа прекращает существование. Вместе с тем неповрежденные органы могут быть использованы для донорства, спасения нескольких других жизней.
Различают многие причины смерти головного мозга. Гибель основного отдела ЦНС вызывается:
Симптомы
О том, что мозг умер, говорят такие проявления:
Наступление биологической смерти констатирует исключительно врач-невролог. Он основывается на субъективных и объективных критериях. Если точно выявлены признаки смерти мозга, нужно отключать человека от аппаратов жизнеобеспечения. Это непростое решение особенно тяжело принять, если беда случилась внезапно.
Способы диагностики
При диагностике врач обязательно собирает анамнез. Он должен выяснить, как давно пациент впал в такое опасное состояние, при каких условиях он потерял сознание, была ли у него речевая, двигательная активность. Важно знать, какое событие предшествовало потере сознания. Проводится осмотр неврологом, он обязательно оценивает уровень сознания пациента, проверяет его рефлексы.
Обязательно измеряют температуру тела. Если температура ниже 32,2° C, она может искажать картину и показывать ложную гибель. В этом случае человек может быть живым, но тесты будут показывать обратное, так как физиологические процессы буквально замирают от холода.
Назначается анализ крови, который поможет определить, не нарушен ли обмен веществ, нет ли гормональной дисфункции, на каком уровне находятся показатели глюкозы.
Чтобы верно диагностировать гибель мозга, в стационаре прибегают к инструментальному исследованию:
Для нейронов крайне губительно кислородное голодание, даже если оно не длительное. Буквально после нескольких минут полного отсутствия подачи кислорода ткани начинают гибнуть. Электроэнцефалограмма в этом случае покажет нулевую линию. Это означает, что мозговая активность отсутствует полностью.
При энцефалографии исследуется деятельность мозга. При этом аппарат регистрирует биотоки, их работа воспроизводится на бумаге в форме кривых.
В протокол диагностики также входит исследование сосудов мозга при помощи контрастного вещества. Его не всегда можно выполнить, так как могут быть финансовые ограничения, а иногда просто нет оборудования. Суть теста в том, что вводится контрастное вещество, которое через кровоток попадает в сосуды мозга и выявляет возможные участки некроза. Если мозг умер, то вещество не попадает в его сосуды. Это стопроцентное подтверждение смерти.
Апноэтическая оксигенация состоит в том, что пациента на время отключают от аппаратуры для вентиляции легких. Цель – наблюдение за тем, не появились ли спонтанные дыхательные движения. При помощи монитора отслеживают уровень в крови углекислого газа. Именно углекислый газ стимулирует организм производить дыхательные движения. Если спустя 8-10 минут дыхание не появилось, а уровень СО2 в крови подскочил на 20 мм рт. ст. выше исходного, можно точно говорить о смерти.
Для подтверждения смертельного состояния обращаются к проведению специальных диагностических процедур:
Церебральная ангиография визуализирует отсутствие кровообращения внутри черепа, при котором дальнейшая жизнедеятельность становится невозможной. Метод имеет высокую стоимость, однако обеспечивает 100 % точность результатов.
УЗИ (ультразвуковое исследование мозговых сосудов) способствует визуализации их состояния, определению ширину просветов, обнаружению возможного сжатия. Дополнительно к этому методу выполняется допплерография, определяют скорость кровотока.
Церебральная радиоизотопная ангиография осуществляется с использованием сцинтилляционной камеры. К этой процедуре обращаются, если имеют место состояния, усложняющие диагностику. Также метод показан, если человек получил тяжелые лицевые травмы, делающие затруднительным офтальмологическое исследование, имел обструктивное заболевание легких, хроническую сердечную недостаточность. Процедура актуальна, когда планируется сохранение внутренних органов для последующей пересадки.
Диагностика смерти мозга включает несколько этапов:
Основываясь на клинических данных, врач вправе поставить диагноз смерти головного мозга без привлечения дополнительных инструментальных способов диагностики, поскольку разработанные критерии позволяют определить патологию с абсолютной точностью. Однако в наше время, когда заключение о любом заболевании базируется на множестве объективных результатов, в диагностический процесс вовлекаются инструментальные и лабораторные тесты.
перфузия мозга на МРТ в норме (слева), при смерти мозга (в центре), при вегетативном состоянии (справа)
Дополнительные обследования не исключены из диагностических алгоритмов при смерти мозга, но и не являются строго обязательными. Их назначение — ускорить установление факта гибели мозга, особенно, в клинически сложных случаях, хотя и без них вполне можно обойтись. В России допускается проведение лишь электроэнцефалографии и ангиографии сонных и позвоночных артерий как единственно достоверных при определении признаков необратимости мозговых нарушений.
Исследование было нацелено на изучение глутаматных рецепторов. Дело в том, что они, что логично, активируются в организме благодаря воздействию глутамата за счет присоединения к специальным белкам и открытия в них ионного канала, пропускающего положительно заряженные ионы. Вследствие этого происходит возникновение электрического потенциала, который распространяется на все отростки нейронов.
При некоторых заболеваниях нервной системы происходит чрезмерная активация глутаматных рецепторов. Особенную опасность в данном случае несут рецепторы, проводящие кальций, ведь большое его количество приводит к гибели клеток (в результате запуска процесса апоптоза). Именно поэтому разработать вещество, блокирующие глутаматные рецепторы кальциевых каналов, довольно важная задача.
Выяснилось, что как токсин паука, так и синтетические препараты, избирательно блокируют те рецепторы, которые хорошо пропускают кальций. При этом они не влияют на рецепторы, в открытии которых кальций участия не принимает. Таким образом, препараты на основе яда паука могут воздействовать лишь пораженные рецепторы и не влиять на работу здоровых участков нейронов головного мозга.
Эту и другие новости вы всегда можете обсудить в нашем чате в Телеграме.
Признаки смерти мозга
Критерии смерти мозга:
Помимо субъективных (которые определяет врач, на свое усмотрение исходя из протоколов и своего личного опыта) существуют также объективные критерии смерти мозга.
Когда пациент долго болеет и родственники понимают, что рано или поздно он все равно умрет — это одно дело, но как объяснить и доказать, что человек умер и его стоит отключить от аппаратов жизнедеятельности, если непоправимое случилось внезапно?
Необходимость в оценке состояния мозга возникает обычно при коматозных и им подобных состояниях, когда пациент находится без сознания, контакт с ним невозможен, гемодинамика и работа сердца могут быть нестабильными, дыхание обычно поддерживается аппаратом, тазовые органы не контролируются, нет движений и чувствительности, рефлексы и мышечный тонус угасают.
Существуют красноречивые признаки, присутствие которых говорит о наступлении гибели мозга. Утрата данным органом своих нормальных способностей подтверждается:
Также важно помнить о таких симптомах смерти головного мозга, как:
Определение этого состояния крайне затруднительно. Поэтому существуют четкие критерии смерти мозга, которых придерживаются реаниматологи и неврологи перед принятием решения об отключении аппарата искусственной вентиляции легких. Впервые они были сформулированы в 1968 году в Гарварде. На их основании в 2001 году Министерство здравоохранения России разработало указ, где перечислены все необходимые признаки смерти мозга.
Первым шагом устанавливают причину заболевания, чтобы на основании этих данных выявить конкретные причины, приведшие к умиранию мозга у конкретного человека.
Третьим этапом становится определение симптомов смерти головного мозга:
После этих мероприятий производят последний тест, направленный на выявление самостоятельных дыхательных движений. Для этого насыщают кровь газами, производят их контроль, останавливают ИВЛ и постоянно измеряют уровень углекислого газа в артериальной крови. Если он достигает 60 мм рт.ст, а дыхание не началось, тест считается положительным. При появлении хотя бы минимального дыхания ИВЛ возобновляют, тест – отрицателен.
Четвертый этап – установление необратимости процесса смерти. Для этого в условиях сохранения ИВЛ за пациентом наблюдают в течение шести часов при первичном поражении мозга. Если его гибель носит вторичный характер, то мониторинг состояния длится сутки.
За это время каждые два часа проводят неврологический осмотр, отмечая все изменения, которые отражают выключение мозговой деятельности. После этого периода повторяют все тесты, кроме последнего.
Во всем мире приняты следующие критерии гибели мозга:
Наличие самостоятельных сердечных сокращений – только подтверждение того, что в сердце есть автономные нервные узлы или водители ритма. Однако центральная регуляция сердечного ритма утрачена, и кровообращение не может быть эффективным. Частота сердечных сокращений обычно колеблется в пределах 40-60 ударов в минуту, и длится это очень короткое время.
Если тело случайно обнаружено
Реанимационные мероприятия заключаются в проведении искусственной вентиляции легких, закрытого массажа сердца. Если есть кровотечение, важно остановить его, чтобы пострадавший не истекал кровью. Крайне опасно повреждение крупной артерии, головы. Если правильно провести реанимационные мероприятия, человека можно вернуть к жизни.
Как сказать родным
Последнее время стало привычным прибегать к помощи психолога в подобных случаях. Он поможет родным смириться с утратой.
Принять решение об отключении больного от аппарата жизнеобеспечения крайне трудно даже опытным врачам. Родные всегда не готовы к такому трагическому развитию событий, потому буквально теряют рассудок. Близкие склонны верить, что можно еще попытаться что-то сделать. Часто просят подождать хоть несколько дней. Если есть точные подтверждения гибели мозга, доктор должен подобрать нужные слова, чтобы объяснить родственникам сложившуюся ситуацию.
Родственники должны обязательно поинтересоваться, какие диагностические методы исследования использовались. Врач обязан показать документ, подтверждающий установленную гибель мозга. Только родные имеют право принять решение об отключении пострадавшего от аппаратов, поддерживающих жизнь. Задача врача – не поддаться эмоциям, а принять верное решение, основываясь на конкретных результатах обследования пациента.
Сколько держать пострадавшего на аппаратах жизнеобеспечения, решается индивидуально в каждом случае. После того, как человека отключают от аппаратов, может наблюдаться синдром Лазаря. Он заключается в том, что у умершего возникают отдельные подергивания мышц. Может непроизвольно повернуться голова, человек может согнуть руку, ногу.
Последствия
Смерть мозга не всегда приводит к биологической гибели. Иногда вмешательство врачей может сохранить жизнь, если подобное состояние можно так назвать. На самом деле, после смерти мозга могут поддерживаться лишь отдельные жизненные функции. Последствия тотальной гибели нейронов ужасны, это полная деменция.
Даже для того, чтобы поддержать элементарные жизненные функции, потребуется непрерывное введение лекарственных препаратов. Без медицинской аппаратуры больной не сможет дышать, а его сердце не сможет биться.
Смерть головного мозга – это состояние, при котором шансы выжить все же присутствуют. Однако вернуться к полноценной жизни пациенту уже не удастся, т. к. в организме сохраняются лишь отдельные функции. Такие люди остаются жить только при подключении к специальным аппаратам, постоянном применении сильнодействующих лекарственных средств.
Специальных методов, помогающих предотвратить мозговую гибель, не существует. Чтобы снизить такую вероятность, следует избегать черепно-мозговых травм, а в случае их получения немедленно доставлять пострадавшего в медицинское учреждение. В среднем и пожилом возрасте рекомендуется проводить профилактику внутричерепных кровотечений.
Поделиться:Наши материалы станут полезными для Вас и других пользователей. Поделитесь статьей в социальных сетях! Жмите!
Реанимация
Последствия смерти мозга необратимы. Если человек находится без сознания, еще не значит, что ему нужно выполнять мероприятия по реанимации (ИВЛ, массаж сердца).
Дыхание рот в рот или рот в нос, а также непрямой массаж сердца выполняют лишь в том случае, если отсутствует сердцебиение. Такие мероприятия могут спасти человеку жизнь. Если обеспечить подачу в организм кислорода, наладить кровообращение, не произойдут необратимые некротические изменения. Функции организма могут быть полностью восстановлены.
Если пострадала беременная, важно следить не только за ее жизненными показателями, но и за состоянием плода. Больную нужно максимально быстро доставить в больницу, так как из-за травмы и стресса ребенок может погибнуть.
Крайне важно досконально владеть приемами реанимации. Любой из нас может освоить их и при необходимости спасти жизнь человеку.
Прогнозы
Особенность человеческого мозга в том, что он стремится любыми способами сохранить свои функции. Если погибла часть нейронов, их задачи могут перераспределяться на другие зоны. Больные, перенесшие инсульт, ишемию и даже серьезную ЧМТ, часто возвращаются к полноценной жизни.
Инструментальные методы
Являются необязательными, но дополняют диагностику. К ним относится:
После установления факта мозговой гибели врач сообщает об этом родственникам. Возможно отключение аппаратов жизнеобеспечения, проведение забора органов или же минимальное поддержание функционирования до момента прекращения жизнедеятельности.
Каждый человек может столкнуться с ситуацией, когда кому-то внезапно стало плохо. Подоспев на помощь, в первую очередь мы прощупываем наличие пульса, таким образом, проверяем, работает ли сердце человека или нет.
От того остановилось сердце или нет, будет зависеть дальнейшая первая помощь человеку. Максимальное время, в течении которого организм остается жизнеспособным с дальнейшим восстановлением составляет 15 минут.
После остановки сердца сколько живет человек: первая помощь
В течение многих лет ученые пытаются выяснить в подробностях то, что происходит с мозгом человека во время его смерти. Несмотря на более ранние открытия в этой сфере, прогресс в исследованиях этого направления несколько застопорился. В первую очередь из-за неспособности контролировать собственно сам процесс человеческой смерти.
В результате большая часть наших знаний о том, что же собственно происходит с мозгом в ходе перехода из живого в неживое состояние, основываются лишь на результатах экспериментов над животными, а также на рассказах и наблюдениях за реанимированными пациентами, находившимися фактически на пороге этого необратимого события.
Бедные убиенные зверушки внесли существенный вклад в понимание тех состояний и процессов, которые сопровождаются смертью мозга. Благодаря им мы узнали, что в течение 20-40 секунд после начала кислородного голодания мозг входит в так называемое состояние «энергосберегающего режима», становясь электрически неактивным. При этом его нейроны прекращают какую-либо коммуникацию между собой.
Спустя несколько минут в отсутствие кислорода мозг начинает разрушаться, поскольку начинается процесс расщепления ионных градиентов его клеток, а волна электрохимической энергии, называющаяся деполяризацией (или «мозговым цунами»), распространяется через всю кору головного мозга и его отделы, вызывая необратимые повреждения.
Однако международной группе исследователей под руководством нейролога Дженс Дрейер из Университета Шарите в Берлине удалось совершить настоящее открытие. Ученые не только смогли впервые провести наблюдение за состоянием мозга в момент прекращения его жизнедеятельности, но еще и обнаружили, что «мозговое цунами», то есть конечная точка, после которой мозг окончательно погибает, можно остановить. Такой вывод они сделали на основе исследования девяти нереанимационных пациентов с чудовищными травмами головного мозга.
Прибегнув к технологиям нейромониторинга и использовав субдуральные электроды, а также интрапаренхимальные датчики, ученые пришли к предположению, что распространяющаяся волна деполяризации не представляет собой финальный процесс смерти мозга до тех пор, пока есть возможность восстановления кровоснабжения и подачи кислорода.
Для пациентов с высоким риском поражения или смерти мозга вследствие ишемического или любых других видов инсульта это открытие однажды может стать спасительным средством. Тем не менее ученые объясняют, что предстоит провести еще немало работы для того, чтобы врачи смогли воспользоваться разработанными на базе этого открытия подходящими методами терапии.
Понимание процессов, участвующих в распространении деполяризации, имеет основополагающее значение для разработки дополнительных стратегий и методов, направленных на продление выживаемости нервных клеток при нарушении перфузии (правильного кровоснабжения) мозга.
К сожалению, до сих пор распространены случаи недоверия к врачам, неоправданные подозрения в нежелании продолжать лечение, обвинения в халатном отношении к своим обязанностям. Многие по-прежнему думают, что при поверхностной оценке состояния пациента врач просто отключит аппарат ИВЛ, не убедившись в необратимости патологии. Вместе с тем, вникнув в алгоритмы диагностики, можно представить, насколько длителен и сложен путь к окончательному диагнозу.
Очень важной является причина разрушения мозга, без ее выяснения невозможна констатация смерти. Это может быть травма, геморрагический инсульт, водянка или глубокий отек мозга, несовместимое с жизнью отравление и другие не подлежащие сомнению состояния. Во всех случаях, когда есть хотя бы малейшие сомнения относительно причины смерти мозга, состояние человека считается коматозным и требуется продолжение реанимационных мероприятий.
Ежедневно в специализированных изданиях появляется хотя бы одна публикация о новых открытиях, сопровождающих процесс умирания. Так, ученые утверждают, что время смерти мозга можно зафиксировать на ЭЭГ как всплеск электрической активности, характерный для интенсивных процессов обучения. Другие ученые характеризуют такую активность, как запись биоэлектрических волн от разрушающихся нейронов. Однозначного ответа все еще нет.
Утешением всем живущим могут служить слова древнегреческого философа Эпикура о том, что мы никогда не встретимся со смертью: когда есть мы, смерти нет, а когда она приходит, то нет уже нас.
Многие функции человеческого организма после смерти продолжают функционировать в течение нескольких минут, часов или даже недель. Это звучит как фантастика, но это документально подтвержденный факт. Ногти и волосы растут в течение нескольких дней после смерти, клетки кожи также функционируют. Доказано, что и мозг продолжает некоторое время функционировать. Так сколько живет мозг после смерти человека?
Основными критериями смерти могут выступать такие признаки:
Но такие показатели не всегда могут говорить о наступлении смерти. В обязательном порядке проводят измерения зрачков, которые должны быть полностью расширены или иметь средний размер. Если зрачки узкие, то это может свидетельствовать о наличии процессов жизнедеятельности.
После этого врачи определяют симптомы остановки работы органа:
Также, проводится тест на наличие дыхания — насыщается газами кровь, контролируя их количество, после останавливают ИВЛ, и замеряют уровень углекислого газа в артериях. Результат считается положительным при показателе 60 мм рт. ст. и отсутствию дыхания. Если возобновляется дыхание, то легкие снова вентилируют и пытаются восстановить жизнедеятельность человека.
Еще один этап — наблюдение за человеком в течение 6 часов при первичном поражении мозга. Проверяют все параметры, наличие реакции, контролируют все изменения, которые могут появиться в случае наличия мозговой деятельности.
Проводимые исследования показали, что активность ЦНС при отсутствии сердцебиения для каждого отдельного человека длится по-разному. Поэтому точно сказать, сколько живет мозг после остановки сердца невозможно. Когда мгновенно прекращается подача кислорода, невозможно высчитать длительность клинической смерти, которая приводит к его отмиранию.
Больше всего страдают нейроны, которые начинают отмирать после 10 минут без подпитки. Но фактически, эти клетки могут работать и дальше. Были случаи, когда после реанимации уже отмершие участки снова начинали функционировать как раньше.
Повреждения органа вследствие отсутствия кислорода зависит от многих показаний. После качественной терапии некоторые повреждения могут компенсироваться или исчезнуть. Если он длительное время находился без кислорода, то последствиями могут выступать:
Клинические подтверждающие исследования
Кома — это полное отсутствие сознания. Согласно современным представлениям, она всегда сопровождается тотальной атонией мышечной системы. В коме пациент не реагирует на внешние раздражители, не ощущает болевых воздействий, изменений температуры окружающих предметов, прикосновений.
Стволовые рефлексы определяются всем без исключения больным при вероятной смерти головного мозга, при этом для верификации диагноза всегда учитывают следующие признаки:
Отсутствие окулоцефалических рефлексов определяют при поворачивании головы больного в стороны с приподнятыми веками: если глаза остаются неподвижными, то и рефлексов нет. Этот симптом не оценивается при травмах шейного отдела позвоночника.
проверка окулоцефалических рефлексов
связь окулоцефалических и окуловестибулярных рефлексов с жизнеспособностью ствола мозга
Одним из важнейших диагностических критериев смерти мозга считают невозможность самостоятельного дыхания (апноэ). Этот показатель является завершающим на этапе клинической оценки функционирования мозга и к его определению можно переходить только после проверки всех вышеперечисленных параметров.
Чтобы определить, способен больной дышать самостоятельно или нет, недопустимо просто отключить его от оборудования для ИВЛ, поскольку резкая гипоксия окажет пагубный эффект на уже страдающие мозг и миокард. Отключение от аппаратуры проводится на основании теста апноэтической оксигенации.
Апноэтический тест включает контроль газового состава крови (концентрация в ней кислорода и углекислоты), для чего в периферические артерии устанавливают катетер. До того, как отсоединить аппарат ИВЛ, на протяжении четверти часа проводится вентиляция легких в условиях нормального содержания СО2 и повышенного давления кислорода. После соблюдения этих двух правил аппарат ИВЛ отключается, а в трахею по интубационной трубке подается увлажненный 100%-ный кислород.
Если самостоятельное дыхание возможно, то нарастание уровня углекислого газа в крови приведет к активации стволовых нервных центров и появлению спонтанных дыхательных движений. Наличие даже минимального дыхания служит поводом к исключению смерти мозга и немедленному возвращению к искусственной вентиляции органов дыхания. Положительный результат пробы, то есть отсутствие дыхания, будет говорить о необратимой гибели стволовых структур головного мозга.
Всегда ли кома заканчивается смертью?
Кома – это резкое угнетение функций всех отделов мозга, отчаянная попытка выжить за счет изменения метаболизма. В процессы развития комы вовлекаются кора, подкорка и стволовые структуры.
Причин комы огромное количество: диабет, тяжелые болезни почек, обезвоживание и потеря электролитов, цирроз печени, токсический зоб, интоксикация внешними ядами, глубокое кислородное голодание, перегревание и другие грубые расстройства жизнедеятельности.
Врачи древности называли кому «сном разума», потому что в состоянии даже неглубокой и обратимой комы человек недоступен контакту, общение с ним невозможно. К счастью, современная медицина имеет много возможностей для лечения комы.
Можно ли отсрочить день смерти?
Буддизм и индуизм неразрывно связаны с реинкарнацией или воплощением души в новом теле. При этом выбор нового тела зависит от того, какой образ жизни вел человек в своем земном воплощении.
Христианство рассматривает день смерти как начало духовной жизни, небесное вознаграждение за праведность. Наличие загробной духовной жизни – лучшей, чем земная – наполняет жизнь верующего высоким смыслом.
На практике большую роль играет интуиция, позволяющая избежать смертельной опасности. Именно интуицией объясняются многочисленные случаи опозданий на самолеты и водные суда, терпящие впоследствии фатальные крушения. Люди слишком мало знают о своей природе для того, чтобы суметь объяснить, как и почему они уходят со смертельного места за секунды до трагедии.
Какие бывают роды смерти?
Медики выделяют 3 рода ненасильственной смерти:
Сердце – очень сложный орган, сравнение его с простым насосом некорректно. Помимо особым образом организованных клеток – кардиоцитов, образующих полости, – в нем есть автономная нервная система. Все это управляется головным и спинным мозгом, а также реагирует на содержащиеся в крови гормоны и электролиты. Сбой любого из компонентов может привести к внезапной остановке.
По сути, внезапная остановка сердца – это крах всех систем жизнеобеспечения. Кровь перестает переносить кислород и удалять продукты обмена, жизнь просто останавливается.
Любой человек, оказавшийся рядом, должен начать ручную Усилиями окружающих можно поддерживать жизнь до получаса. Этого времени достаточно для прибытия медиков, которые окажут специализированную помощь.
Споры и теории
Проводились многочисленные исследования, результатами которых стало заявление, что мозг человека после гибели тела продолжает функционировать в течение 4-6 минут. Многие ученые спорили относительно того, как человек видит и относится к собственной смерти и до сих пор не могут прийти к единому выводу.
Одни врачи считают, что разум индивидуума погибает сразу, другие — что он продолжает работать еще неопределенное время. Недавно проведенные тестирования показали, что после наступления смерти работа ЦНС не прекращается. Поэтому в состоянии клинической смерти человек может осознавать, что с ним случилось, ведь сознание продолжает функционировать.
Современная медицина достигла высокого уровня развития. Новые приборы могут годами поддерживать организм в рабочем состоянии (качать кровь и кислород). Поэтому возник резонный вопрос: сколько живет мозг после смерти, и что вообще можно считать смертью? Главным ее признаком является отмирание нейронов, что приводит к потере личности индивидуума.