как быстро умирает мозг в коме
Кома после черепно-мозговой травмы: последствия и сроки нахождения
Несмотря на достижения нейрохирургии и других областей медицины, кома после ЧМТ остается недостаточно изученным и непредсказуемым явлением. Хотя большинство травм головы проходят без таких тяжелых последствий, риск наступления коматоза все равно сохраняется, особенно это касается случаев, когда ЧМТ обусловлена попаданием в аварию и дополняется наличием других проблем со здоровьем.
Что такое кома: основные проявления и определение степени тяжести?
Кома – это не самостоятельно заболевание, это специфическое состояние человека между жизнью и смертью, вызванное нарушением кровообращения головного мозга или повреждением ЦНС.
При этом для состояния комы после ЧМТ характерны определенные признаки. В этот период:
Коматоз классифицируют в зависимости от степени тяжести. Существует отдельно понятие прекомы – при ней сохраняются рефлексы, частично сохраняется сознание (но оно становится спутанным). Выделяют следующие степени:
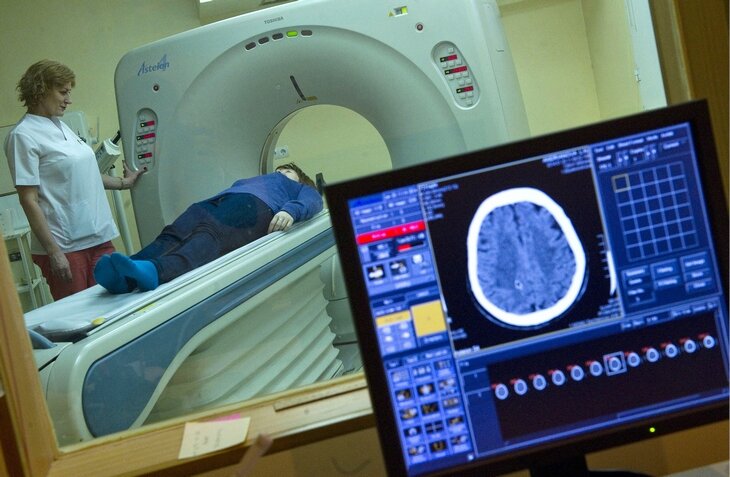
Глубина коматоза оценивается с помощью различных тестов (шкала Глазго), а также с применением инструментальной диагностики. Делаются КТ и МРТ, которые позволяют определить наличие гематом, сдавливающих участки мозга. Электрическая активность мозга оценивается с помощью ЭЭГ.
Сроки нахождения в состоянии комы
Родственники пациента хотят знать, как и когда происходит выход из состояния комы после ЧМТ. Но это событие все еще остается плохо предсказуемым. В коматозе человек может находиться от нескольких минут до десятилетий (последнее происходит редко, это единичные случаи, но они подробно описаны в медицинской литературе).
Считается, что в коматозе человек может находиться до четырех недель, а всё, что происходит после этого, описывается уже другими медицинскими терминами. Если организм начал восстанавливаться, то к человеку будут частично возвращаться рефлексы и функции. Одной из стадий восстановления является синдром «человека взаперти», когда тело не двигается, но сознание уже частично возвращается. Продолжительность любой из стадий сложно предсказать.
Как происходит выход из комы?
Еще один важный вопрос – как человек выходит из комы после ЧМТ и какие меры при этом могут быть приняты. Хорошие перспективы – при коматозе 1-й и 2-й степени. В этих случаях человек может относительно быстро восстановиться. При коматозе 3-й степени прогнозы будут менее благоприятными. Иногда для выхода из него пациенту необходимо хирургическое вмешательство, чтобы устранить причины сдавливания участков мозга. Но 4-я степень чаще всего становится летальной.
На всех этапах медики заботятся о поддержании функций организма. Пациенту дают препараты для нормализации функции почек и печени, для предотвращения тромбоза и мочеполовых инфекций. Одновременно назначается физиотерапия для поддержания тонуса мышц и нормального функционирования суставов.
Последствия коматоза
Черепно-мозговые травмы считаются наиболее опасными в силу своих последствий для нервной системы. Коматозное состояние только усугубляет ситуацию, поскольку часть клеток мозга отмирает, их функции должны взять на себя другие участки. Кроме того, последствия комы после черепно-мозговой травмы могут проявиться не сразу, а через некоторое время после выхода из этого состояния.
Все последствия можно разделить на несколько групп:
Большинство перечисленных последствий можно устранить после длительного реабилитационного периода. Но есть тяжелые осложнения, с которыми практически невозможно справиться, можно только улучшить качество жизни пациента – это хроническая цефалгия, развитие эпилепсии и т.д.
Реабилитационный курс: основные особенности
Еще сравнительно недавно возможности реабилитации после такого состояния были ограничены. В последние годы были открыты центры, в которых пациенты проходят восстановление после ЧМТ. Это – целый комплекс мероприятий. В нем участвуют:
Программы реабилитации разрабатываются с учетом состояния пациента. Проводится восстановление в специализированных центрах, которые сотрудничают с врачами узкой специализации. Например, эрготерапевты помогают пациентам восстановить навыки самообслуживания, вплоть до вождения автомобиля. Эти врачи проводят занятия и по развитию моторики. Кинезитерапевты работают над восстановлением работы опорно-двигательного аппарата, нормализацией координации движений. Действиями всех врачей руководит реабилитолог.
Обязательно проводятся занятия лечебной физкультурой, в том числе и на разработанных для этого тренажерах. Важную роль играет дыхательная гимнастика, поскольку легкие в коматозе страдают так же сильно, как мозг. Для восстановления мышечного тонуса рекомендуется плавание в бассейне, различные водные процедуры.
Мы внимательно и учитывая все осложнения состояния пациента, подбираем уникальную терапию, поэтому показываем высокоэффективные результаты. Индивидуальный подход к каждому нашему пациенту — отличительная черта центра “Эвексия” и трудящегося в нем персонала.
Оцените на сколько качественно и подробно описана информация
Кома: состояние между жизнью и смертью
Такое явление как кома известно еще с древних времен и до сих пор до конца не изучено. С греческого языка термин переводится как «глубокий сон». В реальности со сном кома имеет довольно мало общего, это опасное околосмертное состояние.
Современное медицинское сообщество рассматривает кому как защитную реакцию, которая проявляется в отключении сознания в ответ на критические сбои в работе организма. При длительном нахождении человека в бессознательном состоянии в теле начинают происходить необратимые изменения: снижается рефлекторная активность, затрудняется дыхание, нарушается кровообращение, происходят сбои практически во всех жизненно важных системах.
От чего наступает кома: основные причины
Считается, что впасть в коматозное состояние человек может вследствие нарушения циркуляции крови в коре полушарий головного мозга. Другой наиболее частой причиной становится токсическое повреждение клеток центральной нервной системы. Спровоцировать возникновение патологий могут различные заболевания или травмы:
В медицине существует и такое понятие как медикаментозная кома. В данном случае больного намеренно вводят в бессознательное состояние при помощи специальных препаратов. Прибегают к такому методу при сложных нейрохирургических манипуляциях, а также для остановки эпилептических припадков в особо тяжелых случаях.
Глубина комы
Существует распространенное мнение, что в кому человек всегда впадает внезапно. Однако это далеко не так. В некоторых случаях она может развиваться даже в течение нескольких дней.
Коматозные состояния разделяют по степени их глубины. Принято выделять несколько стадий:
Последняя стадия коматозного состояния с большой вероятностью может привести к смерти. Однако медицинская практика знает случаи, когда даже самых тяжелых пациентов удавалось вернуть в сознание с частичным или практически полным восстановлением когнитивных функций.
Роль общения с человеком, находящимся в коме
Единого мнения о пользе общения с человеком в коме нет. Тем не менее, у ученых есть основания полагать, что в некоторой мере подсознание пациентов сохраняет способность воспринимать внешние сигналы.
Сами больные, которым посчастливилось выйти из коматозного состояния, рассказывают о том, что их ощущения были близки к погружению в сон. Никто из опрошенных не смог с точностью рассказать о том, что происходило в момент нахождения без сознания.
Несмотря на то, что польза общения с пациентами в коме не доказана, члены семьи и знакомые часто проявляют желание поддерживать связь со своими близкими. В этом случае рекомендации следующие:
Как проходит реабилитация после комы?
Вывести пациента из комы – задача зачастую не из легких. Однако врачи прикладывают все усилия, чтобы сознание восстановилось, и человек смог вернуться к полноценной жизни. Для этого применяются различные схемы медикаментозной терапии. В случае благоприятного исхода проводится последующая реабилитация.
Основная задача на данном этапе: сформировать у пациента настрой на полное выздоровление и возвращение к прежней жизни. Зачастую коматозное состояние и последующее лечение становятся для человека нелегким опытом, и ему требуется помощь специалистов. Обратиться за поддержкой следует в профильные реабилитационные центры.
В Беларуси в 2004 году был сформирован центр медицинской реабилитации на базе Республиканской клинической больницы в деревне Аксаковщине Минского района. Получить помощь все нуждающиеся здесь могут бесплатно.
Современный уровень медицины позволяет поддерживать жизнь человека даже в том случае, если важнейшие системы начинают постепенно отказывать. Для этого используют аппараты жизнеобеспечения. Они снабжают пациента достаточным уровнем кислорода, поддерживают стабильную сердечную деятельность. Питание в таких случаях вводят внутривенно.
Смерть пациента в коме происходит, если нарушается кровоснабжение клеток головного мозга, что приводит к необратимым последствиям. Выявить патологические процессы позволяют магнитно-резонансная и компьютерная томография. Активность мозга и его ответ на внешнее воздействие исследуют при помощи электроэнцефалограммы. Прекращение кровоснабжение тканей выявляет контрастное исследование кровеносных сосудов.
Проведенные исследования позволяют установить общую клиническую картину. Если полученные данные неблагоприятны, по согласованию с родственниками, больного отключают от аппаратов и фиксируют наступление смерти.
Смерть мозга. Хроническое вегетативное состояние
Смерть мозга
А. Определение
1. Медицинское определение. Общепринятый критерий смерти — остановка кровообращения. Однако в настоящее время этот критерий пересматривается, так как дыхание и кровообращение могут искусственно поддерживаться даже при необратимом повреждении головного мозга.
2) Опухоли мозга, черепно-мозговые травмы или инсульты тоже вызывают необратимое повреждение мозга, при котором можно искусственно поддерживать функции других органов.
б. Патологоанатомическая картина смерти мозга характеризуется обширным некрозом и отеком мозга без воспалительной реакции. Нередко наблюдается височно-тенториальное или мозжечковое вклинение. Отек мозга приводит к повышению ВЧД и прекращению мозгового кровотока.
в. Распознавание смерти мозга приобретает особое значение в связи с возможностью получения донорских органов для трансплантации. Кроме того, быстрое выявление смерти мозга целесообразно в связи с высокой стоимостью искусственного поддержания жизни.
Б. Критерии смерти мозга
1. Критерии смерти мозга неприменимы в следующих ситуациях:
а. Ранее, чем приняты все возможные меры по диагностике и лечению основного заболевания.
б. При подозрении на интоксикацию препаратами, угнетающими ЦНС.
2) В большинстве случаев неосложненной интоксикации препаратами, угнетающими ЦНС, проявления, сходные с признаками смерти мозга, сохраняются не более 36 ч. Тщательное неврологическое обследование выявляет постепенное восстановление рефлексов — сначала зрачковых реакций, затем вестибулоокулярных (в частности, появляется положительная проба кукольных глаз), роговичного и других рефлексов. В некоторых случаях лекарственной интоксикации на ЭЭГ может регистрироваться изоэлектрическая линия, однако чаще выявляются быстрые волны на фоне генерализованной медленной активности.
3) Диагноз смерти мозга недопустим в случаях эндогенной интоксикации, обусловленной почечной или печеночной недостаточностью или иными нарушениями.
4) При применении миорелаксантов стволовые рефлексы могут отсутствовать, но сохраняются электрическая активность мозга и мозговой кровоток.
в. При гипотермии ниже 32°C (гипотермия может возникать при смерти мозга, но такая гипотермия является вторичной, и температура обычно выше 32°C).
г. При кардиогенном шоке (критерии смерти мозга применимы лишь в том случае, когда систолическое давление превышает 90 мм рт. ст.).
2. Стандартные критерии
Критерии смерти мозга разрабатываются с учетом местного законодательства, и в разных медицинских центрах они несколько отличаются друг от друга. В то же время все они основываются на общих принципах, представленных в табл. 7.1. Диагноз смерти мозга ставят лишь в том случае, когда имеются анамнестические и объективные доказательства необратимого структурного повреждения головного мозга. Основными критериями служат признаки, свидетельствующие о прекращении функционирования нервной системы выше спинального уровня.
3. Длительность наблюдения
4. Рефлексы
а. При смерти мозга зрачки обычно расширены, но могут быть и средней величины. Важнейшими признаками смерти мозга служат отсутствие зрачковых реакций, роговичного рефлекса и вестибулоокулярных рефлексов (в частности, отрицательна проба кукольных глаз). Должны отсутствовать также глоточный, кашлевой и дыхательные рефлексы.
б. Рефлексы спинного мозга сохраняются у 2/3 больных с ангиографически доказанной смертью мозга и не исключают этот диагноз. Сухожильные рефлексы чаще отсутствуют, но иногда бывают сохранены. Рефлекторную активность спинного мозга необходимо отличать от децеребрационной или декортикационной ригидности, которая исключает диагноз смерти мозга.
в. Наличие рефлекторных реакций и тонуса мышц (за исключением лицевых) не противоречит диагнозу смерти мозга. Спонтанные движения могут возникать и после смерти мозга, однако они не бывают целенаправленными или достаточно сложными — чаще всего наблюдаются простые хаотичные подергивания конечностей.
г. Наличие хоботкового, нижнечелюстного, брюшных и подошвенных рефлексов не может служить доказательством жизнеспособности головного мозга.
5. ЭЭГ
а. ЭЭГ — важный, но не обязательный метод диагностики смерти мозга. После появления на ЭЭГ изоэлектрической линии необратимая остановка кровообращения обычно наступает (в отсутствие лекарственной интоксикации) в пределах 12–24 ч.
б. В связи с необходимостью использовать большое усиление одновременно с ЭЭГ регистрируют двигательную активность и ЭКГ, чтобы не принять артефакты, связанные с движениями или сердечной деятельностью, за электрическую активность мозга. Электрод для регистрации мышечных сокращений накладывают на правую руку. Исследование сначала проводят при стандартном, а затем при двойном усилении. Длительность регистрации не должна быть меньше 30 мин. Появление активности на ЭЭГ в ответ на болевое или иное раздражение исключает диагноз смерти мозга.
в. Диагноз смерти мозга исключается при выявлении любой электрической активности мозга.
6. Отсутствие мозгового кровотока. Стойкое отсутствие мозгового кровотока, выявленное методом изотопной ангиографии, — патогномоничный критерий смерти мозга. Однако обычно бывает достаточно клинического наблюдения и ЭЭГ, и необходимость в ангиографии возникает редко. При офтальмоскопии в венах сетчатки могут выявляться агрегаты эритроцитов, что указывает на прекращение мозгового кровотока.
6. Врачебная ответственность
Констатация смерти психологически тяжела как для врача, так и для родственников, особенно если у больного сохраняются внешние признаки жизни.
а. После установления диагноза следует подробно объяснить родственникам его суть. Во избежание конфликтных ситуаций и недоразумений, прежде чем прекращать лечебные мероприятия и ставить вопрос о взятии донорских органов, необходимо удостовериться, что родственники не сомневаются в смерти больного.
б. В истории болезни необходимо подробно отразить процесс принятия решения и зафиксировать симптомы смерти мозга. Согласие с диагнозом смерти мозга должны отметить в протоколе два врача, не являющиеся сотрудниками отделения трансплантации.
В. Резюме
1. Диагноз смерти мозга устанавливается врачом на основании совокупности клинических признаков, свидетельствующих о прекращении функционирования головного мозга.
2. Диагноз должен быть по возможности подтвержден данными ЭЭГ.
3. Отсутствие мозгового кровотока на ангиографии подтверждает диагноз, однако необходимость в этом исследовании, как правило, не возникает.
4. Лечебные мероприятия прекращают только после констатации смерти мозга и оформления соответствующей записи.
5. Исключительно важное значение имеет беседа с родственниками.
II. Хроническое вегетативное состояние
А. Общие сведения
При тяжелом повреждении головного мозга с постоянным отсутствием сознания, но без признаков смерти мозга необходима особая тактика. Некоторые такие больные постоянно пребывают в коме. Иногда же восстанавливается цикл сна и бодрствования, но, хотя больные периодически открывают глаза, они не осознают окружающую обстановку и не реагируют на обращенную к ним речь. В последнем случае говорят о вегетативном состоянии. Если вегетативное состояние сохраняется более месяца, то его обозначают как хроническое. Такое состояние отличается от длительной комы целым рядом признаков, однако тактика в обоих случаях примерно одинакова.
Б. Диагностика
1. Критерии хронического вегетативного состояния
а. Обширное повреждение головного мозга любой этиологии по данным анамнеза.
б. Данные КТ или МРТ, указывающие на обширное повреждение головного мозга.
в. Отсутствие воздействия психотропных или токсических веществ, а также соматических заболеваний, способных вызвать угнетение сознания.
г. Чередование периодов кажущегося бодрствования и сна.
д. Отсутствие осознания обстановки и собственной личности.
е. Невозможность установить контакт.
ж. Отсутствие иной двигательной активности, кроме реакций на раздражение или случайных движений.
з. Самостоятельные дыхание и сердечная деятельность, стабильноеАД.
и. Продолжительность состояния не менее 1 мес.
2. Хроническое вегетативное состояние может быть следствием травмы, остановки кровообращения, лекарственной интоксикации или являться конечной стадией хронического дегенеративного заболевания мозга.
3. Только тщательное неврологическое обследование, выполненное квалифицированным специалистом, позволяет установить, сохранились ли у больного осознание окружающего и способность реагировать не только на простом рефлекторном уровне.
4. КТ используют для установления факта повреждения мозга и его причины. Если данных КТ недостаточно, применяют ангиографию или другие методы.
5. Чтобы удостовериться в отсутствии улучшения, необходимо длительное наблюдение — по крайней мере, в течение месяца (у детей — дольше) с периодическим проведением полного неврологического обследования.
6. Вопрос о хроническом вегетативном состоянии рассматривают только после того, как устранены лекарственные или токсические воздействия. Диагноз хронического вегетативного состояния нельзя ставить при остром заболевании или воздействии веществ, угнетающих сознание.
В. Прогноз
1. Патологоанатомическая картина обычно характеризуется деструкцией коры, лимбических структур и базальных ядер при сохранности ствола мозга.
2. При нетравматической коме невозможно предсказать вероятность хронического вегетативного состояния. Однако есть несколько признаков, которые позволяют уже на ранней стадии предположить неблагоприятный исход.
а. Отсутствие двигательных реакций при поступлении.
б. Отсутствие нормальных двигательных реакций в течение первых суток наблюдения.
в. Неадекватные двигательные реакции в первые трое суток, несмотря на кажущееся пробуждение уже в первые сутки.
г. Сохранение плавающих движений глаз к концу первой недели.
д. Сохранение коматозного состояния к концу первой недели.
е. Вегетативное состояние к концу первой недели.
3. При прочих равных условиях шансы на восстановление при черепно-мозговой травме несколько выше, чем при гипоксически-ишемическом поражении.
4. Восстановление при хроническом вегетативном состоянии наблюдается крайне редко. Большинство больных умирают от сопутствующих заболеваний. Высшие психические и социальные функции не восстанавливаются практически никогда.
Г. Ведение
1. Искусственное питание необязательно, поскольку больные не ощущают ни голода, ни насыщения. Решение этого вопроса должно быть согласовано с родственниками.
2. Регулирование мочеиспускания и дефекации необходимо для облегчения ухода за больным. Обычно устанавливают мочевой катетер.
3. При хроническом вегетативном состоянии не обязательно лечить инфекционные осложнения, почечную недостаточность, сердечную недостаточность и т. п.; больных также не следует переводить на ИВЛ.
4. Уровень оказания помощи определяется медицинскими возможностями, волей больного (если она известна) и пожеланиями родственников. При малейшем сомнении в наличии хронического вегетативного состояния необходима активная терапия до уточнения диагноза. Если родственники настаивают на активном лечении, врач обязан его проводить, пока не будут исчерпаны все возможности.
5. Если врачебный или средний медицинский персонал не соглашается выполнять требования родственников, то его следует сменить или перевести больного в другое отделение. Конфликт родственников с медицинским персоналом может быть разрешен судом.
6. Для обсуждения плана ведения целесообразно привлекать лишь одного из родственников, который далее может обсудить эти вопросы с другими членами семьи. Регулярные встречи родственников и персонала способствуют выработке согласованного плана действий.
Фото: M24.ru/Михаил Сипко
После остановки дыхания и сердечной деятельности человек умирает не сразу. Практически мгновенно отключается сознание, потому что мозг не получает кислорода и наступает его кислородное голодание. Но тем не менее в короткий период времени, от трех до шести минут, его еще можно спасти. Примерно через три минуты после остановки дыхания начинается гибель клеток в коре головного мозга, так называемая декортикация. Кора головного мозга отвечает за высшую нервную деятельность и после декортикации реанимационные мероприятия хоть и могут пройти успешно, но человек может быть обречен на вегетативное существование.
Фото: ТАСС/Сергей Бобылев
Еще через несколько минут начинают гибнуть клетки других отделов головного мозга – в таламусе, гиппокампе, больших полушариях мозга. Состояние, при котором все отделы головного мозга лишились работоспособных нейронов, называется децеребрацией и фактически соответствует понятию биологической смерти. То есть оживление людей после децеребрации в принципе возможно, но человек будет обречен до конца жизни долго находиться на искусственной вентиляции легких и других поддерживающих существование процедурах.
Дело в том, что витальные (жизненно важные – M24.ru) центры располагаются в продолговатом мозгу, который регулирует дыхание, сердцебиение, сердечно-сосудистый тонус, а также безусловные рефлексы вроде чихания. При кислородном голодании продолговатый мозг, фактически являющийся продолжением спинного, гибнет одним из последних отделов мозга. Однако несмотря на то, что витальные центры могут быть не повреждены, к тому моменту уже наступит декортикация, делающая невозможной возвращение к нормальной жизни.
В настоящее время разработаны методы, которые позволяют увеличить продолжительность клинической смерти до двух часов. Такой эффект достигается при помощи гипотермии, то есть искусственного охлаждения организма.
Фото: ТАСС/Владимир Смирнов
Впрочем, существует несколько признаков биологической смерти, которые появляются уже через 10–15 минут после гибели мозга. Сначала появляется симптом Белоглазова (при надавливании на глазное яблоко зрачок становится похож на кошачий), а затем высыхает роговица глаз. При наличии этих симптомов реанимацию не проводят.
Сколько людей благополучно переживают клиническую смерть
Может показаться, что большинство людей, оказывающихся в состоянии клинической смерти, благополучно из нее выходят. Однако это не так, лишь три-четыре процента пациентов удается реанимировать, после чего они возвращаются к нормальной жизни и не страдают какими-либо нарушениями психики или утратой функций организма.
Еще шесть-семь процентов пациентов, будучи реанимированными, тем не менее не восстанавливаются до конца, страдают различными поражениями головного мозга. Подавляющее большинство пациентов погибает.
«Специальный репортаж»: За гранью
Второй причиной остается характер поражений организма при клинической смерти. Если речь идет о массивной кровопотере, реанимационные мероприятия практически всегда оказываются безуспешными. То же самое касается и критического поражения миокарда при инфаркте.
Таким образом, повысить выживаемость при клинической смерти можно в основном за счет оснащения дефибрилляторами мест скопления людей, а также организацией летучих бригад скорой в труднодоступных районах.
Фото: M24.ru/Михаил Сипко
Именно эта особенность клинической смерти, ее способность вызывать яркие образы, до сих пор служит предметом многочисленных споров. С чисто научной точки зрения происходящее описывается довольно просто: возникает гипоксия мозга, что ведет к галлюцинациям при фактическом отсутствии сознания. Какие именно образы возникают у человека в этом состоянии – вопрос строго индивидуальный. Механизм возникновения галлюцинаций пока окончательно не выяснен.
Тем не менее далеко не все люди испытывали райское блаженство при клинической смерти.
В целом исследования показали, что в момент человеческой смерти организм незначительно теряет в весе (буквально несколько граммов). Приверженцы религий поспешили заверить человечество в том, что в этот момент от человеческого тела отделяется душа. Однако научный подход гласит, что вес человеческого тела изменяется из-за происходящих в момент смерти в мозгу химических процессов.
Тем более, люди склонны называть клинической смертью совсем другие состояния. Возможно, люди, которые якобы перенесли ее, на самом деле не умирали, у них просто было синкопальное состояние, то есть обморок.
Так или иначе, феномен переживаний при клинической смерти заслуживает тщательного изучения. И ученым приходится довольно трудно, ведь помимо того, что необходимо установить, какие именно химические процессы в мозгу приводят к появлению тех или иных галлюцинаций, необходимо еще и отличать правду от выдумки.