как делают облучение при онкологии головного мозга
Как делают облучение при онкологии головного мозга
Лучевая терапия — лечение заболеваний с использованием ионизирующего излучения. Как правило, применяется при злокачественных заболеваниях, а также при некоторых доброкачественных (например, при макроаденомах гипофиза). В большинстве случаев лучевая терапия опухолей головного мозга проводится в послеоперационном периоде, методом внешнего облучения рентгеновскими лучами. Также используется ряд других методов, таких как интаоперационная лучевая терапия, корпускулярная и брахитерапия. Значение лучевой терапии во многом зависит от радиочувствительности опухоли.
Возможно лечение (например, при медуллобластомах, герминоклеточных опухолях) или продление жизни (например, при глиомах). Цель заключается в обеспечении максимальной или лечебной дозы для опухоли и минимизации повреждения нормальной ткани.
а) Механизм действия. Лучевая терапия проводится избирательно путем концентрации высокой дозы излучения в области опухоли, при этом учитываются различия в резистентности нормальных и раковых тканей. Облучение повреждает ДНК, которая в свою очередь может восстановиться или привести к гибели клеток с помощью различных механизмов. Осознанное управление молекулярными последствиями облучения приводят к ощутимому улучшению результатов.
Чтобы воспользоваться разницей в восстановлении и кинетическом росте в ответ на облучение, суммарная доза делится на малые дозы или «фракции». В принципе при большем количестве фракций можно достигнуть большего эффекта. Таким образом, радикальное лечение сводится к 30 или более фракциям, в то время как паллиативное лечение включает значительно меньше.
б) Стандартное базовое оснащение. Облучение центральной нервной системы (ЦНС) должно выполняться на линейном ускорителе с энергией 4-6 MV. Он должен иметь возможность для структурирования луча и модуляции интенсивности лучевой терапии (МИЛТ). Должны быть доступны современные средства планирования лучевой терапии, основанные на КТ с модулем имитации и проверки луча.
В основном лучевая терапия проводится в размере одной фракции в 1,8-2,0 Гр в день, пять дней в неделю. Для быстро растущих опухолей большее теоретическое преимущество дает ускоренная терапия (больше, чем одна фракция в день). Кроме того, лучевая нагрузка в низких дозах позволяет дать более высокую суммарную дозу с меньшим воздействием на неизмененные ткани (гиперфракционированая лучевая терапия) с лучшим воздействием на опухоль. Это может быть эффективно при некоторых опухолях у детей. У взрослых не было выявлено преимуществ ни ускоренного, ни гиперфракционированого облучения.
в) Новейшие разработки:
1. Конформная лучевая терапия. Конформная лучевая терапия подразумевает формирование пучка по размеру и контуру опухоли. Это достигается с помощью (микро) многолепесткового коллиматора или блоков литого свинца.
2. Модуляции интенсивности лучевой терапии. Обычно интенсивность дозы облучения по ходу пучка одинакова. При использовании нескольких пучков с неоднородными (с модуляцией интенсивности) профилями можно сформировать единую дозу в очень сложной (даже вогнутой) области. Это имеет свои преимущества при работе рядом с чувствительными или жизненно важными структурами или когда желательно неоднородное распределение дозы.
3. Стереотаксическая радиохирургия/лучевая терапия. Стереотаксис в лучевой терапии означает лечение поражений, локализованных по отношению к внешней системе координат. При адекватной фиксации пациента стереотаксическое излучение может быть доставлено с точностью менее чем 1 мм. Используя эту методику, можно вывести жизненно важные структуры из пучка. Стереотаксическая радиохирургия (СРХ) подразумевает однократное применение абляционной дозы радиации.
4. Чувствительность к облучению. Было опробовано множество веществ, которые теоретически должны повышать чувствительность опухолевой ткани к излучению. К ним относятся сенсибилизаторы, действующие на субклеточном уровне, такие как IUdR и мизонидазол. Ни один из них не оказался эффективным.
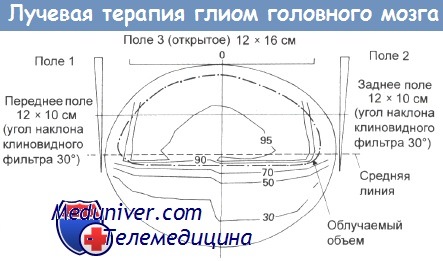
Трехпольное облучение всего полушария мозга. Облучаемый объем показан пунктирной линией.
г) Стандартные подходы к лучевой терапии:
1. Глиомы высокой степени злокачественности. Лучевая терапия увеличивает выживаемость пациентов с недавно диагностированной глиомой высокой степени злокачественности (ГВСЗ). Для оптимизации лечения таких больных учитываются такие прогностические факторы, как возраст, общее состояние, точное гистологическое заключение и, в меньшей степени, размер опухоли и резектабельность. Пациенты с большими шансами на эффективность терапии должны проходить максимальное облучение, в то время как при плохом прогнозе можно дать короткий курс лучевой терапии или вообще его не проводить.
Лечение должно быть проведено сразу же после операции. Высокие дозы излучения локализуют в области резекции с добавлением около 2 см от ее края. Облучение большого объема мозга без необходимости больше не считается необходимой. Резекция опухоли может улучшить устойчивость к радиации и снизить потребность в стероидах, которые часто приходится назначать при лучевой терапии.
Максимальное стандартное лечение составляет 56-66 Гр в течение 5-7 недель. Нет подтверждения, что увеличение интенсивности лечения с помощью интерстициальной лучевой терапии, стереотаксической радиохирургии или с помощью альтернативных схем фракционирования улучшает результаты.
Пациентам с неблагоприятным прогнозом может быть предложен короткий курс облучения (например, 30 Гр за шесть фракций).
Было установлено, что прием темозоломида во время и после лучевой терапии улучшает выживаемость у пациентов с глиобластомой. В этом исследовании двухлетняя выживаемость увеличилась с 10 до 26% с улучшением «времени до прогрессирования» без ущерба для качества жизни. У пациентов с хорошим статусом, перенесших удаление опухоли, лучевая терапия наиболее эффективна. Этот сопутствующий/адъювантный режим сейчас принят в качестве стандарта лечения пациентов с глиобластомой во многих странах.
2. Астроцитомы низкой степени злокачественности. По общему опыту, лечение может вызвать регресс глиом низкой степени злокачественности и улучшить клиническое состояние. Тем не менее, ее роль менее ясна, чем при ГВСЗ. По данным крупномасштабного исследования EORTC и RTOG было установлено, что лучевая терапия не улучшает выживание, но увеличивает время до прогрессирования опухоли. Средняя доза (45 Гр) является столь же эффективной, как и более высокие дозы (60 Гр). Кроме того, выяснилось, что факторы риска являются прогностическими для пациентов, способных выиграть от такого лечения.
Пациенты с хорошим прогностическим показателем (удовлетворительное состояние, возраст 125 I) и применялась при глиомах высокой степени злокачественности при рецидиве или первичном лечении. Однако результаты не подтвердили эффективность брахитерапии. Импланты также применялись для лечения глиом низкой степени злокачественности, а иридиевая проволока в качестве паллиативного средства при глиобластоме.
Успех методики заключается в селективном накоплении 10 В в опухоли при использовании меченых соединений бора, таких как 10 B-BSA. Пучок низкоэнергетических нейтронов с высокой линейной энергетической передачей (LET) обладает малым рассеиванием около опухоли. Это метод изучается в нескольких центрах мира.
ж) Будущее лучевой терапии ЦНС. Лучевая терапия — один из основных методов лечения у больных с различными опухолями ЦНС, особенно злокачественными. Это положение будет сохраняться и в обозримом будущем. Тем не менее, мы приближаемся к пределу, за которым технические улучшения доставки излучения дают небольшие дополнительные преимущества. Перспектива совершенствования методов возникнет на основе нашего лучшего понимания механизмов контролирования клеточного цикла и реагирования на радиационное облучение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Новейшие методики лечения опухолей любой локализации
Амбулаторное или стационарное лечение
Без проколов и разрезов
Заведующий отдела лучевой терапии, врач радиолог, д.м.н., профессор, главный радиолог Минздрава России Евгений Витальевич Хмелевский
Записаться к врачу
Оставьте заявку и ожидайте консультацию нашего специалиста
Лучевая терапия – это один из наиболее эффективных и востребованных методов лечения в онкологии. Он необходим не менее 60 процентам онкологических пациентов на разных этапах лечения. Современная лучевая терапия в ФГБУ «НМИЦ радиологии» и его филиалах отличается использованием самых последних достижений и методик лечения.
Когда применяется лучевая терапия?
Лучевая терапия в онкологии играет важную роль. Наравне с хирургическим и лекарственным методами лечения, лучевая терапия позволяет добиться при некоторых заболеваниях полного излечения, например, при лимфогранулематозе, раке кожи, раке предстательной железы, раке шейки матки, некоторых опухолях головы и шеи. Возможно, как применение лучевой терапии после операции по удалению опухоли, так и облучение до оперативного вмешательства. Многое зависит от расположения и типа новообразования. При ряде заболеваний лучевая терапия и химиотерапия дополняют хирургическое лечение. Например, при злокачественных опухолях лёгкого, раке мочевого пузыря и многих других заболеваний. Лучевая терапия рака молочной железы, прямой кишки также является важным компонентом комбинированного или комплексного лечения.
При ряде заболеваний лучевая терапия избавляет больного от мучительных симптомов заболевания. Например, при раке лёгкого лучевая терапия позволяет избавиться от боли, кровохарканья, затрудненного дыхания. Лучевой метод используется и в лечении многих неопухолевых заболеваний. Сегодня этот вид лечения часто используется для лечения пяточных шпор, некоторых воспалительных заболеваний, при которых традиционные методы лечения оказываются неэффективными.
Методы, виды, оборудование
Существующие способы облучения пациента можно разделить на две основные группы: дистанционное и контактное.
| При дистанционном (наружном) облучении источник излучения находится на расстоянии от больного; |
| При контактном облучении источники излучения размещаются либо в полости органа, либо внутри опухолевой ткани (соответственно внутриполостная и внутритканевая лучевая терапия). |
| Сочетание двух методов лечения лучевой терапией принято называть сочетанной лучевой терапией. |
| При конформной лучевой терапии форма облучаемого объёма максимально приближена к форме опухоли. Здоровые ткани при этом почти не повреждаются. |
| Повышение температуры внутри опухоли повышает эффективность лечения и улучшает его результаты. |
| В ходе брахитерапии источник излучения помещается непосредственно вглубь опухоли и мощно воздействует на неё изнутри. |
| Основными источниками дистанционного облучения служат ускорители электронов, гамма-терапевтические или рентгенотерапевтические установки различной конструкции или, которые дают тормозное или фотонное излучение с энергией от 4 до 20 МэВ и электроны разной энергии, которую подбирают в зависимости от глубины залегания опухоли. Также применяют генераторы нейтронов, ускорители протонов и других ядерных частиц. В настоящее время активно используют установки «гамма-нож» и «кибер-нож». Наибольшее распространение такая лучевая терапия получила в области лечения опухолей мозга. |
О системе «КИБЕРНОЖ»
Что это?
«КиберНож» – новейший радиотерапевтический ускорительный комплекс, который позволяет воздействовать на патологические образования (злокачественные опухоли и их метастазы, доброкачественные опухоли, анатомические дефекты сосудистой системы, т.е. артерио-венозные мальформации и т.д.). Аппарат управляется мощной компьютерной системой, что позволяет с микроскопической точностью фокусировать пучок излучения в любой части человеческого тела. Благодаря современному программному обеспечению, система позволяет подводить необходимые дозы облучения к патологическому очагу, не повреждая окружающие здоровые ткани и жизненно важные органы, даже на расстоянии 1 мм от мишени.
Что лечит КИБЕРНОЖ?
Данная процедура применима для доброкачественных и злокачественных образований любой локализации. В ряде случаев возможно одновременное облучение нескольких патологических очагов.
ЗАБОЛЕВАНИЯ, КОТОРЫЕ МОЖНО ЛЕЧИТЬ ЛУЧЕВОЙ ТЕРАПИЕЙ И КИБЕРНОЖОМ:
Ключевые преимущества
Процесс подготовки и лечения
Подготовка к лечению
Лучевая терапия всегда начинается с планирования. Для этого выполняется ряд исследований (рентгенография, УЗИ, компьютерная томография, магнитно-резонансная томография и др.), при которых определяется точное месторасположение новообразования. Врач-радиолог до начала лучевого лечения внимательно изучает историю заболевания, результаты проведенного обследования, осматривает пациента. На основании имеющихся данных врач принимает решение о способе лечения больного и обязательно рассказывает пациенту о планируемом лечении, риске возникновения побочных эффектов и мерах по их профилактике. Ионизирующее излучение является небезопасным для здоровых тканей. Поэтому облучение проводится за несколько сеансов. Количество сеансов определяет врач-радиолог.
Во время сеанса лучевой терапии пациент не испытывает боли и каких-либо других ощущений. Облучение проходит в специально оборудованном помещении. Медицинская сестра помогает больному занять положение, которое было выбрано во время планирования (разметки). С помощью специальных блоков защищают от облучения здоровые органы и ткани. После этого начинается сеанс, который длится от одной до нескольких минут. Врач и медицинская сестра наблюдают за процедурой из кабинета, расположенного рядом с помещением, где проводится облучение.
Как правило, курс дистанционной лучевой терапии длится от 4 до 7 недель (без учета возможных перерывов в лечении). Внутриполостное (и внутритканевое) облучение занимает меньше времени. Существует методика, при которой за один сеанс дают большую дозу, при этом общая доза за курс меньше (при равном эффекте). В таких случаях облучение проводится в течение 3-5 дней. Иногда курс лучевой терапии можно провести амбулаторно, без госпитализации и круглосуточного пребывания в больнице.
Консультация врача онколога-радиотерапевта
Топометрия на аппарате КТ для выбора мишени воздействия
Компьютерное моделирование облучения с учетом окружающих здоровых тканей и органов
Реализация сеанса (сеансов) облучения
Для пациентов
Часто задаваемые вопросы
Новообразование, как правило, должно иметь размеры до 4-5 см. При наличии метастаза должен быть контроль над первичным очагом, первичная опухоль, за некоторыми исключениями, должна быть верифицирована гистологически, общее состояние пациента должно позволять ему спокойно лежать в процессе сеанса облучения, процесс онкозаболевания не должен быть диссеминированным.
Для того, чтобы в короткие сроки принять взвешенное решение о возможности лечения на системе КиберНож мы просим предоставить:
1. Краткие сведения о настоящем состоянии пациента и его основных жалобах.
2. Диагноз, если он уже установлен.
3. Данные проведенного ранее обследования, подтверждающие или предполагающие наличие указанного диагноза.
4. Данные о проведенном ранее лечении (операция, лучевая или химиотерапия).
5. Гистологическое заключение, если верификация была выполнена.
6. Данные МРТ и/или КТ в DICOM-формате (предлагается разместить на файлообменнике выбранном по Вашему усмотрению с предоставлением доступа к информации).
7. Сформулировать цель обращения.
Для выполнения лечения госпитализации не требуется. Лечение выполняется в амбулаторном порядке и более того, пациент сразу после лечения может вернуться к выполнению своих трудовых обязанностей и полноценной семейной жизни.
Обычно курс лучевой терапии КиберНожом занимает от 1 до 5 сеансов, каждый из которых длится в среднем от 30 до 120 минут.
Стоимость лечения составляет от 150 тыс. руб. до 350 тыс. руб. в зависимости от конкретного случая.
Лечение значительной части различных заболеваний подлежащих воздействию на КиберНоже, можно провести по ВМП (квоте).
Побочные явления
При проведении и после лучевой терапии могут наблюдаться побочные эффекты в виде лучевых реакций и повреждения тканей, находящихся рядом с опухолью. Лучевыми реакциями называют временные, обычно самостоятельно проходящие функциональные изменения в тканях, окружающих опухоль. Степень выраженности побочных эффектов лучевой терапии зависит от локализации облучаемой опухоли, её размеров, методики облучения, общего состояния пациента (наличия или отсутствия сопутствующих заболеваний). Лучевые реакции могут быть общими и местными. Общая лучевая реакция – это реакция всего организма больного на лечение, проявляющаяся: ухудшением общего состояния (кратковременным повышением температуры тела, слабостью, головокружением); нарушением функции желудочно-кишечного тракта (снижением аппетита, тошнотой, рвотой, диарей); нарушением сердечно-сосудистой системы (тахикардией, болями за грудиной); гемопоэтическими нарушениями (лейкопенией, нейтропенией, лимфопенией и др.).
Общие лучевые реакции возникают, как правило, при облучении больших объёмов тканей и имеют обратимый характер (прекращаются по окончании лечения). Например, при проведение лучевой терапии рака простаты может спровоцировать воспаление мочевого пузыря и прямой кишки.
• При дистанционной лучевой терапии в проекции поля облучения часто возникает сухость кожи, шелушение, зуд, краснота, появление мелких пузырьков. Для предупреждения и лечения такой реакции используют мази (по рекомендации врача-радиолога), аэрозоль «Пантенол», кремы и лосьоны для ухода за детской кожей. Кожа после облучения теряет устойчивость к механическим воздействиям и требует к себе бережного и щадящего отношения.
• При лучевой терапии опухолей головы и шеи может отмечаться выпадение волос, нарушение слуха, ощущение тяжести в голове.
• При лучевой терапии опухолей лица и шеи, например, при раке гортани, может отмечаться сухость во рту, першение в горле, боли при глотании, осиплость голоса, снижение и потеря аппетита. В этот период полезна пища, приготовленная на пару, а также варенная, протертая или измельченная пища. Питание при лучевой терапии должно быть частым, небольшими порциями. Рекомендуется употреблять больше жидкости (кисели, фруктовые компоты, отвар шиповника, не кислый клюквенный морс). Для уменьшения сухости и першения в горле используется отвар ромашки, календулы, мяты. Рекомендуется закапывать в нос масло облепихи на ночь, а днем принимать натощак несколько ложек растительного масла. Зубы следует чистить мягкой зубной щеткой.
• При облучении органов грудной полости могут возникать боли и затруднение при глотании, сухой кашель, одышка, болезненность мышц.
• При облучении молочной железы может отмечаться болезненность мышц, припухлость и болезненность молочной железы, воспалительная реакция кожи в области облучения. Иногда отмечается кашель, воспалительные изменения в горле. За кожей необходимо ухаживать по вышеописанной методике.
• При облучении органов брюшной полости может отмечаться потеря аппетита, снижение веса, тошнота и рвота, жидкий стул, боли. При облучении органов малого таза побочными эффектами являются тошнота, потеря аппетита, жидкий стул, нарушения мочеиспускания, болезненность в прямой кишке, у женщин – сухость влагалища и выделения из него. Для своевременного устранения этих явлений рекомендуется диетическое питание. Кратность приемов пищи следует увеличить. Пища должна быть отварной или приготовленной на пару. Не рекомендуются острые, копченые, соленые блюда. При вздутии живота следует отказаться от молочных продуктов, рекомендуются протертые каши, супы, кисели, паровые блюда, пшеничный хлеб. Потребление сахара следует ограничить. Сливочное масло рекомендуется класть в готовые блюда. Возможно применение препаратов, нормализующих микрофлору кишечника.
• При проведении лучевой терапии пациентам следует носить свободную одежду, которая не стесняет место, где проводится облучение, не натирает кожу. Нижнее белье должно быть изготовлено из льняной или хлопчатобумажной ткани. Для проведения гигиенических процедур следует использовать теплую воду и не щелочное (детское) мыло. В большинстве случаев все вышеуказанные изменения проходящие, при адекватной и своевременной коррекции имеют обратимый характер и не являются причиной прекращения курса лучевой терапии. Необходимо тщательное выполнение всех рекомендаций врача-радиолога в процессе лечения и после его окончания. Помните, что лучше предупредить осложнение, чем его лечить.
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Контактная информация
Отдел лучевой терапии МНИОИ имени П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом д.м.н., главный внештатный радиолог Минздрава России Евгений Витальевич ХМЕЛЕВСКИЙ
+7 (495) 150-11-22
Единая справочная служба
125284, г. Москва, 2-й Боткинский пр., д.3
Прием на консультацию: c 10:00 до 14:00
Время работы: с 8:30 до 17:15 (по будням)
Лучевая терапия при раке головного мозга
Хирургическое лечение злокачественных новообразований в головном мозге всегда связано с высоким риском осложнений, а в некоторых случаях невозможно. Поэтому лучевая терапия при лечении опухолей головного мозга часто выступает в качестве приоритетного варианта радикальной помощи.
Учитывая расположение опухоли, проведение облучения с помощью установок старого типа крайне сложно для врача, неудобно для пациента, недостаточно эффективно и небезопасно.
Для минимизации действия излучения на здоровые структуры мозга и повышения эффективности лечения локальных очагов в современной радиологической практике используются инновационные методы стереотаксической радиохирургии (Кибернож, Гамма-нож) и томотерапии с применением оборудования и технологий, которые:
В 2018 году в Санкт-Петербурге на базе Медицинского Института Имени Березина Сергея открылся первый в России центр протонно-лучевой терапии (ПЛТ). Облучение протонами имеет ряд особенностей, позволяющих успешно применять данный метод при лечении опухолей головного мозга у детей. При этом специалисты могут существенно увеличить дозу, за счет чего удается достичь полной ремиссии. Одновременно сводится к минимуму риск вторичного рака, а также таких характерных для детей отдаленных последствий лучевой терапии опухолей мозга другими способами, как замедление роста мягкотканых структур и костей в месте облучения, гормональные нарушения, нейро-когнитивный дефицит
В таблице ниже вы найдете актуальные цены лечения больных с раком головного мозга на современных радиотерапевтических комплексах в различных профильных учреждениях Российской Федерации. Ориентируясь на эту информацию, можно получить представление о порядке стоимости услуг в конкретных центрах ядерной медицины.
Окончательная стоимость курса облучения зависит от вида процедуры, типа опухоли головного мозга, ее размеров и расположения, других особенностей заболевания, общего состояния здоровья пациента.
Получить бесплатную консультацию по лечению
Заполните форму, приложите документы и отправьте заявку. Ее рассмотрят врачи вышеперечисленных центров. После этого каждый центр свяжется с вами для консультации о возможности лечения.
Чтобы сразу получить подробную консультацию ведущих онкологов, загрузите имеющиеся у вас документы: выписки, результаты ПЭТ КТ, МРТ, КТ, онкомаркеры.
Как проходит лучевое лечение опухолей
Подготовка к лучевой терапии при раке головного мозга (так в просторечии называют опухоли этой части ЦНС) начинается со сканирования новообразования и составления плана. Положение больного в процессе лучевого лечения и необходимость в ограничении его двигательной активности зависят от используемого метода. Наибольшее удобство пациента обеспечивает установка Кибернож с автоматической коррекцией координат мишени в режиме реального времени. Продолжительность курса радиотерапии рака мозга определяется индивидуально, зависит от особенностей оборудования, диагноза и состояния больного.
В то же время, радиохирургическая система Гамма-нож отличается самой низкой погрешностью доставки лучей в проблемную зону, что делает данный метод приоритетным при разрушении опухолевых очагов, расположенных рядом с функциональными зонами и жизненно-важными центрами. Впервые данная технология в РФ была внедрена в 2006 году в НИИ им. Бурденко под руководством и при непосредственном участии профессора Голанова. Двумя годами позже на аппарате Gamma Knife стали лечить больных в центре МИБС в Песочном (СПб). Сегодня аппараты этого типа также есть в НИИ им. Склифосовского в Москве, ФГБУ РНЦРХТ. В 2018 году в подмосковном Обнинске начал работу специализированный частный центр «Gamma Clinic».
Особенности питания
Последствия облучения и возможные осложнения
Среди побочных эффектов, наблюдаемых непосредственно после сеанса лучевой терапии опухоли головного мозга с применением современных щадящих методов, наиболее часто отмечается преходящее чувство усталости. Иногда может возникнуть незначительная гиперемия (покраснение) кожи лица, в редких случаях – легко устраняемые отеки. Появление ожогов и рубцов встречается крайне редко.
В отдаленном периоде на небольшом участке в области проекции лучей возможно выпадение волос, со временем волосы вновь отрастают. Характер и процент вероятности появления отдаленных последствий зависят от местоположения опухоли. Огромное значение для снижения вероятности и выраженности отдаленных побочных эффектов имеет опыт и квалификация радиотерапевтов и медицинских физиков, а также тщательность и скрупулезность планирования.
Восстановление после лучевого лечения
При использовании современных технологий радикальное лечение рака головного мозга радиохирургическим методом или прохождение курса лучевой терапии после традиционной операции не вызывает проблем, и в абсолютном большинстве случаев не требует нахождения в лечебном учреждении в реабилитационный период. Восстановление занимает от нескольких дней до нескольких недель.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.









