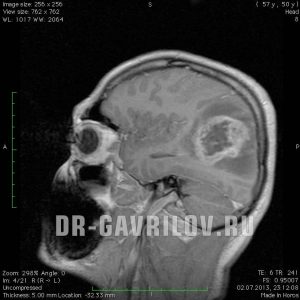
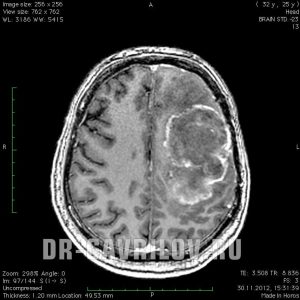
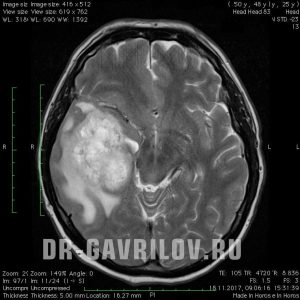
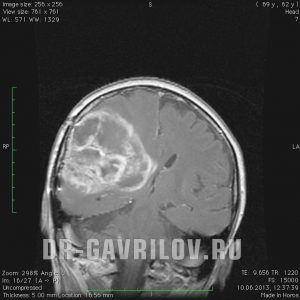
как умирает человек при глиобластоме головного мозга
Лечение глиобластомы
Глиобластома головного мозга – вид злокачественного новообразования, отличающегося высокой степенью агрессивности. Опухоль в головном мозге характеризуется стремительным и агрессивным ростом. Ранние признаки, как правило, отсутствуют, но по мере прогрессирования канцерогенеза, появляется соответствующая клиническая картина. Основной вид лечения – оперативное удаление патологического очага, подкрепленное радио- и химиотерапией. Глиобластома склонна к частому рецидивированию, поэтому прогнозы негативные.
Что такое глиобластома головного мозга
Глиобластома может развиваться из клеток головного или спинного мозга. Начало опухли дают клетки нейроглии, выполняющие вспомогательные функции. Они поддерживают жизнедеятельность и функционирование нейронов. Новообразование относится к самой высокой (четвертой) степени злокачественности, часто может формироваться из глиом (астроцитом) третьей степени злокачественности. В любом случае, опухоль ведет себя крайне агрессивно, быстро растет, прорастает в соседние ткани, не имеет четко выраженных границ, быстро и часто рецидивирует, что значительно затруднят лечение глиобластомы. Метастатический процесс развит слабо.
Обратите внимание. Данный вид рака головного мозга чаще образуется у мужчин от 40 до 65 лет. Почему так происходит понять пока не удалось.
На долю глиобластом приходится примерно 20% из общего числа всех первичных внутримозговых опухолей, но несмотря на это заболевание диагностируется довольно редко: до 3 случаев на сто тысяч человек. Без адекватного лечения летальный исход наступает в течение нескольких месяцев, потому что патологическая ткань быстро растет и поражает здоровые структуры. Наиболее часто глиобластомы формируются в височной или лобной зоне головного мозга. Под общим названием подразумевают такие формы заболевания:
Чаще всего формируется мультиформная глиобластома. Данный вид крайне агрессивен, потому что в новообразовании формируется много сосудов, при этом они рано подвергаются некрозу.
Глиобластомы являются самыми агрессивными опухолями из группы глиом. Ниже дана общепринятая классификация согласно степени злокачественности:
Причины
Как и в случае с другими видами рака, понять точные причины формирования злокачественных опухолей, образующихся в голове, пока не удалось. Образования могут быть первичными (из делящихся, растущих или переродившихся нейроглиальных клеток) или вторичными. В последнем случае начало канцерогенезу в мозговой ткани дают метастатические клетки. Провоцирующими факторами являются:
Обратите внимание. При наличии астроцитом в головном мозге, примерно у каждого десятого больного они модифицируются в глиобластомы.
Симптомы
Клинические признаки на ранней стадии, как правило, латентны. По мере прогрессирования заболевания, проявляется характерная симптоматика. Начальные признаки слабые, но они усиливаются при росте патологической ткани. Негативные проявления могут быть общими (общемозговые – спровоцированные увеличением внутричерепного давления и интоксикацией организма) и локальные, которые зависят от места формирования рака в головном мозге.
Общие признаки глиобластомы:
Локальные (очаговые) невротические признаки могут проявляться в нарушении работы зрительного, речевого и слухового анализаторов, нарушается обоняние, координация, равновесие, возможны судороги, парезы, паралич конечностей или частей тела, эпилептические припадки.
Диагностика
Успех и последствия лечения рака головного мозга во многом зависят от того, на какой стадии канцерогенеза обнаруживается опухоль. Чем раньше будет выявлена глиобластома, тем лучше проходит лечение. Золотым стандартом в исследовании головы остается компьютерная (КТ) и магнитно-резонансная (МТР) томография с использованием контраста. В последнее время широко используется ПЭТ – позитронно-эмиссионная томография. Наиболее точный диагноз и все его особенности удается выяснить путем цитогистологического анализа отобранного материала (биопсия). Это основные диагностические меры, кроме них могут быть проведены:
Стадии
Различают несколько этапов развития рака:
Лечение глиобластомы головного мозга
Лечение глиобластомы подбирается индивидуально, зависимо от стадийности канцерогенеза и общего состояния пациента. Сколько живут после удаления глиобластомы будет напрямую зависеть от того, на каком сроке болезни была сделана операция по удалению опухоли. На начальных стадиях, когда новообразование еще мало, возможно удаление глиобластомы новыми методами. Эти эндоскопические методики являются низкоинвазивными, они позволяют иссекать участок пораженной ткани без трепанации черепа. Микрооперацию проводят при помощи интраоперационной флуоресцентной навигации. Перед хирургическим вмешательством больному вводят раствор, окрашивающий ткани неоплазии, что позволяет лучше визуализировать опухоль. В этом случае удаление глиобластомы головного мозга проходит с минимальным травмированием, последствия оперативного вмешательства быстро заживают, что сокращает сроки реабилитации.
Краниотомию (открытая операция на головном мозге путем вскрытия черепной коробки) проводится часто, потому что, как правило, опухоль к моменту диагностирования достигает большого размера, поэтому удалить ее можно только путем трепанации или резекции черепа.
Из-за распространения опухоли, нечеткости ее границ и близости к жизненно важным зонам, провести тотальное удаление новообразования не всегда возможно. В таком случае операция по удалению глиобластомы будет считаться паллиативным лечением. Это позволит снизить внутричерепное давление, значительно уменьшит негативные проявления и увеличит срок жизни. Последствия операции по удалению глиобластомы будут зависеть от того, сколько удалено патологической ткани. Наилучший результат – когда опухоль удалена полностью.
Важно. При данном виде рака головного мозга оперативное лечение позволяет уменьшить негативные проявления и увеличить длительность жизни на год или более.
Важно отметить, что на поздних стадиях глиобластомы часто невозможно проведение хирургического вмешательства. В таком случае лечение неоперабельной глиобластомы проводят при помощи радиотерапии (которая становится основным методом лечения) подкрепленной назначением цитостатических препаратов. Однако, как показала практика, клетки глиобластомы проявляют высокую резистентность к ионизирующему облучению.
Для устранения неблагоприятной симптоматики назначается симптоматическое лечение:
Последствия операции
Реабилитационный период после малоинвазивных методик протекает относительно легко. После резекции или трепанации черепа восстановление сложное. Больной подлежит тщательной послеоперационной диагностике (с целью понимания успешности лечения) и постоянному мониторингу, поскольку глиобластомы принадлежат к группе опухолей, для которых характерно образование рецидивов. Нередко больным нужно снова учиться адаптироваться, разговаривать, ходить и т. д., поэтому к послеоперационной терапии подключают реабилитологов, психологов, логопедов, физиотерапевтов и других профильных специалистов. Противопоказаны физические перегрузки. Больной должен беспрекословно выполнять все требования докторов.
Важно. Глиобластомы – склонны к образованию рецидивов после операционного лечения. Их клетки низкочувствительны к радиотерапии, часто плохо поддаются лечению химиотерапией.
Прогноз жизни при глиобластоме
То, сколько проживет человек при данном виде рака, вопрос индивидуальный. Многое зависит от вида глиобластомы, срока болезни, качества хирургического лечения, возраста и общего состояния пациента. Без лечения (после постановки диагноза) более 3 месяцев проживет лишь 10% больных. При правильной терапии и успешной операции удается продлить срок жизни на полтора или два года, в 5% случаев больные могут прожить около пяти лет и даже дольше. Наиболее критический прогноз при диагностировании мультиформной глиобластомы головного мозга. В этом случае даже при успешной операции и адекватной противораковой терапии длительность жизни редко превышает более года.
Глиобластома
Факторы риска развития глиобластомы
Клиническая симптоматика глиобластомы
Диагностика глиобластомы
Варианты глиобластомы
Две редкие гистологические формы глиобластомы (классифицируемые WHO Classification of CNS tumours 2016, тем не менее, как отдельные опухоли) – глиосаркома и гигантоклеточная глиобластома.
Глиосаркома характеризуется наличием в строме опухоли мезенхимальных (не характерных для глиобластомы) элементов. Чаще локализуется в височной доле и в процессе удаления опухоли внешне может напоминать менингиому. Это достаточно редкая опухоль, она диагностируется лишь у 2% больных с предполагаемой по снимках глиобластомой. Тактика лечения и прогноз те же, что и у глиобластомы.
Гигантоклеточная глиобластома характеризуется многоядерными клетками крупного размера. Встречается в 1% случаев от всех пациентов с предполагаемой глиобластомой, чаще у больных молодого возраста. Такой гистологический диагноз определяет несколько более позитивный прогноз лечения, чем глиобластома.
Другая классификация глиобластом – по «происхождению». Установлено, что часть этих опухолей возникает первично в виде глиобластомы, а часть – путем трансформации из глиальных опухолей более низкого grade (глиом grade II и grade III) – так называемые «вторичные глиобластомы». Первый вариант чаще встречается у пациентов пожилого возраста, второй – у молодых. Эти опухоли, будучи абсолютно идентичными по свой гистологической структуре (под микроскопом морфолога), существенно отличаются по генетическому профайлу и прогнозу лечения: «вторичные» глиобластомы значительно чаще IDH-позитивны и демонстрируют лучший ответ на лечение.
Генетические маркеры
Известно достаточно большое количество генетических маркеров глиобластом. Наибольшей клинической значимостью обладают нижеследующие:
IDH-мутация встречается примерно в 5-10% глиобластом, ассоциирована с молодым возрастом и лучшим прогнозом лечения. Крайне редко регистрируется у пациентов старше 65 лет. Существует IDH-1 и IDH-2 мутации (вторая встречается менее чем в 5% случаев от общего числа). Новая классификация опухолей ЦНС разделила эти 2 вида глиобластом в отдельные самостоятельные нозологии.
MGMT–метилирование является предиктором более высокой чувствительности опухоли к темозоломиду в случае впервые выявленных глиобластом (и, возможно, рецидивных опухолей). Это один из наиболее важных маркеров для принятия решения о тактике лечения, особенно в случае пожилых пациентов.
Лечение глиобластомы
Оценка ответа на лечение глиобластомы
Около 70% пациентов с глиобластомой демонстрируют рецидив опухоли в течение первого года после операции, несмотря на проводимую лучевую и химиотерапию.
Для оценки ответа опухоли на адъювантную терапию используется МРТ с контрастным усилением и (в ряде случаев) ПЭТ-КТ. Контрольные МР-исследования по протоколу проводятся каждые 3 месяца. На основании их результатов принимается решение об изменении схемы химиотерапии и (нечасто) повторном хирургическом вмешательстве.
При анализе контрольных МР-изображений следует помнить о существовании феномена «псевдопрогрессии», возникающего после лучевой терапии (так называемый лучевой некроз) и как последствия терапии бевацизумабом. Истинную частоту псевдопрогрессии оценить не представляется возможным. Природа этого феномена объясняется воспалительным ответом, отеком мозговой ткани и прорывом гематоэнцефалического барьера, что суммарно проявляется увеличением зоны контрастируемой части на МРТ.
Для дифференциального диагноза прогрессии и псевдопрогрессии опухоли используются СКТ-перфузия и ПЭТ-КТ.
Также существует псевдоответ на лечение – резкое уменьшение контрастируемой части опухоли (иногда в течение нескольких суток) на фоне терапии бевацизумабом в результате восстановления целостности гематоэнцефалического барьера.
Повторные операции при глиобластоме
Повторное хирургическое лечение при глиобластоме — нечастый вариант развития событий. По статистике, лишь 1 из 4 больных может получить эффект от подобного вмешательства. Обычно глиобластома рецидивирует в зоне хирургического вмешательства, в ряде случаев занимая образовавшуюся после ее удаления кисту, в ряде — прорастая в окружающую «здоровую» мозговую ткань. Редко наблюдаются отдаленные рецидивы глиобластомы внутри ЦНС, не связанные анатомически с первичным очагом (клинический случай №7)
В настоящее время необходимыми условиями для проведения реоперации при глиобластоме являются:
· возможность радикального удаления всего объема рецидива опухоли
· возраст пациента менее 70 лет
· состояние пациента по шкале Karnofsky не менее 80
· небольшой объем опухоли (менее 50 см3)
· локализация рецидива вне функционально значимых зон
Шкала Karnofsky
Альтернативные методики лечения глиобластомы
Прогноз
Прогноз при глиобластоме остается неблагоприятным даже при «радикальном» удалении опухоли и соблюдении протокола химиолучевой терапии. Результаты крупных исследований продемонстрировали, что 6-месячный барьер (после операции) переживают 42,4% больных, а годовой – 17,7%. Пятилетняя выживаемость зарегистрирована менее чем в 5% случаев. У пациентов пожилого возраста эти показатели еще более низкие (средняя продолжительность жизни составляет около 8,5 месяцев).
Несмотря на масштабное финансирование исследований этой опухоли, за последние годы не отмечено существенного улучшения результатов лечения пациентов с глиобластомой.
Основные факторы, определяющие выживаемость при глиобластоме (позитивное влияние):
· молодой возраст, женский пол, высокий балл по шкале Karnofsky (см выше)
· малый объем контрастируемой части опухоли, локализация вне функционально значимой зоны, объем зоны перифокального отека (в режиме FLAIR) менее 85 см3
· большое количество операций по поводу внутримозговых опухолей, выполненных ранее нейрохирургом
· удаление более 90% от объема опухоли и 70-80% от ее контрастируемой части
· наличие олигодендроглиального компонента в опухоли
· наличие гиперметилированного промотера MGMT, коделеции 1p/19q, мутаций IDH1/IDH2, отсутствие TERT-мутации
Спрогнозировать сроки выживаемости для каждого конкретного пациента крайне сложно. В очень усредненной форме вклад каждого из методов лечения в общую выживаемость можно представить так:
Хирургическое лечение (6-10 месяцев) + лучевая терапия 60 Гр (+ 2 месяца) + химиотерапия темозоломидом (+ 2 месяца) + таргетная, иммунная терапия, использование наночастиц (в процессе изучения)
Часто на консультации мне задают вопрос «а если всю опухоль удалить? Рецидива не будет?». Я обычно отвечаю, что мы всегда стараемся удалить опухоль радикально, если это не повредит функциональному статусу пациента. Кроме того, для объяснения биологии глиобластом я привожу пример выдающегося американского нейрохирурга Walter Dandy, который в 1928 году опубликовал статью о «радикальном» удалении злокачественных глиом. Он работал в эру до изобретения КТ и МРТ, ориентируясь лишь на изменение формы и размеров желудочков мозга на рентгенограмме черепа. В этой ситуации опухоли часто удалялись «с запасом» здоровой ткани, но он пошел дальше и у 5 пациентов (с уже имеющимся грубым неврологическим дефицитом) выполнил удаление всего правого полушария. Лишь один пациент удовлетворительно перенес операцию, однако и у него опухоль рецидивировала в левом полушарии.
Следует понимать, что глиобластома – болезнь всей ЦНС, способная на отдаленные рецидивы внутри нервной системы, поэтому ее лечение – сложный процесс, в котором все 3 модальности – хирургия, лучевая терапия и химиотерапия – имеют равную значимость. Это доказывает клинический пример 5.
Злокачественная глиома
Заболеваемость
Заболеваемость злокачественной глиомой достигает 5 случаев на 100 тыс. Злокачественная глиома может развиваться в любом возрасте, пик заболеваемости приходится на 5-6 декады жизни.
Диагноз
Злокачественная глиома включает в себя: глиобластому (4 степень анаплазии по ВОЗ), анапластическую астроцитому (3 степень анаплазии по ВОЗ), смешанную анапластическую олигоастроцитому (3 степень анаплазии по ВОЗ) и анапластическую олигодендроглиому (3 степень по ВОЗ). Диагноз ставится после биопсии или резекции опухоли в соответствии с пересмотренной классификацией ВОЗ.
Прогноз зависит от степени дифференцировки опухоли и гистологического варианта. Для пациентов с глиобластомой прогноз крайне неблагоприятный, тогда как при «чистых» олигодендроглиомах отмечен наилучший прогноз и ответ на лечение. Прогноз смешанной анапластической олигоастроцитомы и анапластической астроцитомы находится промежуточно между глиобластомой и «чистой» анапластической олигодендроглиомой.
Соответствие между диагнозом местной клиники и пересмотром нейропатологами центральной клиники может быть менее 50%, вот почему рекомендуется тщательный пересмотр гистологического материала.
Первичные опухоли головного мозга редко распространяются за пределы центральной нервной системы, поэтому не требуется проведения системного стадирования, за исключением дифференциальной диагностики с метастазами в головной мозг.
Молекулярные маркеры
Недавно выявленная хромосомная транслокация-делеция хромосомы 1р и 19q [потеря гетерозиготности (LOH) 1р19q], рекомендована, как маркер чувствительности к химиотерапии. Тем не менее, описано существование отдельных опухолей с длительным естественным течением болезни независимо от метода лечения. Анализ на наличие LOH 1р19q следует также выполнять для подтверждения диагноза олигодендроглиомы.
Эпигенитическое «молчание» промотера гена метил-гуанин метил трансферазы (MGMT), обусловленное метилированием, определяет частичную неспособность опухоли к восстановлению повреждений ДНК, вызванных действием химиотерапии. Ретроспективный анализ выявил сильную корреляцию между метилированием и эффектом химиотерапии алкилирующими агентами [II, B]. Альтернативой может являться иммуногистохимическое определение состояния MGMT, хотя этот метод недостаточно стандартизирован с точки зрения его воспроизводимости и корреляции с эффективностью терапии [III,С]. Рутинное определение метилирования промотера гена MGMT не может являться (пока) стандартной процедурой в повседневной практике ведения больных [V,D].
Стадирование и факторы риска
Стадирование включает в себя исследование головного мозга, желательно с помощью магнитно-резонансной томографией (МРТ). Если считается необходимым выполнение повторного исследования для определения резидуальной опухоли, то его следует проводить в течение 24-48 часов после оперативного вмешательства [III, B]. Выполнение спинномозговой пункции не обязательно, так же, как и исследование других органов.
Кроме низкой степени дифференцировки опухоли, хорошего общего состояния, к наиболее благоприятным прогностическим факторам относятся отсутствие нарушения функций со стороны нервной системы, выполнение радикальной резекции опухоли и возраст менее 50 лет.
Лечение
Пациентов необходимо обследовать в специализированном учреждении. Особое внимание должно быть уделено общему состоянию и оценке функции нервной системы.
Высокие дозы кортикостероидов (обычно 8-16 мг/день) позволят быстро купировать отек, связанный с опухолью и улучшить клиническую картину; доза кортикостероидов может быть бысто уменьшена в соответвии с индивидуальными потребностями. Необходимо мониторировать уровень глюкозы крови у больных. Нет необходимости в их назначении пациентам без признаков повышения внутричерепного давления и при отсутвии неврологического дефицита. Также нет необходимости в пролонгированной терапии кортикостероидами после резекции опухоли или в их назначении с целью профилактики в течение лучевой терапии. Терапия антиэпилептическими препаратами показана больным, у которых есть клиника эпиприпадков перед началом терапии, однако нет необходимости в их назначении больным до и после операции [III,С]. После удаления опухоли назначение противосудорожной терапии следует пересмотреть. Антиэпилептические препараты первого покаления (фенитоин, карбамазепин, фенобарбитал и их производные) являются сильными индукторами ферментов печени и могут влиять на метаболизм других препаратов, включая и используемые наиболее часто химиотерапевтические агенты (это не касается темизоломида). Препараты третьего покаления, такие как ламотригин, леветирацетам или прегабалин, являются более предпочтительными.
Ранее не леченные пациенты
Операция является общепризнанным первичным лечебным подходом с целью уменьшения объема опухоли и получения материала для верификации. Резекция опухоли имеет прогностическое значение, и может иметь положительный эффект при условии выполнения максимальной циторедукции и сохранения функции нервной системы [II,C]. В случае небезопасности выполнения микрохирургической диссекции (например, вследствие локализации опухоли или тяжелого клинического состояния пациента), следует выполнять стереоскопическую последовательную биопсию. В опытных руках диагностический успех может быть более 95%, более того на свежих замороженных образцах материала может быть выполнен молекулярно-генетический анализ (LOH 1p/19q, метилирование промотера MGMT). Имплантация в область опухолевого ложа материала импрегнированного химиопрепаратами (BCNUpolymer) показало только ограниченное значение при злокачественной глиоме в сравнении с только лучевой терапией у больных после радикальной резекции опухоли [II, B].Тем не менее, нет данных сравнивающих данный подход со стандартной схемой терапии ― темизоломид/лучевая терапия (TMZ/RT, смотри ниже), и нет информации о потенциальном аддитивном эффекте.
Глиобластома (степень дифференцировки по ВОЗ ― IV)
Сопутствующая и адъювантная химиотерапия темозоломидом (TMZ) при глиобластоме продемонстрировала значительное улучшение медианы и 2- и 5-летней выживаемости в крупном рандомизированном исследовании и является стандартом лечения больных с глиобластомой до 70 лет [I,А]. Нет данных рандомизированных исследований по пожилым больным (старше 70 лет) с хорошим общим состоянием. Темозоломид назначается ежедневно в течение лучевой терапии, а после завершения лучевой терапии в качестве поддерживающего (адьювантного) лечения в течение 5 дней каждые 4 недели 6 курсов.
Полагают, что у пациентов с метилированием промотера гена MGMT эффективность терапии выше [II, B], и уже завершен ряд проспективных исследований.
В крупном рандомизированном исследовании адъювантная химиотерапия с включением препаратов прокарбазин, ломустин и винкристин (PCV-режим) не улучшила выживаемость, ни при четвертой, ни при третьей степени дифференцировки [I,А]. Тем не менее, основываясь на крупном мета-анализе [III,В], химиотерапия с включением препаратов нитрозомочевины может улучшать выживаемость у отдельных больных.
Анапластическая астроцитома, олигоастроцитома и олигодендроглиома (степень дифференцировки по ВОЗ ― III)
Анапластическая астроцитома и олигоастроцитома имеют более длительное клиническое течение. Стандартное лечение включает адьювантную лучевую терапию до 60 Гр после операции. Объем или интенсивность химиотерапии темозоломидом пока не изучался в проспективых исследованиях [V,D].
У пациентов с впервые диагностированной анапластической олигоастроцитомой и олигодендроглиомой не было продемонстрировано в рандомизированном клиническом исследовании увеличения общей выживаемости при назначении (нео-)адьювантной химиотерапии по схеме PCV (прокарбазин, ломустин ― CCNU), также не было отмечено увеличения времени до прогрессирования [I,В].
Олигодендроглиома характеризуется наличием LOH 1p/19q и имеет более благоприятное течение. Назначение в ранние сроки адьювантной химиотерапии до или после лучевой терапии не влияет на общую выживаемость, несмотря на ранее описанную высокую чувствительность к химиотерапии этих опухолей [II,В]. Время до прогрессирования в рандомизированном исследовании было схожим у больных независимо от того начинали лечение с химиотерапии (лучевая терапия проводилась при первом прогрессировании) или с лучевой терапии (химиотерапия назначалась при первом прогрессировании) [II,В]. Схемы химиотерапии PCV и монотерапия темозоломидом не различались по эффективности [III,В].
Рецидив заболевания
Некоторый эффект от химиотерапии был отмечен у пациентов в достаточно удовлетворительном состоянии и не получавших ранее адъювантной цитотоксической терапии. Анапластическая астроцитома, вероятно, более чувствительна к химиотерапии темозоломидом, чем глиобластома [III, B].
При неэффективности первичной химиотерапии, оптимальный последующий режим химиотерапии не определен и таким больным рекомендуется проходить лечение в протоколах клинических исследований.
Монотерапия нитрозомочевиной может улучшить контроль над опухолью у некоторых больных. Пока ингибирование рецептора эпидермального фактора роста (EGFR) эрлотинибом и ингибирование рецептора тромбоцитарного фактора роста (PDGFR) иматинибом не показало какого-либо противоопухолевого эффекта в рандомизированных исследованиях II фазы [II,С]. Хороший радиологический объективный ответ и сокращение дозы приема кортикостероидов отмечено при назначении бевацизумаба (и иринотекана). Однако, эффект зачастую непродолжительный, и может быть, в основном, связан с изменением проницаемости сосудов и уменьшением зоны отека. Эффект на общую выживаемость остается неизвестным [III C].
На основании доступных данных по эффективности, применение бевацизумаба при рецидивах глиобластомы не был одобрено Европейским Агенством по Препаратам. Необходимо оценить показания для выполнения повторных операций [IV, C]; у некоторых больных повторная радикальная операция и имплантация полимеров импрегнированных химиопрепаратами может значительно продлить выживаемость[II, B].
Оценка эффективности
Если ответ на лечение можно оценить, то следует выполнить МРТ исследование. Увеличение контрастности и предполагаемая прогрессия опухоли, в сроки 4-8 недель после окончания радиотерапии по данным МРТ, могут являться последствиями лучевой терапии (псевдопрогрессией), тогда следует выполнить повторное МРТ исследование через 4 недели. Возможное увеличение размеров опухоли к окончанию радиотерапии не должно привести к прекращению химиотерапии.
Ответ на химиотерапию оценивается в соответствии с критериями ВОЗ, но также следует учитывать и состояние функций нервной системы, и применение кортикостероидов (критерии Макдональда). Недавнее введение в практику антиангиогенных и модифицирубщих васкуляризацию агентов требует пересмотра критериев ответа. В добавление к контрастному усилению, распространение опухоли следует оценивать по данным МРТ с инверсией-восстановлением с подавлением сигнала от Т2 и воды (FLAIR). В случаях сомнений, при дифференциальном диагнозе между рецидивом опухоли и изменениями, вызванными лечением (особенно при мутимодальной терапии), может помочь позитроно-эмиссионная томграфия (РЕТ) с меченой аминокислотой (например, метионин, флоуроэтилтирозин) [III, B].
Наблюдение
Наблюдение состоит из клинической оценки, особенно функций нервной системы, судорожного синдрома или его эквивалентов, а также использования кортикостероидов. Пациентам следует сокращать прием стероидов как можно раньше. Часто у пациентов с неоперабельными или рецидивными опухолями наблюдаются явления венозного тромбоза.
Лабораторные показатели не определяются, за исключением пациентов, получающих химиотерапию (клинический анализ крови), кортикостероиды (глюкоза) или противосудорожные препараты (клинический анализ крови, показатели функции печени).
С целью визуализации рекомендуется выполнение МРТ. Вне клинических исследований стандартной практикой является повторение МРТ каждые 3-4 месяца, при клинических показаниях возможно более частое мониторирование.