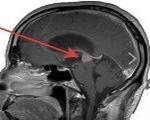
киста в левом полушарии головного мозга у ребенка
Киста головного мозга у ребенка
Киста головного мозга у ребенка — это заполненная жидкостью полость, расположенная в нервной ткани или мозговых оболочках. Она возникает при патологиях внутриутробного развития, как следствие ЧМТ, нейроинфекций, инсультов. Заболевание проявляется общемозговой (головная боль, рвота, нарушение сознания) и очаговой симптоматикой (параличи, снижение чувствительности, расстройства зрения). Для диагностики назначают магнитно-резонансную и компьютерную томографию головного мозга, нейросонографию, ЭЭГ. Лечение кист рекомендовано при их осложненном течении, проводится хирургическим путем с последующей медико-социальной реабилитацией.
МКБ-10
Общие сведения
Истинную распространенность церебральных кист у детей сложно установить, поскольку образование, как правило, протекает бессимптомно. По наблюдениям зарубежных авторов, патология составляет до 1% среди всех мозговых неоплазий. Мальчики болеют чаще девочек. Это доброкачественное образование, но вызванное им сдавление нервной ткани у ребенка чревато серьезными осложнениями. Несмотря на развитие современной нейрохирургии, диагностика и лечение кист в детской практике затруднены, поэтому проблема не теряет своей актуальности.
Причины
У младенцев кисты носят врожденный характер, они формируются в периоде внутриутробного развития. Аномалия возникает под влиянием тератогенных факторов во второй половине срока гестации. Причиной новообразования у ребенка служат гипоксия плода, фетоплацентарная недостаточность, TORCH-инфекции и экстрагенитальные патологии беременной. Этиологическая структура приобретенных кист включает следующие причины:
Патогенез
Кисты не способны к инвазивному росту и метастазированию, но их лечение необходимо из-за риска сдавления нервной ткани. Новообразование большого размера механически воздействует на центры головного мозга и препятствует оттоку ликвора. У маленьких детей это частично компенсируется благодаря податливости костей черепа, но со временем киста начинает себя проявлять. В тяжелых случаях возможна дислокация мозга ребенка с нарушением всех его функций.
Классификация
Кистозные новообразования подразделяются на приобретенные и врожденные (коллоидные и дермоидные). По локализации кисты классифицируются на:
В отдельную группу выделяют кисты сосудистого сплетения и шишковидной железы.
Симптомы
Клиническая картина зависит от локализации и размеров кисты, поэтому постановка диагноза и лечение зачастую запаздывают. При церебральных образованиях симптоматика обусловлена сдавлением определенной зоны головного мозга. У ребенка могут быть парезы и параличи конечностей, снижение тактильной и температурной чувствительности, нарушение функции органов чувств. Пациенты жалуются на вспышки света и двоение в глазах, бессонницу, шаткость при ходьбе.
Для арахноидальных кист характерно преобладание общемозговых признаков. Ребенок испытывает интенсивную головную боль и головокружения, у него отмечаются многократная рвота, судороги. Заболевание иногда проявляется психическими расстройствами, психомоторным возбуждением, обмороками и комой. У новорожденного ребенка кисты вызывают патологическую сонливость или беспокойство, монотонный крик, рвоту и отказ от кормления.
Осложнения
Крупные кисты провоцируют стойкую мозговую дисфункцию, что без адекватного и своевременного лечения чревато инвалидностью ребенка и олигофренией. При арахноидальных новообразованиях в 20% случаев развивается вторичная гидроцефалия, которая сопровождается гипертензивно-гидроцефальным синдромом, поражением ствола головного мозга. Такое состояние чревато летальным исходом.
Диагностика
При первичном обследовании ребенка детский невролог оценивает очаговую и общемозговую симптоматику, определяет предполагаемую локализацию и объем поражения. Специалист ищет патогномоничные симптомы нейроинфекций, травм и других этиологических факторов кисты. На основании неврологического статуса врач ставит предварительный диагноз, которые необходимо подтвердить инструментальными и лабораторными методами, наиболее информативными из которых являются:
Лечение
Хирургическое лечение
Консервативные мероприятия неэффективны, ребенку необходима помощь квалифицированного нейрохирурга. Оперативное лечение проводится, если киста имеет клинические проявления, быстро увеличивается в размерах, осложняется кровотечением. При небольших бессимптомных новообразованиях показана выжидательная тактика и динамическое наблюдение у невролога с немедленным началом терапии при ухудшении ситуации.
Приоритетным направлением в детской нейрохирургии является эндоскопическое лечение кист. Метод отличается минимальной травматичностью, быстрым восстановительным периодом. Для ликвидации новообразования назначается кистоперитонеальное шунтирование, вентрикулоцистернотомия, эндоскопическая резекция. Как вариант экстренной терапии кисты, осложненной гидроцефалией, проводится шунтирующая операция путем трепанации черепа.
Реабилитация
После оперативного вмешательства обеспечивается длительное лечение с участием невролога, дефектолога, логопеда. Терапия направлена на восстановление двигательной активности, когнитивных функций, социальных навыков. Для адаптации ребенка к физической активности реабилитацию дополняют нейрометаболическими препаратами, комплексами ЛФК, механотерапией и лечебным массажем.
Прогноз и профилактика
Небольшие бессимптомные кисты не представляют угрозы здоровью и существуют в течение всей жизни. Прогностически неблагоприятными считаются крупные образования, сочетающиеся с гидроцефалией или дислокацией мозга, но своевременное хирургическое лечение повышает шансы на выздоровление. При комплексной и длительной реабилитации удается минимизировать остаточные неврологические проявления.
Чтобы уменьшить риск врожденных кистозных объемных образований мозга, необходимо рациональное ведение беременности, исключение тератогенных факторов, перинатальная охрана плода. Профилактика приобретенных кист заключается в своевременном и адекватном лечении ЧМТ, инсультов, нейроинфекций в детском возрасте с назначением рассасывающей терапии и ноотропных препаратов.
Киста в левом полушарии головного мозга у ребенка
Термин «киста» в широком смысле применяется к большому числу внутричерепных полостей, имеющих различную патоморфологию и различные причины, такие как аноксический некроз, постгеморрагические очаги, сосудистые катастрофы, опухоли, инфекции и паразитарные инвазии, а также нейродегенеративные заболевания. Кисты могут иметь любые размеры, от крупных поражений до очень мелких, часто временных и обычно незначимых образований, таких как субэпендимальные кисты или кисты переднего рога у новорожденных (Chang et al., 2006).
Некоторые редкие кистозные образования могут вызывать диагностические трудности, например, редкие случаи массивной дилатации пространств Вирхова-Робина, значение которой не до конца понятно (Rohlfs et al., 2005). В данном разделе рассматриваются только крупные первичные кисты.
а) Арахноидальные кисты. Большинство крупных внутричерепных кист являются арахноидальными кистами. Данное определение подразумевает заполненные жидкостью полости, которые развиваются либо внутри дупликации паутинной оболочки, либо между паутинной оболочкой и мягкой оболочкой (Gosalakkal, 2002). Арахноидальные кисты составляют 1% объемных образований (Hanieh et al., 1988) и 60-90% симптомных поражений, обнаруживаемых у детей и подростков. Кисты могут быть случайной находкой почти в 5% случаев при аутопсии (Naidich et al., 1985-86).
Арахноидальные кисты в основном являются мальформациями, лишь в редких случаях возникая после арахноидита. Семейные случаи редки, а их причины в целом остаются неясными (Arriola et al., 2005). Арахноидальные кисты могут сообщаться или не сообщаться с субарахноидальным пространством, вне зависимости от супра- или инфратенториальной локализации.
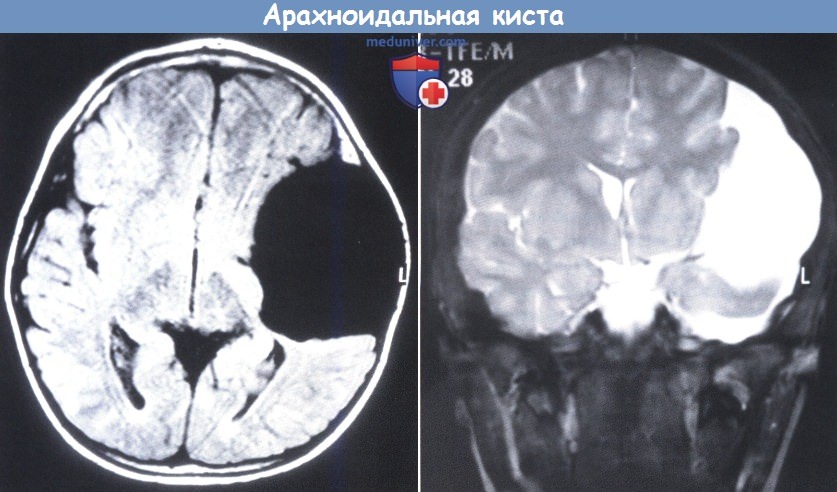
Аксиальная проекция (слева), видна крупная полость, заполненная жидкостью, похожей на СМЖ.
Фронтальная томограмма (справа), демонстрирующая смещение срединных структур и уменьшенную височную долю, более вероятно, вследствие смещения и деформации, чем атрофии.
1. Супратенториальные арахноидальные кисты. Данный тип является самым распространенным среди внутричерепных кист. Арахноидальные кисты средней черепной ямки (сильвиевы) имеют наибольшую частоту в большинстве исследований, за ними следуют супраселлярные и конвекситальные кисты (Hanieh et al., 1988). Однако Pascual-Castroviejo et al. (1991) при исследовании 67 арахноидальных кист обнаружили, что межполушарные кисты имели почти такую же частоту, как кисты средней черепной ямки, а кисты задней черепной ямки составили 42% случаев. Кисты средней черепной ямки часто бессимптомны и случайно выявляются при КТ выполненной по другим показаниям (Robertson et al., 1989).
Они могут очень крупными, смещая кзади височную долю, которая скорее сдавливается, чем атрофируется. Если эти кисты имеют умеренные размеры и выявляются в период позднего детства или у подростков, лечение не обязательно. Самым частым клиническим проявлением является увеличение головы в размере и выступание в височной области. Тем не менее, в некоторых публикациях ставится под вопрос доброкачественность этих кист. De Voider et al. (1994) описали кисту, сопровождающуюся афазией, которая исчезла после дренирования, a Millichap (1997) сделал заключение, что синдром дефицита внимания, исчезнувший после дренирования, был обусловлен кистой. Согласно Raeder et al. (2005), арахноидальные кисты могут вызвать когнитивные расстройства у взрослых, исчезающие после лечения.
До получения иных доказательств, показания к операции являются абсолютными только при наличии симптомов давления (головная боль) и при крупных кистах. Симптомные сильвиевы кисты могут сопровождаться признаками повышенного внутричерепного давления, особенно головной болью и отеком дисков, а также судорогами, обычно очаговыми (Van der Meche и Braakman, 1983), либо проявляться геморрагическими осложнениями. Они включают кровоизлияние в кисту, которое может сделать полость невидимой на КТ, и субдуральную гематому с сопутствующим кровоизлиянием в кисту или без. Весьма вероятно, что «ювенильная рецидивирующая субдуральная гематома», радиологически характеризующаяся костными изменениями, схожими с изменениями при сильвиевых кистах, является гематомой, осложнившей кисту средней черепной ямки.
В редких случаях, субдуральная гематома может возникать на стороне, противоположной кисте. В подобных случаях лечение не показано.
Диагностика височной арахноидальной кисты обычно проста. Крупные порэнцефальные кисты полюса височной доли могут имитировать арахноидальные кисты. Двусторонние кисты височной ямки были описаны у детей с глутаровой ацидурией I типа (Martinez-Lage et al, 1994). Подобные поражения также описываются как атрофия височной доли и не являются показанием к операции.
Лечение сильвиевой кисты лучше всего осуществляется кистоперитонеальным шунтированием. Однако дренирование больших кист у детей с закрытыми родничками должно быть осторожным, так как быстрая декомпрессия может вызвать смещение мозговых структур. Оно не показано при распространенных небольших бессимптомных кистах.
Супраселлярные кисты проявляются гидроцефалией в 90% случаев. В четверти случаев наблюдаются нарушения зрения и атаксия. У некоторых пациентов они ответственны за медленные колебательные движения головы в переднезаднем направлении, с ритмом 2-3 Гц, что известно как «синдром куклы, качающей головой». Частичный гипопитуитаризм, с особенным нарушением секреции кортикотропина, наблюдается у 10% пациентов (Brauner et al., 1987). Полный спектр эндокринологических нарушений может также включать преждевременное половое развитие и дефицит гормона роста (Mohn et al., 1999).
На КТ обычно выявляется крупное округлое супраселлярное образование жидкостной плотности, вызывающее обструкцию отверстий Монро и, как следствие, гидроцефалию. МРТ может показать, что киста и третий желудочек являются отдельными полостями, разделенными тонкой мембраной. Лечение может включать шунтирование кисты. Также возможна перфорация мембраны кисты с помощью эндоскопического или открытого доступа (Decq et al., 1996).
Арахноидальные кисты могут вызывать очаговые симптомы и повышение ВЧД. Межполушарные кисты бывает трудно отличить от дорсальных кист, связанных с агенезией мозолистого тела. Кисты этой локализации чаще дизэмбриопластические, с кубообразным или цилиндрическим эпителием, а не арахноидальными клетками.
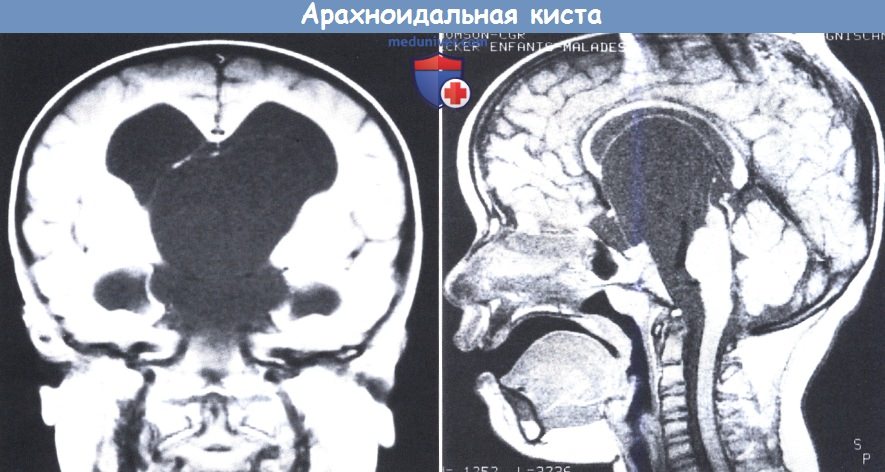
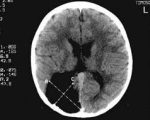
МРТ в режиме Т1 во фронтальном срезе демонстрирует массивную гидроцефалию боковых желудочков.
Третий желудочек полностью заполнен кистой, отделенной от бокового желудочка тонкой мембраной и имеющей жидкость с чуть большей плотностью, чем у СМЖ (слева).
В сагиттальной проекции (справа) определяется распространение кисты вверх почти до мозолистого тела.
2. Инфратенториальные арахноидальные кисты. Инфратенториальные кисты занимают второе по частоте место среди внутричерепных кист после кист средней черепной ямки. Их гистологическая структура различна, и только небольшая часть является истинно арахноидальными (Friede, 1989). В действительности, не совсем ясно, что следует считать арахноидальной кистой задней черепной ямки, так как в этой области часто встречаются скопления жидкости. Они включают синдром Денди-Уокера, megacisterna magna и даже некоторые случаи увеличенной, но не патологической, cisterna magna (см. также Barkovich et al., 1989; Altman et al., 1992).
Кисты задней черепной ямки — это закрытые полости, которые не сообщаются с четвертым желудочком и не сопровождаются гипоплазией мозжечка. Самыми частыми клиническими признаками у детей младшего возраста являются макроцефалия и гидроцефалия, в то время как типичный синдром задней черепной ямки манифестирует у старших пациентов (Galassi et al., 1985; Harsh et al„ 1986). Локализация кист внутри задней черепной ямки варьирует. Большинство локализуется за мозжечком, однако некоторые кисты могут быть супрацеребеллярными, латероцеребеллярными или могут располагаться в области мостомозжечкового угла (Galassi et al., 1985; Pierre-Kahn и Sonigo, 2003).
Кисты тенториальной вырезки часто являются как инфра-, так и супратенториальными, и локализуются кпереди от червя мозжечка, кзади от пинеальной области и над квадригеминальной пластинкой, распространяясь над крышей третьего желудочка под мозолистым телом. Помимо гидроцефалии они могут сопровождаться синдромом Парино или атаксией. Некоторые мезэнцефальные кисты и кисты третьего желудочка могут быть вторичными после арахноидита, вызванного кровоизлиянием в таламус, или после бактериального вентрикулита (Ramaeckers et al., 1994).
Лечение кист задней черепной ямки может осуществляться прямым перационным доступом (Hanieh et al., 1988). Отведение жидкости с помощью кистоперитонеального шунтирования, по-видимому, является методом выбора и во многих случаях приводит к исчезновению кисты.
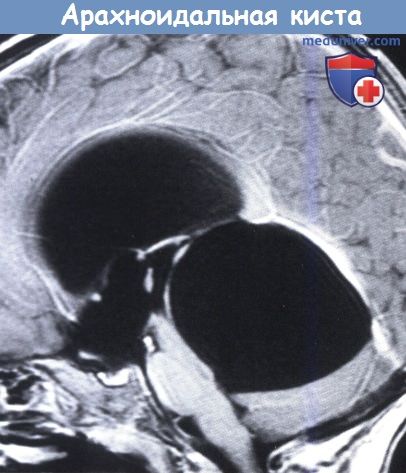
Видна крупная кистозная полость позади третьего желудочка, задняя часть которого смещена кпереди и над мозжечком. *
Мозжечок подвергается тяжелой компрессии. Обратите внимание на уплощение и смещение вперед ствола мозга и гидроцефалию вследствие стеноза водопровода.
б) Другие внутричерепные кисты:
1. Дермоидные кисты обычно обнаруживаются в сагиттальной плоскости черепа. Caldarelli et al. (2004) изучили 16 случаев дермоидных кист и 3 случая эпидермоидных кист. Эти образования могут вызвать компрессию внутричерепных структур. Некоторые дермоиды соединяются с кожей с помощью канала, что может привести к инфекциям. При визуализации (Hакуеmez et al., 2005) эпидермоид представляет собой хорошо отграниченное образование с высоким сигналом на Т,-взвешенных изображениях и диффузионно-взвешенной МРТ.
Эпендимальные кисты редки. Sundaram et al. (2001) обнаружили всего пять случаев в своем клинико-патологическом исследовании 145 случаев внутричерепных кист. Полость этих кист выстлана эпителием, подобным эпендимальному. Эти кисты располагаются супратенториально (интрацеребрально либо конвекситально), чаще всего внутри лобной доли. Они не сообщаются с желудочками и, вероятно, развиваются из смещенных сегментов стенки нервной трубки, которые соответствуют местам формирования хороидной ткани. Эпендимальные кисты могут сопровождать сложные мальформации мозга (Barth et al., 1984).
Были описаны крупные кисты, занимающие препонтинную область, но распространяющиеся на заднюю и среднюю черепную ямку (Yoshida et al., 1986). В некоторых случаях выстилающий эпителий имел, по-видимому, респираторное происхождение.
3. Энтерогенные кисты также являются редкими и обычно обнаруживаются в позвоночнике или задней черепной ямке. Описаны редкие случаи супратенториальных энтерогенных кист (Wagner et al., 1988).
4. Кисты кармана Ратке развиваются в супраселлярной области и могут сопровождаться эндокринными и зрительными нарушениями или повышением ВЧД (Rout et al., 1983).
5. Синдром пустого турецкого седла в действительности представляет собой ошибочное определение, так как турецкое седло не является совершенно пустым, а содержит остатки гипофизарной ткани. Хотя этот синдром не является кистозным образованием, он описан здесь, поскольку турецкое седло «раздуто» и может быть ошибочно принято за опухоль или кисту. Этиология этого состояния неизвестна, также как и его распространенность у детей. В некоторых случаях «пустое турецкое седло» сопровождается зрительными или эндокринными нарушениями, от гипопитуитаризма до преждевременного полового развития (Stanhope и Adlard, 1987). Описаны дефекты полей зрения, и этот синдром может возникать при микроаденомах гипофиза. Синдром может наблюдаться у пациентов с идиопатической внутричерепной гипертензией, гидроцефалией и риноликвореей.
Синдром пустого турецкого седла у детей может быть менее доброкачественным состоянием, чем у взрослых, поэтому детям требуется регулярное обследование.
Редактор: Искандер Милевски. Дата публикации: 31.12.2018
Порэнцефалическая киста
Порэнцефалическая киста — это формирование в головном мозге патологических полостей разной формы и размера, заполненных жидкостью. Заболевание возникает первично во внутриутробном периоде под воздействием генетических, тератогенных или гипоксических влияний, а также вторично — на фоне энцефалитов, церебральных кровоизлияний. Порэнцефалия проявляется эпилептическими приступами, снижением двигательных функций, отставанием в интеллектуальном развитии. Диагностика болезни требует выполнения МРТ, КТ, нейросонографии и ЭЭГ. Лечение проводится консервативным (антиконвульсанты, дегидратанты, ноотропы) или хирургическим способом.
МКБ-10
Общие сведения
Впервые термин «порэнцефалия» употреблен 1859 г. при описании дефекта мозговых полушарий у новорожденных. Истинная врожденная порэнцефалия более известна под названием шизэнцефалия. Тяжелая степень патологии называется поликистозом головного мозга. Частота встречаемости составляет около 2-3 случая на 100000 населения, половых различий в заболеваемости нет. Порэнцефалические кистозные образования не теряют своей актуальности в детской неврологии, что связано с отсутствием эффективных методов терапии, риском необратимого неврологического дефицита.
Причины
Первичная (истинная) порэнцефалическая киста формируется во время внутриутробного развития ребенка под действием генетических мутаций (COL4A1, EMX2), гипоксии плода, тератогенных факторов (химические токсины, нейроинфекции, некоторые медикаменты) и обычно манифестирует у новорожденных. Точные причины врожденного порока пока не установлены. Этиологическая структура вторичной порэнцефалии более изучена и включает следующие факторы:
Патогенез
Порэнцефалия возникает в период внутриутробного развития в результате нарушений морфогенеза церебральных нервных тканей либо при разнообразных расстройствах церебрального кровообращения. В патогенезе играют роль генетически обусловленные нарушения структуры сосудов (при наличии патологических цепей коллагена), тератогенные влияния. У новорожденных важным звеном механизма формирования кистозных образований является гипоксически-ишемическая энцефалопатия.
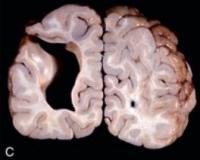
Размеры патологических полостей широко варьируют, в тяжелых случаях они занимают все мозговое полушарие. Изнутри новообразования имеют гладкую поверхность, покрытую эпендимоподобной оболочкой. Микроскопически определяются участки гетеротопированной коры головного мозга. Порэнцефалические кисты могут быть заполнены ликвором либо кистозной жидкостью, которая имеет желтый цвет, содержит много белковых включений.
Относительно морфологических особенностей сообщения порэнцефалических кист с желудочковой системой мозга до сих пор идут споры среди специалистов. Одни считают наличие такого сообщения необязательным условием для постановки диагноза, другие диагностируют порэнцефалию при существовании хотя бы одного пути оттока (в желудочки или в субарахноидальное пространство), третьи авторы убеждены в необходимости обоих типов сообщения.
Симптомы порэнцефалической кисты
Клиническая симптоматика весьма разнообразна, что зависит от размеров, количества, локализации объемных образований. Крупные кистозные полости манифестируют в период новорожденности или на первом году жизни ребенка. Первыми признаками обычно становятся различные виды судорожных приступов: генерализованные тонико-клонические, простые и сложные фокальные припадки, фокальные пароксизмы со вторичной генерализацией.
Уже в первые месяцы жизни определяется патологическая спастичность мышц, из-за чего у новорожденного или младенца отмечается скованность движений с уменьшенной амплитудой, становление моторных навыков отстает от возрастных норм. Постепенно двигательные нарушения прогрессируют: развиваются парезы и параличи мускулатуры, в процесс вовлекаются мышцы бульбарной группы, что проявляется расстройствами глотания, гуления, произношения первых слов.
Неврологические признаки во многом определяются расположением порэнцефалической кисты. Зачастую поражается зрительный анализатор: снижается острота зрения, сужаются зрительные полей, появляются фотопсии. Поражение височной доли головного мозга чревато ощущением шума в голове, вестибулярными нарушениями, затруднениями речевого развития. При повреждении мозжечка жалобы дополняются тремором рук, неустойчивостью позы и походки.
По мере взросления ребенка когнитивный дефицит становится более заметным. Больные с большими порэнцефалическими кистами значительно отстают в речевом развитии, часто вообще не говорят или изъясняются отдельными словами. Дети страдают различной степенью умственной отсталости, не могут обучаться в обычных классах. Также нередки случаи психических отклонений, прежде всего — расстройств аутистического спектра.
Осложнения
При крупных церебральных полостях у новорожденных первых дней жизни наступают тяжелые нарушения витальных функций, которые заканчиваются смертью в неонатальном периоде. Если ребенка удается спасти, у него выявляется глубокий неврологический дефицит, отсутствует психомоторное развитие, требуется медицинская помощь в отделении интенсивной терапии. Такие пациенты погибают в раннем возрасте.
При формировании синехий в кистозной полости скапливается избыточное количество ликвора, что является предиктором развития гидроцефалии. В таких случаях у новорожденных наблюдается увеличение размеров и деформация головы, учащение судорожных припадков, нарушения сознания. При комбинации порэнцефалии с агенезией мозолистого тела происходит усугубление двигательных нарушений, повышается риск возникновения фармакорезистентной эпилепсии.
Диагностика
При клиническом осмотре новорожденного неонатологом, детей другого возраста ‒ педиатром, а затем детским неврологом определяются разнообразные очаговые признаки: односторонний гемипарез, бульбарный синдром, гипорефлексия, симптомы когнитивного дефицита. К обследованию привлекается детский офтальмолог для оценки состояния глазного дна. Чтобы подтвердить наличие порэнцефалических кист, проводятся следующие диагностические исследования:
В современной неврологии истинная порэнцефалия в большинстве случаев диагностируется антенатально в ходе планового ультразвукового скрининга беременности. Информация о наличии аномалии необходима акушерам-гинекологам для рационального выбора тактики родоразрешения, планирования экстренной помощи новорожденным в течение первых часов жизни.
Лечение порэнцефалических кист
Специфическая помощь пациентам с порэнцефалическими кистами не разработана, поэтому лечение сводится к поддерживающей терапии. Больные находятся под диспансерным наблюдением детского невролога, в программу обследования входят регулярное проведение нейровизуализации для контроля размеров кисты. В индивидуальный план лечения при порэнцефалии, составленный в соответствии с клиническими проявлениями болезни у пациента, могут включаться: