количество доноров костного мозга в россии
Ориентация на местных
Донорство костного мозга в России: статистика и проблемы
На IV Московской международной конференции по трансфузиологии главный внештатный трансфузиолог Минздрава РФ Татьяна Гапонова подвела итоги развития донорства костного мозга в России за последние годы. Регистры доноров растут, несмотря на отсутствие законодательной базы, но количество трансплантаций в несколько раз отстает от потребностей.
– В Германии, которую обычно приводят в пример, в прошлом году было произведено 3050 аллогенных трансплантаций костного мозга (ТКМ). А там население – 82 млн человек. Получается примерно 370 трансплантаций на 10 млн человек. В России – на порядок меньше, примерно 34 ТКМ на 10 млн, – так описала ситуацию с донорством в стране Татьяна Гапонова. (Гапонова исходила из российских данных за 2015 год – 499 аллогенных ТКМ, или 34 на 10 млн. В марте 2018 года Русфонд делал запрос в Минздрав РФ о количестве аллогенных и аутологичных трансплантаций в России в 2015–2017 годах, но таких цифр министерство не предоставило.)
Впрочем, одной арифметики для сравнения двух стран недостаточно. Дело в том, что в Германии оперируют не только немцев: репутация страны в этой сфере настолько высока, что пациенты приезжают со всех концов света. Поэтому Гапонова дала более точную оценку на основе российских данных. В 2010-м у нас было зарегистрировано 24,5 тыс. человек с заболеваниями лимфоидной и кроветворной ткани, в 2015-м – 27,6 тыс., в прошлом году зарегистрировано 28,7 тыс. Примерно четверти таких больных нужна ТКМ – это 7 тыс. операций в год (вице-премьер Татьяна Голикова не так давно, ссылаясь на данные Минздрава РФ, приводила другую цифру – 5100 ТКМ). Из них, по оценке Гапоновой, 3 тыс. должны составить аутологичные трансплантации, когда пациенту в состоянии ремиссии пересаживают его собственный костный мозг, 4 тыс. – аллогенные трансплантации, то есть пересадка донорского костного мозга (неважно, от родственников или нет). В 2017 году в России проведено всего около 1500 ТКМ. Не хватает мощностей. В Германии, сообщила Гапонова, ТКМ занимается 110 центров. В России – 18, и из них только 12 могут использовать донорский костный мозг. А занимающихся ТКМ в существенных объемах среди этих 12 всего три.
Недостаточно и доноров. За пять лет, с 2013 по 2017 год, через российские регистры доноров костного мозга был получен материал лишь для 244 ТКМ. Использование иностранных доноров сильно увеличивает стоимость трансплантации. Поиск и активация (получение клеток костного мозга) российского донора обходится в среднем в 500 тыс. руб. Европейского – втрое дороже, американского – впятеро. Если бы для этих 244 ТКМ использовали костный мозг из международных регистров, расходы выросли бы примерно на 300 млн руб., подсчитала Гапонова.
Дело не только в деньгах: для многих пациентов поиск донора в национальном регистре – единственный шанс. В России есть много редких фенотипов, найти которые где-то еще практически невозможно. А дальше Гапонова произнесла удивительную вещь: даже если местный и иностранный доноры абсолютно одинаковы по всем исследованным параметрам, местный даст пациенту больше шансов выжить. Почему? Тут надо кое-что объяснить.
Чтобы один человек смог пожертвовать другому часть своего костного мозга, их ткани должны быть совместимы. Грубо говоря, гены, отвечающие за иммунитет, у донора и реципиента должны быть как можно более схожими. Как сравнить два «иммунных портрета»? Для их рисования исследуют эти гены. Но даже в лучших регистрах проверяются не все отвечающие за иммунитет гены, а только основные. Те, что остаются за кадром, не создают сильного иммунного ответа, но их сходство или различие играет свою роль.
Это показало большое исследование, проведенное несколько лет назад в Германии. Группа немецких ученых изучила выживаемость примерно 2 тыс. человек, которым сделали пересадку костного мозга между 1997 и 2010 годами. Ученым удалось выделить влияние отдельных факторов на исход ТКМ, в частности – роль страны происхождения донора. Среди пациентов выделили тех, кому достались доноры, совпадающие по 10 генам – это очень хороший вариант. Их было две группы – получившие клетки от соотечественника или от донора-иностранца. Через год после ТКМ выживаемость в первой группе составила около 64%, а во второй – 56%. Через пять лет в живых осталось 44% представителей первой группы и 37% – второй. «Конечно, различия даже в одном из 10 генов важнее, чем страна происхождения донора. Но при прочих равных донорский материал от соотечественника повышает шансы выжить», – говорится в исследовании.
Русфонд.Регистр
С 2013 года Русфонд создает регистр доноров костного мозга в России для помощи детям и взрослым, нуждающимся в неродственной трансплантации
Трансплантация костного мозга (ТКМ) ежегодно требуется более чем 5 тыс. россиян (4214 пересадок взрослым и 900 – детям). ТКМ применяют при онкогематологических заболеваниях, нарушениях в системе кроветворения и в иммунной системе. Если у больного нет родственного донора, то поиск совместимого донора – человека с тем же HLA-генотипом (цифровым показателем генов, отвечающих за тканевую совместимость) – ведется в регистрах доноров костного мозга. Рекрутинг добровольцев, их типирование (определение HLA-генотипа) и работа с добровольцами при подборе совместимого донора для больного человека – это задачи регистров.
До 2017 года стоимость реагентов для типирования одного донора в регистрах, финансируемых Русфондом, в среднем составляла 14 тыс. руб. В 2018 году по инициативе и на деньги Русфонда в Казанском (Приволжском) федеральном университете введена в строй первая в РФ NGS-лаборатория (next generation sequencing – секвенирование нового поколения) для типирования потенциальных доноров мощностью 25 тыс. в год. NGS-метод поднял качество и скорость исследований, вдвое сократив его стоимость. Теперь реагенты и расходные материалы на одно типирование обходятся в 7 тыс. руб.
Наши читатели оплачивают не только реагенты и расходные материалы, но и оборудование для типирования добровольцев, работу и содержание NGS-лабораторий, НКО-регистров и Национального регистра доноров костного мозга имени Васи Перевощикова (Национального РДКМ). Благодаря помощи дружественных НКО и СМИ, региональных властей, бизнеса и волонтеров Русфонд организует рекрутинг добровольцев и ведет пропаганду донорства по всей стране. Общая стоимость включения одного донора в регистр сегодня составляет 9,6 тыс. руб.
В 20132017 годах Русфонд профинансировал развитие восьми региональных регистров: НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой (Санкт-Петербург), Челябинской областной станции переливания крови, Самарской областной клинической станции переливания крови, Станции переливания крови Ростовской области, Института фундаментальной медицины и биологии Казанского (Приволжского) федерального университета, Свердловской областной клинической больницы №1 и Областной детской клинической больницы (Екатеринбург), Югорского НИИ клеточных технологий с банком стволовых клеток (Ханты-Мансийск), вложив 542 млн руб. в добровольческую базу из 28 тыс. доноров.
С 2018 года для ускорения развития донорства костного мозга в стране Русфонд вкладывает средства в современные технологии типирования, создание сети региональных НКО-регистров и Национальный РДКМ.
Всего с 2013 по 2019 год Русфонд оплатил типирование 57 тыс. добровольцев и создание двух лабораторий – в Петербурге и Казани, вложив в проект свыше 850 млн руб.
В ноябре 2017 года Русфонд получил грант Президента РФ на развитие Национального РДКМ. В ноябре 2018 года выиграл президентский грант на издание интернет-журнала для потенциальных доноров костного мозга Кровь5. В 2019 году – на проект «Совпадение. Экспедиция доноров костного мозга», направленный на популяризацию донорства костного мозга в 45 регионах РФ.
Национальный РДКМ в 2019 году выиграл президентский грант на проект «Академия донорства костного мозга», грант мэра Москвы на проект «Спаси жизнь – стань донором костного мозга» и конкурс грантов Департамента труда и социальной защиты населения Москвы «Москва – добрый город» с информационной кампанией по популяризации донорства костного мозга «Столица близнецов».
В августе 2020 года Русфонд получил грант Президента РФ в 70 млн руб. на развитие Национального РДКМ.
Партнеры программы «Русфонд.Регистр»
Благотворительный фонд «Национальный регистр доноров костного мозга имени Васи Перевощикова» (Национальный РДКМ)
rdkm.rusfond.ru
АНО «Приволжский регистр доноров костного мозга» (АНО «Приволжский РДКМ», Казань)
rdkm.rusfond.ru/kazan
АНО «Южный регистр доноров костного мозга» (АНО «Южный РДКМ, Ростов-на-Дону)
АНО «Сибирский регистр доноров костного мозга» (АНО «Сибирский РДКМ», Новосибирск)
АНО «Башкирский регистр доноров костного мозга» (АНО «Башкирский РДКМ», Уфа)
Благотворительный фонд «Карельский регистр неродственных доноров гемопоэтических стволовых клеток» (Благотворительный фонд «Карельский регистр НДГСК», Петрозаводск)
bmdonego.ru
Федеральное государственное автономное образовательное учреждение высшего образования «Казанский (Приволжский) федеральный университет» (ФГАОУ ВО «КФУ»)
kpfu.ru
Государственное бюджетное учреждение здравоохранения «Республиканский медико-генетический центр» (ГБУЗ «РМГЦ», Уфа)
rmgcufa.ru/ru
Федеральное государственное автономное образовательное учреждение высшего образования «Новосибирский национальный исследовательский государственный университет» (ФГАОУ ВО «НГУ»)
nsu.ru/n
Государственное автономное учреждение здравоохранения «Республиканский центр крови Министерства здравоохранения Республики Татарстан» (ГАУЗ «РЦК МЗ РТ», Казань)
rckrt.ru
Государственное бюджетное учреждение здравоохранения «Республиканская станция переливания крови» (ГБУЗ «РСПК», Уфа)
rspkrb.ru
Государственное бюджетное учреждение Ростовской области «Станция переливания крови» (ГБУ РО «СПК», Ростов-на-Дону)
gburospk.ru
ООО «Независимая лаборатория ИНВИТРО» (ООО «ИНВИТРО»)
invitro.ru
Государственное автономное учреждение здравоохранения «Детская республиканская клиническая больница Министерства здравоохранения Республики Татарстан» (ГАУЗ «ДРКБ МЗ РТ», Казань)
drkbmzrt.ru
Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Городская клиническая больница № 31» (СПб ГБУЗ «ГКБ № 31»)
spbsverdlovka.ru
Государственное автономное учреждение здравоохранения «Межрегиональный клинико-диагностический центр» (ГАУЗ «МКДЦ», Казань)
icdc.ru/ru
Государственное автономное учреждение здравоохранения «Республиканская киническая больница Министерства здравоохранения Республики Татарстан» (ГАУЗ «РКБ МЗ РТ», Казань)
rkbrt.ru
Центр молекулярной диагностики (CMD)
cmd-online.ru
Центры переливания крови Ульяновской области
Партнерами проекта также являются организации, подключаемые на этапе поиска и активации донора костного мозга для человека, нуждающегося в ТКМ: гостиницы, транспортные компании, медицинские центры, страховые компании, организации питания и др.
Координатор программы «Русфонд.Регистр»
Анна Андрюшкина
andryushkina@rdkm.ru
Истории о РДКМ на сайте Русфонда:
Проект для доноров костного мозга Кровь5 Ежемесячные спецвыпуски и дневники доноров
Рубрика Русфонд.Регистр Все материалы на эту тему
«Не костный и не мозг» Мифы о костном мозге
«Венец кроветворения» Что ждет регистры доноров костного мозга
«Работа по совместительству» Роль тканевой совместимости и иммунитета
«Удивительные рядом» Необычные факты о здоровье доноров костного мозга
«Пересадка жизни» Портрет врача Полины Степенски
Регистр доноров костного мозга пополнился за год на 14 тысяч человек
О том, что в России должен быть создан свой единый регистр, уже давно говорят врачи-онкогематологи. Важность проблемы признают и в Минздраве, где разрабатывают нормативную базу для создания единого регистра. Сейчас небольшие по численности доноров разрозненные регистры существуют в ведении медицинских центров, выполняющих трансплантации. Конечно, между ними существует обмен информацией, но подобрать донора в такой ситуации все-таки непросто. Всего в России зарегистрировано в общей сложности чуть больше 110 тысяч доноров. Но для того, чтобы регистр был рабочим, то есть давал возможность найти подходящего донора для любого конкретного больного, минимальное число зарегистрированных доноров должно превысить хотя бы полмиллиона человек. В Европейском регистре, для примера, значится 8 миллионов добровольцев.
Любой желающий пройти типирование и стать донором (если не будет ограничений по здоровью), может сделать это в любой момент, например, одновременно со сдачей донорской крови. Например, в дни донора, которые регулярно проводятся в Российском Национальном исследовательском медицинском университете им. Пирогова, все желающие стать участниками регистра доноров костного мозга могут об этом заявить, и для них будет выполнен соответствующий анализ.
Еще одна возможность появилась благодаря договоренности Русфонда с крупной сетью медицинских лабораторных услуг «Инвитро»: кровь для типирования можно сдать в любом из многочисленных подразделений сети, после чего они отправляются в специализированную лабораторию, и по итогам исследования данные добровольцев заносятся в регистр доноров костного мозга имени Васи Перевощикова.
Как стать потенциальным донором костного мозга
И почему это хорошая идея
По статистике ВОЗ, ежегодно в мире проводится более 50 тысяч трансплантаций костного мозга.
В большинстве случаев такая операция — единственный шанс спасти жизнь человека с серьезной болезнью крови. Если донором костного мозга не может стать родственник, то его ищут в специальных регистрах внутри страны и за ее пределами. Однако 70% пациентов в мире не дожидаются трансплантации костного мозга и умирают, потому что в регистрах мало людей и подходящего донора не находится.
Но вступить в регистр и стать потенциальным донором может любой — без вреда здоровью, бесплатно и буквально за пару часов. Расскажу о своем опыте.
Что такое костный мозг и зачем нужны его доноры
Костный мозг — это центр по созданию клеток крови. Находится в основном внутри костей черепа и таза, в ребрах, грудине и бедренных костях. С головным и спинным мозгом его объединяет только название — никакого отношения к нервной системе этот орган не имеет.
Во второй половине прошлого века врачи начали лечить большинство заболеваний костного мозга его пересадкой: за открытие этого метода Эдвард Донналл Томас и Джозеф Мюррей в 1990 году получили Нобелевскую премию.
Пересадка костного мозга может спасти человека в случае:
В некоторых случаях пациенту пересаживают клетки собственного костного мозга. Для этого их извлекают из костей и замораживают. После проведения химиотерапии клетки возвращают пациенту.
К счастью, для трансплантации достаточно, чтобы белки донора не совпадали полностью, а только были похожи на белки реципиента, — так называют человека, нуждающегося в пересадке костного мозга. И чем выше гистосовместимость, тем больше вероятность выздоровления после трансплантации. Минимальный показатель гистосовместимости для пересадки костного мозга в случае с родственными донорами — 50%. Неродственный донор должен подходить более чем на 90%.
Книга фонда «Подари жизнь» о трансплантации костного мозга и связанных с ней трудностяхPDF, 2,9 МБ
Как устроен регистр доноров костного мозга
Регистр доноров костного мозга — это что-то вроде базы данных добровольцев в возрасте от 18 до 45 лет, готовых поделиться кроветворными стволовыми клетками. Информация об уникальной комбинации белков гистосовместимости каждого из них хранится в регистре до момента, когда донору исполнится 55 лет или он не попросит удалить информацию о себе по иным причинам.
Когда врач и пациент понимают, что необходима трансплантация костного мозга, события развиваются следующим образом:
₽100 млрд на борьбу с лейкемией
Ежегодные потенциальные расходы на медицинское обеспечение онкогематологических пациентов (от диагностики до посттрансплантационного периода) в России должны достигать 97 млрд руб., а сейчас они в разы меньше. К такому выводу пришли авторы совместного исследования Фонда семьи Тиньковых, ЦСР (Центр стратегических разработок) и НИУ ВШЭ, посвященного онкогематологической помощи в России (есть у РБК). Еще дополнительно 100 млрд руб. потребуется на строительство и оснащение клиник для лечения заболеваний в этой сфере.
Какова ситуация с заболеваемостью раком крови в России сегодня, какие проблемы существуют в его лечении и что отпугивает россиян от донорства костного мозга — в материале РБК.
Сколько больных лейкемией
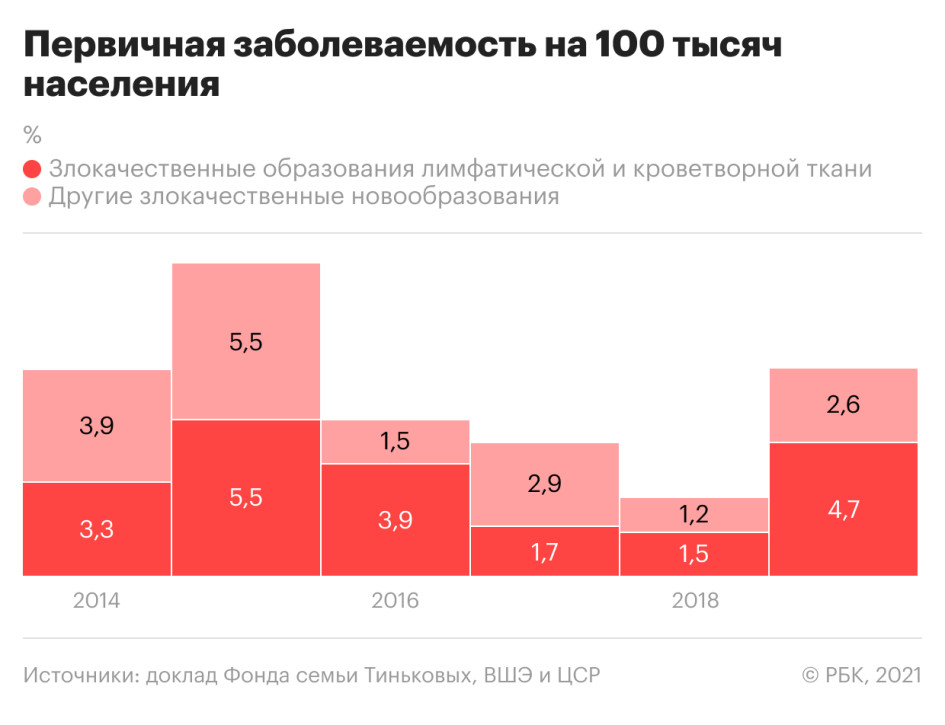
Темп прироста первичной заболеваемости раком лимфатической и кроветворной ткани вырос с 1,5% в 2018 году до 4,7% в 2019-м. Прирост среди этой группы превышает по показателям прирост среди других первично выявленных злокачественных новообразований на 2,1% (4,7 против 2,6%). Большинство онкогематологических диагнозов приходится на население старше 18 лет, за исключением острых лейкозов — этот диагноз преобладает у детей.
За десять лет, с 2009 по 2019 год, доля больных лейкозом, стоящих на диспансерном учете, росла ежегодно на 4,2%. Авторы исследования делают вывод, что распространенность онкогематологических заболеваний увеличивается быстрее, чем у других локализаций рака. Это может говорить как о большей приверженности таких больных лечению, так и о более настороженном отношении онкологов-гематологов к таким пациентам.
Зачем нужна трансплантация костного мозга
Пересадка гемопоэтических стволовых клеток (или костного мозга) применяется при лечении заболеваний крови. Костный мозг — это ткань, которая содержится внутри большинства костей в человеческом организме, своего рода фабрика крови. Кроветворные клетки созревают в костном мозге и превращаются в эритроциты, тромбоциты, лейкоциты. Трансплантация костного мозга перезапускает процесс кроветворения и помогает больному побороть раковые клетки.
В России лимфомой и раком крови мужчины и женщины заболевают примерно с одинаковой частотой — в 2019 году эти заболевания были обнаружены у чуть более 16 тыс. женщин и 14,5 тыс. мужчин.
Смертность от онкогематологических заболеваний с 2013 по 2019 год стабильно увеличивалась в отличие от смертности от других онкозаболеваний. В 2019 году от онкогематологических заболеваний умерли 16,4 тыс. человек. Среднегодовой прирост числа умерших в этой категории с 2009 по 2019 год составил 1%. Среди пациентов в возрастной группе от 20 до 29 лет доля умерших существенно превышает регистрируемую заболеваемость — каждый третий (36%) летальный исход от злокачественного новообразования в возрасте 20–24 лет происходит из-за онкогематологии. Авторы отмечают, что достигнутый в России уровень выявляемости ниже реального уровня заболеваемости.
«Так как регистр онкопациентов ведется не сплошным методом и не всегда заполняется добросовестно, качественной статистики не формируется. У нас много так называемых невидимых пациентов, количество которых в 2020 году из-за эпидемии COVID-19 увеличилось еще больше», — приводят цитату директора Фонда борьбы с лейкемией Анастасии Кафлановой авторы исследования (на момент исследования Кафланова занимала пост директора фонда, в настоящее время она его покинула — прим. РБК).
РБК направил запрос в Минздрав с просьбой прокомментировать выводы исследования.
Ситуация вокруг помощи онкогематологическим пациентам в последние годы улучшается благодаря работы НКО, благотворительных фондов и решениям Минздрава, отмечает замдиректора центра социально-экономических исследований ЦСР Михаил Гордеев. Но позитивные изменения происходят очень медленно — уровень предотвратимой смертности остается намного выше, чем в развитых странах, говорит Гордеев. С его точки зрения, для изменения ситуации требуются улучшения в медслужбе, законодательстве и обучении медперсонала, а также объединение усилий всех участников отрасли.
Почему в России низкая выявляемость онкогематологических заболеваний
В докладе перечислены следующие основные проблемы выявления пациентов с раком крови, лимфомой и другими онкогематологическими заболеваниями:
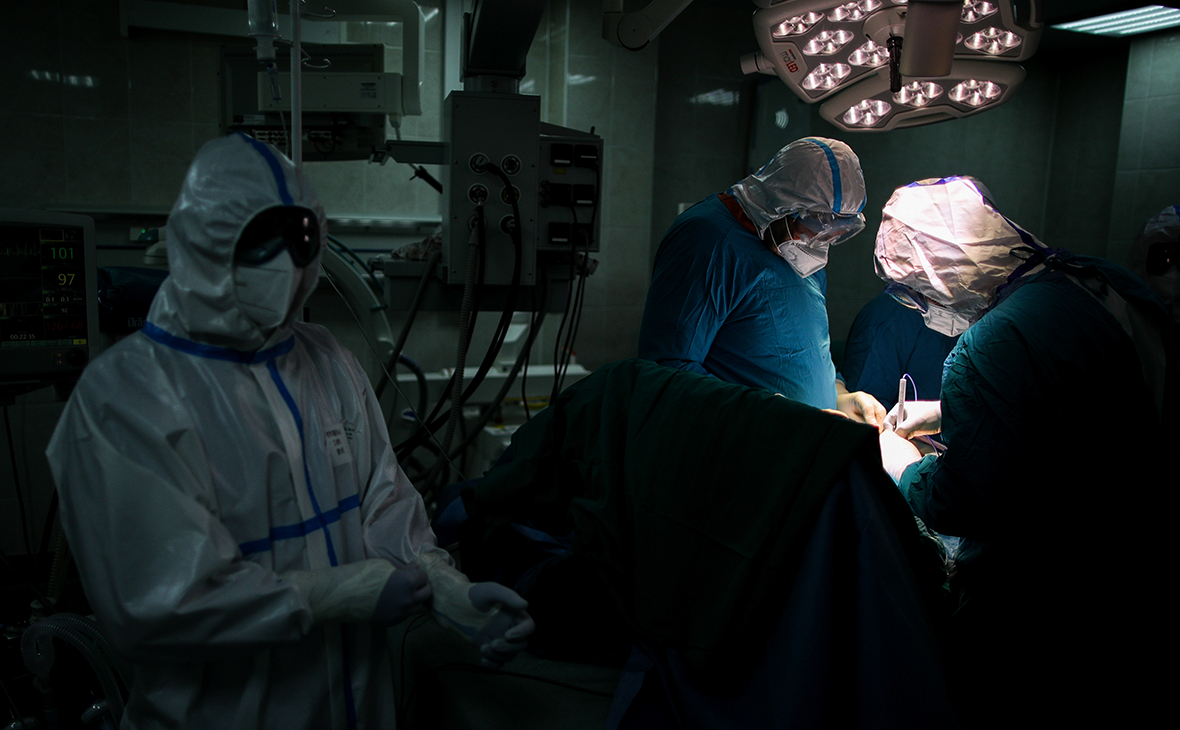
Сложности трансплантации костного мозга в России
За период 2019–2020 годов на базе 28 федеральных и региональных клиник проведено около 1,9 тыс. трансплантаций костного мозга, говорится в докладе. Большинство центров трансплантации находятся в Москве и Санкт-Петербурге, где проводится практически 85% всех пересадок. Однако региональные клиники даже в нынешней ситуации остаются недозагруженными — из-за особенности финансирования они не могут принять пациентов из других регионов, в результате основная нагрузка ложится на федеральные центры. Исходя из демографических, эпидемиологических и экспертных оценок авторы исследования делают вывод, что нереализованная потребность в трансплантациях исчисляется 10 тыс. в год.
В докладе называются и другие проблемы в трансплантации костного мозга:
По словам гематолога, президента и сооснователя «Клиники 12» Капитолины Мелковой, только пересадкой костного мозга невозможно исправить ошибки предыдущих этапов лечения. «Сейчас цепочка нарушена: гематолог что смог полечил, потом трансплантолог что смог перелил. Необходимо отслеживание всей цепочки лечения пациента с первых этапов до трансплантации», — приводят ее слова авторы доклада.
Регистр доноров костного мозга
В России функционирует 18 государственных и частных регистров доноров костного мозга и гемопоэтических стволовых клеток, в них 160 тыс. потенциальных доноров. Единого национального регистра доноров не существует, а система перекрестного поиска между государственными и частными регистрами не организована. Это заставляет медиков обращаться к каждому из этих объединений по отдельности, указывают авторы исследования. В России при населении более 146 млн человек размер регистра должен достигать 1,5 млн потенциальных доноров, также при создании их базы важно учесть этническое многообразие.
Авторы отмечают, что практика создания централизованного регистра на базе частных НКО успешно применяется в Израиле, США, также существует опыт создания регистра на базе общественно полезных хозяйственных обществ. Например, регистр доноров костного мозга Германии содержит больше 9 млн записей и имеет доступ еще к более чем 38 млн доноров по всему миру. В Израиле количество потенциальных доноров превышает 1 млн человек.
В апреле этого года правительство внесло в Госдуму законопроект, которым предлагается расширить права доноров, создать федеральный регистр, компенсировать донорам расходы на проезд к месту забора костного мозга и гомеопатических стволовых клеток. В законопроекте закрепляется роль федерального правительства как ответственного органа по ведению регистра. Предполагается, что сведения в него будут направлять медорганизации, также информацию о потенциальных донорах смогут передавать профильные НКО. Последний пункт вызвал недовольство с их стороны: по словам Анны Андрюшкиной, гендиректора Национального регистра доноров костного мозга им. Васи Перевощикова, право НКО участвовать в создании регистра не закрепляется законопроектом, хотя эти организации оперируют третью всей донорской базы России. Законопроект пока прошел только первое чтение.
Закон предполагает компенсацию за счет бюджета расходов донора на проезд к месту забора костного мозга и обратно, но оплата проживания, суточные и возмещение выпадающего дохода не предусмотрены, отмечают авторы. Процедура забора стволовых клеток и трансплантации костного мозга сейчас оплачивается государством, но расходы по так называемой активации донора (то есть суточные, усиленное питание, дополнительная страховка) в большинстве случаев оплачиваются благотворительными фондами. Стоимость активации варьируется от 100 тыс. до 500 тыс. руб.
С точки зрения авторов доклада, наиболее эффективная форма регистра — саморегулируемая организация с частичным госвозмещением расходов и частным финансированием. В таком случае рекрутирование доноров будет осуществляться несколькими членами организации. По мнению исследователей, частные НКО уже накопили сведения о потенциальных донорах в количестве, сопоставимом с объемами крупных регистров, поэтому «игнорировать практику некоммерческих организаций невозможно».
Что россияне знают о донорстве костного мозга
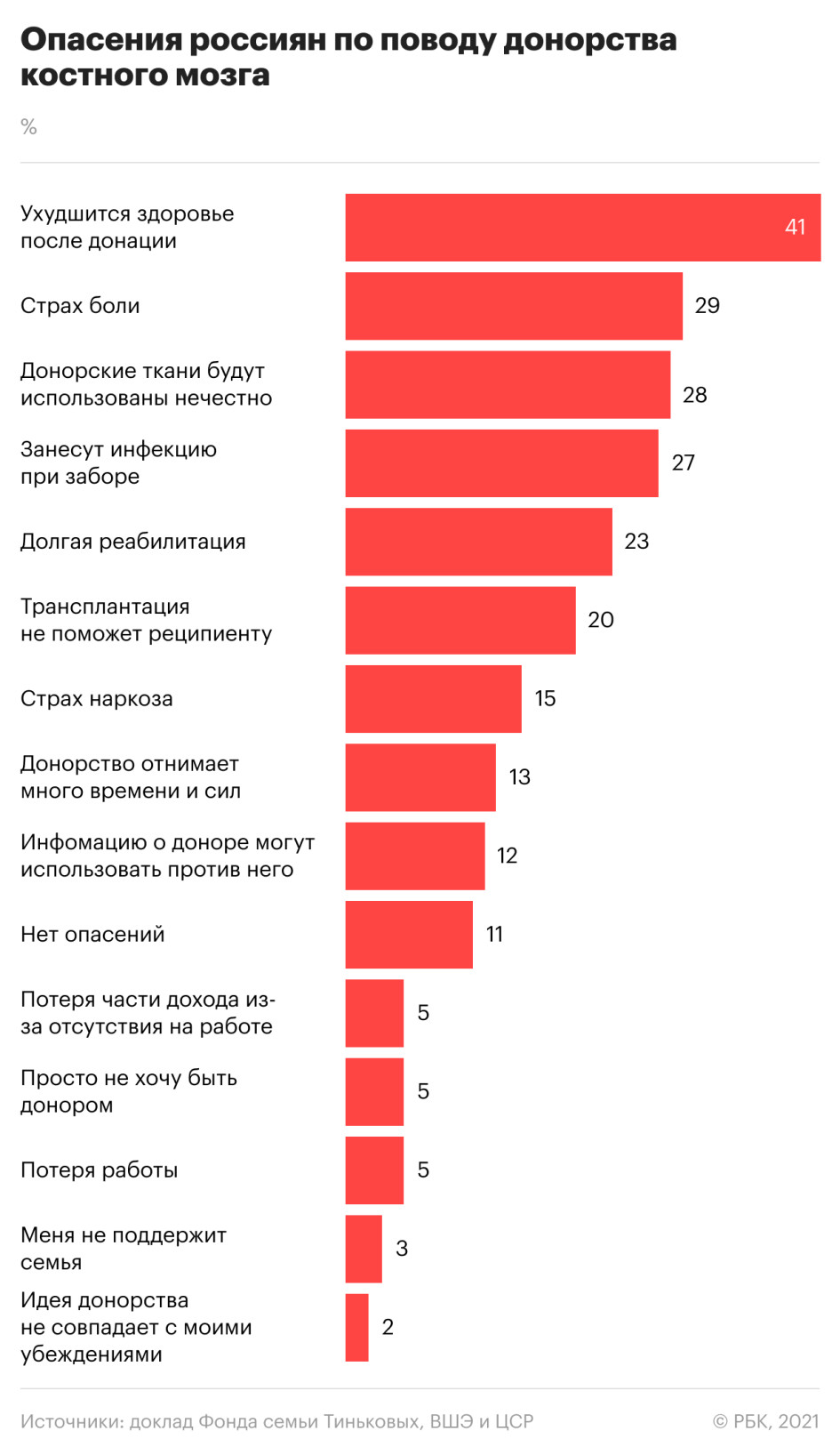
99% россиян считают свой уровень информированности о донорстве костного мозга недостаточным, следует из результатов опроса, проведенного создателями исследования. Больше всего обществу не хватает информации о рисках, связанных с донорством, о процедуре забора костного мозга и о том, как чувствуют себя доноры после трансплантации. Также недостаточно статистических данных об успешно проведенных трансплантациях, считают участники опроса.
Большинство респондентов (60%) предположили, что люди не интересуются темой донорства, пока эта тема не касается их лично. Еще 53% винят СМИ в недостаточном освещении темы донорства.
Ответственность за риски для донора прежде всего должна нести клиника, где производился забор костного мозга, уверены участники опроса, на втором месте насчет ответственности перед донором находится государство.
Подавляющее большинство россиян (87%) считают, что в России необходимо создать единый регистр доноров. 67% выступают за то, что его работу должен контролировать Минздрав. В пользу контроля НКО высказались лишь 12%.
Сколько необходимо инвестировать в онкогематологическую помощь
В 2019 году, о котором есть наиболее точные данные и отсутствует эффект пандемии, расходы на оказание помощи онкогематологическим пациентам составили почти 25 млрд руб., в эту сумму включены в том числе расходы как самих пациентов, так и НКО. Для оценки необходимого объема инвестиций для лечения пациентов, при условии, что диагностика этих заболеваний в России будет приближена к международным, авторы исследования выделили основные статьи расходов: на диагностику, на предтрансплантационный период, рекрутинг доноров, наконец расходы на саму трансплантацию гемопоэтических стволовых клеток. В таком случае, по оценке авторов исследования, ежегодно на лечение онкогематологических пациентов государство должно тратить 97 млрд руб.
Наиболее затратными в таком случае станут:
Кроме того, для эффективного развития онкогематологической помощи в России требуется дополнительно около 102 млрд руб. потенциальных инвестиций. Так, наиболее затратным в этом случае будет создание центров трансплантации — примерно 99 млрд руб. В исследовании подчеркивается, что создание одного койко-места в центре трансплантологии с нуля обойдется в сумму от 40 млн до 50 млн руб., в то время как создание такого места на базе существующих крупных больниц — в 6–10 млн руб.
На втором месте по уровню затрат находятся инвестиции в диагностическое оборудование — 2,3 млрд руб., на третьем — инвестиции в создание регистра и образовательные программы. По оценке авторов, создание регистра обойдется примерно в 70 млн руб. Сейчас правительством заложены 107 млн руб. на разработку и поэтапное внедрение регистра до 2023 года.