коллоидные системы доставки лекарств в офтальмологической практике включают в себя следующие
Офтальмологические системы доставки для антибиотикотерапии: обзор
Создание офтальмологических систем доставки (ОСД) лекарственных средств (ЛС) представляет собой одну из наиболее сложных задач для фармацевтической и медицинской науки. За последние десятилетия достигнут значительный прогресс в улучшении существующих дозированных форм.
Офтальмологические заболевания достаточно трудно поддаются лечению; глазные формы ЛС должны быть безопасными, гипоаллергенными и стерильными. На долю топических форм приходится 90% всех зарегистрированных лекарственных средств. Обновление слезной жидкости, носослезный дренаж, роговичный эпителий и гематоофтальмический барьер снижают локальную биодоступность ЛС и время их пребывания на поверхности глаза при топическом применении. Только 5-10% ЛС проникают через роговичный барьер. Заболевания переднего сегмента глаза, такие как блефарит, конъюнктивит, склерит, кератит и синдром сухого глаза, разрешаются при локальном или периокулярном применении медикаментов. Доставка препаратов к заднему сегменту глаза при глаукоме, эндофтальмите или увеите, также как и к переднему сегменту, осложнена низкой биодоступностью ЛС и наличием различных барьеров. Поэтому иногда внутриглазное введение может быть предпочтительнее, несмотря на риск возникновения осложнений. По сравнению с пероральным способом введения ОСД обеспечивают эквивалентную/лучшую биодоступность ЛС в глазном яблоке. Разработаны подходы для увеличения биодоступности ЛС, контролированного высвобождения и усиления терапевтического эффекта.
Инфекционные заболевания являются наиболее распространенной проблемой офтальмологии. Антибиотики представляют собой группу ЛС, широко использующихся в ОСД и предназначенных для лечения разнообразных заболеваний, таких как микробный кератит, конъюнктивит, дисфункция мейбомиевой железы, синдром сухого глаза и др. Антибиотики могут вводиться в глаз посредством топического применения, субтеноновой, внутриглазной или субконъюнктивальной инъекции. Тетрациклины, фторхинолоны, аминогликозиды, пенициллины – это антибиотики, которые наиболее широко используются в лечении инфекционной офтальмологической патологии.
Антибактериальная резистентность представляет собой способность бактерий противостоять действию антибиотиков. Данное ограничение эффективности обусловлено неправильным применением антибактериальных средств, чрезмерным назначением препаратов этой группы и адаптацией бактерий к их воздействию. Фактически ОСД антибиотиков создаются для снижения частоты использования и сокращения дозы этих препаратов посредством совершенствования имеющихся и разработки новых форм.
Современные ОСД существенно различаются между собой. К ним относят: гелеобразующие системы in situ, липосомы, наночастицы, ниосомы, наноэмульсии и микроэмульсии. ОСД подходят для гидрофильных и липофильных ЛС, способны воздействовать в определенном месте и могут вводиться различными способами. При использовании соответствующих наполнителей гелеобразующие системы in situ увеличивают время пребывания ЛС на роговице и уменьшают его потери со слезной жидкостью. Различные полимеры, методы производства и разнообразный состав позволяют получать наночастицы с мукоадгезивными свойствами, подходящими для топического, периокулярного или внутриглазного применения и создания стабильных, эффективных и гипоаллергенных форм.
Целью данной работы является обзор существующих форм доставки антибиотиков, применяющихся в офтальмологии.
Офтальмологические формы
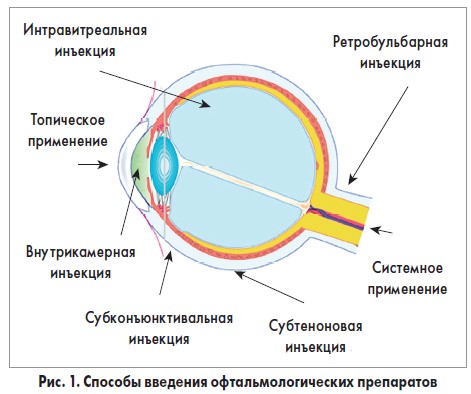
Описаны два способа проникновения ЛС после топического применения: транскорнеальное (из слезной жидкости в переднюю камеру) и трансконъюнктивальное, а также транссклеральное проникновение с наружной поверхности глаза в переднее увеа-цилиарное тело и радужку. Резорбция липофильных ЛС при транскорнеальном введении выше, чем у гидрофильных препаратов из-за липидных включений в роговичном эпителии. И наоборот, трансконъюнктивальный путь подходит для гидрофильных ЛС и больших молекул. Топическое применение используется для лечения таких заболеваний передней камеры глаза, как воспаление, аллергия, кератоконъюнктивит, инфицирование и язвы роговицы. Препараты для местного применения должны соответствовать следующим критериям: эффективность, стерильность, стабильность, офтальмологическая переносимость.
Глазные капли
Глазные капли представляют собой стерильные и преимущественно изотонические растворы, содержащие ЛС или только смазывающие вещества/растворы, заменяющие слезную жидкость. На долю этой традиционной офтальмологической лекарственной формы приходится 90% всех зарегистрированных препаратов в связи с простотой ее разработки и производства. Глазные капли дешевле других форм выпуска и получили заслуженное признание у пациентов. К сожалению, 95% ЛС элиминируется слезным аппаратом и различными барьерами в течение 15-30 сек после инстилляции. Более того, вторичное инфицирование глаза может быть спровоцировано микробиологической контаминацией многодозовой упаковки. Несмотря на легкое ощущение жжения после введения, вызывающее слезотечение и десквамацию клеток, глазные капли, одно- или многодозовые, являются наиболее распространенными глазными лекарственными формами. Офтальмологическую биодоступность можно повысить за счет улучшения проникновения ЛС через роговицу и удлинения времени его нахождения на поверхности глаза. Для повышения эффективности состава используют вспомогательные вещества: усиливающие проницаемость и увеличивающие вязкость агенты, циклодекстрины. Усилители проницаемости изменяют целостность роговицы и снижают резистентность барьеров. В качестве примеров усилителей проницаемости можно привести эфир полиоксиэтиленгликоля и натриевую соль этилендиаминтетрауксусной кислоты. Загустители увеличивают вязкость раствора, пролонгируя длительность пребывания ЛС в глазу и улучшая локальную биодоступность препарата. Для удлинения времени пребывания глазных капель на поверхности глаза используются такие загустители, как поливиниловый спирт, гидроксиметилцеллюлоза, гидроксиэтилцеллюлоза. Циклодекстрины представляют собой полисахариды с внутренней гидрофобной полостью и внешней гидрофильной поверхностью. Циклодекстрины позволяют стабилизировать препараты в водных растворах, снижая местное раздражение после введения и увеличивая проникновение ЛС через офтальмологический барьер.
Мази
Офтальмологические мази представляют собой стерильные, полутвердые, гомогенные препараты, предназначенные для нанесения на поверхность глаза (конъюнктиву или веко). В этих средствах используются преимущественно безводные наполнители: они не должны раздражать глаза. Существуют четыре типа мазей: на маслянистой, абсорбирующей, водоотталкивающей и водорастворимой основе.
В отличие от глазных капель, мази замедляют элиминацию ЛС с током слезной жидкости и пролонгируют пребывание препарата на роговице. Нанесение мази сопровождается нечеткостью зрения, поэтому применять ее рекомендуется в вечернее время.
Гидрогели
В офтальмологической практике гидрогели используются для увеличения времени пребывания ЛС на глазном яблоке. Гидрогели представляют собой трехмерную субстанцию, набухающую в воде и состоящую из загустителя, диспергированного в воде, или гидрофильной жидкости. Гидрогели удерживаются в глазу и лучше переносятся пациентами по сравнению с мазями за счет меньшего количества нежелательных явлений, индуцированных системной абсорбцией. Существует два типа гидрогелей: предварительно сформированные гели и гели in situ. Гели обычно состоят из гидрофильных полимеров.
Основным недостатком этих лекарственных форм является количество и гомогенность ЛС, входящего в состав гидрогеля, которые могут быть значительно ограничены, особенно при использовании гидрофобных препаратов. Кроме того, загустители должны сохранять стабильность с течением времени, что необходимо для поддержания физических свойств и эффективности продукта.
Эмульсии
Эмульсии представляют собой чистую, прозрачную и термодинамически стабильную систему из двух несмешивающихся жидкостей. Эта система является дисперсией масла в воде, стабилизированной сурфактантом и иногда ко-сурфактантом. Интерес к таким эмульсиям обусловлен увеличением растворимости ЛС (гидрофильных и липофильных) и эффективной солюбилизацией веществ, плохо растворимых водой. Существуют некоторые ограничения для этой лекарственной формы: нечеткость зрения после инстилляции продукта, которая может повлиять на приверженность пациента к лечению. Гомогенность эмульсии ассоциирована с однородностью ЛС, кроме того, эмульсия должна быть стабильной, чтобы обеспечить правильную дозировку препарата.
Офтальмологические вкладки
Офтальмологические вкладки представляют собой полимерные материалы, помещенные в свод конъюнктивы между склерой глазного яблока и веком. Разработанные в 1971 г., они являются биологически инертными, нерастворимыми слезной жидкостью, стерильными и гипоаллергенными. Эта лекарственная форма создана для улучшения офтальмологической биодоступности и продления действия ЛС посредством увеличения времени его контакта с тканями глаза. Офтальмологические вкладки снижают системную абсорбцию и повышают приверженность пациентов к лечению; они не содержат консервантов и при необходимости могут быть удалены (если вкладки больше не нужны). Данная форма имеет некоторые недостатки: дискомфорт, обусловленный твердостью вкладки, сложность размещения, случайные потери. Кроме того, она достаточно дорогостоящая, у пациента могут возникнуть сомнения в отношении использования незнакомой формы офтальмологического ЛС. Существуют различные типы офтальмологических вставок: растворимые, биоразрушающиеся и нерастворимые. Растворимые производятся из натуральных полимеров (коллагена), синтетических или полусинтетических полимеров и разрушаются в глазе.
Биоразрушаемые вставки производятся из биоразрушаемых полимеров (полиортоэфира, полиортокарбоната) и не требуют удаления по окончании использования. Полимер постепенно разрушается/разлагается, и лекарство медленно высвобождается из гидрофильной матрицы.
Нерастворимые вкладки, также называемые окусертами, состоят из нескольких частей: осмотической и диффузионной систем, гидрофильных контактных линз. Эта форма нуждается в удалении по окончании использования.
Контактные линзы
Контактные линзы представляют собой систему циркулярной формы. Это тонкие, искривленно-округлые диски из прозрачного пластика, располагающиеся непосредственно на поверхности глаза. Они используются для продления времени пребывания ЛС в глазе и позволяют лечить заболевания передней его камеры. Включение ЛС достигается такими методами, как импринтинг, простое пропитывание и коллоидные наночастицы. Важными условиями в производстве линз являются обеспечение проникновения кислорода и сохранение прозрачности. Линзы имеют множество преимуществ, поскольку не содержат консервантов, а их размер и форма тщательно контролируется. Несмотря на то что контактные линзы являются альтернативной и перспективной ОСД ЛС, они дорогостоящие, а также требуют обработки и очистки. К некоторым недостаткам данной формы относят неполную проницаемость для кислорода, вероятность преждевременного высвобождения ЛС, технологические ограничения какого-либо способа разработки терапевтических контактных линз.
Внутриглазные инъекции
Внутриглазные инъекции производятся при патологии заднего сегмента глаза. Эта техника используется при специфических заболеваниях и нуждается в наличии обученного и компетентного персонала. Поверхность глаза подвергается анестезии в течение всей процедуры. Техника выполнения внутриглазных инъекций требует наличия чистой комнаты, стерильных материалов и занимает 15-30 мин.
Последние достижения в офтальмологической доставке антибиотиков
Улучшение растворимости и стабильности ЛС при помощи циклодекстринов
Циклодекстрины были открыты в 1900 г. и относительно недавно стали использоваться в ОСД. Они представляют собой циклические олигосахариды с внутренней липофильной полостью и наружной гидрофильной поверхностью. Циклодекстрины используются в качестве растворителей, стабилизаторов, усилителей проницаемости, разделительных агентов, катализаторов или добавок. Эти вспомогательные вещества увеличивают растворимость и стабильность ЛС, предупреждают появление таких нежелательных явлений, как раздражение и дискомфорт. Циклодекстрины должны быть гипоаллергенными, нетоксичными, хорошо переноситься, инертными, увеличивать проницаемость роговицы для ЛС; могут использоваться в частицах (наносферах, микросферах, липосомах).
Гидроксипропил-β-циклодекстрин используется для создания комплекса с ципрофлоксацином для получения глазных капель. Его включение в комплекс привело к увеличению стабильности, офтальмологической переносимости и биологической активности по сравнению с зарегистрированными глазными каплями и простыми водными растворами. Эта комбинация увеличила растворимость ципрофлоксацина в 3 раза при рН 5,5 и в 2 раза при рН 7,4.
Контактные линзы для доставки антибиотиков
Контактные линзы используются в качестве резервуара ЛС или для поддержки активного действующего вещества в ОСД антибиотиков. Первоначально они применялись в качестве офтальмологической системы коррекции остроты зрения. Жесткие склеральные линзы предупреждают испарение слезной жидкости или адгезию слизистых нитей к роговице, способствуют репарации роговицы и увлажняют ее при синдроме сухого глаза. Мягкие контактные линзы часто состоят из гидрогелей, таких как гидроксиэтил полиметакрилат.
Офтальмологические вставки для доставки антибиотиков
Офтальмологические вставки представляют собой твердые или полутвердые препараты, помещаемые в субконъюнктивальный мешок для контроля потока ЛС. Использование офтальмологических вставок для систем доставки антибиотиков описано в литературе.
Гелеобразующие системы in situ для доставки антибиотиков
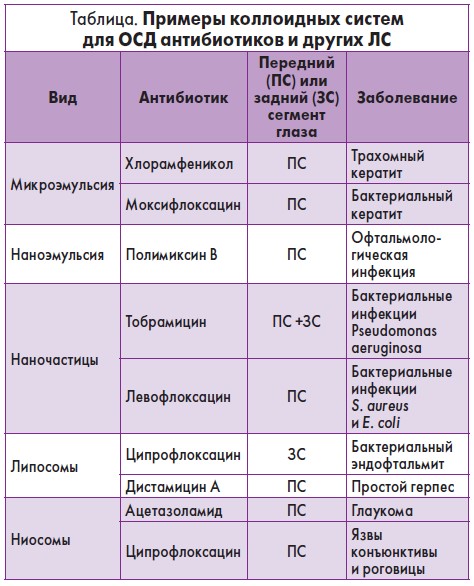
Коллоидные системы доставки антибиотиков
Коллоидные системы активно используются в разработке составов, предназначенных для лечения офтальмологической патологии (табл.).
Они имеют множество преимуществ: удлиняют время пребывания ЛС на поверхности роговицы, пролонгируют его высвобождение и увеличивают биодоступность. Лекарственные формы включают микроэмульсии, наноэмульсии, наночастицы, липосомы или ниосомы (рис. 2).
Микроэмульсии для доставки антибиотиков. Микроэмульсии являются кинетически стабильными коллоидными системами. Они используются благодаря их способности доставлять как липофильные, так и гидрофильные ЛС, а также увеличивать биодоступность активных субстанций. Tween ® 80 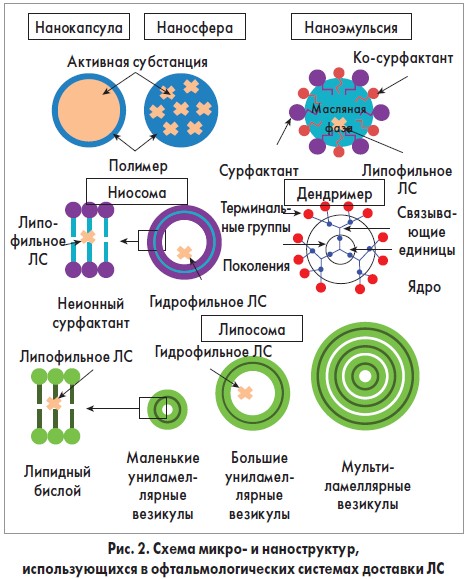
Наноэмульсии для доставки антибиотиков. Множество исследований основано на использовании наноэмульсий в офтальмологической практике. Их небольшой размер и хорошая переносимость являются преимуществами, необходимыми для эффективного лечения. К сожалению, данная форма редко применяется для доставки антибиотиков.
Нано- и микрочастицы для доставки антибиотиков. Наночастицы используются при различных заболеваниях глаз. Благодаря их способности проникать в ткани глаза, не влияя на роговицу, радужную оболочку или сетчатку, они являются перспективной технологией повышения терапевтической эффективности офтальмологической терапии.
Твердые липидные наночастицы считаются перспективными носителями для ОСД. Они характеризуются физиологичным липидным ядром, окруженным водной фазой и стабилизированным сурфактантами. Гидрофильные и липофильные ЛС захватываются этими частицами, что является гарантией высокой безопасности. Возможно широкомасштабное промышленное производство стерильных наночастиц.
Липосомы для доставки антибиотиков. Фосфатидилхолин (липид, содержащийся в яйцах и сое) и холестерин являются широко используемыми липидами при производстве липосом. Проводилось исследование липосомной системы, содержавшей ципрофлоксацина гидрохлорид, с целью обеспечения долговременной доставки ЛС без системного воздействия препарата. Использовались различные молярные концентрации холестерина. Оказалось, что данный параметр влиял на размер частиц, эффективность захвата и высвобождения ЛС. Размеры частиц колебались от 2,5 до 7,2 мкм. Ципрофлоксацин имел профиль быстрого высвобождения в течение первых часов, затем высвобождение ЛС соответствовало модели диффузии Higuchi. Авторы показали, что высвобождение ЛС контролируется концентрацией препарата в течение первых 10 ч, а спустя 10 ч – содержанием холестерина.
Ниосомы для доставки антибиотиков. Лечение глаукомы требует непрерывного и продолжительного введения антибиотиков и средств с антибактериальными свойствами. Для улучшения низкой проницаемости роговицы и биодоступности традиционных офтальмологических форм используются ацетазоламидсодержащие ниосомы.
Выводы
На долю топических глазных капель приходится 90% всех офтальмологических лекарственных форм. За последние годы медицинские и фармацевтические исследователи добились значительных успехов в области применения офтальмологических средств и ОСД ЛС. Новые ОСД имеют большой потенциал в отношении увеличения биодоступности ЛС в тканях глаза. Преодоление офтальмологических барьеров является основной задачей в разработке оптимальных лекарственных форм. Недостатки активных действующих субстанций уменьшаются при подборе подходящей формы и состава. Приверженность пациентов возрастает с улучшением переносимости и наличием гипоаллергенных свойств: этот параметр является основополагающим для соответствующего назначения.
Во многих исследованиях изучалась возможность преодоления офтальмологического барьера с целью увеличения продолжительности пребывания ЛС в тканях глаза, повышения биодоступности активных субстанций и улучшения проницаемости глаз. Существующие и новые лекарственные формы позволяют увеличить эффективность офтальмологической терапии. В ближайшие несколько лет создание ЛС для топического применения, не нуждающегося в системном прохождении, позволит снизить частоту приема, сократить дозу антибиотиков и увеличить приверженность пациентов к лечению.
Статья печатается в сокращении.
Dubald М. et al. Ophthalmic Drug Delivery Systems for Antibiotherapy – A Review. Pharmaceutics 2018, 10, 10; doi:10.3390/pharmaceutics10010010
Перевела с англ. Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 8 (429), квітень 2018 р.
СТАТТІ ЗА ТЕМОЮ
Наприкінці вересня в інноваційному поєднаному офлайн- та онлайн-форматі відбувся ХХІІ Національний конгрес кардіологів України, який традиційно привернув увагу кардіологів і лікарів суміжних спеціальностей. Одним із ключових фокусів наукової програми заходу стала сучасна статинотерапія.
У рамках науково-практичної конференції до Всесвітнього дня безпеки пацієнта «Безпека пацієнта, безпека медицини» виступив генеральний директор медичної лабораторії ДІЛА Олексій Бабич. Тема його доповіді надто важлива для медичної спільноти – «Солідарна відповідальність: держава, лікар, лабораторія і пацієнт», що має на меті забезпечення високого рівня діагностики та лікування.
Коллоидные системы доставки лекарств в офтальмологической практике включают в себя следующие
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital)
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital); Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), R16 «Molecular Pharmacology and Advanced Therapeutics», Brain and Neuroscience Communities of Research); ФГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России, НИИ фармакологии
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital); Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), R16 «Molecular Pharmacology and Advanced Therapeutics», Brain and Neuroscience Communities of Research)
Транспорт лекарственных средств через роговицу глаза: перспективы применения липосомальных лекарственных форм
Журнал: Вестник офтальмологии. 2014;130(4): 117-122
Аляутдин Р. Н., Иежица И. Н., Агарвал Р. Транспорт лекарственных средств через роговицу глаза: перспективы применения липосомальных лекарственных форм. Вестник офтальмологии. 2014;130(4):117-122.
Aliautdin R N, Iezhitsa I N, Agarval R. Transcorneal drug delivery: prospects for the use of liposomes. Vestnik Oftalmologii. 2014;130(4):117-122.
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital)
Анатомические и физиологические барьеры глазного яблока определяют низкую биодоступность офтальмологических препаратов. Уникальная структура роговицы, состоящая из связанных плотными контактами эпителиальных клеток и гидрофильной стромы, ограничивает проникновение как гидрофильных, так и липофильных лекарственных средств при традиционных путях введения. Кроме того, слезная пленка, включающая белки и ферменты, также представляет собой барьер для транскорнеального транспорта лекарственных препаратов. Несмотря на то что в роговице имеются различные транспортные системы, принимающие участие в доставке некоторых лекарственных препаратов, проблемы повышения биодоступности офтальмологических препаратов являются актуальными. Одной из систем доставки лекарственных веществ через роговицу могут быть липосомы. Это средство доставки лекарственных веществ представляет собой везикулярные структуры, состоящие из внешнего бислоя липидов и внутреннего пространства, заполненного раствором лекарственного вещества. Эта особенность структуры липосом определяет условия для их проникновения через как гидрофильные, так и липофильные среды глаза, включая барьеры переднего и заднего сегментов глаза. Липосомы являются эффективным средством для целенаправленной доставки лекарственных веществ в переднюю камеру глаза. Эта статья представляет собой обзор литературы, посвященной взаимодействию лекарственных веществ с барьерами передней камеры глаза и перспективам использования липосом для транскорнеальной доставки лекарственных средств.
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital)
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital); Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), R16 «Molecular Pharmacology and Advanced Therapeutics», Brain and Neuroscience Communities of Research); ФГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России, НИИ фармакологии
Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), Faculty of Medicine, Sungai Buloh Campus, Jalan Hospital); Технологический Институт МАРА, Медицинский факультет, Малайзия (Universiti Teknologi MARA (UiTM), R16 «Molecular Pharmacology and Advanced Therapeutics», Brain and Neuroscience Communities of Research)
Анатомические особенности расположения органа зрения создают иллюзию простоты лекарственной терапии офтальмологических заболеваний с помощью местного введения препаратов 3. Действительно, введение лекарственных препаратов в конъюнктивальный мешок имеет ряд преимуществ: локализация эффектов препарата, что позволяет избежать ненужных системных побочных эффектов; введение препаратов, не требующее специальных навыков, что трудно достичь при системном введении, возможность использования удобного, неинвазивного и безболезненного метода, что особенно важно при длительной терапии. Вместе с тем местное применение лекарственных веществ в офтальмологии, несмотря на кажущуюся простоту, имеет ряд ограничений 4.
К обстоятельствам, ограничивающим эффективность этого пути введения, относятся прекорнеальные факторы, физиологические и биохимические особенности строения роговицы, а также физико-химические свойства лекарственного вещества и его растворителя [7].
Прекорнеальные факторы
СЖ по ряду причин является препятствием для вводимых местно лекарственных препаратов.
«Слезный» клиренс обеспечивает удаление препарата из прекорнеальной области и увеличивает всасывание препарата окружающими тканями. Кроме того, белки СЖ способны сорбировать лекарственные препараты, снижая биодоступность последних до 5% [9]. Связывание их с лекарственными веществами способно изменять биодоступность последних. Содержащиеся в СЖ белки структурно и функционально гетерогенны [10]. Общее число таких белков по разным данным составляет 60-500, в том числе протеазы и ингибиторы протеаз [11]. Основными белками являются лактоферрин, лизозим, липокалин, липофилин, белки комплемента и иммуноглобулины. Важный протеин СЖ липокаин имеет несколько мест связывания, что предполагает его взаимодействие с другими компонентами СЖ. Противотуберкулезный препарат рифампицин образует с липокаином прочный комплекс. Этот комплекс теряет стабильность в кислой среде, поэтому липокаин может рассматриваться как потенциальная транспортная система для доставки рифампицина в очаг специфического воспаления [12].
Лактоферрин, относящийся к мультифункциональным структурам, является компонентом иммунной системы и обладает нуклеазной активностью. Наряду с этим С-концевая часть лактоферрина может связываться с НПВС, блокаторами ЦОГ2, эторикоксибом, парекоксибом и нимесулидом, угнетая их активность при местном применении [13]. Лизозим, фермент с гликозид-гидролазной активностью, за счет гидрофобных взаимодействий способен связываться с пенициллинами и цефалоспоринами (цефрадин, цефуроксим, цефотаксим, цефтриаксон). Важным активным ферментом СЖ является кальцийзависимая фосфолипаза А2, в норме обеспечивающая бактерицидную активность в отношении грамположительных бактерий. Но фосфолипазная активность фермента увеличивает порозность мембран липосом, приводя к преждевременному выделению лекарственного препарата. В состав СЖ входят 12 ферментов, включающих альдолазу, пируваткиназу, амилазу, металлопротеиназы, которые способны оказать влияние на фармакокинетику офтальмологических препаратов [14, 15].
Наличие в СЖ белков, способных связывать лекарственные препараты, приводит к конкуренции последних за места связывания при комбинированном применении. Так, комбинированное применение тимолола и пилокарпина приводит к снижению концентрации бета-блокатора в тканях глаза за счет увеличения связывания с белками СЖ [16]. Пилокарпина нитрат повышал биологическую активность в 10 раз при его комбинировании с цетилпиридиния хлоридом, вытесняющим пилокарпин из связи с белками СЖ [17].
Роговица
Эпителий роговицы
Роговица является следующим существенным барьером на пути лекарственных препаратов. Эта структура глаза является уникальной, так как имеет гидрофильную часть, строму, покрытую, как сандвич, с двух сторон двумя липидными слоями (эпителия и эндотелия). В результате препараты, которые одновременно имеют как гидрофобную, так и гидрофильную природу, могут проникать через ткани роговицы свободно. Если же препараты являются полярными или высоколипофильными соединениями, они проникают в роговицу значительно менее эффективно. Пока лекарственное средство находится в контакте с внешней поверхностью глаза, градиент концентрации служит в качестве движущей силы проникновения в роговицу. В этом случае физико-химические свойства, такие как растворимость в воде и липофильность, являются двумя определяющими факторами, которые регулируют скорость проникновения препаратов через роговицу. Другие физические свойства молекул (например, рКа и коэффициент распределения) также могут оказать влияние на проницаемость роговицы глаза [18].
Роговица является не только барьером для механических повреждений, но также обеспечивает избирательную проницаемость для химических соединений с целью поддержания гомеостаза в тканях передней камеры глаза. Структурно и функционально в роговице можно выделить эпителиальный слой, строму и эндотелиальный монослой. Барьерные функции эпителия обеспечиваются развитой системой активного транспорта, регулирующего поступление в клетки и выведение гидрофильных и липофильных соединений, а также плотными контактами между телами эпителиальных клеток [19].
В процессе формирования поверхностного слоя эпителия роговицы эпителиоциты экспрессируют плотные контакты, которые не характерны для более глубоких слоев эпителия. Плотные контакты в значительной степени снижают парацеллюлярный транспорт, являющийся механизмом проникновения гидрофильных веществ. Таким образом, поверхностные слои эпителия роговицы представляют препятствие для проникновения гидрофильных веществ [20]. Этим фактором определяется низкая проницаемость ряда лекарственных веществ через роговицу. Через неповрежденную роговицу плохо проникают гидрофильный амикацин [21], циклоспорин А [22], липофильный дексаметазон [23], вариконазол [24], гатифлоксацин [25]. Повреждение эпителия перед инстилляцией лекарственного препарата значительно снижает защитные свойства роговицы [26].
Обеспечение доставки необходимых для жизни веществ определяет наличие в эпителии роговицы развитых систем облегченного и активного транспорта. Эти виды транспорта имеют большее значение для доставки гидрофильных соединений, нежели для проникновения липофильных лекарственных средств, что связано с низкой пассивной диффузией гидрофильных лекарственных средств через мембрану. Транспортные системы, экспрессированные на апикальной поверхности эпителиальных клеток роговицы, обеспечивают активную доставку гидрофильных соединений. Для липофильных соединений, легко проникающих через клеточные мембраны, существует обратный транспорт, осуществляемый специфическими транспортными системами.
Транспортные системы роговицы
Транспорт аминокислот в эпителии роговицы важен, потому что эпителий представляет собой интенсивно регенерирующую ткань c непрерывным синтезом белка. Основным источником питательных веществ в эпителии является водянистая влага и в меньшей степени лимбальное кровообращение. Аминокислоты активно поступают в эпителий роговицы из водянистой влаги, тогда как слезная сторона эпителия выступает в качестве диффузионного барьера [27]. Концентрация аминокислот в СЖ сопоставима с плазмой за исключением аспарагината, глутаминовой кислоты и таурина, которые присутствуют в СЖ в гораздо более высоких концентрациях, чем в плазме [28].
Транспортеры олигопептидов SLC15 принадлежат к суперсемейству протонассоциированных транспортеров олигопептидов (POT) [31]. PepT1 и PepT2 транспортируют ди- и трипептиды, а также β-лактамные антибиотики, ингибиторы АПФ, ингибиторы ренина и аналоги вирусных нуклеозидов (валацикловир, валганцикловир).
Строма
Эндотелий роговицы
Эндотелий роговицы защищает строму от водянистой влаги. Эта структура представлена монослоем гексагональных клеток, образующих мозаичную поверхность. Основной функцией стромы является сохранение тургора стромы, что является гарантией сохранения прозрачности последней. Гидрофильные глюкозаминогликаны стромы определяют постоянный ток жидкости из передней камеры через эндотелий в строму. Несмотря на наличие плотных контактов эндотелий роговицы обладает порозностью, поэтому трансэндотелиальное сопротивление невелико и составляет 30 мОм [38, 39].
