компрессия спинного мозга в шейном отделе симптомы
Публикации в СМИ
Сдавление спинного мозга
Сдавление спинного мозга — сочетание неврологических симптомов, обусловленных смещением и деформацией вещества спинного мозга каким-либо объёмным образованием или смещённым позвонком при позвоночно-спинномозговой травме.
Этиология • Переднее сдавление: тело сломанного или вывихнутого позвонка, костные отломки, выпавшие фрагменты межпозвонкового диска • Заднее сдавление обусловлено сломанной дужкой позвонка или разорванной жёлтой связкой, инородным телом • Внутреннее сдавление: гематомиелия (см. Гематомиелия), детрит в очаге размягчения с отёком-набуханием спинного мозга • В позднем периоде: рубцово-спаечные процессы, арахноидальные кисты или спайки, эпидурит, абсцесс.
Клиническая картина (близка к таковой при ушибе спинного мозга) • Отсутствует период светлого промежутка, грубый неврологический дефицит развивается в момент травмы • Отсутствует первичное разрушение вещества спинного мозга. Нарушение функций возникает в значительной степени вследствие расстройства кровообращения спинного мозга • Синдром нарушения проводимости спинного мозга •• Вялый парез или паралич мышц с арефлексией •• Отсутствие чувствительности ниже уровня повреждения •• Расстройство функций тазовых органов • Сегментарные расстройства (в зависимости от уровня поражения).
Диагностика • Поясничная пункция с исследованием проходимости субарахноидального пространства и регистрацией частичной или полной блокады ликворных путей • Спондилография (рентгенография позвоночника в двух проекциях) — смещение позвонков или их отломков и деформация позвоночного канала • КТ, МРТ, миелография.
Лечение оперативное. Объём вмешательства зависит от уровня и характера сдавления.
Прогноз • При своевременном и адекватном лечении возможно восстановление утраченных функций, способности к самообслуживанию • В большинстве случаев сдавление спинного мозга вызывает инвалидизацию пациентов, стойкую утрату трудоспособности.
Осложнения • Нейротрофические (пролежни, расстройства ЖКТ, терморегуляции) • Гнойно-воспалительные (менингит, эпидурит, паравертебральный абсцесс).
Синоним. Компрессия спинного мозга
МКБ-10. G95.2 Сдавление спинного мозга неуточнённое
Код вставки на сайт
Сдавление спинного мозга
Сдавление спинного мозга — сочетание неврологических симптомов, обусловленных смещением и деформацией вещества спинного мозга каким-либо объёмным образованием или смещённым позвонком при позвоночно-спинномозговой травме.
Этиология • Переднее сдавление: тело сломанного или вывихнутого позвонка, костные отломки, выпавшие фрагменты межпозвонкового диска • Заднее сдавление обусловлено сломанной дужкой позвонка или разорванной жёлтой связкой, инородным телом • Внутреннее сдавление: гематомиелия (см. Гематомиелия), детрит в очаге размягчения с отёком-набуханием спинного мозга • В позднем периоде: рубцово-спаечные процессы, арахноидальные кисты или спайки, эпидурит, абсцесс.
Клиническая картина (близка к таковой при ушибе спинного мозга) • Отсутствует период светлого промежутка, грубый неврологический дефицит развивается в момент травмы • Отсутствует первичное разрушение вещества спинного мозга. Нарушение функций возникает в значительной степени вследствие расстройства кровообращения спинного мозга • Синдром нарушения проводимости спинного мозга •• Вялый парез или паралич мышц с арефлексией •• Отсутствие чувствительности ниже уровня повреждения •• Расстройство функций тазовых органов • Сегментарные расстройства (в зависимости от уровня поражения).
Диагностика • Поясничная пункция с исследованием проходимости субарахноидального пространства и регистрацией частичной или полной блокады ликворных путей • Спондилография (рентгенография позвоночника в двух проекциях) — смещение позвонков или их отломков и деформация позвоночного канала • КТ, МРТ, миелография.
Лечение оперативное. Объём вмешательства зависит от уровня и характера сдавления.
Прогноз • При своевременном и адекватном лечении возможно восстановление утраченных функций, способности к самообслуживанию • В большинстве случаев сдавление спинного мозга вызывает инвалидизацию пациентов, стойкую утрату трудоспособности.
Осложнения • Нейротрофические (пролежни, расстройства ЖКТ, терморегуляции) • Гнойно-воспалительные (менингит, эпидурит, паравертебральный абсцесс).
Синоним. Компрессия спинного мозга
МКБ-10. G95.2 Сдавление спинного мозга неуточнённое
Заболевания спинного мозга
Признаки и симптомы
Основными клиническими признаками заболеваний спинного мозга являются: потеря чувствительности ниже определенного уровня («уровень расстройств чувствительности»), сопровождающаяся мышечной слабостью и спастичностью конечностей.
Нарушения чувствительности. Часты парестезии; они могут развиться в одной или обеих стопах и распространяться вверх. Уровень расстройств болевой или вибрационной чувствительности часто совпадает с локализацией уровня поперечного поражения спинного мозга.
Двигательные нарушения. Разрыв кортикоспинальных путей вызывает квадриплегию или параплегию с повышенным мышечным тонусом, повышенными глубокими сухожильными рефлексами и положительным симптомом Бабинского.
Сегментарные признаки. Существуют ориентировочные показатели уровня поражения, например, полоса гипералгезии или гиперпатии, снижение тонуса и атрофия отдельных мышц с утратой сухожильных рефлексов.
Вегетативные дисфункции. Сперва задержка мочи, что должно вызвать подозрение на заболевание спинного мозга при сочетании со спастичностью и (или) расстройствами чувствительности на определенном уровне.
Боль. Боль в спине по средней линии имеет диагностическую ценность для локализации уровня поражения; боль между лопатками может стать первым признаком сдавления спинного мозга на уровне средней части грудного отдела позвоночника; корешковые боли могут свидетельствовать о более латерально расположенном поражении; боль, возникающая при поражении нижнего отдела спинного мозга (медуллярного конуса), может иррадиировать в нижнюю часть спины.
Поражения на уровне или ниже уровня L4 позвонка. Поражение конского хвоста (cauda equina) вызывает развитие вялого асимметричного парапареза с отсутствием рефлексов, дисфункцией мочевого пузыря и прямой кишки, потерей чувствительности с уровня L4 обычно возникают боли, иррадиирующие в промежность или бедра. Поражение медуллярного конуса не вызывает боли, но влечет за собой более раннее проявление симптомов нарушения функции мочевого пузыря и прямой кишки. Компрессионные повреждения конуса и конского хвоста одновременно (cauda equina) могут вызвать сочетанное развитие признаков поражения периферических мотонейронов и гиперрефлексию или положительный рефлекс Бабинского.
Поражения на уровне foramen magnum. В типичных случаях мышечная слабость плеча и руки сопровождается ипсилатеральным, а затем контралатеральным поражением ноги и, наконец, контралатеральной руки; наличие синдрома Горнера предполагает поражение шейного отдела.
Экстрамедуллярные поражения. Сопровождаются корешковыми болями, синдромом БроунаСекара, признаками асимметричного сегментарного поражения нижних мотонейронов, ранними кортикоспинальными признаками, крестцовой потерей чувствительности, ранними проявлениями патологии СМЖ.
Интрамедуллярные поражения. Сопровождаются жгучими болями, локализацию которых трудно определить, потерей болевой чувствительности с сохраненным чувством положения сустава, с сохранением перинеальных и сакральных ощущений, менее выраженными кортикоспинальными признаками; СМЖ в норме или с небольшими отклонениями.
Этиология
Компрессия спинного мозга
1. Опухоли спинного мозга: первичные или метастатические, экстра — или интрадуральные; большинство из них — эпидуральные метастазы из прилежащих позвонков; наиболее частые малигнизированные опухоли поражают предстательную железу, грудную клетку, легкие, лимфомы, плазмоцитарные дискразии; первым симптомом обычно является боль в спине, которая усиливается в положении лежа, с болевыми точками, этот симптом предшествует другим симптомам за многие недели.
2. Эпидуралъный абсцесс: первоначально, лихорадка неизвестной этиологии с ноющей спинальной болью и болевыми точками, затем развиваются корешковые боли; вскоре после развития неврологической симптоматики быстро нарастает компрессия спинного мозга.
3. Спиналъное эпидуралъное кровоизлияние и гематомиелия: проявляется как острая поперечная миелопатия, развивающаяся в течение минут или часов на фоне сильной боли. Причины: незначительная травма, люмбальная пункция, антикоагулянтная терапия, гематологические расстройства, артериовенозные аномалии, кровоизлияние в опухоль. Этиология большинства этих нарушений не ясна.
4. Острая протрузия межпозвоночного диска: образование грыжи межпозвоночного диска в шейном и грудном отделах встречается реже, чем в поясничном
5. Острая травма со спинальным переломом или смешением: может не проявляться миелопатией до тех пор, пока механическое давление не вызовет дальнейшего смещения дестабилизированного позвоночника.
6. Хронические компрессионные миелопатии: а) шейный спондилез; б) сужение позвоночного канала на поясничном уровне: интермиттирующая и хроничеекая компрессия конского хвоста (cauda equina), связанная с врожденным сужением поясничного канала и спровоцированная протрузией диска или спондилитом.
7. Некомпрессионные неопластические миелопатии. Интрамедуллярные метастазы, паракарциноматозная миелопатия, осложнения после лучевой терапии.
Воспалительные миелопатии
1. Острый миелит, поперечный миелит, некротическая миелопатия: заболевание развивается в течение нескольких дней с проявлением чувствительных и двигательных симптомов, часто с вовлечением мочевого пузыря. Может быть первым признаком рассеянного склероза.
2. Инфекционная миелопатия: опоясывающий герпес с предшествующими корешковыми симптомами и сыпью, чаще всего вирусной природы; также встречается при инфицировании лимфотропным ретровирусом, ВИЧ, при полиомиелите.
Сосудистые миелопатии
Инфаркт спинного мозга, аномалии развития сосудов.
Хронические миелопатии
Спондилез, дегенеративные и наследственные миелопатии, подострая комбинированная дегенерация (дефицит витамина В12), сирингомиелия, спинная сухотка.
Инструментальные исследования
Обычная рентгенография, КТ-сканирование позвоночника для выявления переломов и искривлений позвоночного столба, а также определения возможных метастазов в позвоночник. МРТ служит методом ускоренной оценки с высокой разрешающей способностью, особенно для диагностики интрамедуллярных поражений, и предпочтительнее, чем традиционная миелография. Анализ СМЖ на наличие инфекционного процесса, рассеянного склероза, карциномы. Соматосенсорные вызванные реакции могут быть патологическими.
Лечение
Компрессия, вызванная опухолью. При эпидуральных метастазах — большие дозы глкжокортикоидов (для уменьшения отека) и местное облучение метастазов, с химиотерапией или без нее; хирургическое вмешательство применяется, если опухоль нечувствительна к лучевой терапии или не поддается максимальным дозам облучения. Хирургическое удаление опухоли показано при нейрофибромах, менингиомах или других экстрамедуллярных опухолях.
Эпидуральный абсцесс. Обычно требует неотложного хирургического вмешательства для дренирования абсцесса и бактериологического исследования с последующим назначением курса антибиотиков внутривенно.
Эпидуральное кровоизлияние, или гематомиелия. При наличии доступа срочно удаляют сгусток. Причины дискразии, приведшей к кровоизлиянию, должны быть установлены и, по возможности, устранены или скорректированы. Диагностику артериовенозных аномалий развития можно провести с помощью МРТ, миелографии или артериографии сегментарных спинальных артерий.
Острая протрузия диска. Наилучший клинический эффект достигается применением сфокусированной экстракорпоральной ударно-волновой терапии
Спинальный перелом или смещение. Требует хирургического вмешательства.
Осложнения
Повреждение мочевых путей, связанное с задержкой мочи изза растяжения мочевого пузыря, и повреждение мышцыдетрузора мочевого пузыря; пароксизмальная гипертензия или гипотензия с нарушениями объема; илеус и гастрит; при высоких цервикальных повреждениях спинного мозга — механическая дыхательная недостаточность; тяжелая гипертензия и брадикардия в ответ на раздражение или растяжение мочевого пузыря и кишечника; инфекции мочевыводящих путей; пролежни; ТЭЛА.
Источник: Справочник Харрисона по внутренним болезням
Kravchik, M. The Treatment of intervertebral disk herniation and persistent symptoms. Tel Aviv, 2001
Корешковый синдром шейного отдела
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
Симптомы
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
Инструментальные методы диагностики
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Корешковый синдром
Корешковый синдром не является отдельным заболеванием, а представляет собой сложный комплекс симптомов, возникающих при сдавливании спинномозговых нервов в местах их ответвления от спинного мозга. Подобное может наблюдаться при многих заболеваниях, но в любом случае появление корешкового синдрома требует немедленной диагностики причин развития и начала адекватного ситуации лечения. Ведь, кроме того, что он сопровождается мощными болями, длительная компрессия или сдавление нервных корешков может приводить к необратимым изменениям и в конечном итоге некрозу нервных волокон, следствием чего станет потеря чувствительности и двигательные расстройства тех участков тела, за иннервацию которых они отвечали.
Общие сведения
В официальной медицине поражение спинномозговых корешков еще называют радикулопатией. В ее основе всегда лежит сдавливание нерва. Это может быть вызвано увеличением размеров или смещением определенных анатомических образований, граничащих со спинным мозгом, возникновением новообразований или рефлекторной реакцией организма на раздражители, проявляющейся спазмированием мышц и т. д. Существует множество, причем довольно разнообразных, причин развития корешкового синдрома, но о них позже.
Радикулопатии всегда были и остаются распространенным явлением. Но если ранее они возникали в основном у людей в 40—60 лет, то сегодня нередко диагностируются и в более молодом возрасте, в том числе и у подростков. Поражение спинномозговых нервов и пучков может наблюдаться на любом участке позвоночника, на основании чего различают радикулопатию:
Во всех случаях присутствует боль разной степени выраженности и характера. Но место ее сосредоточения и то, в какую область она будет иррадировать (отдавать) напрямую зависит от того, какой конкретно спинномозговой корешок ущемлен. Так же это оказывает непосредственное влияние на характер других симптомов, которые будут сопровождать корешковый синдром. Ведь нервные корешки отходят попарно на уровне каждого из 33-х позвонков, каждый из которых отвечает за передачу чувствительных и двигательных импульсов соответствующей части тела.
Боли при радикулопатии могут быть очень сходными с таковыми, характерными для заболеваний сердца, включая инфаркт миокарда, или же других опасных для жизни состояний, например, перитонита. Это существенно осложняет диагностику и нередко приводит к назначению абсолютно неподходящего пациенту лечения.
Боли при корешковом синдроме могут достигать такой интенсивности, что лишают больного покоя и полностью обездвиживают их. Это может сочетаться со спастическим напряжением мышц, принятием вынужденной позы, появлением нарушений чувствительности, например, ощущения онемения в соответствующей части тела, нарушениями подвижности вплоть до паралича и другими симптомами. При невмешательстве это чревато необратимыми изменениями в структуре нерва и инвалидизацией, поэтому важно как можно раньше диагностировать корешковый синдром, определить причину его развития и устранить ее консервативным или хирургическим путем, что зависит от сложности ситуации.
Причины
Спинной мозг является органом центральной нервной системы. Он располагается в позвоночном канале, с одной стороны образованный телами позвонков вместе с разделяющими их хрящевыми прослойками (межпозвонковыми дисками), а с другой – костными отростками позвонков. Таким образом природа позаботилась о защите столь нежного и важного для жизнедеятельности человека органа, как спинной мозг.
Позвонковые отростки соединяются в нескольких точках, формируя тем самым естественные отверстия, называемые фораминальными, через которые выходят отходящие от спинного мозга нервные корешки. Они представляют собой крупные нервные волокна. По мере отдаления от спинного мозга они все больше разветвляются на более мелкие волокна и доходят до всех органов и частей человеческого тела, обеспечивая передачу в них соответствующих сигналов, регулирующих их функционирование.
Каждый спинномозговой корешок образован чувствительным и двигательным нервным волокном. Первые отходят от спинного мозга со стороны позвонковых отростков, т. е. ближе к задней части тела и поэтому называются задними. Двигательные корешки располагаются практически впритык к телам позвонков и межпозвоночным дискам и называются передними. Таким образом, из их названий понятно, что передние корешки ответственны за двигательные возможности и отвечают за сокращение мышц, задние же передают сигналы рецепторам, которые должны реагировать на действие различного рода раздражающих факторов: касание, грубые удары и т. д.
Как уже говорилось, спинномозговые корешки выходят по обеим сторонам позвоночника через естественные отверстия, образованные дугами и отростками позвонков. Поэтому любые изменения в состоянии позвоночника и окружающих его мягких тканях способны отражаться на состоянии столь важных нервов и приводить к развитию корешкового синдрома.
Основная масса случаев возникновения радикулопатии приходится на заболевания, сопровождающиеся дегенеративно-дистрофическими изменениями или воспалительными процессами в позвоночнике и окружающих его тканях. В последнем случае она провоцируется рефлекторным спазмом мышц, возникающим в ответ на боль, или отеканием мягких тканей.
Наиболее часто причиной развития корешкового синдрома становятся:
Существенное «омоложение» корешкового синдрома во многом обусловлено изменением образа жизни современных людей в не лучшую сторону. Именно лишний вес, малоподвижный образ жизни, вредные пристрастия, стрессы и отсутствие привычки держать осанку становятся основными причинами развития вышеперечисленных заболеваний, которые в свою очередь вызывают возникновение радикулопатии. Все они способствуют нарушению кровообращения, что и становится «спусковым крючком» для возникновения дегенеративных изменений в хрящевой ткани межпозвоночных дисков и развития соответствующих патологий.
Остеохондроз
Остеохондроз – хроническое заболевание, при котором наблюдается постепенное разрушение межпозвоночных дисков на фоне протекающих в них дегенеративно-дистрофических изменений, т. е. расположенных между телами позвонков хрящей, выполняющих функции амортизаторов и обеспечивающих гибкость позвоночника. Они постепенно истончаются и теряют природную эластичность. Это приводит к тому, что тела соседних позвонков сближаются, а диаметр фораминальных отверстий уменьшается, следствием чего может становиться ущемление спинномозговых корешков.
Протрузии и межпозвонковые грыжи
Протрузии и грыжи – одно из следствий остеохондроза, сопровождающееся деформацией формы межпозвоночного диска и его выпячиванием. Изначально формируется протрузия. Это означает, что диск уже деформирован, но его наружная оболочка (фиброзное кольцо) еще сохраняет целостность. При отсутствии лечения она разрывается в наиболее уязвимом месте, что приводит к выпадению внутреннего содержимого (пульпозного ядра) в позвоночный канал или область с передней части позвоночника, т. е. формированию полноценной межпозвоночной грыжи.
Как протрузия, так и грыжа могут сдавливать спинномозговые корешки, причем, как только один из них, так и оба сразу. От этого напрямую зависит, с какой стороны будут наблюдаться неврологические нарушения. Крупные грыжи и секвестрированные, т. е. отделившиеся от межпозвонкового диска, могут сдавливать и сам спинной мозг, что чревато тяжелыми осложнениями. Если секвестр начнет движение по позвоночному каналу, это будет сопровождаться появлением признаков поражения тех нервных корешков, на уровень которых он спустится. Если же он достигнет пояснично-крестцового отдела и расположенного там крупного пучка нервов, называемого конским хвостом, это может привести к парезам и параличам нижних конечностей.
Спондилез
Спондилез является еще одним осложнением остеохондроза, при котором межпозвонковые диски настолько изнашиваются и истончаются, что позвонки сближаются на критически близкое расстояние. На фоне этого происходит и их деформация, что сопровождается образованием на их краях костных выростов, называемых остеофитами. Со временем соседние тела позвонков могут прочно срастаться между собой, что приводит к тяжелому ущемлению спинномозговых корешков.
Спондилоартроз
Под данным заболеванием подразумевается разрушение фасеточных суставов, т. е. места смыкания отростков позвонков. При нем наблюдается поражение всех элементов сустава, включая его капсулу, связки, поверхности и даже околосуставные мышцы. Это так же может сопровождаться образованием остеофитов и защемлением нервных корешков.
Спондилолистез
Спондилолистез – патология позвоночника, при которой тело одного или нескольких позвонков смещается относительно нижележащего на то или иное расстояние. Поскольку при этом нарушается ось позвоночника и смещаются все анатомические структуры на данном участке, это приводит к компрессии корешков спинного мозга или даже его самого.
Травматические повреждения
Травмы позвоночника – далеко не редкость. Сильные удары, падения с высоты, дорожно-транспортные происшествия и действие других факторов может приводить к подвывихам позвонков, их осколочным и компрессионным переломам, что практически всегда сопровождается развитием корешкового синдрома.
Инфекционные заболевания
С точки зрения возникновения радикулопатии наибольшую опасность представляют сифилитическая и туберкулезная инфекция, а также остеомиелит и неспецифический бактериальный менингит. В таких случаях может наблюдаться поражение нервов патогенными вирусами и бактериями, что будет приводить к их воспалению.
Новообразования
Позвоночник и спинной мозг, точно так же, как и другие органы, могут подвергаться формированию доброкачественных и злокачественных опухолей. Кроме того, при онкологических заболеваниях других органов от материнской опухоли могут отделяться метастазы, которые с током крови попадут в окружающие позвоночник ткани и так же могут спровоцировать ущемление нервных корешков и возникновение соответствующей симптоматики.
Одной из весьма распространенных доброкачественных опухолей позвоночника является гемангиома. Многие люди уже рождаются с таким сосудистым новообразованием, расположенным в теле позвонка, или приобретают его с возрастом. Оно не опасно, но существенно увеличивает риск компрессионного перелома позвоночника.
Симптомы
Характер проявлений корешкового синдрома зависит от степени сдавления нерва, особенностей его расположения, формы, толщины и ряда других индивидуальных особенностей. Но для корешкового синдрома всегда характерно присутствие 3-х компонентов: боли, чувствительных и двигательных расстройств.
Первые признаки радикулопатии появляются внезапно. Как правило, это происходит после совершения резкого движения или тяжелой физической работы. Изначально боли могут быть слабыми или умеренными, но они склонны усиливаться после любого движения, смеха, кашля, чихания и стихать при занятии определенного положения тела. При этом болевой синдром будет сочетаться с:
Боли при корешковом синдроме отличаются от других. Они жгучие, пекущие, стреляющие. Характерной их особенностью является распространение от позвоночника к конечностям, иррадиация в соседние участки тела, например, ноги, бедро или область сердца, руки и т. д., что определяется уровнем поражения.
Болевой синдром вызывает рефлекторное напряжение мышц и связок в области поражения, что приводит к еще большему усилению болевых ощущений. Чтобы облегчить свое состояние, человек старается занять вынужденное положение тела и избегает движений, которые будут задействовать пораженный сегмент позвоночника.
При этом мышцы будут больше напряжены со стороны сдавленного корешка, что можно определить путем пальпации, т. е. прощупывания, спины. Это может провоцировать перекос тела в ту или иную сторону. Если спинномозговые корешки защемлены на уровне шейных позвонков, со временем это может приводить к развитию кривошеи, что станет причиной искривления позвоночника.
При отсутствии лечения состояние больного будет прогрессивно ухудшаться. Со временем компрессия спинномозгового корешка приведет к:
Спинномозговые корешки проходят на уровне каждого позвонка. То, в каком позвоночно-двигательном сегменте один или оба из них будут ущемлены, полностью определяет характер возникающих нарушений и их локализацию (с одной стороны или с обеих). Если же зажато будет одновременно несколько корешков, симптоматика будет смешанной и сочетать симптомы поражения каждого из них.
При инфекционной природе корешкового синдрома дополнительно будут присутствовать повышенная температура тела, озноб, ощущение слабости и другие характерные симптомы.
Шейный отдел
Шейный отдел позвоночника образован 7-ю позвонками. Компрессия спинномозговых нервов на уровне каждого из них сопровождается корешковым синдромом, при котором боли сосредоточены в области позвоночника, а затем распространяются на другие участки в сочетании с соответствующими проявлениями:
Грудной отдел
Дегенеративно-дистрофические изменения в грудном отделе позвоночника наблюдаются крайне редко, менее чем в 1% случаев, но не исключаются полностью. Поэтому из-за низкой частоты поражения спинномозговых корешков грудного отдела бывает очень сложно правильно диагностировать причину появления болей в груди, так как практически всегда они обусловлены заболеваниями сердца, органов ЖКТ.
Но поскольку защемление нервных корешков у позвонков грудного отдела не исключено, рассмотрим характерные проявления при компрессии нерва на каждом позвоночно-двигательном сегменте:
Пояснично-крестцовый отдел
В виду того, что на поясничный (L-позвонки) и крестцовый (S-позвонки) отделы позвоночника приходятся наибольшие нагрузки, именно в них чаще всего возникают дегенеративно-дистрофические изменения и воспалительные процессы. Поэтому и корешковый синдром чаще всего возникает в связи с поражением спинномозговых корешков в этих отделах позвоночника.
Диагностика радикулопатии
Для опытного невролога не составляет проблем обнаружить признаки корешкового синдрома. Кроме характерных симптомов, помочь поставить диагноз ему помогают результаты осмотра больного (врач оценивает позу, которую непроизвольно принимает человек, мышечный тонус, наличие болезненных ощущений при пальпации) и проводимых при этом специфических неврологических тестов. Но чтобы точно определить на каком уровне происходит компрессия спинномозгового корешка и чем она обусловлена, требуется провести ряд инструментальных исследований. Какие из них необходимы, определит невролог и напишет назначение:
При возникновении подозрений на наличие заболеваний сердца, органов ЖКТ или других дополнительно могут назначаться УЗИ, анализы крови, мочи и пр.
Для диагностики патологий межпозвоночных дисков наиболее информативным методом считается МРТ. С его помощью можно обнаружить даже малейшие изменения в структуре дисков, которые не будут видны ни при одном другом виде исследования. Но при необходимости точно обследовать костные элементы и обнаружить их деформации обязательно требуется проведение рентгена, а лучше КТ.
Лечение корешкового синдрома
Лечение для каждого пациента подбирается индивидуально в зависимости от того, какое заболевание стало причиной развития корешкового синдрома. При отсутствии серьезной угрозы для здоровья и жизни пациента, например, секвестрации межпозвоночной грыжи или других тяжелых осложнений, изначально избавить нервы от сдавливания стараются с помощью консервативных методов. В таких ситуациях в соответствии с диагнозом пациентам могут назначаться:
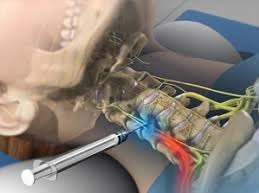
При очень сильном болевом синдроме пациентам могут выполняться блокады соответствующего позвоночно-двигательного сегмента. Они не несут лечебного действия, но способны за считаные минуты устранить боли любой степени выраженности.
Но не всегда консервативная терапия приносит положительные изменения в самочувствии больного. Если в течение 3-х месяцев после ее начала состояние пациента не улучшится, ему будет показано проведение соответствующей операции. Также хирургическое вмешательство может назначаться сразу же, если обнаруживаются:
В каждом случае метод проведения хирургического вмешательства подбирается индивидуально, основываясь не только на том, какая патология была обнаружена, но и степени ее тяжести. Например, при небольших межпозвоночных грыжах могут применяться методики чрескожной хирургии, в частности холодноплазменная нуклеопластика или гидропластика. При более крупных дефектах межпозвонковых дисков показано проведение эндоскопической операции или микродискэктомии. При огромных грыжах выходом из ситуации способна стать только микродискэктомия или открытая дискэктомия со стабилизацией металлоконструкцией. Если же у пациента диагностирован спондилолистез, устранить корешковый синдром можно будет только путем вживления специальных фиксирующих титановых пластин и т. д.

Таким образом, появление симптомов корешкового синдрома или радикулопатии является поводом для немедленного обращения к неврологу, проведения соответствующего обследования и начала лечения. Но даже если будут показания для проведения операции, бояться ее не стоит. Современные методики спинальной хирурги отличаются высокой эффективностью, при этом они гораздо безопаснее, чем невмешательство и неизбежное присоединение осложнений и последующей инвалидности.