контузионный отек костного мозга что
Отек костного мозга позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Ребра, грудина, тазовые кости, череп, позвонки, эпифизы длинных трубчатых костей являются вместилищем красного костного мозга. Избыточное депонирование жидкости (отек) в тканях последнего в сегментах позвоночника на уровне L1-5 может быть следствием травматизации или ряда заболеваний. Клинические проявления представлены симптомами основной патологии. Отек костного мозга поясничного отдела позвоночника обнаруживают с помощью магнитно-резонансного сканирования. Лечение преимущественно консервативное.
Рассказывает специалист ЦМРТ
Дата публикации: 16 Июля 2021 года
Дата проверки: 0 года
Содержание статьи
Причины отека костного мозга
Накопление жидкости происходит на фоне:
Если причину отека установить не представляется возможным, говорят об идиопатической форме. К факторам риска относят заболевания почек и сердца, связанные с задержкой жидкости в организме.
Симптомы отека костного мозга
Клиника обусловлена основной причиной и локализацией очага. Начальная стадия не имеет выраженной симптоматики, а отек костной ткани позвоночника можно диагностировать исключительно на МРТ. Без медицинской помощи нарушается кроветворение, что выражается снижением выработки форменных элементов. При длительном течении развивается анемия, появляются носовые кровотечения, “беспричинные” синяки на теле, слабость. Гипергидратация способствует увеличению объема губчатого вещества и разбуханию тела позвонка, что вызывает стеноз канала с компрессией спинного мозга и нервных волокон. Изменения могут сопровождать:
Классификация
Первичный отек костного мозга развивается после травмы на фоне проникновения из поврежденных кровеносных и лимфатических сосудов жидкости, вторичный — является следствием специфического заболевания вертебрального столба.
Как диагностировать
Жалобы неспецифичны и могут встречаться при других заболеваниях опорно-двигательного аппарата. Наиболее подходящим инструментом визуализации рассматривают магнитно-резонансную томографию. Отек костного мозга на МРТ позвоночника виден на доклинической стадии, когда симптомы отсутствуют. Сканирование показывает:
Отек костного мозга в шейном отделе позвоночника нередко сопровождается гидроцефалией. О трабекулярном отеке на фото МРТ свидетельствует деформация, деструкция позвонка. В отдельных случаях может потребоваться биопсия пораженной структуры.
К какому врачу обратиться
Пациентов с подобной проблемой могут вести несколько специалистов — невролог, ортопед-травматолог, вертебролог, онколог. После купирования острых явлений показана консультация реабилитолога.
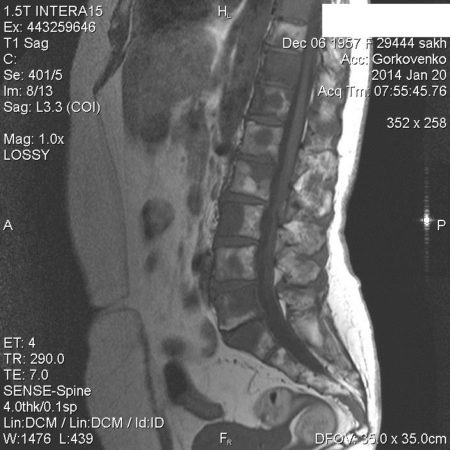
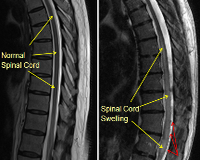
Отек костного мозга на МРТ позвоночника
Боли в спине – одна из самых распространенных причин обращения людей к врачу. Благодаря современным высокотехнологическим исследованиям врач может определить характер патологии, локализацию, размеры, выработать план лечения.
МРТ регистрирует отклик атомов водорода в тканях человека на сильное магнитное поле, на снимках ткани визуализируются по-разному в зависимости от содержания в них воды. Поэтому можно обнаружить изменения структуры костного мозга и его отек на МРТ позвоночника.
Причины отека костного мозга
Костный мозг расположен внутри тела каждого позвонка. Между трабекулами кости располагаются стволовые клетки, рыхлая соединительная ткань, жировая ткань. Здесь образуются все клетки крови – эритроциты, лейкоциты, тромбоциты. Поэтому изменения в костном мозге сопровождаются анемией, снижением иммунитета, обострением аутоиммунных заболеваний, склонностью к кровотечениям. С возрастом жировые клетки замещают большую часть костного мозга.
Причину отека помогает выявить опрос пациента. Большое значение имеет предшествующая травма, характер и длительность боли, нарушения чувствительности кожи, сопутствующие заболевания.
Травматический отек
Наиболее частой причиной его возникновения является травма спины: человек упал или ударился, боль со временем не проходит. Характерная особенность боли – она локализована выше, чем травмированное место. Это связано с тем, что отекший позвонок сдавливает спинномозговые корешки, сами нервы выходят из спинного мозга выше и какое-то время следуют внутри позвоночного канала, затем покидают его через межпозвоночные отверстия.
Трабекулярный отек сопровождает травмы в 100 % случаев. Встречается в любом отделе позвоночника – от шейного до копчика, локализация зависит от механизма травмы. Под действием механического фактора увеличивается давление на костную ткань, может произойти перелом позвонка, растяжение и разрывы связок. Кровеносные сосуды повреждаются, жидкая часть крови и клетки выходят из сосудов и заполняют место между костными балками. Симптоматическое лечение временно облегчает состояние, но без прицельного воздействия на причину отека костного мозга вылечиться невозможно.
Вторичный отек кости
Вторичные отеки не связаны с травмой, они осложняют течение других патологических процессов:
Отек спинного мозга часто сопровождает воспалительные процессы в позвоночнике (остеомиелит, туберкулез). Микробы могут попадать в тела позвонков с кровью из любого очага хронической инфекции (кариес, тонзиллит, эндокардит).
Дегенеративные явления (остеохондроз, межпозвоночные грыжи, артрозы фасеточных суставов – соединений между двумя соседними позвонками) нарушают питание кости, приводят к отеку. При первичном очаге в хряще отек сначала субхондральный, то есть под хрящом, далее распространяется на остальную костную ткань.
Опухоли сдавливают окружающие ткани, приводят к нарушению кровоснабжения кости, что проявляется в виде перифокального отека костного мозга позвоночника, то есть вокруг новообразования.
Нарушения обмена, эндокринные заболевания, хроническая патология почек, расстройства пищеварения ведут к дисбалансу электролитов, накоплению ионов натрия, могут стать причиной развития метаболического отека кости.
Ятрогенные причины: после операций на позвоночнике (реактивный отек), в результате приема некоторых лекарств (стероидных гормонов), на фоне лучевой терапии.
Отек костного мозга, что покажет МРТ позвоночника?
Из-за скопления жидкости в костной ткани тела позвонков увеличивается в размерах, приобретают раздутую форму. Если они увеличиваются настолько, что начинают сдавливать спинной мозг, проходящий в канале позвоночного столба, появляются неврологические симптомы, на снимках видны структурные изменения спинномозговых корешков и спинного мозга. Это уже очень опасно, развиваются:
Двигательные и чувствительные нарушения в нижних конечностях, если поражен поясничный отдел позвоночника, появляются нарушения работы тазовых органов (нарушение мочеиспускания, дефекации, половые расстройства).
При поражении шейного отдела позвоночника страдает иннервация рук (изменяется чувствительность, ограничение движений). При сильном отеке спинной мозг сдавливается не только на уровне шеи, нарушение кровообращения распространяется в вышележащие отделы. Могут присоединиться нарушения зрения, головные боли, менингеальные симптомы, рвота, повышение внутричерепного давления из-за отечности и сдавления нервов, мозговых оболочек. В продолговатом мозге расположены жизненно важные центры – дыхания и сердечной деятельности. Вовлечение их в патологический процесс может привести к летальному исходу.
Отек спинного мозга, нервов, оболочек мозга характеризуется повышением интенсивности сигнала по сравнению со здоровыми тканями. При гидроцефалии расширяются желудочки мозга.
Как выглядит отек костного мозга на МРТ?
На снимках МРТ отек костного мозга выглядит как очаг внутри кости большей интенсивности с размытыми однородными контурами. Само тело позвонка увеличено, несколько размыты границы. В норме содержание жидкости в кости до 10 %. При отеке эта цифра увеличивается до 20 %. Под действием магнитного поля можно определить концентрацию атомов водорода в тканях, границы отека, какие структуры кроме костного мозга вовлечены. Это особенно ценно, так как другие методы – рентген, КТ не выявляют отек костного вещества, микротрещины. На них визуализируются более значительные повреждения – перелом, остеопороз, трещина, смещение, некроз.
На МРТ, когда отекает костная ткань, выявляют гиперинтенсивность костного мозга. Впервые явление было зафиксировано Уилсоном в 1988 году, получило название отек костного мозга. Некоторые рассматривают его как первую, обратимую стадию развития остеонекроза. Обычно эту формулировку используют как клинико-радиологический синдром для уточнения основного заболевания. И только при исключении всех возможных других патологий ставят диагноз отек костного мозга. Для дифференциальной диагностики назначают МСКТ с контрастом, МРТ с контрастом, рентген, определение онкомаркеров в крови, ревматоидного фактора, пункцию с последующей биопсией костного мозга.
После определения с диагнозом выбирают лечение.
МРТ – единственное исследование, которое выявляет отек костного мозга позвоночника. Кроме того, на снимках видно состояние всех мягких тканей по соседству – нервов, связок, мышц, кровеносных сосудов, визуализируются грыжи на начальных стадиях. Это очень ценная информация, позволяющая выбрать правильное лечение: кому-то необходима срочная операция, кому-то – антибиотики, гормональное лечение, сосудистые средства, мочегонные, бисфосфонаты, препараты кальция, ингибиторы простагландина, витамин Д, ношение корсета. Клинически многие болезни проявляются болью в спине, а лечение требуется всем разное. Выбрать правильное направление помогает именно МРТ.
Что такое отек костного мозга позвоночника
Костный мозг представляет собой важный орган, ответственный за многие физиологические процессы и функции в организме. Исходя из названия, можно догадаться, что расположен он внутри костной ткани. Отек костного мозга позвоночника является распространенной патологией, которая регистрируется как у женщин, так и у мужчин, после перенесенной инфекции или травмы спины. Заболевание протекает с ярко выраженной симптоматикой, поэтому не остается незамеченным даже на раннем этапе.
Характеристика заболевания
Отек спинного мозга образуется из-за избыточного скопления жидкости в полости позвоночника. Происходит это из-за повреждения хребта, сосудов или сбоя в естественном процессе выведения ликвора. Обычно это реакция организма на негативные воздействия извне, но может начаться процесс из-за попадания в кровеносную систему опасных бактерий и патогенных микроорганизмов. В этом случае именно они увеличивают объем тканей за счет начала развития местного воспаления.
Разновидности
Отечность спинного мозга имеет свою классификацию, что упрощает процесс выбора тактики лечения, при определении типа на стадии диагностики. Каждый вид имеет свою характеристику и особенности.
Лечение в домашних условиях после подтверждения диагноза недопустимо, так как высок риск осложнений. Поэтому пациента с любой формой заболевания обязательно госпитализируют в стационарное отделение больницы.
Причины появления отека
Начинает скапливаться в костном мозге жидкость по самым разным причинам. Но определение этиологии крайне важно для выбора максимально эффективной тактики лечения, ведь отличаться будет и скорость прогрессирования, и характер повреждения тканей. Самыми распространёнными предпосылками появления патологии выделяют:
Клинически выявить легко только отечность костного мозга, которая образовалась в результате травмы. Человеку требуется незамедлительная помощь, так как состояние прогрессирует стремительно и в большинстве случаев, у медицинских работников нет времени на проведение исследований, уточняющих диагноз.
Симптомы
Боль в позвонках можно списать практически на любой недуг опорно-двигательного аппарата, что в свою очередь затрудняет постановку диагноза. Но без своевременного обращения к врачу, есть риск летального исхода, особенно если наблюдается отек шейного отдела, он наиболее опасный.
Патологический процесс сопровождается следующей симптоматикой:
Болевой синдром может наблюдаться не в месте локализации патологии, а на несколько сантиметров выше, это объясняется скоплением большого количества жидкости, и сдавливания нервных окончаний. При поражении шейного отдела, происходит увеличение давления внутри черепа, появление гидроцефалии, защемление нервов.
У пациентов с отеком костного мозга часто появляется аллергия, обострение радикулита или кишечных инфекций. Это происходит из-за резкого снижения иммунитета организма в связи с появлением патологии.
Диагностические исследования
При травме, важной задачей перед врачом стоит снять отек, в остальных случаях пациентов при подозрении на такую патологию отправляют на сдачу анализов и прохождение аппаратных методик. Целесообразным считается назначение следующих исследований:
Дополнительно задействуется биопсия, с целью исключения злокачественного процесса. Но методика эта достаточно болезненный, поэтому назначается в самом крайнем случае, когда необходимо определить природу образования, повлекшего отек.
Как устранить отек?
Универсального средства, снимающего отек, не существует, поэтому терапия для каждого пациента подбирается индивидуально. При подозрении развития патологии, доктор рекомендует больному соблюдать следующие правила:
Чтобы не допустить неприятные последствия, необходимо полностью исключить давление в пораженной области, и не спровоцировать ухудшение общего состояния. И также важно правильно питаться, обогатить свой рацион белком, витаминами группы В и D, отказаться от вредных привычек.
Медикаментозное лечение
Основой лечения отека спинного мозга является прием лекарственных препаратов. Они подбираются индивидуально, в зависимости от причины, степени поражения и симптоматики у пациента. Обычно комплекс состоит из следующих медикаментов:
Если причиной развития болезни стала инфекция, назначаются антибиотики широкого профиля, чаще всего это «Кларитромицин» или «Амоксициллин», когда туберкулез, то требуется специфическая терапия. При выраженном воспалительном процессе применяется также йодистый калий.
Хирургическая коррекция
С учетом этиологических факторов, порой единственным способом лечения выступает оперативное вмешательство. Обычно без него не обойтись при травмах, остеомиелите, патологиях позвоночника, межпозвоночной грыже и других заболеваниях. Только устранив причину таким образом, можно остановить стремительное скопление жидкости в костных структурах позвонков.
Возможные осложнения
Отек спинного мозга при своевременном обращении к специалистам вполне благоприятный. При комплексном лечении у пациента полностью восстанавливаются все нарушенные функции, подвижность позвоночника, допускается любая физическая активность после прохождения реабилитации. Если лечение было начато поздно, есть риск паралича, частичного или полного, или летальный исход.
Самым распространенным последствием патологии считается потеря подвижности конечностей и дисфункция органов малого таза. Прогноз во многом зависит от локализации поражения, степени прогрессирования болезни до обращения за медицинской помощью и возраста пациента. Чем выше расположен отек, тем выше вероятность полного паралича.
Профилактические мероприятия
Избежать такого серьезного заболевания можно, только если исключить травмирование спины, отказаться от экстремальных видов спорта или сменив профессию на более безопасную. И также важно своевременно обращаться к врачу, при случайных падениях на скользкой поверхности, инфицировании или после аварийных ситуаций на дороге, даже если кажется, что в целом состояние не нарушилось.
Специфической профилактикой патологии следует считать следующие рекомендации:
Заботится о своем здоровье и позвоночнике крайне важно не только для исключения серьезных патологий, но и для поддержания функциональности всех систем, нормальной жизнедеятельности. Отек костного мозга гораздо проще предотвратить, чем потом лечить его и бороться с последствиями.
Отек костного мозга может стать причиной самых разных неприятных последствий, если вовремя его не лечить, не получить компетентную медицинскую помощь. Поэтому при появлении даже незначительной на первый взгляд симптоматики, необходимо обращаться к врачу, соблюдать выданные рекомендации и не нарушать постельный режим.
Отек спинного мозга
Отек спинного мозга — это неспецифический патологический процесс, при котором происходит избыточное накопление жидкости в межклеточных пространствах. Заболевание возникает как осложнение позвоночно-спинномозговой травмы, опухолевого процесса, демиелинизирующих или сосудистых патологий. Состояние проявляется восходящими параличами, потерей всех видов чувствительности, отсутствием рефлексов, другими симптомами с учетом первопричины. Диагностика отека требует проведения КТ или МР-сканирования спинного мозга, рентгенографии позвоночника. Лечение включает массивную дегидратацию, нейрометаболическую поддержку, нейрохирургические операции (по показаниям).
МКБ-10
Общие сведения
Истинная распространенность состояния не установлена, поскольку отек спинного мозга служит универсальной реакцией на травматическое повреждение. Он встречается у всех больных с осложненной травмой позвоночника. После оперативного удаления новообразований вероятность отека составляет около 0,6%, Патология широко распространена в практической неврологии, является опасной для жизни и здоровья пациента, поэтому не теряет актуальности разработка новых способов диагностики и эффективного лечения отека спинного мозга.
Причины
Основной причиной развития отека является позвоночно-спинномозговая травма (ПСМТ) — повреждение, которое сопровождается контузией, нарушением анатомической целостности спинного мозга. Патология возникает в начальном остром периоде (первые 2-3 суток), значительно отягощает состояние пациента после травмы. Кроме ПСМТ, причинами отека могут выступать следующие заболевания:
Патогенез
В механизме развития отека участвует несколько факторов: травматический, циркуляторный, сосудистый, тканевой. Наблюдается повреждение тканевых элементов, накопление провоспалительных медиаторов, нарушение проницаемости сосудов, что сопровождается избыточной фильтрацией жидкости в интерстициальное пространство. При этом спинной мозг увеличивается в объеме, а поскольку он ограничен пространством спинномозгового канала, возникают явления компрессии.
Посттравматический отек вызывает ишемию спинного мозга, которая становится причиной поражения миелиновых оболочек нервов. В последующем формируется специфический глиоз — замещение погибших нейронов клетками нейроглии, что сопровождается нарушением спинномозговых функций. Эти изменения видны на МРТ в виде миомаляции: в первые полгода состояние может быть частично обратимо, затем закрепляется стойкий неврологический дефицит.
Симптомы
Клиническая картина обусловлена основным заболеванием. При перенесенной ПСМТ ведущим симптомом является боль в спине, которая сосредоточена в месте приложения механической силы, распространяется на другие отделы позвоночника. Соответственно уровню повреждения развиваются вялые параличи дистальных отделов ног или всех нижних конечностей, дополняемые парезами мышц брюшного пресса, спины, грудной клетки.
При локализации поражения на уровне верхнешейного отдела спинного мозга наблюдается тетраплегия по центральному типу с утратой чувствительности, которая дополняется вялым параличом шейных мышц. Если травма произошла в нижнешейном отделе, определяются признаки поражения плечевого сплетения, одно- или двусторонний синдром Горнера, различное положение рук (опущены, сложены на груди, запрокинуты).
Отек спинного мозга неуклонно нарастает, уже спустя несколько часов патологический процесс захватывает значительное число сегментов. Постепенно усугубляется неврологическая симптоматика: появляются восходящие параличи, которые распространяются от нижних к верхним конечностям, туловищу, мышцам шеи и головы. Может возникать судорожный синдром.
Осложнения
Отек спинного мозга — грозное состояние, которое без лечения может быстро распространиться на вышележащие сегменты, достигая церебрального уровня. При вовлечении в процесс продолговатого мозга у пациента нарушаются витальные функции: дыхательная (дыхание Биота), сердечно-сосудистая деятельность (замедление пульса, гипотония). Наблюдается отсутствие сухожильных и периостальных рефлексов, расширение зрачков, неподвижность глазных яблок.
При ПСМТ спинальный отек нередко осложняется спинальным шоком, который характеризуется перераздражением органа или лишением супраспинальных влияний со стороны церебральных структур. У больных выявляются атонический паралич, отсутствие всех типов рефлексов и чувствительности ниже уровня травмы. Также отмечаются расстройства функций тазовых органов, быстро нарастающие трофические нарушения.
Вероятность смертельного исхода составляет до 25%. При успешном купировании неотложного осложнения могут появляться на этапе восстановления неврологических функций. Из-за необратимых повреждений нейронов в резидуальном периоде сохраняется дефицит моторных функций ниже поврежденного уровня, полное или диссоциативное расстройство чувствительности. Часть больных после перенесенного заболевания получают инвалидность.
Диагностика
Обследование начинается со стандартного осмотра врачом-неврологом. У пациента выявляются парезы и параличи, разнообразные нарушения чувствительности, арефлексия и другие симптомы цереброспинального поражения. На травму указывает локальная болезненность, признаки перелома позвонков, характерный анамнез. Для подтверждения диагноза применяются инструментальные и лабораторные методы:
Лечение отека спинного мозга
Консервативная терапия
Медикаментозное лечение проводится по общим принципам неотложной помощи в неврологии. Терапия направлена на снижение количества жидкости в интерстиции, за счет чего удается уменьшить компрессию органа, предупредить необратимые органические изменения. В лечении отека используется несколько групп препаратов:
При тяжелом состоянии, поражении мышц диафрагмы и шеи, угрозе развития дыхательной недостаточности необходим экстренный перевод пациента на ИВЛ. В качестве симптоматического лечения при отдельных состояниях, сопровождающихся отеком спинного мозга, назначаются антиконвульсанты, обезболивающие средства, противовоспалительные препараты. При проникающих травмах для предупреждения инфекционных осложнений показана антибиотикотерапия.
Хирургическое лечение
При травматическом или опухолевом генезе отека больному необходима квалифицированная помощь нейрохирургов. Тип и объем операции подбирается индивидуально: фиксация переломов позвонков пластинами или винтами, установка люмбального дренажа, иссечение новообразования и т. д. При сдавлении спинного мозга хирургическое вмешательство проводится в максимально ранние сроки, чтобы не допустить необратимых изменений.
Прогноз и профилактика
Отек спинного мозга имеет неблагоприятное течение, риск летального исхода в первые часы заболевания, а также высокую вероятность развития инвалидности в восстановительном периоде. Своевременное начало лечения значительно повышает шансы на восстановление неврологического дефицита. Профилактика состояния заключается в предупреждении травматизма, раннем выявлении и лечении опухолевых, нейродегенеративных, сосудистых заболеваний.
Контузионный отек костного мозга что
ФГБУ «Российский центр судебно-медицинской экспертизы» Минздравсоцразвития России, Москва
ФГБУ «Российский центр судебно-медицинской экспертизы» Минздрава России, Москва, Россия, 125284
МРТ-диагностика отека костного мозга и его значение в судебно-медицинской оценке повреждений костей и суставов
Журнал: Судебно-медицинская экспертиза. 2017;60(3): 50-56
Фетисов В. А., Кулинкович К. Ю. МРТ-диагностика отека костного мозга и его значение в судебно-медицинской оценке повреждений костей и суставов. Судебно-медицинская экспертиза. 2017;60(3):50-56.
Fetisov V A, Kulinkovich K Yu. MRI diagnostics of bone marrow oedema and its significance for the forensic medical evaluation of the injuries to bones and articulations. Sudebno-Meditsinskaya Ekspertisa. 2017;60(3):50-56.
https://doi.org/10.17116/sudmed201760350-56
ФГБУ «Российский центр судебно-медицинской экспертизы» Минздравсоцразвития России, Москва
ФГБУ «Российский центр судебно-медицинской экспертизы» Минздравсоцразвития России, Москва
ФГБУ «Российский центр судебно-медицинской экспертизы» Минздрава России, Москва, Россия, 125284
Механическая травма традиционно занимает ведущее место в травматизме, при этом в большинстве случаев подобные повреждения сопровождаются повреждениями костей и суставов. Современная судебно-медицинская травматология не обходится без использования результатов специальных лабораторных и инструментальных методов диагностики. К последним прежде всего относятся лучевые методы исследования, которые прекрасно зарекомендовали себя в иллюстрации морфологической картины различных травм и патологических состояний.
Цель исследования — изучить публикации специалистов в области лучевой диагностики, освещающие проблемы диагностики и лечения травм и заболеваний костей (суставы), и роль ОКМ в решении клинических задач и вопросов, стоящих перед судебно-медицинской экспертизой.
Материал и методы
Авторы использовали открытые интернет-ресурсы: электронную научную библиотеку (elibrary), SciVerse (Science Direct), Scopus, PubMed и Discover. Ключевые слова для поиска источников информации: отек костного мозга, костный мозг, компьютерная томография, магнитно-резонансная томография, переломы костей, повреждения суставов, трабекулярный отек, bone marrow edema, BME, MR images, MRI.
В статье изложены основные результаты МРТ-исследований травм и патологий костей (суставы) в публикациях зарубежных и отечественных специалистов с акцентом на диагностику у пострадавших ОКМ в разные сроки визуализации. В ряде примеров изложены комментарии авторов данной публикации о судебно-медицинском значении выявленных изменений в костном мозге.
Результаты и обсуждение

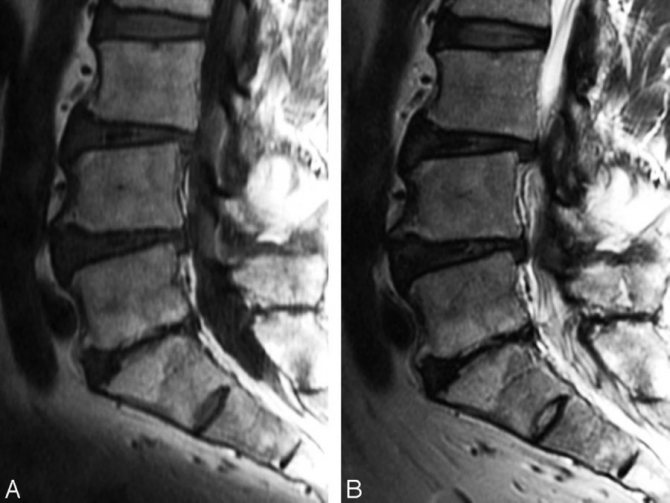
Динамику МРТ-визуализации после травм коленного сустава проследили Г.В. Дьячкова и соавт. [9]. Авторы отметили, что после травмы МРТ позволяет выявить ряд существенных изменений в минерализованных и неминерализованных компонентах дистального конца бедренной кости и проксимальной части ББК. В частности, ОКМ различной степени выраженности, проявляющийся повышением интенсивности сигнала на T2-изображениях и на таких же томограммах с подавлением жира, авторы обнаружили до лечения (факт травмы) и после снятия аппарата Илизарова у всех обследованных пострадавших через 1 год после окончания лечения (давность травмы). Наилучшую визуализацию ОКМ наблюдали на T2-ВИ (рис. 2). Кроме того, авторы установили, что консолидированные переломы коленного сустава отличаются гипоинтенсивными сигналами на Т1- и Т2-ВИ от участков склероза костного мозга, плоскостей бывших переломов, посттравматических костных полостей, разрастаний рубцовой ткани, неоднородной периостальной мозоли. Указанные признаки визуализировались на МРТ до 4 лет и более после окончания лечения даже при первичном заживлении перелома. В работе отмечено, что при явлениях посттравматического артроза коленного сустава не у всех больных были выражены такие классические симптомы травмы, как субхондральный склероз суставных поверхностей (особенно мыщелков бедра) и краевые костные разрастания.

В работе И.Р. Кузиной и соавт. [10] показано, что использование в клинической практике МРТ значительно расширило возможности выявления не только «свежих», но и застарелых переломов костей коленного сустава. ОКМ определяется на Т1-ВИ в виде гипоинтенсивного, а на Т2-ВИ в виде гиперинтенсивного сигнала. Отек локализовался в области бывшего перелома у 7 пациентов с давностью травмы от 1 до 1,5 мес, при этом его размеры зависели от давности травмы: чем больше времени прошло с момента травмы, тем зона гиперинтенсивного сигнала от ОКМ на Т2-ВИ была меньше. Авторы отмечают, что при застарелых переломах сигнальная характеристика ОКМ не отличается от таковой при «свежей» травме и не зависела от давности травмы.
Таким образом, значение данных публикаций для судебных медиков состоит в подтверждении факта травмы, достоверном установлении объема (площадь) поражения костных структур (сустав) и, самое главное, давности выявленных повреждений с возможной дифференциальной диагностикой обстоятельств (механизма) причинения травмы.
Аналогичные данные были получены зарубежными специалистами в области лучевой диагностики. В работах M. Schmid и соавт. [12] и D. Weishaupt и соавт. [13] приведены данные МРТ, свидетельствующие о наличии ОКМ при травмах стопы и ГСС. Авторы отметили, что ОКМ на МРТ (рис. 3) представляет собой участки гипо- или гиперинтенсивного сигнала (в зависимости от условий и режима съемки), что морфологически соответствует наличию жидкости, кровоизлияния, фиброза или некроза тканей. В зависимости от распространенности процесса в костях ГСС различают локальный (в одной кости) и мультифокальный ОКМ, при котором в патологический процесс вовлекается несколько костей одного сустава.

Мультифокальный отек костного мозга

По данным I. Elias и соавт. [15] мультифокальный ОКМ вследствие иммобилизации по своей форме может быть пятнистым и локализоваться субкортикально или субхондрально с длительностью стабилизации или прекращения процесса в течение 18 нед. Соответствующий клинический анамнез (длительная иммобилизация и неподвижность) и отсутствие ряда симптомов могут помочь в дифференциальной диагностике процесса от преходящего остеопороза и комплексного болевого синдрома. Последние могут также иметь макроскопические отличительные признаки: отек кожи в области сустава и ее утолщение. Как считают авторы, широкий спектр таких дегенеративных и воспалительных заболеваний, как остеоартрит, ревматоидный артрит и серонегативные спондилоартриты могут способствовать развитию околосуставного мультифокального субхондрального ОКМ в нескольких костях ГСС. Томографические корреляции, а также характерные признаки остеофитов при остеоартрозе, отек околосвязочных мягких тканей, синовит и маргинальные эрозии при ревматоидном артрите могут помочь в диагностике таких состояний.
Исследования D. Weishaupt и соавт. [13] показали, что часто возможны инфаркты нескольких костей ГСС, но от ОКМ они, как правило, отличаются характерным извилистым «географическим» рисунком и признаком двойной линии.
D. Chatha и соавт. [16] и M. Ahmadi и соавт. [17] наблюдали вариант мультифокального околосуставного ОКМ преимущественно в среднем отделе стопы у пациентов с сахарным диабетом в острой фазе начала нейроартропатии. Если МРТ выполняется до начала соответствующих костных изменений, клиническая картина и анамнез болезни могут потребоваться для отличия их от начала воспалительного артрита.
Локальный отек костного мозга
ОКМ дистального отдела ББК
Возникновение ОКМ в ББК, особенно в ее дистальном отделе, чаще обусловлено такими травмами и осложнениями, как скрытые («усталостные») переломы, разрывы удерживателя мышц — сгибателей стопы, дистального межберцового синдесмоза и дельтовидных связок. Кроме того, в указанной области ББК может встречаться реактивный ОКМ, связанный с дисфункцией заднего большеберцового сухожилия и вторичный околосуставной ОКМ при артропатиях.
Варианты диффузного распределения ОКМ в ББК могут отражать физическое напряжение в указанной области или скрытый перелом в области передней и/или переднемедиальной поверхности ББК, при этом остеоартриты чаще формируют центральное расположение ОКМ.
По данным Z. Rosenberg и соавт. [18] и W. Morrison и соавт. [19], локальная передневнутренняя и передненаружная локализация ОКМ может быть вызвана отрывом передней дельтовидной или передней межберцовой связки соответственно. Важной закономерностью, с судебно-медицинской точки зрения, является наличие более слабого сигнала от ОКМ на МРТ-изображениях при отрывных повреждениях, в отличие от прямых ударных повреждений. Расположение ОКМ в заднемедиальном сегменте дистального отдела ББК чаще вызвано дисфункцией заднего большеберцового сухожилия вследствие его ушибов, при этом выявляемые костно-хрящевые повреждения у места его прикрепления часто ассоциируются с противоположным ОКМ таранной кости. Авторы отметили, что аналогичные изменения костного мозга вызывались отрывами задней дельтовидной связки, задней межберцовой связки и удерживателя мышц сгибателей стопы.
ОКМ дистального отдела МБК
МБК является небольшой костью, в связи с этим различные травмы и патологические процессы могут привести к формированию диффузного ОКМ. Возникновение очаговых зон ОКМ в МБК, как и в ББК, и отличие их друг от друга обусловлены прилегающими (соседними) костными и мягкотканными структурами (прикрепления связок и сухожилий). Близость (по форме) дистального отдела МКБ к спирали часто создает артифициальное увеличение сигнала на МРТ-изображениях. В связи с этим подавление сигнала от прилегающей подкожной жировой основы помогает устранить этот артефакт и определить истинные границы ОКМ.
В работе Ph. Robinson [20] показано, что локализация ОКМ в области верхушки МБК может быть связана с отрывным переломом, разрывом пяточно-малоберцовой связки или пяточно-малоберцовым импиджментом. Распределение типичной локализации ОКМ в дистальных отделах ББК и МБК и их связь с наиболее частыми причинами возникновения отека схематично представлены на рис. 5. Авторы отметили, что ОКМ в медиальной части МБК часто связан с отрывом связок по механизму растяжения (тракции). В указанной области воспалительные изменения в виде остеоартрита также могут приводить к отеку в сочетании с обязательными аналогичными изменениями с противоположной стороны (ОКМ таранной кости).

Исследования X. Wang и соавт. [21] и D. Weishaupt и соавт. [13] продемонстрировали, что расположение ОКМ в боковом и заднебоковом секторе МБК может быть результатом травмы верхнего малоберцового удерживателя или следствием повреждений сухожилий малоберцовых мышц.
Таким образом, МРТ-диагностика ОКМ в случаях травм или заболеваний костей и суставов является рутинным исследованием в работе специалистов по лучевым методам диагностики. Наиболее частыми причинами возникновения ОКМ являются травмы, имеющие различную природу и механизм образования (локальные удары, растяжения, вывихи, скручивание и т. д.), а также ряд патологических состояний (заболеваний) непосредственно не связанных с травмирующими воздействиями (артриты, артрозы, остеопороз и др.).
Заключение
В настоящее время отечественные судебные медики достаточно широко используют в своей работе результаты традиционных методов лучевой диагностики, некоторые из которых приобрели статус обязательных исследований.
На примерах изучения многочисленных исследований травм костей и суставов рентгенологами в нашей стране и за рубежом показано, что чувствительность и специфичность классической рентгенографии в диагностике повреждений костно-суставной системы значительно уступает аналогичным показателям высокоинформативных методов КТ- и особенно МРТ-исследований. Широкое использование МРТ в клинической диагностике повреждений и заболеваний костей (суставов) позволяет своевременно выявлять более тонкие изменения во всех структурные элементах указанных анатомических образований, значительно расширяя тактические возможности лечебных и реабилитационных мероприятий.
Одним из таких диагностических признаков, выявляемых при МРТ-обследованиях больных и пострадавших с травмами опорно-двигательного аппарата, является ОКМ. Его появление, локализация и распределение в поврежденных костях (суставах) имеют строгую закономерность, хорошо известную отечественным и зарубежным специалистам в области лучевой диагностики, а также травматологии и ортопедии.
Таким образом, знание судебными медиками причин и условий (время, место, распределение) возникновения ОКМ в конкретных участках (зонах) поврежденных анатомических образований в совокупности с другими клинико-морфологическими данными позволит решать сложные вопросы в области судебной травматологии. Безусловно, такая работа потребует творческого взаимодействия и научно-практического сотрудничества судебных медиков со специалистами в области лучевой диагностики.
Авторы заявляют об отсутствии конфликта интересов.
1 По данным Медицинской совещательной комиссии по ценообразованию США (MedPAC), за 3-летний период (с 1999 по 2002 г.) ежегодный прирост лучевых исследований составил 10,1%, в то время как число других методов диагностики возросло на 5,2%. За этот же период среди всех лучевых исследований высокотехнологические методы выросли на 15—20% [1].
2 В ряде источников литературы ОКМ также называется трабекулярный отек.
3 Краткие и отрывочные сведения об ОКМ представлены в диссертационном исследовании Т.К. Осипенковой (2004).
4 МРТ-диагностиа проведена 12 пациентам на томографе мощностью 1,5 Тл.
5 Критерии границ «свежих» и «несвежих» повреждений коленного сустава авторами в своей работе не указаны.
6 МРТ проводилась на МРТ-томографе Vectra-2 фирмы «General Electric» с напряженностью магнитного поля 0,5 Тл на коленной катушке Surf 76.
7 Авторы отмечают, что чаще всего мультифокальный ОКМ наблюдается после активного начала интенсивных упражнений у физически неподготовленных детей, а также в результате изменения привычной походки (традиционные движения) и/или увеличения (масса тела) опоры.