коронавирус поражение мозга симптомы и лечение
Неврологические аспекты COVID-19. Тактика ведения пациентов неврологом с учетом эпидемиологической ситуации

Практически сразу после объявления Всемирной организацией здравоохранения пандемии новой коронавирусной инфекции (COVID-19) стали появляться работы, в которых неврологические осложнения наблюдались более чем у 30% заболевших.
Abstract. Almost immediately after a pandemic of a new coronavirus infection (COVID-19) was declared by World Health Organization, we began to see papers which described neurological complications more than in 30% of patients. Neurological manifestations are not leading in the clinic of diseases caused by coronaviruses. However, evolvement of the nervous system is possible shown, and respiratory, sensory, motor, autonomic and other disorders of the central and peripheral nervous system. Structure of virion SARS-CoV-2 determine possible affinity for a number of receptors expressed on the neuronal membrane; viral proteins or genetic material were found in the nervous tissue. Also, COVID-19 can worsen the course of already existed neurological diseases, so, this article provides basic recommendations for management of certain groups of patients with nervous diseases, developed by leading foreign and Russian professional communities. Considering earlier epidemics of other coronavirus infections, neurologists are most likely to encounter cognitive and psychoemotional disorders and other pathologies in the follow-up period. Therefore, it is important to choose appropriate management and monitor the development of early and long-term consequences of neurological manifestations and complications of COVID-19. For citation: Demianovskaia E. G., Kryzhanovskiy S. M., Vasiliev A. S., Shmirev V. I. Neurological aspects of COVID-19. Management of patients with neurological diseases considering epidemiological situation // Lechaschy Vrach. 2021; 2 (24): 54-60. DOI: 10.26295/OS.2021.63.96.011
Резюме. Практически сразу после объявления Всемирной организацией здравоохранения пандемии новой коронавирусной инфекции (COVID-19) стали появляться работы, в которых неврологические осложнения наблюдались более чем у 30% заболевших. Неврологические проявления не являются лидирующими в клинической картине заболеваний, вызванных коронавирусами. Тем не менее имеются данные о возможных поражениях нервной системы и их роли в развитии дыхательных, сенсорных, двигательных, вегетативных и других расстройств центральной и периферической нервной системы. Особенности строения вириона SARS-CoV-2 обусловливают возможное сродство к ряду рецепторов, экспрессируемых на мембране нервных клеток; получены доказательства наличия вирусных белков или генетического материала в нервной ткани. Также течение уже имеющихся неврологических заболеваний может обостриться, в связи с чем в публикации приводятся основные рекомендации по тактике ведения отдельных групп пациентов с заболеваниями нервной системы, разработанные ведущими зарубежными и отечественными профессиональными сообществами. На основании анализа данных более ранних эпидемий коронaвирусной инфекции, вероятнее всего, в отсроченном периоде неврологи столкнутся с когнитивными и психоэмоциональными расстройствами и другими патологиями. Поэтому важными аспектами являются выбор правильной тактики ведения больных и отслеживание развития ранних и отдаленных последствий неврологических проявлений и осложнений COVID-19.
Инфекционные вирусные заболевания продолжают представлять серьезную угрозу в масштабах глобального здравоохранения [1]. Как показала практика, человечество все еще рискует столкнуться с новыми эпидемиями, перерастающими в пандемии мирового масштаба. Последний раз пандемией была объявлена вспышка болезни, вызванной вирусом H1N1 (свиной грипп). При этом за последние десятилетия было зарегистрировано несколько вирусных эпидемий: в 2002-2003 гг. – тяжелый острый респираторный синдром (ТОРС-КоВ, англ. – SARS-CoV), 2009 г. – вспышка свиного гриппа, ставшая пандемией, в 2012 г. – ближневосточный респираторный синдром (БВРС-КоВ, англ. – MERS-CoV). Эпидемии ТОРС-КоВ и БВРС-КоВ были вызваны вирусами из семейства коронавирусов [2]. В настоящее время мы переживаем пандемию коронавирусной инфекции, названную COVID-19 и вызванную вирусом SARS-CoV-2. Но в отличие от ранее происходивших вспышек новый вирус характеризуется более высокой вирулентностью и патогенностью и быстрее распространяется на новых территориях, что и стало причиной объявления ВОЗ пандемии 11 марта 2020 г. Неврологические проявления не являются лидирующими в клинической картине заболеваний, вызванных коронавирусами. Тем не менее имеются данные о возможных поражениях нервной системы и их роли в развитии дыхательных, сенсорных и других расстройств у пациентов [3].
Нейротропный потенциал SARS-CoV-2
Коронавирусы представляют собой большое семейство одноцепочечных РНК-вирусов, включающее до 40 подвидов, и могут быть выявлены у различных видов животных. SARS-CoV-2 содержит положительно чувствительную одноцепочечную вирусную РНК из 29 903 пар оснований [4]. В его геноме присутствует около десяти открытых рамок для полипротеинов 1a и 1b, а также 16 неструктурных белков (NSP). Остальные части генома кодируют структурные и вспомогательные белки. Структурные белки, присутствующие в SARS-CoV-2, включают спайк-белки, протеины нуклео-капсида, мембранные белки и белки оболочки (S, N, M и E соответственно). Белок S способствует прикреплению вируса и слиянию мембран, N – репликации вируса в организме хозяина, E – образованию виропоринов, необходимых для сборки и высвобождения вируса, M – сборке и почкованию вируса [5].
Инфицирование клетки хозяина происходит посредством связывания спайк-протеина вируса и рецептора ангиотензинпревращающего фермента 2 (АПФ2). Экспрессия АПФ2 обнаружена в легочной ткани (альвеолоциты II типа), миокарде, почках, эндотелии, эпителии кишечника, что определяет вероятность полиорганного поражения и ассоциированный риск неблагоприятных исходов. В процессе слияния вируса с клеткой также участвуют ферменты семейства трансмембранных сериновых протеаз – они необходимы для активации вирусного S-белка. Спайк-протеины коронавирусов похожи, но не одинаковы, и показано, что сродство COVID-19 к рецептору АПФ2 в 10-20 раз выше, чем у возбудителя ТОРС. Между тем структурная и пространственная гомология спайк-белков у этих двух возбудителей обнаруживает сходство на 74% [6].
Задолго до текущей пандемии изоляты коронавируса выделяли из головного мозга пациентов, болевших рассеянным склерозом. Некоторые авторы считают коронавирусы оппортунистами центральной нервной сиcтемы (ЦНС), тропными в большей степени к глиальным структурам и играющими определенную роль в развитии менингоэнцефалитов, эпилептиформных расстройств, хронической головной боли, когнитивных и поведенческих нарушений. В патогенезе неврологических расстройств можно выделить несколько потенциальных механизмов: прямое вирус-индуцированное поражение нервной ткани, гипоксия, параинфекционные иммуноопосредованные механизмы и нарушения со стороны других органов и систем, вызванные активацией системного воспаления [6].
После начала пандемии практически сразу более чем у 30% пациентов стали выявляться неврологические проявления заболевания [7]. Экспрессия в организме человека известных генов, опосредующих проникновение SARS-CoV-2 в клетки человека, совпадает с полиорганной картиной проявлений COVID-19. Вирус определенно может преодолевать гематоэнцефалический барьер, и доказательством тому служит выявление его генетического материала в цереброспинальной жидкости (CSF) [8]. Нервные клетки экспрессируют не только рецепторы к АТ-2. По данным Атласа белковых последовательностей человека, в коре головного мозга, гиппокампе и хвостатом теле присутствует трансмембранная сериновая протеаза-4 [9]. Однако относительно поражения ткани головного мозга нет единого мнения. Одни авторы говорят, что у пациентов и у экспериментальных животных высокие концентрации вируса были обнаружены в стволовых структурах головного мозга, что дает основания обсуждать значение прямого вирусного поражения дыхательного центра в патогенезе респираторной недостаточности. Другие утверждают, что анализы аутопсийных образцов от пациентов с COVID-19 не подтвердили присутствие этого вируса в головном мозге, но неврологические проявления, наблюдаемые у лиц с COVID-19, и выделение других коронавирусов человека из неврологических образцов подтверждают нейротропность SARS-CoV-2 [10].
Для многих вирусов подтверждено проникновение в ЦНС посредством ретроградного транспорта по обонятельным путям. SARS-CoV-2 поступает на рецепторы АПФ2 нейронов и глиальных клеток главным образом через CSF, обонятельный и тройничный нерв, нейрональную диссеминацию и гематогенные пути [11]. К поражению головного мозга приводит гематогенная диссеминация COVID-19 или ретроградный аксональный транспорт во время ранней или более поздней фазы инфекции. Измененное обоняние или гипосмию у пациентов с COVID-19 следует изучить на предмет сигнала вовлечения ЦНС. В головном мозге вирус поражает в первую очередь эндотелий капилляров, что приводит к повреждению нейронов без выраженных воспалительных явлений. Последующие разрывы мозговых капилляров и более крупных сосудов могут иметь фатальные последствия у пациентов с COVID-19 [6]. Имеются доказательства наличия вирусных белков или генетического материала в CSF и в нервной ткани [10, 12].
Частные вопросы поражения нервной системы при COVID-19
Цереброваскулярные нарушения
Исследование L. Mao с соавт. [7] показало, что у 36,4% пациентов с COVID-19 имелись неврологические симптомы: головная боль, нарушения сознания, парестезии. Авторы описали 214 пациентов с подтвержденной коронавирусной пневмонией, которые находились в Объединенном госпитале Хуачжунского университета науки и технологии с 16 января до 19 февраля 2020 г. Средний возраст пациентов составлял порядка 53 года, большая часть из них были женщинами. Согласно диагностическим критериям, у 88 (41,1%) пациентов течение инфекционного заболевания было расценено как тяжелое, а у 126 (58,9%) – нетяжелое. Пациенты с тяжелой инфекцией были значительно старше (58,2 ± 15,0 против 48,9 ± 14,7 года; р
* ГБУЗ ИКБ № 1 ДЗМ, Москва, Россия
** ФГБУ ДПО ЦГМА УДП РФ, Москва, Россия
Неврологические аспекты COVID–19. Тактика ведения пациентов неврологом с учетом эпидемиологической ситуации/ Е. Г. Демьяновская, С. М. Крыжановский, А. С. Васильев, В. И. Шмырев
Для цитирования: Демьяновская Е. Г., Крыжановский С. М., Васильев А. С., Шмырев В. И. Неврологические аспекты COVID-19. Тактика ведения пациентов неврологом с учетом эпидемиологической ситуации // Лечащий Врач. 2021; 2 (24): 54-60.
Теги: коронавирус, поражение нервной системы, когнитивные расстройства
Все за сегодня
Политика
Экономика
Наука
Война и ВПК
Общество
ИноБлоги
Подкасты
Мультимедиа
Наука
Инсульт, головная боль, дыхательный паралич: коронавирус может поражать и мозг (Der Spiegel, Германия)
При тяжелом течении заболевания у больных коронавирусом врачи наблюдают также и неврологические проблемы. Как вирус прокладывает себе путь в мозг? И какой ущерб наносит? Вот первые попытки объяснить это явление
Усталость, кашель или воспаление легких — типичные симптомы коронавируса. Но они далеко не единственные. В то время как у некоторых вообще нет жалоб, и они не замечают, что заболели, у других случается инсульт. Кто-то теряет обоняние, кто-то не может самостоятельно дышать.
С чем именно это связано, эксперты еще не знают. Но они повсюду ищут ответ. И поскольку в организме человека разные системы связаны между собой, не только вирусологи, но и иммунологи собирают данные о своих пациентах, чтобы как можно более подробно изучить новый вирус. Востребованы кардиологи, реаниматологи, патологоанатомы, радиологи, детские, семейные врачи, отоларингологи. А также неврологи. Потому что вирус не обходит стороной и нашу нервную систему.
Нарушения обоняния, инсульт, приступы эпилепсии, паралич, головные боли — уже есть целый ряд наблюдений, свидетельствующих, что Covid-19 может поражать и центральную нервную систему. В исследовании из Китая у 78 из 214 пациентов (то есть у 36%) были разные жалобы неврологического характера.
Поначалу это не вызывает особого беспокойства, потому что при многих инфекциях головная боль, головокружение и тошнота — последствия общей слабости или проблем циркуляции крови. Но в случае с Covid-19 это может пойти еще дальше. Из 78 уханьских пациентов с неврологическими симптомами у 13 была спутанность сознания, у пяти случился инсульт, а у одного — эпилептический припадок. Врачи предполагают, что вирусы способны напрямую поражать нервные клетки.
Воспаление мозговой оболочки
Описание одного случая подтверждает это исключение: 24-летний мужчина из Японии на протяжении недели чувствовал только усталость, у него были головная боль и головокружение. Поскольку врач заподозрил у него грипп, он прописал ему соответствующие лекарства, но они не помогали. На девятый день у мужчины случился эпилептический припадок, его доставили в больницу. Там врачи диагностировали воспаление мозговой оболочки и головного мозга и легкую вирусную пневмонию. Однако взятый мазок на коронавирус оказался отрицательным.
Чтобы понять, какой именно возбудитель вызвал тяжелое воспаление мозга, врачи университета Яманаси исследовали жидкость, окружающую спинной и головной мозг пациента. Там они обнаружили как воспалительные клетки, так и коронавирус.
«О Sars и Mers (атипичная пневмония и ближневосточный респираторный синдром — прим. ред.) мы уже знали, что возбудитель может напрямую поражать спинной и головной мозг, — говорит Петер Берлит, генеральный секретарь Немецкого общества неврологии. — Теперь мы уверены и в отношении Sars-CoV-2».
Нарушение обоняния
Как возбудитель прокладывает себе путь в мозг человека, пока непонятно. «Возможно распространение через кровеносную систему, — говорит Берлит. — Но вероятнее всего, что инфицирование произошло через обонятельный путь».
Контекст
SZ: что показали вскрытия жертв коронавируса
Business Insider: как проявляются симптомы коронавируса день за днем
FAZ: немецкий вирусолог сообщил о новых симптомах коронавируса
Обонятельный путь напрямую связан с лобной долей головного мозга, так что вирусы могут быстро распространяться дальше нейронально. Чтобы точнее понять, как коронавирус воздействует на обоняние и чувство вкуса, ученые из 42 стран объединились в Глобальном консорциуме химико-сенсорного исследования. Первые результаты группа ученых планирует опубликовать уже в ближайшее время.
Еще одним источником, помимо обонятельного пути, могут также быть так называемые периферические нервы, например, блуждающий нерв, который в том числе участвует в управлении легочной и сердечной деятельностью. Сигналы этот важный нерв получает из стволовой части головного мозга, которая расположена между большим мозгом и спинным мозгом. Здесь, в небольшом пространстве, происходит управление рядом жизненно важных функций: частотой сердцебиения, артериальным давлением, дыханием и рефлексами.
Отказ органов дыхания
Довольно часто врачи наблюдают у своих «ковидных» пациентов проблемы с дыханием, их состояние резко ухудшается, иногда даже без предшествующих этому легочных симптомов. То, что вирусы вызывают в легких тяжелое воспаление, может лишь условно объяснить эти стремительные изменения. «Возможной причиной может быть нарушение работы дыхательного центра из-за участия стволовой части головного мозга, как это описывается в отношении Sars», — говорит Берлит.
Проблема при изучении этой теории заключается в том, что и здесь не хватает достоверных данных. Далеко не все умершие пациенты подвергаются вскрытию, чтобы патологоанатомы смогли изучить болезненные процессы в головном мозге.
А чтобы детально изучить функции головного мозга у больного, требуется МРТ, что опять же затруднительно с пациентами, которым необходима интенсивная терапия. Потому что на первом месте — вентиляция легких и реанимация, и пациентов необходимо изолировать из-за инфекции.
Инсульт
Как и многие другие медики, неврологи надеются получить ответы на многие вопросы из нового европейского реестра Leoss, в котором собраны клинические данные пациентов с коронавирусом.
Неясно, например, почему у некоторых тяжелых пациентов с коронавирусом случается инсульт, как отмечает в том числе китайская группа исследователей. Инсульт — это всегда следствие недостаточного кровоснабжения головного мозга или кровоизлияния в нем. Поскольку при тяжелой инфекции активируется и система гемостаза, коронавирус может также способствовать развитию инсульта, отмечает Гетц Томалла из университетской клиники Гамбург-Эппендорф.
Но и непосредственная воспалительная реакция в артериях может приводить к инсульту, предполагают специалисты. Вероятно, коронавирус сильно тяготеет к рецептору AT2, который находится в стенках сосудов. «Честно говоря, мы просто не знаем, с чем еще это связано, — говорит Петер Берлит. — Конечно, у многих людей с тяжелым течением коронавируса есть предшествующие заболевания, такие как диабет и высокое артериальное давление, которые серьезно повышают риск инсульта. Кроме того, у всех пострадавших была тяжелая болезнь легких, у них была нехватка кислорода и предрасположенность к повышенной свертываемости крови, что способствует развитию инсульта, так же как и определенные медикаменты».
Восходящий паралич
Недавно в наблюдениях врачей из Италии и Уханя впервые упоминались следующие симптомы заболевания. В Италии у четырех инфицированных коронавирусом наблюдался паралич нижних конечностей, у пятого — паралич лицевых мышц. Одна пациентка поначалу не чувствовала ног, а позднее не смогла и дышать.
Статьи по теме
Videnskab: как умирают от коронавируса
Science: как убивает коронавирус?
Во всех шести описанных случаях из Италии и Уханя врачи подтвердили наличие коронавируса в организме пациентов. Но стал ли вирус причиной синдрома Гийена-Барре или случайным образом появился одновременно с ним, пока не ясно. Пациентка из Уханя получала антивирусные препараты, заболевшим в Италии делали инъекции антител, какие получают и другие пациенты с синдромом Гийена-Барре. Китайская пациентка, по данным доклада, полностью выздоровела, одна из итальянок также выписана из больницы, у двоих все еще наблюдается паралич, а еще двое находятся на ИВЛ.
Вывод
Даже если мы еще находимся в начале пандемии, можно утверждать: поскольку коронавирус ведет себя как хамелеон, как назвали его швейцарские ученые, при появлении головной боли, головокружения или нарушения обоняния врачи не исключают того, что за этим может стоять covid-19. «И мы, неврологи, при тяжелой картине заболевания, такой как воспаление мозговой оболочки, также должны обязательно учитывать, что причиной может быть коронавирус», — предостерегает Берлит.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.
Поражения нервной системы при COVID-19
До недавнего времени вопрос о том, поражает ли вирус SARS-CoV-2 структуры нервной системы, оставался открытым. С момента начала пандемии COVID-19 у заболевших отмечались отдельные неврологические симптомы, а с начала апреля в зарубежных источниках начали появляться отчеты о первых подтвержденных случаях поражения центральной нервной системы и периферических нервов. В данном материале мы приводим описания этих случаев. Отдельная благодарность за помощь в переводе описаний клинических случаев — Артуру Арсеньеву.
Предпосылки возможного инфицирования нервной системы
Некоторые специалисты предполагают, что SARS-CoV-2 не только воздействует на респираторный тракт, но и проникает в центральную нервную систему, вызывая неврологические расстройства. Механизмы возможного вовлечения центральной нервной системы различны, и авторы выделяют три наиболее вероятных варианта.
Во-первых, не исключается, что развитие дыхательной недостаточности, сопровождающей новую коронавирусную инфекцию, связано с вовлечением в патологический процесс не только нижних дыхательных путей, но и дыхательного центра в стволе головного мозга. Эпидемиологические исследования показывают, что при развитии коронавирусной инфекции среднее время от появления первых симптомов до развития дыхательной недостаточности составляет 5 дней. За это время вирус может проникнуть через гематоэнцефалический барьер через кровь или транссинаптическим путем и воздействовать на нейроны ствола головного мозга, нарушив тем самым работу дыхательного центра.
Во-вторых, нейроинвазивный потенциал COVID-19 исследуется на примере близких к нему по строению коронавирусов. SARS-CoV-1 обнаруживался в головном мозге пациентов и экспериментальных животных — значит, не исключено, что проникновение в ЦНС возможно и для SARS-CoV-2. Для инвазии в клетки COVID-19 использует ангиотензинпревращающий фермент 2 типа (АПФ2) в качестве рецептора, который обнаруживается на поверхности нейронов и глиальных клеток в головном мозге. Взаимодействие коронавируса с этими рецепторами может приводить к прямому повреждению нейронов без развития воспаления. Аналогичная картина была продемонстрирована в серии клинических случаев заражения SARS-CoV-1.
Рассматриваются и другие механизмы поражения нервной системы при новой коронавирусной инфекции. Особое внимание уделяется иммунным механизмам, не исключается вероятность аутоиммунных воздействий. Развитие цитокинового шторма при коронавирусной инфекции повышает проницаемость гематоэнцефалического барьера, делая возможным бесконтрольное проникновение вирусов, бактерий, иммунных клеток, токсичных метаболитов и воспалительных агентов в структуры ЦНС. Воздействие этих факторов на ткань головного мозга и его оболочки может привести к развитию неврологических симптомов без непосредственного проникновения SARS-CoV2, однако данные состояния все равно можно считать ассоциированными с этой инфекцией.
Источники:
Неврологические симптомы у пациентов с COVID-19
В актуальных исследованиях показано, что около 8 % пациентов с подтвержденной инфекцией COVID-19 жаловались на головную боль, 1 % — на тошноту и рвоту. Исследование 214 пациентов подтверждает, что 88 % больных в тяжелом состоянии (78 из 88 в исследуемой группе) демонстрируют такие неврологические симптомы, как острые цереброваскулярные состояния и нарушения сознания. По данным этого же исследования, у некоторых пациентов характерные симптомы коронавирусной инфекции появляются лишь спустя некоторое время после развития первых неврологических проявлений. По данным патологоанатомических исследований, у пациентов, умерших от последствий инфекции COVID-19, были выявлены признаки отека мозга.
Таким образом, специалисты сферы здравоохранения, работающие с COVID-19, должны быть насторожены в отношении возможного нейроинвазивного потенциала вируса. Далее будет описано несколько случаев поражения нервной системы у больных с COVID-19.
Источники:
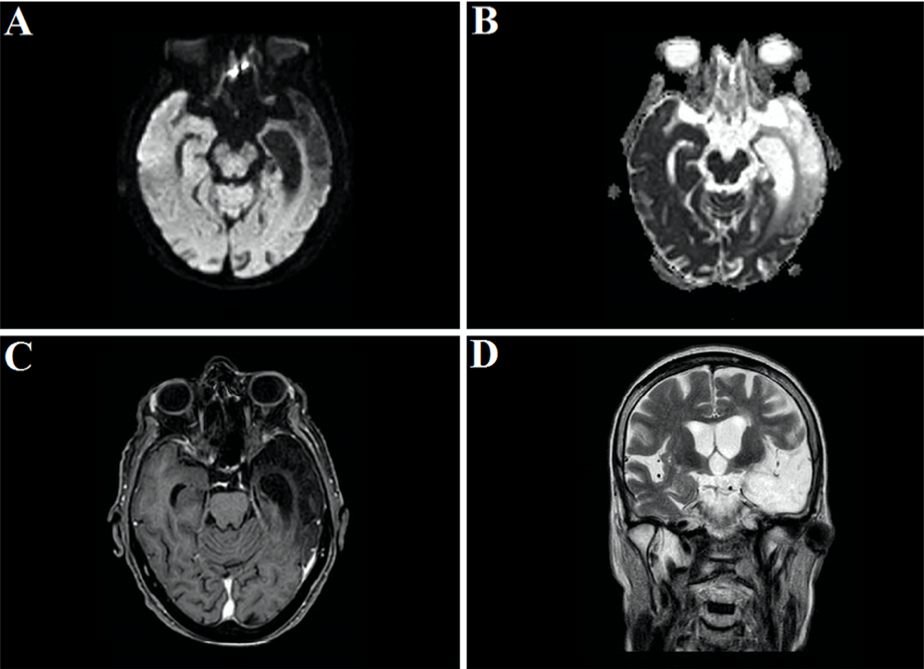
Острая некротизирующая геморрагическая энцефалопатия
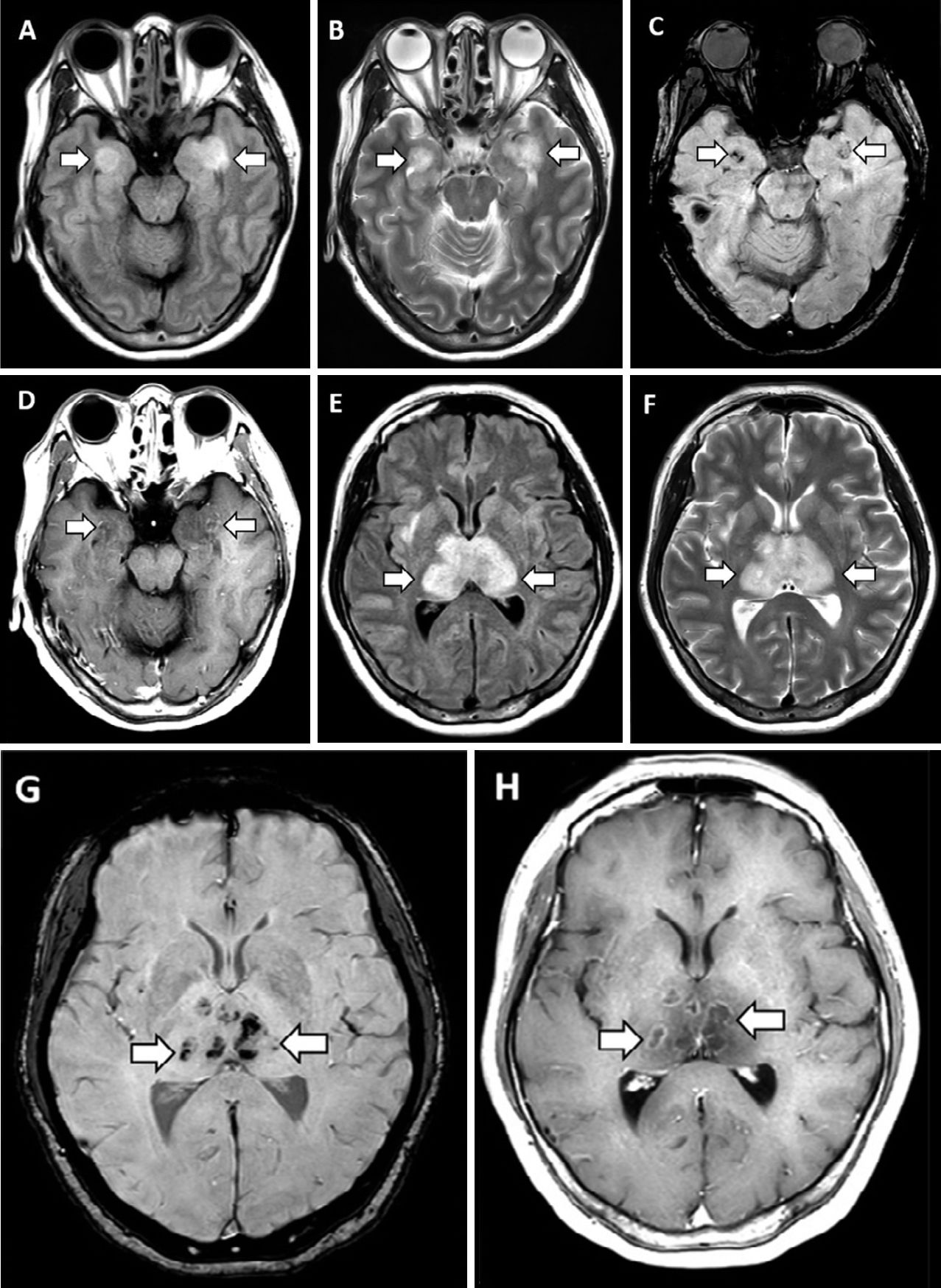
31 марта в журнале Radiology был описан случай COVID-19-ассоциированной острой некротизирующей геморрагической энцефалопатии. Данное состояние встречается редко и может быть ассоциировано с вирусными инфекциями, однако его связь с COVID-19 была установлена впервые. Первой пациенткой, демонстрирующей развитие энцефалопатии, стала женщина около шестидесяти лет с жалобами на кашель, лихорадку и помутнение сознания в течение трех дней. Диагноз новой коронавирусной инфекции был подтвержден методом ПЦР при исследовании мазка из полости носа. В цереброспинальной жидкости не было обнаружено ни бактериального роста, ни наличия вирусов простого герпеса 1 и 2 типов, вируса ветряной оспы и возбудителя лихорадки Западного Нила. Провести исследование цереброспинальной жидкости на предмет наличия SARS-CoV-2 не удалось. Компьютерная томография головы без введения контраста показала наличие симметричных участков просветления в медиальных отделах таламуса, а также нормальные данные ангиографии и венографии. На МРТ головного мозга были заметны участки усиления сигнала в таламусе, медиальных отделах височных долей и субинсулярных областях, свидетельствующие о геморрагии.
.
Полученные данные инструментальных исследований свидетельствуют о наличии острой некротизирующей энцефалопатии. Это редкое осложнение вирусных инфекций связано с развитием цитокинового шторма, который приводит к нарушению целостности гематоэнцефалического барьера. При этом не наблюдается инвазии вируса в головной мозг или демиелинизации. Данное состояние чаще описывают в педиатрической практике, но не исключено его развитие и у взрослых.
Источники:
Менингит и энцефалит
Позже в International Journal of Infectious Diseases был описан первый случай менингита и энцефалита, ассоциированных с COVID-19. Пациент 24 лет в конце февраля обратился к врачу с жалобами на слабость, головную боль и лихорадку. Врач предположил развитие гриппа и назначил ланинамивир и антипиретики. На пятый день заболевания пациент обратился в другую клинику в связи с ухудшением состояния, прошел рентгеновское исследование грудной клетки и анализ крови на наличие коронавирусной инфекции, анализ крови оказался отрицательным. На девятый день заболевания мужчина был найден в собственном доме в бессознательном состоянии, лежащим в собственных рвотных массах. По пути в стационар у пациента развились генерализованные судороги, продолжавшиеся одну минуту. Была заметна отечность в области шеи. По прибытию в стационар нарушение сознания пациента было оценено в 6 баллов по шкале комы Глазго (E4 V1 M1) с гемодинамической стабильностью. Анализ крови показал нейтрофильный лейкоцитоз с лимфопенией, высокий уровень С-реактивного белка. В бесцветной, прозрачной цереброспинальной жидкости были обнаружены мононуклеары и полиморфонуклеарные клетки, а методом ПЦР было выявлено наличие РНК SARS-CoV-2, анализ мазка из носоглотки при этом был отрицательным. В сыворотке крови не были обнаружены антитела типа IgM против вируса простого герпеса 1 типа и вируса ветряной оспы. Системная КТ не выявила отека мозга. КТ органов грудной клетки показала участки «матового стекла» в правой верхней доле и в обеих нижних долях. МРТ головного мозга показала гиперинтенсивные участки по стенке правого бокового желудочка и изменения сигнала в правой медиальной височной доле и гиппокампе, что предполагает возможность развития COVID-19-ассоциированного менингита и энцефалита.
.
В связи с обнаружением COVID-19 в цереброспинальной жидкости в данном случае можно говорить как о повышении проницаемости гематоэнцефалического барьера, так и о нейроинвазивном потенциале возбудителя коронавирусной инфекции.
Источники:
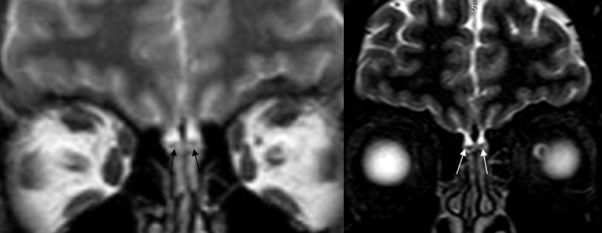
Поражение обонятельных луковиц
Одним из характерных клинических симптомов новой коронавирусной инфекции является аносмия, иногда — в сочетании с гипогевзией. Причиной развития аносмии в случае вирусной инфекции принято считать застойные явления в слизистой оболочке полости носа, ведущие к обструкции носовых ходов и временной потере чувствительности. Однако у некоторых пациентов аносмия становится перманентной, что может быть связано с необратимым вирусным повреждением нейронов. Важно отметить, что АПФ2 — рецепторы, необходимые для инвазии SARS-CoV-2, — экспрессируются в обонятельном эпителии.
Особенности строения обонятельных областей исследуют методом МРТ. Основные находки на МРТ при аносмии, вторичной по отношению к инфекциям верхних дыхательных путей, — это снижение уровня сигнала, что говорит об уменьшении плотности нейронов, которая коррелирует с обонятельной функцией.
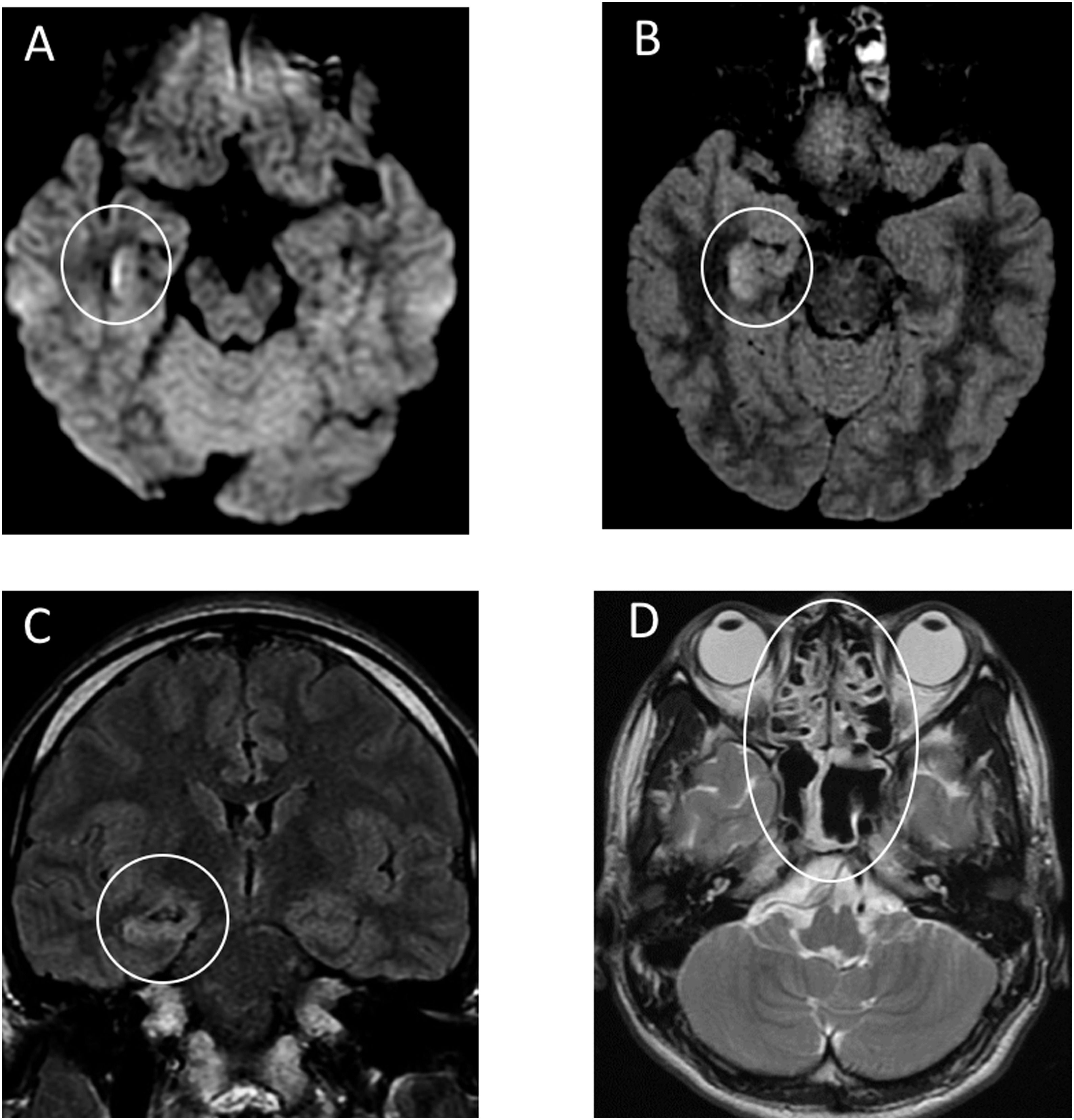
13 апреля в журнале Academic Radiology был представлен случай изолированной аносмии у пациента с новой коронавирусной инфекцией, подтвержденной методом ПЦР. Сообщается, что на МРТ обонятельных областей данного пациента интенсивность сигнала была нормальной, отсутствовали признаки застоя. Это говорит об отсутствии анатомических изменений, которые мог бы вызывать вирус SARS-CoV-2, а значит, нарушения обоняния обусловлены скорее функциональными изменениями, связанными с действием вируса.
.
Для получения более подробных данных об этих изменениях авторами было предложено проводить комбинированные исследования, например, сочетание однофотонной эмиссионной компьютерной томографии с МРТ.
Источники:
Синдром Гийена-Барре
1 апреля в журнале Lancet был описан первый случай синдрома Гийена-Барре, ассоциированного с COVID-19. В конце февраля 61-летняя женщина обратилась к врачу с жалобами на остро возникшую слабость в обеих ногах. Она вернулась из Уханя в конце января, но отрицала развитие у нее таких симптомов, как лихорадка, кашель, боль в груди и диарея. Функциональные показатели работы ее дыхательной системы были в норме, аускультация легких не выявила признаков патологии. Неврологическое исследование показало симметричную слабость (4/5 по шкале оценки мышечной силы MRC) и арефлексию в нижних конечностях. Симптомы прогрессировали: через три дня сила мышц составляла 4/5 для рук и 3/5 для ног. В дистальных отделах конечностей начала снижаться чувствительность к прикосновениям и уколам иглой. Исследование цереброспинальной жидкости на четвертый день после обращения показало нормальное количество клеточных элементов и высокий уровень белка. Проведенная на пятый день ЭНМГ показала задержку проводимости в дистальных отделах верхних и нижних конечностей и отсутствие F-волн, что свидетельствовало о наличии демиелинизирующей нейропатии. Женщине был поставлен диагноз: синдром Гийена-Барре.
На восьмой день у пациентки развились сухой кашель и лихорадка. КТ органов грудной клетки показала участки «матового стекла» в обоих легких. В мазках слизи из полости носа методом ПЦР была обнаружена РНК SARS-CoV-2. После проведенного курса лечения лопинавиром и ритонавиром состояние пациентки улучшилось. На 30 день с момента обращения восстановилась нормальная мышечная сила в руках и ногах, появились сухожильные рефлексы. У родственников, контактировавших с больной новой коронавирусной инфекцией, неврологических симптомов отмечено не было.
Авторы предполагают, что за развитие синдрома Гийена-Барре у данной пациентки ответственен именно COVID-19. Это вносит в перечень возможных механизмов поражений нервной системы еще один — аутоиммунные воздействия при инфицировании новым коронавирусом.
Таким образом, на данный момент в литературе уже были представлены случаи поражения структур нервной системы при инфицировании COVID-19 по трем основным механизмам: цитокиновый шторм, прямое повреждающее действие и аутоиммунное воздействие. Публикации новых клинических случаев позволят пролить свет на особенности этих механизмов. Уже сейчас становится ясно, что каждый специалист, работающий с COVID-19, должен быть насторожен в отношении возможного развития неврологических симптомов и вовремя их диагностировать.
Источники:
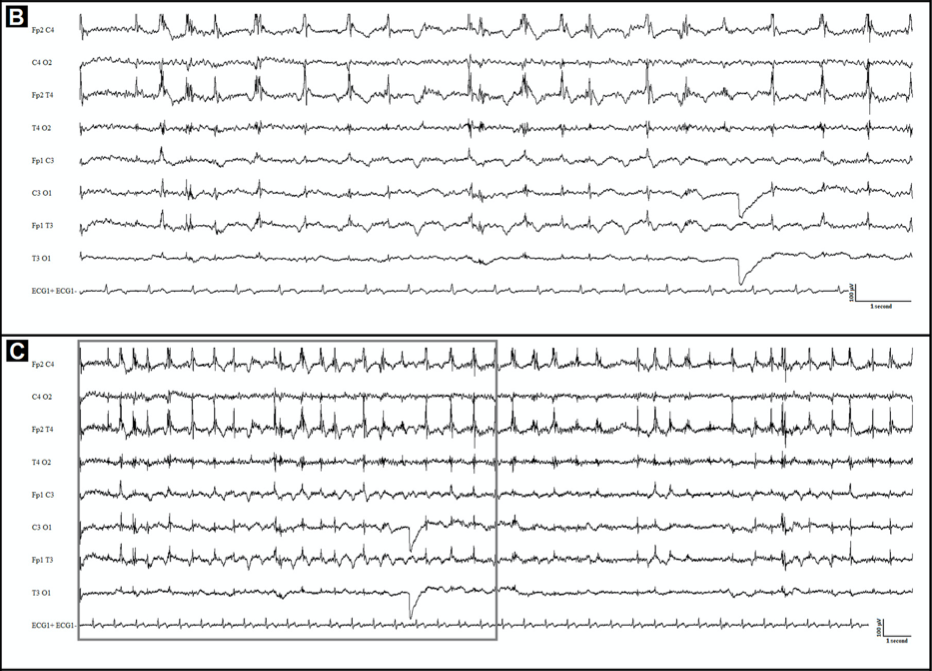
Потеря контроля над течением эпилепсии
Развитие эпилепсии в этом случае не совсем верно считать ассоциированным с COVID-19 — пациентка имела постэнцефалитическую эпилепсию после другого вирусного заболевания и успешно контролировала возникновение эпилептических припадков в течение двух лет. Однако изменение течения заболевания после инфицирования коронавирусом заставляет задуматься о возможном влиянии новой вирусной инфекции на течение контролируемой эпилепсии.
78-летняя женщина поступила в отделение неотложной помощи с продолжающимися миоклоническими судорогами правой половины лица и тела. В анамнезе — артериальная гипертензия и постэнцефалитическая эпилепсия. В возрасте 76 лет женщина перенесла герпесвирусный энцефалит, который манифестировал с повторяющихся оральных автоматизмов и афазии в течение 6 часов. На ЭЭГ наблюдались перемежающиеся эпилептиформные разряды над левой височной долей, формирующие бессудорожный эпилептический статус. Эпистатус был успешно купирован, после чего сохранялась слабо выраженная афазия и небольшая слабость конечностей. С целью профилактики приступов пациентка принимала вальпроевую кислоту и леветирацетам, ввиду чего эпилептические приступы не проявляли себя в течение двух лет.
Утром 12 марта 2020 года у пациентки развился фокальный эпилептический статус без продромальных симптомов. Температура на момент госпитализации составляла 36,1 °C. Неврологический осмотр выявил легкую афазию, паралич правой половины лица, пронацию правой руки и спастическое отведение правой ноги. Пациентка демонстрировала продолжающиеся миоклонические судороги век правого глаза и верхней губы в течение двух часов. Терапия проводилась при помощи вальпроевой кислоты и мидазолама внутривенно. На ЭЭГ фиксировалась нерегулярная, высокоамплитудная дельта-активность, в основном локализованная в лобно-центрально-височной области слева.
.
Противоэпилептическая терапия привела к регрессу эпистатуса. КТ головного мозга не выявила острой патологии, на МРТ головного мозга описывались очаги глиоза и атрофии височной и теменной долей слева, отсутствие новых патологических изменений и накоплений контрастного вещества. Рентген грудной клетки — без особенностей. Из лабораторных данных обращают на себя внимание лимфоцитопения и тромбоцитопения.
.
12 часов спустя у пациентки развилась лихорадка без типичных для коронавирусной инфекции респираторных проявлений. Сатурация была в норме. Анализ крови демонстрировал дальнейшее снижение уровней лейкоцитов и тромбоцитов. C-реактивный белок находился на уровне 29,7 мг/л, прокальцитонин — 0,07 нг/мл. Начатая антибактериальная терапия не оказала влияния на лихорадку. Исследования крови и мочи не выявили наличия бактерий, грибов или нейротропных вирусов.
Из эпидемиологического анамнеза стало известно, что на предыдущей неделе пациентка виделась со своим сыном, который контактировал с людьми, позитивными по COVID-19, и до этого находился на превентивной изоляции. ПЦР мазков из носо- и ротоглотки выявила у женщины наличие COVID-19. Пациентка была переведена в инфекционное отделение, получала терапию по схеме лопинавир-ритонавир + гидроксихлорохин с положительным эффектом. Дальнейшие исследования легких не выявили интерстициальной пневмонии. Пациентка не получала оксигенотерапию, судорожные приступы не рецидивировали. 28 марта была выписана после двух отрицательных ПЦР мазков при отсутствии лихорадки.
В данном случае коронавирус, возможно, стал триггером к активации эпилептической активности у пациентки, перенесшей ранее постэнцефалитическую эпилепсию. Нужно отметить, что инвазию вируса в ЦНС установить не удалось, так как не были проведены спинномозговая пункция и ПЦР цереброспинальной жидкости. Пока что можно предполагать, что коронавирусная инфекция может являться тем триггером, который в отсутствие других симптомов может приводить к рецидивам некоторых заболеваний ЦНС.
Источники:
Неврологическая манифестация COVID-19
Подводя итог, приводим инфографику с наглядным изображением частоты распространения основных неврологических симптомов, которые отмечались у пациентов с COVID-19 по всему миру.
.