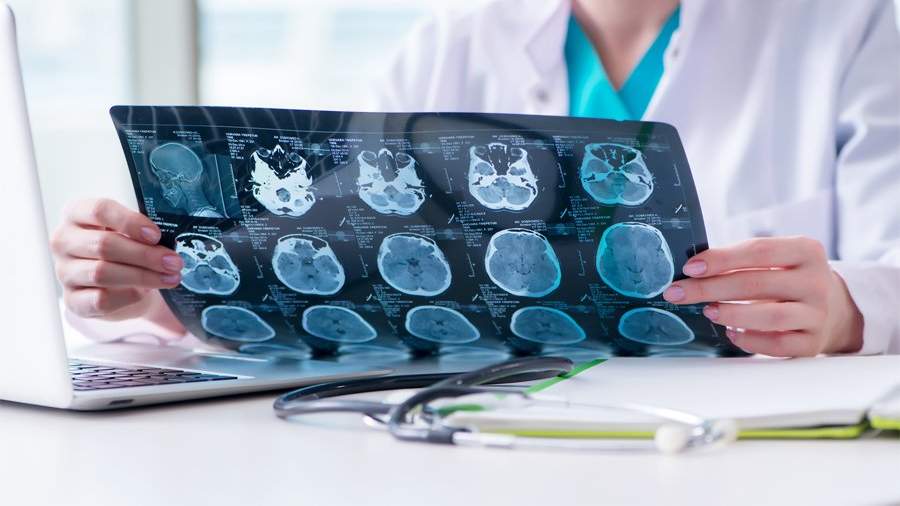
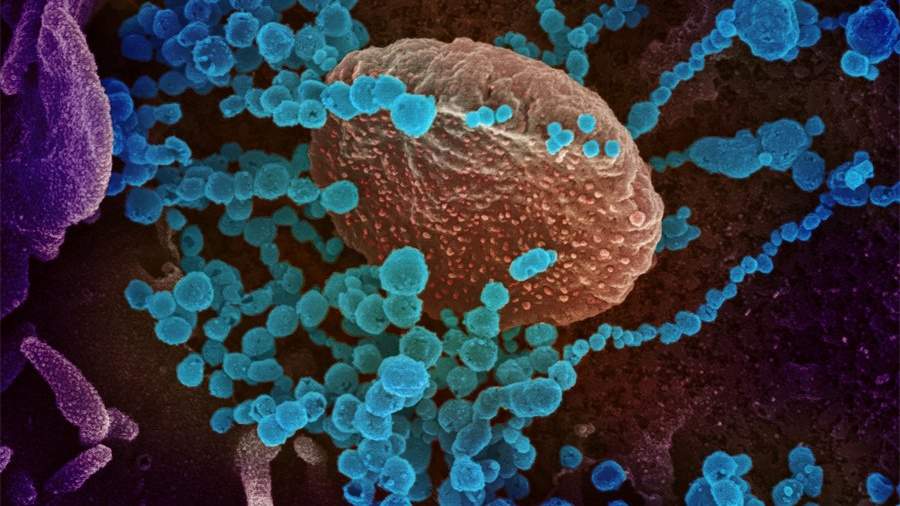
коронавирус проникает в мозг
Корона в голове: SARS-CoV-2 способен вызывать некроз мозга
Российские ученые предупреждают: патоген, вызывающий уханьскую пневмонию, способен проникать через гематоэнцефалический барьер и напрямую разрушать ткани головного мозга. Уже появились описания клинических случаев, когда COVID-19 вызывал у заразившихся некротическую энцефалопатию — критическое поражение главного органа центральной нервной системы. При этом коронавирус может вызывать неврологические осложнения, совсем не повреждая легкие. О нарушениях работы мозга, свидетельствует, в частности, такой симптом, как потеря обоняния. Также патоген способен оказывать негативное воздействие на сердечно-сосудистую систему.
Атака на мозг
У части пациентов с CОVID-19 развиваются серьезные поражения головного мозга, предупреждают медики. Помимо высокой температуры, лихорадки, кашля и затрудненного дыхания, которые традиционно сопровождают коронавирусную пневмонию, у некоторых зараженных наблюдаются психические изменения, обусловленные неврологическими нарушениями. Профессор Санкт-Петербургского политехнического университета Петра Великого, руководитель исследований в области молекулярной вирусологии и онкологии Андрей Козлов рассказал «Известиям», что вирусы гриппа и герпеса способны приводить к отмиранию целых участков мозга. Похожая картина наблюдается и с новым коронавирусом.
— В нескольких статьях отмечено, что у некоторых пациентов не было нарушений работы легких, но наблюдалось рассеянное сознание или эпилептические признаки. Вместе с уже отмечавшейся ранее потерей вкуса и обоняния такие симптомы могут указывать на инфицирование коронавирусом тканей мозга, — считает эксперт.
В конце марта врачи из Детройта описали случай некротической энцефалопатии у сотрудницы одной из американских авиакомпаний. Женщина в возрасте около 50 лет была госпитализирована с лихорадкой и кашлем. Помимо этого, у нее наблюдалось спутанное сознание.
Медики провели ряд тестов на грипп, ветряную оспу и лихорадку западного Нила, но все они оказались отрицательными. Мазок, взятый из носоглотки, подтвердил диагноз CОVID-19. Однако из-за нетипичных для коронавируса симптомов женщине было решено сделать КТ и МРТ. На полученных изображениях стали видны очаговые поражения в различных областях головного мозга, в частности, были повреждены височные доли, функции которых связаны с восприятием, анализом и синтезом речи, а также со способностью чувствовать вкусы и запахи. Врачи диагностировали у пациентки острую некротическую энцефалопатию — редкое заболевание, которое развивается на фоне вирусных инфекций, чаще всего гриппа.
Цитокиновый шторм
Энцефалопатия (дистрофическое поражение тканей мозга) может развиваться на фоне того, что клетки иммунной системы зараженного коронавирусом человека начинают активно выбрасывать в кровь цитокины. К этому классу веществ относятся порядка сотни сложных белков, участвующих во многих иммунных и воспалительных процессах человеческого организма, рассказал «Известиям» сотрудник Института биологии ТюмГУ Николай Карпов. Рост концентрации таких белков получил название «цитокиновый шторм».
— В избытке эти вещества способны повреждать стенки сосудов и вызвать кровоизлияния в мозг, что и приводит к развитию тех или иных неврологических симптомов (в зависимости от пораженного отдела), — сообщил эксперт. — Также не исключено, что вирус может проникать сквозь гематоэнцефалический барьер непосредственно в мозговую ткань.
Электронно-микроскопическое изображение размножения коронавируса
По словам ученого, не только коронавирус, но и грипп, а также другие ОРВИ могут вызывать энцефалопатию, однако данное осложнение отмечается редко. Вообще науке известны десятки вирусных заболеваний, которые в определенном проценте случаев дают неврологические осложнения. К примеру, оказывать негативное воздействие на мозг способны вирусы клещевого энцефалита, кори, герпеса 1 и 2 типов и лихорадка Западного Нила, почти все альфавирусы, включая вирус карельской лихорадки (острая инфекция, переносчиками которой считают комаров рода Culex. — «Известия») и многие другие.
Двойной удар
Ученые отмечают, что COVID-19 действительно способен атаковать весь организм, а не только легкие. Особенно часто этот патоген негативно воздействует на сердечно-сосудистую систему, сообщил «Известиям» эксперт Лиги здоровья нации Мехман Мамедов. По его словам, коронавирусная инфекция может вызвать острые осложнения в отношении различных органов и систем, в том числе и мозга, а также влиять на течение хронических заболеваний, вызывая неблагоприятные исходы.
Что же касается воздействия на мозг, то пока это всё же довольно редкий симптом, который еще необходимо изучить.
— Возможно, вирус действительно поражает мозг, — подчеркнул в разговоре с «Известиями» заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета, член-корреспондент РАН Сергей Нетесов. — Точное подтверждение этому дадут результаты высококачественных клинических наблюдений опытных и внимательных врачей, которые сейчас принимают активное участие в лечении сотен больных, зараженных COVID-19.
Как ранее писали «Известия», коронавирус нового типа также способен нарушать процесс нормального кроветворения. На основании этого итальянские ученые предложили измерять уровень тромбоцитов в крови пациентов, чтобы предсказать тяжелые формы заболевания.
Влияние коронавируса на нервную систему и органы
Самые распространённые последствия новой коронавирусной инфекции COVID-19 — это психические расстройства, нарушения памяти, внимания и постоянная слабость. Ощущение бодрости, психологическое, интеллектуальные способности, — за всё это отвечает головной мозг, который страдает при COVID-19.
Нервная система и другие коронавирусы
В том, что коронавирус SARS-CoV-2, возбудитель COVID-19, поражает нервную систему, нет ничего удивительного. Другие коронавирусы, вызывающие лёгкую или опасную респираторную инфекцию у человека, тоже проникают в нервную ткань.
В начале XXI века вспыхнули две опасные коронавирусные инфекции — атипичная пневмония и ближневосточный респираторный синдром. Они приковали к себе пристальное внимание исследователей. Уже на первой неделе болезни вирусы находили в спинномозговой жидкости больных. В головном мозге обнаруживали как вирусы, так и вызванные ими повреждения нейронов.
Даже «безопасные» коронавирусы 229E и OC43, которые становятся причиной обычной простуды, способны жить в нервных клетках животных и человека.
Как коронавирус проникает в головной мозг
Для вируса SARS-CoV-2 существует несколько способов добраться до головного мозга.
Как болезнь ковид влияет на мозг
Во время развившейся COVID-19, запускаются механизмы, которые дополнительно повреждают головной мозг.
Когда вирус только попал в организм, в тканях запускаются защитные механизмы. Они не дают возбудителю болезни проникнуть дальше. Если же они не сработали, развивается местное, а затем системное воспаление вплоть до цитокинового шторма. Цитокины — это молекулы, которыми обмениваются клетки иммунной системы друг с другом, как сообщениями. При цитокиновом шторме реакция иммунной системы становится избыточной и опасной для собственного организма.
Изначально воспаление направлено на то, чтобы защищать организм от инфекции, но в такой ситуации оно повреждает ткани, в которых образуется. На фоне воспаления гематоэнцефалический барьер тоже становится проницаемым.
Коронавирус «выбирает» себе клетки не случайно. Он должен зацепиться за рецептор АПФ2 (ангиотензинпревращающий фермент 2) — молекулу на поверхности клетки. Она есть на многих клетках, в том числе и в нервной ткани. Много молекул рецептора АПФ2 много в стволе головного мозга. Здесь находятся центры, управляющие жизненно важными процессами — дыханием, кровообращением, пищеварением. С повреждением ствола мозга связывают тяжёлые проявления ковида, например, нарушения дыхания и кровообращения.
Так как нейроны после вирусной атаки и воспаления восстанавливаются медленно, многие люди долго страдают от последствий болезни после выздоровления. В этом кроется одна из причин неврологических нарушений, психических расстройств и слабости, которая долго сохраняется после острого периода COVID-19.
Во время коронавирусной инфекции в организме происходит много событий, от которых головной мозг страдает повторно. Например, цитокиновый шторм или недостаток кислорода — гипоксия. Гипоксия часто развивается при тяжёлых состояниях. При COVID-19 она усугубляется, если лёгкие не могут обеспечить организм достаточным количеством кислорода.
Ученые выяснили, как SARS-CoV-2 попадает в мозг
SARS-CoV-2 проникает в мозг через слизистую оболочку носа и обонятельный нерв, сообщают исследователи из Берлинского университета имени Гумбольдта. Это удалось выяснить благодаря вскрытию пациентов, умерших от COVID-19. Исследование было опубликовано в журнале Nature Neuroscience.
SARS-CoV-2 не только поражает легкие, но вызывает и неврологические проблемы — каждый третий пациент жалуется на потерю обоняния и вкуса, головную боль, усталость, тошноту. Ранее уже сообщалось, что причиной этого может быть проникновение вируса в мозг, но то, как вирус в него попадает, подробно не изучалось.
Исследователи вскрыли тела 33 пациентов, умерших от COVID-19, и изучили их слизистую носоглотки, а также взяли образцы тканей мозга. В наибольшем количестве коронавирус присутствовал в слизистой, но и в мозге ученые нашли следы вирусных белков.
«Проникнув в слизистую оболочку, вирус, похоже, использует обонятельный нерв, чтобы достичь мозга», — считает один из авторов исследования доктор Фрэнк Хеппнер.
Обонятельный нерв тянется от слизистой оболочки носа в полость черепа, где переходит в обонятельную луковицу, а она — в обонятельный тракт, и далее до обонятельного анализатора в коре головного мозга. Таким образом, проникнув в клетки нерва, вирус может подняться в мозг и попасть в разные его отделы.
Исследователям удалось получить снимки неповрежденных коронавирусных частиц в слизистой оболочке носа. Однако механизм, с помощью которого они проникают в мозг, еще предстоит изучить более подробно.
«Наши данные позволяют предположить, что вирус движется от одной нервной клетки к другой, чтобы достичь мозга, — объясняет соавтор работы доктор Хелена Радбрух. — Однако вполне может быть, что вирус также передается через кровеносные сосуды — мы обнаружили его следы в стенках кровеносных сосудов мозга».
Также в мозговой жидкости исследователи натолкнулись на иммунные клетки, активировавшиеся после проникновения в мозг вируса.
«Мы считаем, что присутствие вируса в нервных клетках слизистой носа дает хорошее объяснение неврологическим симптомам, обнаруженным у пациентов — таким как потеря обоняния или вкуса, — говорит Хеппнер. — Мы также обнаружили его в тех областях мозга, которые контролируют жизненно важные функции, например, дыхание.
Нельзя исключить, что у пациентов с тяжелой формой COVID-19 наличие вируса в этих областях мозга будет отрицательно влиять на дыхательную функцию, усугубляя проблемы с дыханием, вызванные поражением легких.
Аналогичные проблемы могут возникнуть и с работой сердечно-сосудистой системы».
Также присутствие вируса в мозге способно вызвать бредовые состояния, которые наблюдались у некоторых пациентов. Но их причиной может быть и нехватка в мозге кислорода, обусловленная поражением легких.
«Но, поскольку мы обнаружили SARS-CoV-2 в областях мозга, которые контролируют дыхание, вирус может усугубить состояние», — заключает Хеппнер.
Хеппнер подчеркивает, что ученые работали с пациентами, умершими от тяжелых форм COVID-19, поэтому нельзя наверняка сказать, насколько результаты справедливы для случаев с легкой и умеренной формой. Тем не менее, новые данные позволяют подтвердить более ранние догадки о том, как вирус попадает в мозг.
Профессор Гитте Моос Кнудсен из Университетской клиники Копенгагена отмечает, что такие результаты вполне ожидаемы.
«Проникновение в центральную нервную систему через эпителий носа — распространенный способ вирусов проникать в мозг, SARS-CoV-2 в этом отношении оказался не уникален, — рассуждает она. — В целом, это принципиально не меняет нашего нынешнего понимания механизмов действия этого вируса на мозг».
Ранее американские специалисты установили, что более 80% пациентов с SARS-CoV-2, поступивших в больницы, сталкивались с неврологическими симптомами. Большинство из них были довольно легкими и включали в себя мышечные боли (присутствовали у 45% пациентов на протяжении всей болезни), головные боли (38%) и головокружение (у 30%).
Другим относительно распространенным осложнением в этой группе была энцефалопатия — поражение мозга, чреватое спутанностью сознания, проблемами с памятью и концентрацией. Около 32% госпитализированных пациентов имели этот симптом.
Случаи энцефалопатии были связаны с более высоким риском тяжелого заболевания и смерти, независимо от тяжести других симптомов.
Причину энцефалопатии у пациентов определить не удалось, однако ученые полагают, что к ней может приводить системное воспаление, вызванное COVID-19, а также непосредственное проникновение вируса в нервную систему.
Более тяжелые неврологические осложнения, такие как инсульты, двигательные расстройства и судороги встречались редко — они наблюдались лишь у 0,2-1,4% пациентов.
Последствия коронавируса: влияние на органы и психику. Последствия прививки
Не всегда отрицательный результат теста на коронавирус после выздоровления гарантирует такое же самочувствие, которое было до болезни. В большинстве случаев организм восстанавливается не сразу, а некоторые последствия после коронавируса могут остаться с пациентом на всю жизнь. Сколько времени нужно на восстановление после COVID-19 и какие осложнения после ковида самые распространённые — читайте в материале NEWS.ru.
Какие последствия после коронавируса для лёгких
Самый распространённый симптом при коронавирусе, а также жалоба после перенесённого заболевания — одышка. COVID-19 — это не простая респираторная инфекция. Коронавирус вызывает первичное преимущественное поражение дыхательных органов. То есть основное влияние болезни идёт на лёгкие, но кроме этого инфекция поражает в разной степени практически все органы и системы.
Заболевание протекает сложнее и дольше даже в сравнении с тяжёлой формой гриппа. Если для гриппа характерны несколько дней высокой температуры, затем несколько дней чуть повышенной, а потом наступает период выздоровления и полное восстановление, то коронавирус лечат в течение нескольких недель, притом течение болезни часто оказывается непредсказуемым. Чтобы восстановить лёгкие после заболевания, могут понадобиться месяцы терапии.
Самое распространённое осложнение после COVID-19 — выраженное изменение в лёгких, даже если в организме вируса уже нет и пациент выздоровел. Такое последствие коронавируса выявляют при помощи томографии. В подобных случаях пациенты нуждаются в дополнительном кислороде, который они получают в реабилитационных центрах или арендуют кислородный концентратор и восстанавливаются дома.
Что происходит при осложнении после ковида на лёгкие? На здоровой ткани образуются рубцы, которые препятствуют поступлению нужного количества кислорода и способствуют появлению избытка углекислого газа. В зависимости от степени поражения лёгких человек испытывает затруднённое дыхание. Восстановление функции респираторной системы — первостепенная задача, так как фиброзные изменения могут стать причиной развития тромбоза и других патологий.
При значительной площади поражения врач подбирает подходящую программу медикаментозного лечения, назначает дыхательную гимнастику для стимуляции работы лёгких и ускорения регенерации тканей, поддерживая работу органов дополнительным кислородом при необходимости.
Другие осложнения после ковида
Какие ещё осложнения могут возникнуть после ковида? Кроме органов дыхания вирус оказывает влияние на сердце, сосуды и ЦНС, в особенности на тех, кто тяжело перенёс болезнь. Переболевших в лёгкой форме могут беспокоить депрессивные состояния, слабость, потеря обоняния.
Нередко пациенты, переболевшие COVID-19, обращаются за помощью к невропатологу и психиатру, чтобы избавиться от тревоги, панических атак, острой бессонницы. Это обусловлено воздействием вируса на центральную нервную систему. Длиться такие последствия коронавируса могут несколько месяцев.
По словам врача-пульмонолога Александра Пальмана, доцента кафедры терапии Первого МГМУ им. Сеченова, трагические и смертельные осложнения возникают у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%. Тяжёлые осложнения могут возникать по двум сценариям:
Непосредственное влияние вируса на тот или иной орган, ткань;
Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом. Подобная реакция вызывает сильнейшее воспаление, которое повреждает органы.
Поэтому при лечении тяжелобольных пациентов применяют гормональные средства, подавляющие цитокиновый шторм. Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе — частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и оно возникает не от того, что человек долго лежит при болезни. По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Как выявить последствия после коронавируса
Не всем пациентам нужно идти на полное обследование организма, чтобы выявить, какие осложнения после ковида остались и остались ли вообще? Тогда поликлиникам будет не до лечения больных. Но некоторые люди после COVID-19 действительно нуждаются в реабилитационных мерах для устранения последствий. В каком случае нужно обращаться за помощью после того, как вы переболели коронавирусом?
В первую очередь, это плохое самочувствие, ухудшение качества жизни, определённые жалобы, которые не дают вернуться к нормальной деятельности. Тогда необходимо обратиться к терапевту, если причина плохого самочувствия не ясна, или идти к специалисту узкого направления с конкретной жалобой. Врач должен определить направление исследования, выявить причину недуга и принять меры для реабилитации.
Последствия после прививки от коронавируса
Рассказывая о том, какие последствия коронавируса могут повлиять на жизнь человека в будущем, нельзя не сказать и об осложнениях после прививки от COVID-19. Прививочная кампания набирает обороты. Несмотря на ожесточённые споры сторонников за и против прививки от коронавируса, статистика вакцинации показывает, что привито уже около 30% населения мира.
Как действует вакцина, стоит ли опасаться последствий после прививки от коронавируса и есть ли способы обезопасить себя от осложнений, — расскажем далее.
Вакцина против коронавируса — последствия прививки
Введённый препарат знакомит иммунную систему с вирусом. В ответ на чужеродное вторжение в организме запускается иммунная защита. Поэтому самое первое последствие прививки от коронавируса — отёк и покраснение в области укола. Это местная реакция, она вызвана устремлением к месту введения вакцины клеток, задача которых — предотвратить распространение заболевания по организму.
Далее препарат с вирусом попадает в кровь. Естественная ответная реакция организма — «нагревание» тела для уничтожения врага, выработка антител для борьбы с ним, «запоминание» возбудителя, чтобы быстро его уничтожить при повторном попадании, не допуская развития болезни. Таким образом, у вакцинированного человека формируется стойкий иммунитет к COVID-19.
Когда повышается температура, появляется мышечная слабость, головная боль — это нормальная реакция. Насколько долго и как сильно будут проявлены такие последствия после прививки от коронавируса — зависит от конкретного организма. Одна и та же инфекция (притом любая) переносится разными людьми по-разному, поэтому сам препарат тут ни при чём. Зачастую после введения вакцины внешних проявлений и реакций не наблюдается.
Прививка от COVID-19: осложнения и противопоказания
Но не стоит путать реакцию на введение вакцины с осложнениями после прививки от ковида. Осложнение — это неожиданно тяжёлое состояние, которое возникло после введения препарата. К таким состояниям относятся анафилактический шок (резкое падение артериального давления, прекращение поступления кислорода к органам, тканям), возникновение судорог, энцефалита и других тяжёлых состояний.
Подобные реакции развиваются у тех, кто имеет противопоказания, но по какой-либо причине прошёл этап вакцинации. Нельзя делать прививку при наличии:
- хронических патологий почек;
заболеваниях сердечно-сосудистой, эндокринной, кроветворной системы;
аутоиммунных нарушений;
выраженных патологий ЦНС;
сильных аллергических реакций при ранее вводимых прививках.
При наличии таких патологий есть большой риск осложнений после прививки от ковида. Нельзя вакцинироваться лицам, не достигшим 18 лет, людям старше 65, беременным. Недавно перенёсшим тяжёлую форму коронавируса с вакциной тоже лучше повременить, так как после болезни в организме повышенный уровень антител. От прививки их количество возрастёт ещё больше, что может вызвать бурную иммунную реакцию организма — цитокиновый шторм, о котором мы говорили выше.
Как подготовиться к прививке
Как подготовиться к вакцинации, чтобы снизить риск негативных последствий прививки от коронавируса:
- внимательно отслеживайте своё самочувствие перед вакцинацией, отложите прививку при признаках недомогания, простуды;
избегайте контактов с заболевшими в течение двух недель перед прививкой;
за два дня перед вакцинацией сдайте анализ крови на антитела;
за две недели до прививки от коронавируса нельзя принимать иммуномодуляторы и иммуностимуляторы;
сообщите врачу перед прививкой обо всех препаратах, которые принимали в течение последних двух недель, в особенности стимулирующих иммунитет;
откажитесь от употребления алкоголя минимум за сутки, а лучше за три дня до прививки;
не нужно принимать антигистаминные препараты, они могут негативно повлиять на формирование иммунного ответа.
При отсутствии противопоказаний и соблюдении рекомендаций риск побочных эффектов минимален. Зная о том, какие последствия могут возникнуть после коронавируса, при отсутствии противопоказаний к прививке многие не сомневаются в необходимости вакцинации, а в целом — это остаётся личным делом каждого.
Автор фото: Сергей Лантюхов
304 [TIMESTAMP_X] => 2019-10-28 10:43:57 [IBLOCK_ID] => 21 [NAME] => URL исходной статьи [ACTIVE] => Y [SORT] => 500 [CODE] => source_url [DEFAULT_VALUE] => [PROPERTY_TYPE] => S [ROW_COUNT] => 1 [COL_COUNT] => 30 [LIST_TYPE] => L [MULTIPLE] => N [XML_ID] => 304 [FILE_TYPE] => [MULTIPLE_CNT] => 5 [TMP_ID] => [LINK_IBLOCK_ID] => 0 [WITH_DESCRIPTION] => N [SEARCHABLE] => N [FILTRABLE] => N [IS_REQUIRED] => N [VERSION] => 1 [USER_TYPE] => [USER_TYPE_SETTINGS] => [HINT] => [PROPERTY_VALUE_ID] => 462537 [VALUE] => https://news.ru/health/posledstviya-koronavirusa-vliyanie-na-organy-i-psihiku-posledstviya-privivki/ [DESCRIPTION] => [VALUE_ENUM] => [VALUE_XML_ID] => [VALUE_SORT] => [
NAME] => URL исходной статьи [
Ссылка на публикацию: news.ru
Код вставки на сайт
Последствия коронавируса: влияние на органы и психику. Последствия прививки
Не всегда отрицательный результат теста на коронавирус после выздоровления гарантирует такое же самочувствие, которое было до болезни. В большинстве случаев организм восстанавливается не сразу, а некоторые последствия после коронавируса могут остаться с пациентом на всю жизнь. Сколько времени нужно на восстановление после COVID-19 и какие осложнения после ковида самые распространённые — читайте в материале NEWS.ru.
Какие последствия после коронавируса для лёгких
Самый распространённый симптом при коронавирусе, а также жалоба после перенесённого заболевания — одышка. COVID-19 — это не простая респираторная инфекция. Коронавирус вызывает первичное преимущественное поражение дыхательных органов. То есть основное влияние болезни идёт на лёгкие, но кроме этого инфекция поражает в разной степени практически все органы и системы.
Заболевание протекает сложнее и дольше даже в сравнении с тяжёлой формой гриппа. Если для гриппа характерны несколько дней высокой температуры, затем несколько дней чуть повышенной, а потом наступает период выздоровления и полное восстановление, то коронавирус лечат в течение нескольких недель, притом течение болезни часто оказывается непредсказуемым. Чтобы восстановить лёгкие после заболевания, могут понадобиться месяцы терапии.
Самое распространённое осложнение после COVID-19 — выраженное изменение в лёгких, даже если в организме вируса уже нет и пациент выздоровел. Такое последствие коронавируса выявляют при помощи томографии. В подобных случаях пациенты нуждаются в дополнительном кислороде, который они получают в реабилитационных центрах или арендуют кислородный концентратор и восстанавливаются дома.
Что происходит при осложнении после ковида на лёгкие? На здоровой ткани образуются рубцы, которые препятствуют поступлению нужного количества кислорода и способствуют появлению избытка углекислого газа. В зависимости от степени поражения лёгких человек испытывает затруднённое дыхание. Восстановление функции респираторной системы — первостепенная задача, так как фиброзные изменения могут стать причиной развития тромбоза и других патологий.
При значительной площади поражения врач подбирает подходящую программу медикаментозного лечения, назначает дыхательную гимнастику для стимуляции работы лёгких и ускорения регенерации тканей, поддерживая работу органов дополнительным кислородом при необходимости.
Другие осложнения после ковида
Какие ещё осложнения могут возникнуть после ковида? Кроме органов дыхания вирус оказывает влияние на сердце, сосуды и ЦНС, в особенности на тех, кто тяжело перенёс болезнь. Переболевших в лёгкой форме могут беспокоить депрессивные состояния, слабость, потеря обоняния.
Нередко пациенты, переболевшие COVID-19, обращаются за помощью к невропатологу и психиатру, чтобы избавиться от тревоги, панических атак, острой бессонницы. Это обусловлено воздействием вируса на центральную нервную систему. Длиться такие последствия коронавируса могут несколько месяцев.
По словам врача-пульмонолога Александра Пальмана, доцента кафедры терапии Первого МГМУ им. Сеченова, трагические и смертельные осложнения возникают у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%. Тяжёлые осложнения могут возникать по двум сценариям:
Непосредственное влияние вируса на тот или иной орган, ткань;
Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом. Подобная реакция вызывает сильнейшее воспаление, которое повреждает органы.
Поэтому при лечении тяжелобольных пациентов применяют гормональные средства, подавляющие цитокиновый шторм. Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе — частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и оно возникает не от того, что человек долго лежит при болезни. По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Как выявить последствия после коронавируса
Не всем пациентам нужно идти на полное обследование организма, чтобы выявить, какие осложнения после ковида остались и остались ли вообще? Тогда поликлиникам будет не до лечения больных. Но некоторые люди после COVID-19 действительно нуждаются в реабилитационных мерах для устранения последствий. В каком случае нужно обращаться за помощью после того, как вы переболели коронавирусом?
В первую очередь, это плохое самочувствие, ухудшение качества жизни, определённые жалобы, которые не дают вернуться к нормальной деятельности. Тогда необходимо обратиться к терапевту, если причина плохого самочувствия не ясна, или идти к специалисту узкого направления с конкретной жалобой. Врач должен определить направление исследования, выявить причину недуга и принять меры для реабилитации.
Последствия после прививки от коронавируса
Рассказывая о том, какие последствия коронавируса могут повлиять на жизнь человека в будущем, нельзя не сказать и об осложнениях после прививки от COVID-19. Прививочная кампания набирает обороты. Несмотря на ожесточённые споры сторонников за и против прививки от коронавируса, статистика вакцинации показывает, что привито уже около 30% населения мира.
Как действует вакцина, стоит ли опасаться последствий после прививки от коронавируса и есть ли способы обезопасить себя от осложнений, — расскажем далее.
Вакцина против коронавируса — последствия прививки
Введённый препарат знакомит иммунную систему с вирусом. В ответ на чужеродное вторжение в организме запускается иммунная защита. Поэтому самое первое последствие прививки от коронавируса — отёк и покраснение в области укола. Это местная реакция, она вызвана устремлением к месту введения вакцины клеток, задача которых — предотвратить распространение заболевания по организму.
Далее препарат с вирусом попадает в кровь. Естественная ответная реакция организма — «нагревание» тела для уничтожения врага, выработка антител для борьбы с ним, «запоминание» возбудителя, чтобы быстро его уничтожить при повторном попадании, не допуская развития болезни. Таким образом, у вакцинированного человека формируется стойкий иммунитет к COVID-19.
Когда повышается температура, появляется мышечная слабость, головная боль — это нормальная реакция. Насколько долго и как сильно будут проявлены такие последствия после прививки от коронавируса — зависит от конкретного организма. Одна и та же инфекция (притом любая) переносится разными людьми по-разному, поэтому сам препарат тут ни при чём. Зачастую после введения вакцины внешних проявлений и реакций не наблюдается.
Прививка от COVID-19: осложнения и противопоказания
Но не стоит путать реакцию на введение вакцины с осложнениями после прививки от ковида. Осложнение — это неожиданно тяжёлое состояние, которое возникло после введения препарата. К таким состояниям относятся анафилактический шок (резкое падение артериального давления, прекращение поступления кислорода к органам, тканям), возникновение судорог, энцефалита и других тяжёлых состояний.
Подобные реакции развиваются у тех, кто имеет противопоказания, но по какой-либо причине прошёл этап вакцинации. Нельзя делать прививку при наличии:
- хронических патологий почек;
заболеваниях сердечно-сосудистой, эндокринной, кроветворной системы;
аутоиммунных нарушений;
выраженных патологий ЦНС;
сильных аллергических реакций при ранее вводимых прививках.
При наличии таких патологий есть большой риск осложнений после прививки от ковида. Нельзя вакцинироваться лицам, не достигшим 18 лет, людям старше 65, беременным. Недавно перенёсшим тяжёлую форму коронавируса с вакциной тоже лучше повременить, так как после болезни в организме повышенный уровень антител. От прививки их количество возрастёт ещё больше, что может вызвать бурную иммунную реакцию организма — цитокиновый шторм, о котором мы говорили выше.
Как подготовиться к прививке
Как подготовиться к вакцинации, чтобы снизить риск негативных последствий прививки от коронавируса:
- внимательно отслеживайте своё самочувствие перед вакцинацией, отложите прививку при признаках недомогания, простуды;
избегайте контактов с заболевшими в течение двух недель перед прививкой;
за два дня перед вакцинацией сдайте анализ крови на антитела;
за две недели до прививки от коронавируса нельзя принимать иммуномодуляторы и иммуностимуляторы;
сообщите врачу перед прививкой обо всех препаратах, которые принимали в течение последних двух недель, в особенности стимулирующих иммунитет;
откажитесь от употребления алкоголя минимум за сутки, а лучше за три дня до прививки;
не нужно принимать антигистаминные препараты, они могут негативно повлиять на формирование иммунного ответа.
При отсутствии противопоказаний и соблюдении рекомендаций риск побочных эффектов минимален. Зная о том, какие последствия могут возникнуть после коронавируса, при отсутствии противопоказаний к прививке многие не сомневаются в необходимости вакцинации, а в целом — это остаётся личным делом каждого.