красное пятно на пасху
Красные пятна на теле — причины.
Очень многие люди считают появление красных пятен на коже следствием аллергии. Но иногда они ошибаются, такие высыпания на теле могут
быть симптомами серьезных болезней. Поэтому нужно знать, какие бывают причины возникновения таких покраснений.
Красные пятна на теле и шее
Если красные высыпания появились по всему телу и шее, а также чешутся, то причины их возникновения могут быть следующими.
Отрубевидный лишай
Подобные высыпания не являются очень опасными для здоровья, но все равно это не повод их запускать. Нужно постараться быстро от них избавиться.
Это можно сделать с помощью специальных противогрибковых средств. После избавления от отрубевидного лишая еще некоторое время рекомендуется
проводить закаливающие упражнения, а также обливаться подкисленной водой каждый день.
Атопический дерматит
Такие покраснения и зуд появляются по причине приема в пищу некоторых продуктов или же являются следствием общения с животными.
В данном случае нужно определить, что именно вызвало покраснения кожи и исключить аллергены. Через некоторый промежуток времени пятна исчезнут сами.
Эмоциональные переживания
Иногда маленькие красные пятна на теле могут появиться после перенесения сильного стресса. В таком случае нужно принять контрастный душ, и пятна
на коже уменьшать в своем размере, а со временем пропадут.
Аллергия
Зудящие покраснения по телу могут быть последствием аллергической реакции на определенную еду, солнечные лучи или другие факторы. Вам нужно
избавиться от причины возникновения аллергии, и пятна пропадут в скором времени.
Гипергидроз
Иногда могут возникнуть выпуклые покраснения на подмышках. Чаще всего причиной является повышенное потоотделение. Такие пятна сопровождаются
неприятным запахом. Тогда необходимо строго соблюдать все правила личной гигиены и пользоваться специальным дезодорантом, который будет регулировать потоотделение.
Инфекционные заболевания
Также красные высыпания на коже могут быть признаками различных инфекционных болезней таких, как лишай, экзема и дерматит. Помимо всего
вышеперечисленного, пятна на коже могут возникнуть из-за таких заболеваний, как ветрянка, корь и скарлатина.
Детям, у которых появились такие высыпания, необходимо не только лечиться, но и обрабатывать кожу специальными медицинскими препаратами, которые
имеют успокаивающее действие. Это нужно делать, потому что кожа ребенка является очень нежной, и при постоянном расчесывании ребенок может занести
туда еще какую-нибудь инфекцию.
Если воспаления появились на коже ребенка, который пользуется подгузниками, в таком случае, это опрелость. Надо стараться, чтобы ребенок больше времени
проводил без подгузника и намазать кожу специальной мазью, основанной на вазелине.
Красные пятна на груди
Если появились покраснения на груди, которые постоянно вызывают зуд, тогда это является свидетельством нарушения гормонального обмена и проблем с
внутренними органами. Также покраснения могут возникнуть на лице или руках. Причиной всего этого могут быть определенные продукты такие, как клубника или мед.
Довольно редко пятна в области груди являются симптомами:
— аллергии на средства бытовой химии или косметику;
— крапивницы.
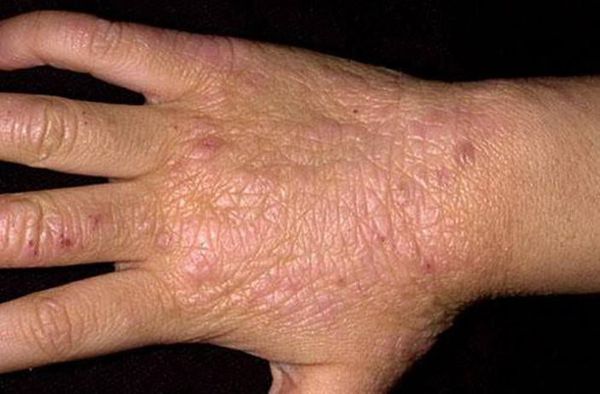
Красные пятна на руках
Чесотка. Чаще всего красные пятна на руках являются симптомом чесотки. Как правило, эти пятна сопровождаются сильным зудом, который возрастает
в ночное время суток или после купания.
Неправильное питание
Красные пятна как на руках, так и по всему телу могут свидетельствовать о неправильном питании. Такие высыпания могут появиться в том случае, если
человек постоянно питается копченостями, мучными, жирными и жареными блюдами.
Болезнь Лане
Красные пятна на ладонях могут являться симптомами болезни Лане. Как правило, пятна возникают на запястьях, ладонях и между пальцев. Для того чтобы
вылечить болезнь Лане необходимо принимать специальные медикаменты.
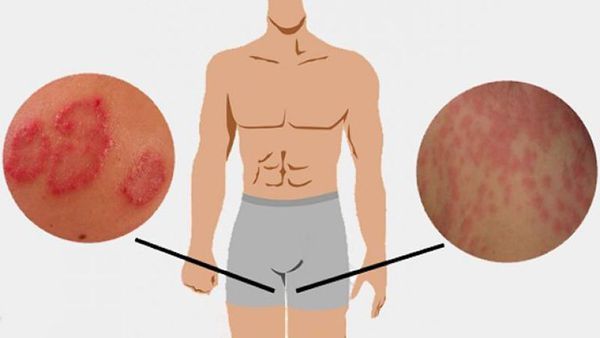
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
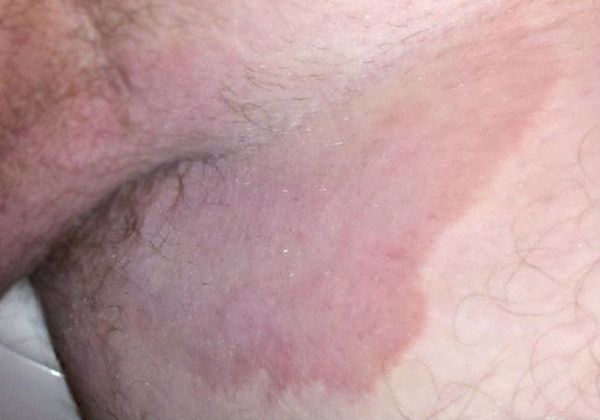
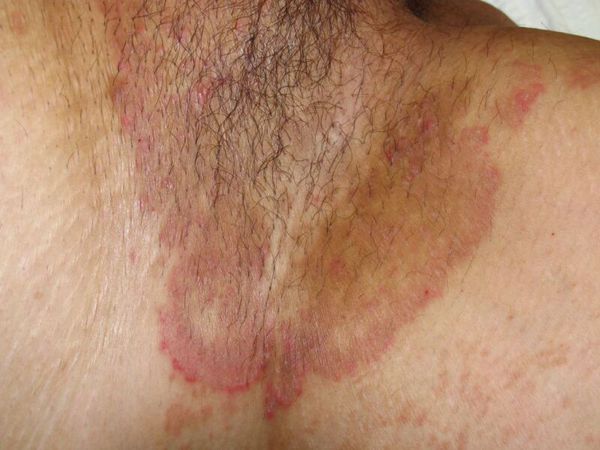
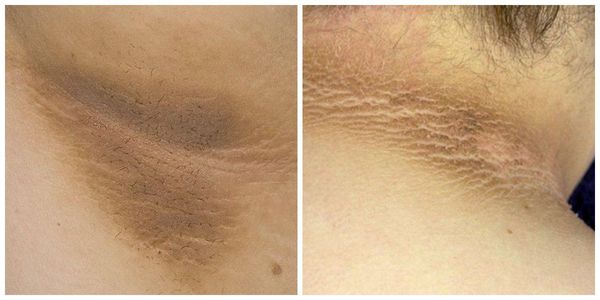
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
Патогенез паховой эпидермофитии
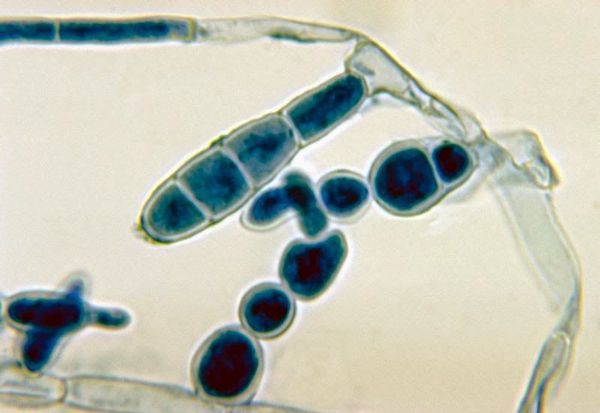
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Кожа – это отражение внутренних процессов и состояния здоровья всего организма. Если есть нарушения со стороны внутренних органов и систем, они непременно отразятся на коже. Красные шелушащиеся пятна на теле могут быть разной природы, для их диагностики и лечения необходимо обратиться к дерматологу, который сможет назначить адекватное лечение или направить Вас к другому врачу.
Откуда возникают красные шелушащиеся пятна на теле?
Красное пятно на коже – симптом очень многих нарушений в организме. В правильной диагностике имеет значение не только внешний вид образования, но и:
Основные причины появления:
Локализация красных пятен на теле: на спине, на груди, на ладонях
Локализация и описание красных пятен имеет большое значение в диагностике. Если они появились на спине и груди после приема лекарственных препаратов или аллергенных продуктов, скорее всего это аллергия (найти эффективные мази от аллергии можно тут). Также пятна в этой локализации могут быть ранними симптомами инфекционных болезней, таких как менингит, ветряная оспа, краснуха и другие.
Расположение красных пятен на ладонях имеет свои этиологические факторы:
Красные пятна на ногах
Возникновение высыпаний в данной локализации могут свидетельствовать о ношении неудобной обуви, которая некоторое время натирала, или депиляции. Но если на ногах появились красные пятна, и при этом они чешутся, не стоит забывать о следующих патологиях:
Симптоматика может быть разной, в зависимости от причины заболевания. Но для достоверной диагностики необходимо обращаться к специалисту до заживления пятна.
Красные шелушащиеся пятна на лице
Существует две группы причин, почему на лице появляются красные пятна, в зависимости от уровня патологии:
Перед обращением к врачу нужно самостоятельно выяснить, после чего появились высыпания. Возможно появление других симптомов, которые укажут направление в диагностике лечащему специалисту: боль, отечность, появление отделяемого, изменение цвета.
Пятна у мужчин
Причины, способствующие появлению красных пятен на головке полового члена у мужчин, могут быть связаны или не связаны с инфекцией. К неинфекционным факторам относится реакция на презерватив, недостаточная гигиена, чувствительность к предметам личной гигиены.
Инфекционные факторы могут быть заподозрены в случае незащищенного полового акта, при частой смене партнеров, при сниженном иммунитете.
Грамотно различить состояния может врач и, соответственно, определить способы терапии. Поэтому при возникновении высыпаний нельзя медлить с обращением к венерологу или дерматологу.
Основные причины появления красных пятен на теле:
Аллергия
В зависимости от вида аллергической реакции и причины, вызвавшей ее, гиперчувствительность проявляется красными шелушащимися пятнами или белыми пузырьками на фоне покрасневшей кожи (крапивница).
Такие пятна располагаются несимметрично с преимущественной локализацией на лице, шее или конечностях. Сопровождаются зудом, особенно в ночное время суток – самый пик приходится на 3-4 часа ночи, когда концентрация глюкокортикостероидов в крови минимальная, и организм не может подавить иммунную реакцию, проходящую в этом участке.
Размер пятен варьируется: они могут быть большими единичными или проявляться, как сливные маленькие. Обычно они не вызывают болезненные ощущения.
Инфекционные заболевания
Могут быть вызваны вирусами и бактериями:
Простой пузырьковый лишай вызывается вирусом простого герпеса. Характеризуется покраснением кожи и слизистых с множественными маленькими пузырьками (2-4 мм), сгруппированными и вызывающими болезненность. Через 2-3 дня пузырьки вскрываются с образованием мелких язвочек или подсыхают, покрываясь желтыми корочками. Их появлению предшествует зуд.
Это заболевание чаще всего локализуется на губах, но также при резком снижении иммунитета может проявляться на любых участках тела и даже поражать внутренние органы.
Опоясывающий лишай. Возбудитель – вирус ветряной оспы. При первичном контакте вызывает ветрянку, но после излечения в течение всей жизни сохраняется в ганглиях спинного мозга и тройничного нерва.
При снижении иммунитета распространяется по ходу межреберных нервов на туловище и тройничного нерва на лице. Поэтому характерной диагностической особенностью будет появление мелких пузырьков с прозрачным или мутноватым содержимым по окружности между ребрами, начиная со спины и заканчивая у грудины, или на лице вдоль скулы, на уровне бровей, а также вдоль верхней и нижней челюстей.
Из-за поражения нервов человек испытывает сильную боль. После вскрытия пузырьков на их месте остаются эрозии и корки, а к концу заболевания – гиперпигментированное пятно. Если обычная ветрянка характерна преимущественно для детей, то опоясывающий лишай чаще встречается у пожилых людей или лиц с ослабленным иммунитетом.
Сикоз – воспаление волосяных фолликулов бактериальной этиологии. В начальной стадии проявляется единичными покраснениями в местах роста волос (подбородок, верхняя губа у мужчин, подмышки, лобок, волосистая часть головы), по мере прогрессирования заболевания элементы сыпи могут сливаться.
Сикоз чаще всего является следствием занесения инфекции во время бритья.
Болезнь Лайма (клещевой боррелиоз) вызывается бактерией, которую переносят иксодовые клещи. При попадании их под кожу начинается местное воспаление, формируется кольцевидная эритема.
Пятно напоминает мишень. Из субъективных ощущений проявляется дискомфортом, болью, зудом, жжением. С током крови и лимфы бактерия разносится по организму, попадая во внутренние органы, суставы, головной мозг. Поэтому могут появиться расстройства функции этих участков организма, а также возникают симптомы менингита.
Паразитарные заболевания
Чесотка (скабиес) вызывается самкой клеща. Она проникает под кожу и, продвигаясь параллельно поверхностному слою, формирует чесоточный ход, в который откладывает яйца.
Болезнь проявляется красными зудящими пятнами, расположенными в межпальцевых складках, на сгибательных поверхностях лучезапястных суставов, разгибательной поверхности предплечья, плеч, на коже бедер и живота.
Между высыпаниями наблюдаются чесоточные ходы – слегка возвышающиеся над кожей линии грязно-серого цвета длиной от 1 мм до 2 см. Характерным симптомом является сыпь на крестце в форме треугольника вершиной вниз.
Такая жизнедеятельность клеща вызывает сильный зуд, усиливающийся в ночное время. Из-за сильных расчесов есть риск занести бактериальную инфекцию и осложнить течение чесотки.
Демодекоз характеризуется появлением красных пятен с элементами сыпи. Источник заболевания – клещ Демодекс. Чаще всего высыпания локализуются на лице: щеки, нос, подбородок и лоб.
Грибковые поражения кожи
Грибковые поражения вызываются условно-патогенной флорой, т.е. грибами, которые в норме составляют часть микрофлоры кожи.
Венерологическое заболевание
Вторичный сифилис проявляется высыпаниями различных оттенков красного цвета, которые изменяются в зависимости от длительности самого заболевания и времени жизни сифилиса.
В самом начале пятна розового цвета, а по мере прогрессирования заболевания они приобретают застойный или буроватый оттенок. Начальная стадия вторичного сифилиса характеризуется множественными симметричными мелкими высыпаниями. Затем высыпания исчезают.
Аутоиммуные процессы
Это красные пятна, которые появляются в результате атаки иммунитета собственных клеток. К таким заболеваниям относятся:
Системная красная волчанка. Характеризуется сливными красными пятнами, расположенными на лице (в виде бабочки), руках и теле. Также встречается поражение слизистой полости рта.
К жалобам добавляются боли в суставах, нарушения в работе сердца, парестезии, энцефалопатии и др.
Псориаз. До сих пор окончательная причина этой патологии не выявлена, но предположительно именно аутоиммунный процесс в отношении рогового слоя кожи приводит к появлению красных шелушащихся сливных пятен на теле.
Для псориаза характерна следующая триада симптомов:
Дерматомиозит характеризуется появлением на коже разгибателей пальцев и тыльной стороне ладони красных шелушащихся пятен. Также может быть:
Ранний признак дерматомиозита – это изменение цвета ногтевой пластинки и уплотнение околоногтевых валиков.
Аутоиммунные процессы характеризуются не только поражением кожи, но также суставов и внутренних органов.
Вегетативная дисфункция
Заболевание проявляется появлением красных сливных пятен на коже, вызванных внешними физическими факторами или внутренними сосудистыми реакциями.
Такие пятна появляются и исчезают, не носят постоянный характер, а держатся только пока действует провоцирующий фактор. К этой группе симптомов относятся:
Опухоли
Базалиома – опухоль из клеток кожи, занимающая пограничное состояние между доброкачественной и злокачественной, т.к. она практически не дает метастазов. Но способна прорастать в ткани и кость.
Зачастую появление красных пятен у ребенка и взрослого имеют общую причину. Но есть перечень заболеваний, которые характерны преимущественно для детского возраста.
Лечение красных шелушащихся пятен может длиться от декады до нескольких месяцев, в зависимости от причины, приведшей к заболеванию.
О причинах появления красных пятен на теле, диагнозе и способах лечения, смотрите видео:
Лечение красных пятен на теле
Выбор терапии красных пятен на теле напрямую зависит от причины их появления. Существует большое количество мазей и препаратов для лечения сыпей различной природы. Но не стоит выбирать медикаменты без рекомендации врача, чтобы не смазать клиническую картину и не усугубить состояние.
Лечение аллергических красных пятен
Аллергические высыпания следует устранять нанесением на кожу кремов и мазей, а также приемом антигистаминных средств.
Для лечения красных и шелушащихся пятен хорошо подходят увлажняющие крема с содержанием провитамина В5, который будет способствовать быстрой регенерации кожи и восполнению липидного слоя.
При зудящих аллергических высыпаниях помогает использование гидрокортизоновой мази на ночь. Также консультация аллерголога поможет определиться Вам с лечением.
Не всегда можно обойтись местной терапией. Часто препараты назначаются в виде таблеток или уколов, вводятся в мышцу, вену.
Ни одно средство не будет эффективно, если не убрать источник аллергии. Поэтому главной и первостепенной задачей в борьбе с аллергическими реакциями является выявление и устранение провоцирующего фактора, а затем уже лечение его последствий.
Медикаменты от инфекционных сыпей
Некоторые инфекционные заболевания требуют специальных мер лечения, а некоторым достаточно только симптоматической терапии.
В острой форме сикоза используют примочки из раствора перманганата калия или борной кислоты. Они способствуют размягчению и щадящему устранению корочек, а также предотвращают дальнейшее распространение инфекции.
После отпадения корочек попеременно наносят гентомициновую и синтомициновую мази. На завершающем этапе пораженную кожу обрабатывают анилиновыми красителями.
На протяжении всего лечения обязателен прием системных антибактериальных средств.
Лечение болезни Лайма довольно длительное. Выбор препаратов и курс их приема зависят от стадии заболевания и осложнений, которые уже успели возникнуть.
Своевременно начатый курс антибиотикотерапии позволяет избежать множества последствий, среди которых могут быть нарушения в работе сердца, поражение нервной системы, глаз и суставов. Также применяют антигистаминные препараты, при выраженной лихорадке – жаропонижающие, иммуномодуляторы, комплекс витаминов.
Простой пузырьковый лишай, который проявляется единичными небольшими высыпаниями, может пройти сам в течение 7-10 дней без лечения. Но более массивное поражение, а также появление высыпаний у лиц с иммунодефицитом требует использования местных и общих противовирусных средств: «Ацикловир», «Герпферон» и т.д.
Прием витаминов ускоряет процесс выздоровления.
Опоясывающий лишай лечится употреблением противовирусных средств перорально или в виде инъекций. Обязательно показано назначение обезболивающих препаратов. Если в анамнезе у больного есть эпилепсия, необходимо дополнительно принимать противосудорожные препараты.
Для лечения ветряной оспы и краснухи не применяют никакой специфической терапии. Обычно организм сам справляется с вирусом в течение 7-10 дней.
При сильном зуде назначают антигистаминные средства, а при появлении лихорадки используют жаропонижающие. Для предотвращения нагноения везикул можно наносить на кожу «Фукорцин».
Крайне важным является уход в течение болезни. Купаться при ветрянке можно и нужно, только нельзя использовать мочалку, мыло и тщательно вытираться полотенцем, чтобы не повредить элементы сыпи.
Лучше всего подойдет ванна со слабым раствором перманганата калия. После водных процедур кожу необходимо промокнуть х/б тканью. Одежда также должна быть свободной несинтетической.
Категорически запрещается в качестве жаропонижающего принимать «Аспирин» при ветрянке, краснухе и кори, т.к. это чревато токсическим поражением печени с последующим летальным исходом.
Лечение кори также проводится симптоматически. Больному назначают противовоспалительные, муколитические, отхаркивающие средства. При выраженной лихорадке можно использовать «Парацетамол» или «Ибупрофен». Для полоскания рта подходят отвары ромашки или раствор «Хлоргексидина». Промывание глаз можно проводить с помощью заварки черного чая или раствора ромашки.
Скарлатину лечат антибиотиками пенициллинового ряда, антигистаминными средствами и витаминотерапией. Крайне важно в острый период болезни соблюдать диету с ограничением мясных блюд. Показано обильное питье и постельный режим, чтобы избежать возможных осложнений в виде лимфоденитов, миокардита, гломерулонефрита и т.д.
Розеола никакого специфического лечения не требует. Ребенок переносит ее сам с формированием пожизненного иммунитета. В тяжелых формах и при обильных высыпаниях применяют антигистаминные средства.
Как лечить сыпь при паразитных заболеваниях?
Лечение чесотки проводят с помощью скабицидов – лекарственных средств, направленных на уничтожение клеща. Но помимо препаратов огромное значение в успешном и скорейшем выздоровлении имеет гигиена и лечение всех лиц, контактирующих с больным.
Перед нанесением препарата необходимо принять душ, затем покрыть средством всю поверхность тела, за исключением лица и волосистой части головы. В борьбе с чесоткой можно использовать 33% серную мазь, 20% эмульсию бензил-бензоата для взрослых и 10% эмульсию для детей, спрей «Спрегаль».
В зависимости от выбора препарата курс лечения длится до 10 дней, после чего обязательна смена нательного и постельного белья, его кипячение и проглаживание с паром. Обязательно по окончании курса лечения еще раз показаться врачу.
Для борьбы с демодекозом на начальных этапах применяется «Ивермектин» – антипаразитарное средство в дозировке 200 мг/кг веса внутрь.
На пораженные участки можно наносить «Перметрин» 5%. Довольно сильное средство, поэтому его использование крайне ограничено – 1 раз в неделю. После его применения рекомендуется наносить увлажняющие крема или делать маски, потому как он сильно сушит кожу.
Более щадящим является крем «Метронидазол» 0,75%. Его можно наносить ежедневно в качестве поддерживающей терапии на протяжении всего курса лечения.
Также отмечается успешная комбинация крема и таблеток «Метронидазола» в борьбе с демодексом. Но помимо лекарственных средств в терапии демодекоза очень важна диета с исключением шоколада и красного вина. Необходимо ограничить острые, цитрусовые, жирные блюда и индивидуальные аллергены.
Очень важно щадить кожу, избегать попадания на нее прямых ультрафиолетовых лучей, а также резкого воздействия высоких и низких температур.
Для лечения разноцветного лишая используется фунгицидная терапия. При тяжелых формах назначают внутрь противогрибковые средства триазолового ряда или производные имидазола. Наружно применяют противогрибковые спреи, эмульсии и шампунь для мытья волос. После проведенного курса терапии обязательно дезинфекция нательного и постельного белья.
Те же антифунгицидные растворы и мази используют в лечении эритразмы и паховых эпидермофитий, обрабатывая растворами пораженные участки 2-3 раза в день, с последующим наложением на них антифунгицидных мазей.
Устранение сыпи при пеленочном дерматите
В лечении проявлений этого заболевания огромную роль играет соблюдение мер личной гигиены ребенка. Обязательно необходима своевременная смена подгузников и получасовые воздушные ванны в промежутке между их заменой.
Обязательно мыть половые органы и попу ребенка с мылом после первого опорожнения кишечника и просто обмывать водой после дальнейших дефекаций. Также необходимо подмывание простой водой после каждой смены подгузника.
Если при кратковременном (3 секунды) надавливании пятно бледнеет и сразу же краснеет, это говорит о сосудистой природе образования. Противоаллергические препараты будут бесполезны. В таком случае нужно сразу обращаться за медицинской помощью.
При появлении первых симптомов пеленочного дерматита можно использовать крем «Бепантол Беби». При более массивных поражениях хорошо помогает «Судокрем».
В качестве профилактики «Бепантол Беби» можно использовать при каждой замене подгузников.
Препараты при аутоиммунных заболеваниях
В лечении всех аутоиммунных заболеваний применяется гормональная терапия и цитостатики для снижения иммунитета. Также назначают антигистаминные средства и противовоспалительные препараты в зависимости от места поражения системного заболевания.
В острой фазе псориаза кроме системных препаратов на пораженные участки кожи наносят мази, содержащие гормоны, и салициловую кислоту для отшелушивания бляшек, уменьшения воспаления и регенерации кожи. Часто используют седативные и успокаивающие средства.
Существует мнение, что псориаз возникает на фоне сильного стресса и эмоциональных переживаний, поэтому как способ лечения рекомендуют наблюдение у психолога.
Для лечения базалиомы используют:
Лечение гемангиомы хирургическое. Но стоит его проводить или нет, решает только врач при личном осмотре, оценивая локализацию, размеры и темп роста новообразования.
Главное, что нужно помнить, – не занимайтесь самолечением. Если у вас появилась сыпь, которая держится продолжительное время, обратитесь к врачу. Он проведет диагностику, определит причину сыпи и назначит адекватное лечение.