Мометазон или будесонид что лучше
Мометазон или будесонид что лучше
А.Ю. Овчинников (1), М.А. Панякина (1), С.А. Коростелев (2)
(1) Кафедра оториноларингологии факультета постдипломного образования ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России, Москва; (2) Кафедра организации и управления в сфере обращения лекарственных средств ГБОУ ВПО «ПервыйМГМУ им. И.М.Сеченова» Минздрава России, Москва
В России чаще употребляется термин «полипозный риносинусит», что также отражает вовлечение в патологический процесс не только околоносовых пазух, но и полости носа. Это в свою очередь несколько затрудняет постановку диагноза по системе МКБ-10, поскольку врачу приходится делать выбор между диагнозом «полипозная дегенерация синуса» и «полипы полости носа». Неясность этиопатогенеза, а также терминологические парадоксы обусловливают на сегодняшний день отсутствие идеального метода лечения полипозного риносинусита с противорецидивной гарантией [4, 5].
Несмотря на бурное развитие эндоскопической техники и популяризацию функциональной эндоскопической синус-хирургии, уменьшения количества таких пациентов не отмечается. Радикальная операция на верхнечелюстных пазухах в сочетании с тотальной этмоидэктомией также не является залогом отсутствия рецидива, а значительная травматичность вмешательства обусловливает длительный период восстановления с развитием послеоперационной болезни пазух, потребностью в длительной антибактериальной терапии, частых визитах к оториноларингологу [4].
Многие авторы отмечают, что причины возникновения полипозного процесса в околоносовых пазухах различны. В связи с этим и тактика лечения полипозного синусита должна носить дифференцированный подход, поскольку имеется достаточное количество консервативных методов лечения таких больных, которые в ряде случаев позволяют эффективно бороться с этим заболеванием [5].
Основой медикаментозной терапии для длительного контроля воспалительного процесса в полости носа являются интраназальные глюкокортикостероиды (ИГКС) или топические ГКС для интраназального применения. Создание ГКС можно назвать одним из ключевых научных достижений середины прошлого столетия. Однако, поскольку первоначально существовали только системные препараты, их использование сопровождалось выраженными побочными эффектами от синдрома Иценко–Кушинга до системного остеопороза. С появлением спустя 30 лет топических форм эта проблема была решена, поскольку даже применение высоких доз этих препаратов не сопровождалось значимой системной абсорбцией [6].
Первым топическим ГКС стал беклометазона дипропионат, успешно зарекомендовавший себя на группе пациентов с аллергическим ринитом и позднее – бронхиальной астмой. В дальнейшем были созданы другие топические ГКС, молекулы которых характеризовались улучшенными фармакологическими свойствами, а также происходило накопление клинического опыта их применения [6].
Противовоспалительный эффект топических ГКС связан с ингибированием воспалительных медиаторов, включая продукцию цитокинов; вмешательством в метаболизм арахидоновой кислоты; приводя, таким образом, к стабилизации клеточных мембран, уменьшению проницаемости сосудов, улучшению функции клеточных рецепторов [6].
В настоящее время среди топических ГКС наиболее изученными и распространенными в ЛОР-практике являются беклометазона дипропионат, будесонид, флутиказона пропионат, флутиказона фуроат и мометазона фуроат.
Эффективность ИГКС при лечении больных полипозным риносинуситом регулярно анализируется в документах EPOS. К настоящему времени издана уже 3-я редакция этого документа – EPOS-2012, представляющая собой детальный анализ всех аспектов риносинусита в целом, выполненный группой экспертов с применением современных принципов доказательности данных [4]. В документе рассмотрен и ряд позиций в отношении ИГКС, которые часто вызывают наибольшую полемику у практических оториноларингологов, а именно:
К сожалению, не на все эти вопросы можно найти однозначную рекомендацию в данном документе, что связано с тем, что не все анализируемые исследования по своему качеству могли быть включены в мета-анализ, однако ряд проблемных вопросов в EPOS-2012 освещен достаточно подробно.
ИГКС и хирургическое лечение
В целом улучшение носового дыхания при использовании схемы хирургическое лечение+последующее применение ИГКС было эффективнее, чем в случае монотерапии ИГКС, однако статистическая достоверность результатов в целом не была достигнута.
Капли или спрей
Ряд имеющихся на российском фармацевтическом рынке ГКС для интраназального использования представлен в виде капель в нос. В связи с этим в EPOS-2012 подчеркнуто преимущество ИГКС в виде назальных аэрозолей (спреев), признанных более эффективными в уменьшении симптомов полипозного риносинусита, однако объективное уменьшение полипозной ткани при сравнении между двумя вариантами доставки ГКС (капли или спрей) не было статистически значимым, что эксперты связывают с недостаточным качеством имеющихся исследований для включения в мета-анализ.
«Старые» генерации ИГКС против «новых»
По данным мета-анализа имеющихся в литературе исследований эксперты установили, что существенная разница в эффективности «новых», или «современных», генераций ИГКС (мометазона фуроат, флутиказона дипропионат) по сравнению со «старыми» отсутствует, что, конечно же, интересно с точки зрения экономической составляющей – ведь не секрет, что препараты на основе «старых» генераций ГКС существенно дешевле «новых».
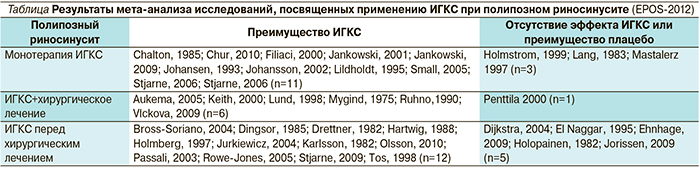
В целом по данным EPOS-2012 доля исследований, подтверждающих эффективность ИГКС при полипозном риносинусите, существенно больше, чем тех, в которых не подтверждена их эффективность или отмечено преимущество плацебо (см. таблицу) [4].
Если рассматривать проблему выбора ИГКС с фармакологической точки зрения, то их сравнение возможно по ряду параметров, одним из которых служит терапевтический индекс, представляющий собой отношение средней смертельной дозы к дозе, вызывающей терапевтический эффект у 50% экспериментальных животных. Данный показатель – наибольший у будесонида, что обусловлено высоким сродством препарата к глюкокортикоидным рецепторам и ускоренным метаболизмом после системной абсорбции [7, 8].
Помимо этого к важным характеристикам топических ГКС (отличающих их от системных) относятся липофильность и короткий период полувыведения из плазмы крови. Данные свойства также имеют определенные отличия в зависимости от препарата. Так, по сравнению с флутиказоном пропионатом/фуроатом и мометазона фуроатом будесонид отличается меньшей липофильностью, что позволяет ему быстрее и более эффективно проникать через слой слизи, покрывающей слизистую оболочку. Предположительно именно с этим свойством связана большая эффективность будесонида по сравнению с перечисленными ИГКС при применении в виде водных суспензий при аллергическом рините [9–11].
Попадая внутрь клетки, будесонид образует эфиры с длинноцепочечными жирными кислотами и задерживается в тканях на длительное время. Было установлено, что при попадании в верхние дыхательные пути эстерифицируется не менее 70% будесонида, при этом в плазме его эфиры не определяются [9–11].
Депонированный в тканях эстерифицированный будесонид при снижении концентрации его свободной формы в клетках при участии внутриклеточных липаз способен высвобождаться из эфиров и связываться с ГК-рецептором. Подобный механизм, не свойственный другим ГКС, способствует пролонгации противовоспалительного эффекта (до 24 часов) и, как полагает ряд авторов, является более важным, чем сродство к рецептору, свойством, однако и по последнему показателю будесонид превосходит ряд «старых» препаратов – беклометазона дипропионат, флунизолид триамцинолон, и сопоставим с активностью флутиказона пропионата/фуроата [12].
Одной из обсуждаемых в литературе тем и основной причиной беспокойств пациентов при назначении ИГКС являются опасения в связи с возможным системным действием этих препаратов. Если рассуждать на эту тему с позиций фармакологии, то для определения системной активности ИГКС необходимо проанализировать их системную биодоступность, липофильность, объем распределения, степень связывания с белками крови [13].
Общая системная биодоступность ИГКС определяется долей препарата, попавшей в системный кровоток с поверхности слизистой оболочки, и частью проглоченной доли, которая не была метаболизирована при первом прохождении через печень (оральная биодоступность). При этом будесонид является одним из ИГСК с наименьшей оральной биодоступностью [12, 14].
Следующими свойствами, определяющими безопасность будесонида, являются промежуточная липофильность, которая уже обсуждалась выше, и относительно небольшой объем распределения по сравнению с беклометазона дипропионатом и флутиказона пропионатом/фуроатом. Высокой липофильности соответствует больший объем распределения, лучшее проникновение в ткани и внутрь клеток и больший период полувыведения. В целом эти препараты будут клинически эффективнее, но при этом риск побочных эффектов системного характера возрастает [15].
Еще одним свойством, обеспечивающим будесониду низкую системную активность, – это степень связывания с белками плазмы крови, которая не отличается от показателя беклометазона дипропионата, флутиказона пропионата/фуроата и мометазона фуроата, но в сочетании с более коротким периодом полувыведения существенно снижает его потенциальную системную активность [12].
Официально будесонид для интраназального применения разрешен детям от 6 лет, хотя существуют отдельные исследования детей более раннего возраста. Так, в двойном слепом рандомизированном плацебо-контролируемом проспективном исследовании K.T. Kim (2004) с участием 78 детей 2–3 лет интраназальное применение будесонида на протяжении 6 недель не сопровождалось увеличением плазменного уровня кортизола [16].
Необходимо также отметить, что будесонид – единственный препарат среди топических ГКС, обладающий наилучшим рейтингом безопасности при беременности (В) по классификации FDA (Управление по контролю за качеством пищевых продуктов и лекарственных средств США) [17]. Эта позиция была основана на анализе 3 регистров Швеции с 1995 по 2001 г., в которых зафиксировано отсутствие повышения риска позднего токсикоза беременности, преждевременных родов, гипотрофии плода и врожденных пороков развития у 2000 новорожденных, матери которых применяли будесонид ингаляционно во время беременности [15, 16, 18, 19].
Таким образом, будесонид сочетает все необходимые свойства интраназального ГКС, обеспечивающие клиническую эффективность этого класса лекарственных средств: высокую кортикостероидную активность, длительное действие и низкую системную биодоступность.
Литература
Об авторах / Для корреспонденции
А.Ю. Овчинников –д.м.н., кафедра оториноларингологии факультета постдипломного образования ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России
М.А. Панякина – к.м.н., кафедра оториноларингологии факультета постдипломного образования ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России
С.А. Коростелев– д.м.н., кафедра организации и управления в сфере обращения лекарственных средств ГБОУ ВПО «ПервыйМГМУ им. И.М.Сеченова» МинздраваРоссии
Мометазон или будесонид что лучше
Несмотря на то то глюкокортикоиды уже более века используются для лечения заболеваний ЛОР-органов, их механизм действия продолжает активно изучаться. В экспериментальных и клинических исследованиях показано, что глюкокортикоиды воздействуют практически на все этапы патогенеза аллергического ринита [33]. Их терапевтический эффект при аллергическом рините связывают, прежде всего, с противовоспалительным и десенсибилизирующим действием. Установлено, что глюкокортикоиды тормозят синтез целого ряда цитокинов, в частности ИЛ-1, ИЛ-3, ИЛ-4, ИЛ-5, ИЛ-6, ИЛ-13, ФНО-а и GM-CSF [33]. Кроме того, они уменьшают индукцию синтетазы оксида азота (NO), активация которой приводит к избыточному образованию NO, оказывающего выраженное провоспалительное действие. Глюкокортикоиды также снижают активность генов, кодирующих синтез ферментов, принимающих участие в продукции других провоспалительных белковых молекул: циклооксигеназы, фосфолипазы А2 и эндотелина-1, тормозят экспрессию молекул адгезии: ICAM-1 и Е-селектина. На клеточном уровне глюкокортикоиды вызывают уменьшение количества тучных клеток, базофилов и выделяемых ими медиаторов; снижают количество эозинофилов и их продуктов в эпителии и в собственном слое слизистой оболочки. Они также влияют на процессы апоптоза, уменьшая срок жизни эозинофилов; снижают количество клеток Лангерганса и угнетают захват и транспортировку антигенов этими клетками; снижают количество Т-клеток в эпителии; уменьшают продукцию лейкотриенов в слизистой оболочке; ингибируют продукцию IgE. Глюкокортикоиды снижают секрецию желез слизистой оболочки, экстравазацию плазмы и отек тканей. Кроме того, они уменьшают чувствительность рецепторов слизистой оболочки носа к гистамину и механическим раздражителям, т. е. в определенной степени воздействуют и на неспецифическую назальную гиперреактивность. Воздействие на все звенья патогенеза заболевания и торможение как ранней, так и отсроченной фаз аллергической реакции характерно не только для глюкокортикоидов системного действия, но и для интраназальных препаратов этой группы. Преимуществом интраназальных глюкокортикоидов перед пероральными является минимальный риск системных побочных эффектов на фоне создания адекватных концентраций активного вещества в слизистой оболочке носа, позволяющих контролировать симптомы аллергического ринита [34, 35].
Новый подход к лечению ринита
Влияет ли ринит на качество жизни? Есть ли новые методы лечения? Как обстоит дело с иммунотерапией? Как связаны ринит и астма? Рисунок 1. Даже при наличии современных лекарственных средств необходимо
Влияет ли ринит на качество жизни?
Есть ли новые методы лечения?
Как обстоит дело с иммунотерапией?
Как связаны ринит и астма?
 |  |
| Рисунок 1. Даже при наличии современных лекарственных средств необходимо определить аллерген и избегать контакта с ним для предупреждения воспаления, еще больше увеличивающего чувствительность | |
Bпоследнее время появились новые средства для лечения ринита, отличающиеся, главным образом, своим быстродействием. Относящиеся к ним пероральные антигистаминные средства, местные кортикостероиды, антагонисты лейкотриенов и белки для гипосенсибилизации могут помочь тем пациентам, в отношении которых существующая ранее терапия оказалась неэффективной.
Даже при наличии современных лекарственных средств необходимо определить аллерген и избегать контакта с ним, так как он вызывает не только немедленные симптомы, но и воспаление, способствующее увеличению чувствительности как к самому аллергену, так и к различным другим раздражителям.
Системные. Антагонисты Н1-гистаминовых рецепторов очень эффективны при лечении ринорреи, чихания и зуда, заложенности носа. Хотя первые антигистаминные средства обладали низкой избирательностью и вызывали седативный эффект, новые препараты, такие как терфенадин, астемизол, цетиризин, лоратадин и акривастин лишь частично липофильны и поэтому в меньшей степени проходят через гематоэнцефалический барьер и вызывают седацию.
Из-за сохраняющейся антихолинергической активности могут возникать сухость в глазах, нарушения зрения, запоры.
Новейший антигистаминный препарат, фексофенадин — активный метаболит терфенадина. Замена последней СН3-группы на СООН устраняет воздействие на К+ каналы, что делает его более безопасным по сравнению с терфенадином.
К другим безопасным антигистаминным средствам относятся цетиризин (не метаболизируется печенью) и лоратадин (метаболизируется в печени, но не проявляет хинидин-подобных эффектов в высоких дозах).
Местные. Если симптомы ограничиваются носом, можно с успехом применять местные антигистаминные препараты. Сегодня доступны азеластин и новый более сильный левокабастин. Они действуют быстрее, чем пероральные антигистаминные средства.
При этом побочные эффекты весьма незначительны (головная боль и раздражение глаз), хотя 29% больных сообщили о неприятном вкусе во рту при приеме азеластина. Левокабастин можно применять как глазные капли. Иногда пациенты жалуются на снижение эффективности антигистаминных препаратов с течением времени. Это может быть связано с неаккуратным приемом или ограниченной эффективностью препаратов в тяжелых случаях или с воспалением на фоне продолжающегося контакта с аллергеном.
Наконец, приема антигистаминных препаратов лучше избегать беременным и кормящим женщинам.
Местные кортикостероиды. Фармакопейные препараты содержат бетаметазон натрий фосфат, беклометазон дипропионат, будесонид, флюнизолид и флютиказон пропионат. Недавно появился триамцинолон асетонид в виде назального спрея, а вскоре начнется массовое производство мометазона фуроата.
Пациента необходимо предупредить о том, что хотя обычно облегчение наступает уже в первые дни лечения, для достижения стойкого улучшения может потребоваться от 7 до 10 дней. Больным с сезонным аллергическим ринитом средней тяжести и его тяжелой формой нужно начинать лечение за две недели до наступления критического времени года и продолжать его в течение всего лета.
Как и при астме, введение назальных кортикостероидов начинают с максимальной дозы, которую постепенно снижают по мере улучшения состояния.
При сильной заложенности носа рекомендуется в первые две недели назначать бетаметазоновые капли. Для их правильного введения голову надо наклонить вниз и вперед. При применении же спреев голову поднимают вверх и чуть-чуть вперед.
Длительное применение данного препарата не рекомендуется из-за возможной передозировки и поступления в кровь.
Флютиказон и недавно выпущенный мометазон имеют преимущества как более сильнодействующие и менее биодоступные препараты; их назначают один раз в день.
Триамцинолон ацетонид — более действенное производное триамцинолона. Он в восемь раз сильнее преднизолона и обладает свойством оставаться там, куда его нанесли.
По эффективности он равен флютиказону и беклометазону, но выгодно отличается от них отсутствием вкуса и запаха. Однако он может всасываться в системный кровоток, поэтому его назначают на короткое время, особенно детям. При длительном местном лечении кортикостероидами используют минимальную эффективную дозу часть пациентов может применять его “по необходимости.”
Местное раздражение отмечается в 10% случаев; легкие носовые кровотечения — в 8%. Перфорация перегородки носа — чрезвычайно редкое осложнение; кандидоз тоже развивается нечасто и только у пациентов, которые лечатся одновременно и от астмы.
Случаи, когда пациент уже принимает кортикостероиды по поводу астмы или экземы, заслуживают особого внимания. Усилить эффект стероидов при астме можно, порекомендовав больному после вдыхания препарата выдыхать через нос.
В последнее время советуют соблюдать осторожность при лечении пожилых пациентов с глаукомой в семейном анамнезе. Пациенты, носящие мягкие контактные линзы, должны избегать приема препаратов, содержащих бензалкониум-хлорид. К ним относятся, например, препараты бидезонида.
Часто, особенно в начале лечения, эффективно сочетание местных кортикостероидов и пероральных или местных антигистаминных средств. При улучшении антигистаминные препараты можно принимать “по мере надобности” и постепенно снижать дозу кортикостероидов.
Кортикостероиды системного действия. В тяжелых случаях заложенности носа, во время цветения или при назальном полипозе можно провести короткий курс преднизолона (0,15-0,3 мг/кг в день перорально в течение недели), если нет противопоказаний.
Он назначается дополнительно к местным кортикостероидам, применение которых необходимо продолжать. Внутримышечное введение пролонгированных кортикостероидных препаратов не рекомендуется из-за системных и местных побочных эффектов.
Это средство, назначаемое обычно маленьким детям, имеет противовоспалительные свойства, хотя и менее выраженные, чем у местных кортикостероидов. Его необходимо принимать часто и регулярно (4 раза в день). При первом применении препарат может вызвать раздражение в носу.
Кромогликат очень эффективен при лечении аллергических коньюктивитов, но и в этом случае важна частота применения. Недавно появился недокромил натрия в виде 2%-ных капель, которые надо применять всего дважды в день.
Ипатропиум бромид, производное скополамина, с антихолинергической активностью и незначительным системным действием можно с успехом назначать пациентам с водянистой ринорреей. К побочным эффектам относятся сухость во рту, в носу и носовые кровотечения.
Противопоказан пациентам с глаукомой и гипертрофией простаты.
Процедура включает в себя повторные подкожные инъекции возрастающих доз соответствующего аллергена до достижения иммунологической толерантности.
Чаще всего начинают с еженедельных инъекций, затем переходят на ежемесячные, продолжающиеся до трех лет. Последние десять лет этот вид лечения проводился только в медицинских центрах, оборудованных необходимой реанимационной техникой, из-за риска тяжелых системных реакций и анафилаксии.
Однако в последние годы постепенно вновь организуются специализированные центры для пациентов с тяжелыми формами круглогодичного и сезонного аллергического ринита, плохо поддающихся медикаментозной терапии или реагирующих на антигены, контакта с которыми невозможно избежать (например, пыльца и осы).
Получены обнадеживающие результаты при использовании иммунодоминантных пептидов для десенсибилизации. Их действие направлено на Т-клетки, поэтому теоретически они не вызывают дегрануляции тучных клеток и анафилаксии. Альтернативные — пероральные, назальные и подъязычные — формы иммунотерапии находятся в настоящее время в стадии разработки.
Эти препараты для приема внутрь блокируют образование или действие медиаторов воспаления (рис. 6), синтезируемых из мембраны тучных клеток после дегрануляции.
Они обнаруживают среднюю эффективность при рините (аналогично лоратадину), а также при астме. Особенно они показаны аспирин-чувствительным пациентам.
Литература
1. Pedersen P. A., Weeke E. Asthma and allergic rhinitis in the same patients // Allergy. 1983; 58: 25-9.
2. Settipane G. A. Allergic rhinitis: update // Otolaringol. Head Neck Surg. 1986; 94: 470-5.
3. Broder I., Higgins M. W., Mathews K. P., Keller J. B. Epidemiology of asthma and allergic rhinitis in total community. Tecumseh, Michigan // J. Allergy Clin. Immunol. 1974; 54: 100-10.
4. Van Arsdel P. P., jr, Motulsky A. G. Frequency and hereditability of asthma and allergic rhinitis in college students // Acta. Genet 1959; 9: 101-14.
5. Maternowski C. J., Mathews K. P. The prevalence of ragweed pollinosis in foreign and native students at a midwestern unoversity and its implications concerning methods for determinig inheritance of atopy // J. Allergy. 1962; 33: 130-40.
6. Djukanovic R., Lai C., Wilson J. W., Britten K. M., Wilson S. J., Roche W. R., Howarth P. H. and Holgate S. T. Bronchial mucosal manifestation of atopy: A comparison of markers of inflammation between atopic asthmatics, atopic non-asthmatics and healthy controls // Eur. Resp. J. 1992; 5: 538-544.
7. Ramsdale E. H., Morris M. M., Roberts R. S., Hargreave F. E. Asymptomatic bronchial hyperresponsiveness in rhinitis // J. Allergy Clin. Immunol. 1985; 75: 73-7.
8. Towley R. G., Ryo U. Y., Kolotkin B., Kang B. Bronchial sensitivity to metacholine in current and former asthmatic and allergic rhinitis and control subjects // J. Allergy Clin. Immunol. 1992; 89: 611-8.
9. Sluder J. Asthma as a nasal reflex. JAMA 1919; 73: 589-91.
10. Corren J., Adinoff A. D., Irvin C. G. Changes in bronchial responsiveness following nasal provocation with allergen // J. Allergy Clin. Immunol. 1992; 89: 611-8.
11. Shturman-Ellstein R., Zeballos R. J., Buckley J. M., Souhrada J. F. The beneficial effects of nasal breathing on exercise-induced bronchoconstriction // Am. Rev. Respir. Dis. 1978; 118: 65-73.
12. Brugman S. M., Larsen G. L., Henson P. M., Honor J., Irvin C. G. Increased lower airway responsiveness assotiated with sinusitis in a rabbit model // Am. Rev. Respis Dis. 1993; 147: 314-20.
13. Welsh P. W., Stricker W. E., Chu C0P et al. Efficacy of beclomethasone nasal solution, flunisolide and cromolyn in relieved symptoms of ragweed allergy // Mayo Clin. Proc. 1987; 62: 125-34.
14. Watson W. T. A., Becker A. B., Simons F. E. R. Treatment of allergic rhinitis and intranasal corticosteroids in patients with mild asthma: effect on lower airway responsiveness // J. Allergy Clin. Immunol. 1993; 91: 97-101.
15. Henriksen J. W., Wenzel A. Effect of an intranasally administered corticosteroid (budesonide) on nasal obstruction, month breathing and asthma // Am. Rev. Respir. Dis. 1984; 130: 1014-8.
16. Aubier M., Clerici C., Neukirch F., Herman D. Different effects of nasal and bronchila glucocorticosteroid administration on bronchial hyperresponsiveness in patients with allergic rhinitis // Am. Rev. Respir. Dis. 1992; 146: 122-6.
17. Chavance M., Herbeth B., Kauffman F. Seasonal patterns of circulating basophils // Int. Arch. Allergy. Appl. Immunol. 1988; 86: 462-464
Основные положения в терапии аллергического ринита
Две трети больных ринитом, не поддающихся лечению, неправильно применяли предписанные им лекарственные средства, использовали их нерегулярно или недостаточно долго.
Лекарственная терапия ринита и сегодня в основном включает антигистаминные препараты без седативного эффекта, местные кортикостероиды, а также их комбинации. Короткий курс назальных сосудосуживающих средств облегчает введение местных кортикостероидов в носовую полость в начале лечения.
Длительное применение сосудосуживающих препаратов приводит к развитию медикаментозного ринита и поэтому не рекомендуется. Это же относится и к местному применению хромогликата натрия как противовоспалительного средства, в особенности у детей с нетяжелыми формами.
Специалистам еще предстоит определить место антагонистов лейкотриенов и белковой или классической иммунотерапии в лечении ринита.
Связь между ринитом и астмой
Общий патогенез дисфункции верхних и нижних дыхательных путей, которая часто проявляется аллергическим заболеванием, сегодня является общепризнанным.
| Похоже, что связь между ринитом и астмой неслучайна |
Все чаще аллергический ринит представляется частным случаем множественного воспаления слизистых, затрагивающего также другие области, от конъюнктивы до нижних дыхательных путей. Увеличивается количество сообщений о том, что лечение верхних дыхательных путей существенно изменяет клинические и физиологические параметры нижних отделов дыхательной системы. Это подразумевает более значимое взаимодействие, чем простое совпадение (рис. 2).
 |
| Рисунок 2. Почти 40% пациентов с аллергическим ринитом страдают бронхиальной астмой и 80% астматиков имеют симптомы аллергического ринита |
Почти 40% пациентов с аллергическим ринитом страдают астмой; назальные симптомы обнаруживаются у 80% астматиков. Для сравнения, признаки болезней носа обнаруживаются у 15-20% всей популяции. Диагноз астмы или ринита ставится в 2-4 раза чаще пациентам, уже имеющим одно из этих двух заболеваний, по сравнению с теми, у кого эти заболевания отсутствуют [3].
В исследованиях, посвященных начальному периоду этих заболеваний, выявлено, что ринит провоцирует развитие астмы или же оба заболевания начинаются одновременно [4, 5]. Обычно астма не предшествует риниту. Таким образом, дисфункция верхних дыхательных путей является предвестником возможного заболевания нижних отделов.
Такое временное расхождение может быть обусловлено более явными симптомами заболевания верхних дыхательных путей; кроме того по-видимому порог нарушения функции нижних дыхательных путей выше, чем верхних.
Это хорошо согласуется с данными, полученными при исследовании эндобронхиальных биоптатов: при аллергическом круглогодичном рините в нижних дыхательных путях обнаруживается повышенное количество эозинофилов, что свидетельствует о субклиническом воспалительном процессе. Измерение бронхиальной реактивности также выявляет ее изменение у 10-30% пациентов с аллергическим ринитом при отсутствии клинических проявлений астмы [7, 8].
Существует несколько гипотез для объяснения связи патологической симптоматики, касающейся верхних и нижних дыхательных путей. К ним относятся:
О том, что воспаление в носовой полости связано с проявлением заболевания нижних дыхательных путей, свительствует эффект от интраназального применения кортикостероидов.
Профилактическая местная стероидная терапия при аллергических ринитах предотвращает развитие заболеваний верхних дыхательных путей и возникновение сезонной астмы, чего не происходит при регулярном применении кромогликата натрия и плацебо [13].
Назальная терапия кортикостероидами облегчает симптомы астмы и снижает бронхиальную реактивность при круглогодичной астме [14, 15], причем исследования накопления радиоактивно меченных препаратов выявили, что при назальном применении в нижние дыхательные пути попадает менее 2% лекарственного средства.
Дальнейшее изучение интраназального введения беклометазона дипроприоната в дозе 400 мг ежедневно в течение двух недель выявило значимое снижение бронхиальной реактивности, что еще раз свидетельствует о крайней важности воздействия на слизистую оболочку верхних дыхательных путей.
Эти исследования подтверждают эпидемиологически обнаруженную связь между астмой и ринитом, предполагая скорее ее причинно-следственный характер, чем просто сосуществование двух заболеваний.
Возможно, назальное воспаление связано со стимуляцией генеративных клеток костного мозга цитокинами. Повышенное количество предшественников базофилов обнаруживается в крови больных сезонным аллергическим ринитом, что может дополнительно привлекать в ткани дыхательных путей эозинофилы и метахроматичные клетки (базофилы/тучные клетки) и запускать клиническое проявление болезни.
Таким образом, важно учитывать возможность развития астмы при рините и ринита у астматиков, поскольку профилактическое назальное лечение благотворно сказывается как при рините, так и при астме.
Качество жизни при рините
Недавние исследования качества жизни показали, что ринит существенно ухудшает общее физическое состояние человека.
Считается, что ринит снижает качество жизни так же, как боль в спине и ишемическая болезнь сердца. По данным исследований, качество жизни улучшалось в процессе терапии, что с точки зрения пациента можно рассматривать как критерий эффективности лечения.
Последнее рандомизированное исследование с использованием двойного слепого метода, плацебо-контроля, эффективности флюктиказона пропионата (200 мг) и астемизола (10 мг) при сезонном аллергическом рините показало, что больные, применявшие флюктиказон пропионат, лучше спали, у них восстанавливалась работоспособность, уменьшались все симптомы заболевания, т. е. улучшалось качество жизни по сравнению с пациентами, леченными астемизолом или плацебо.