Мрт при микроинсульте что покажет
МРТ при инсульте
Вовремя проведённое МРТ при инсульте позволяет не только подтвердить факт произошедшего кровоизлияния, но и с максимальной точностью определить его локализацию и масштаб поражения. Кроме того диагностика МРТ крайне важна для дифференциальной диагностики, так как симптоматика инсультного состояния имеет схожие проявления с приступами мигрени, эпилептическими состояниями, онкологическими заболеваниями и т.д.
Информативность МРТ
Первостепенная задача, которую требуется решить с помощью магнитно-резонансной томографии, это определить тип атаки (ишемический инсульт, геморрагический или транзиторно-ишемическая атака — ТИА), от этого будет зависеть дальнейшая тактика лечения. Если провести сканирование нет возможности, врач может ограничиться КТ, его результат покажет наличие кровоизлияния. После того, как был установлен факт произошедшей атаки, рекомендуется делать МРТ для определения зон головного мозга, которые пострадали. Максимальная эффективность и информативность томографии отмечается в остром и острейшем периоде, то есть непосредственно после эпизода.
Как проходит магнитно-резонансная томография
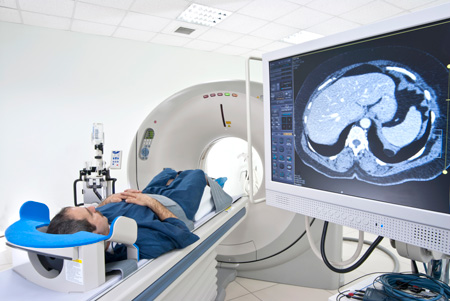
После того, как пациент поступает в медицинское учреждение с подозрением на кровоизлияние, его немедленно готовят в процедуре сканирования. В первую очередь, медицинский персонал снимает с пациента украшения и предметы, имеющие в своем составе металл. Далее больной укладывается на аппаратный стол, где голова и тело фиксируются с помощью ремней и валиков для обеспечения полной неподвижности. Далее стол задвигается в тоннель томографа и запускается сканирование, длительность которого занимает 20 минут.
Отвечая на вопрос, какое МРТ делают при инсульте, стоит выбрать один из режимов – сверхвысокое или высокое магнитное поле. В подавляющем большинстве случаев предпочтение отдают высокому типу МРТ после инсульта благодаря сокращению времени процедуры и максимально точной картинке.
Что показывает МРТ после инсульта
В результате проведенного сканирования врач получает подробную визуализацию состояния головного мозга, имея возможность рассмотреть их послойно.Врач-радиолог анализирует ответный сигнал того или иного участка головного мозга, наличие массированного отклика тканей на магнитное поле свидетельствует о том, что данная область пострадала. Проявление ишемического инсульта, который встречается в более чем в 80% случаев, на снимке — светлоокрашенный участок, свидетельствующий о начавшемся некрозе.
Магнитно-резонансное сканирование в период реабилитации
Сделать Магнитно-резонансную томографию после инсульта один раз недостаточно. После перенесенной атаки рекомендуется проводить сканирование с периодичностью 1 раз в 12 месяцев с целью мониторингомозговой деятельности или чаще в случае, если имеются соответствующие симптомы.Показывать томографию при инсульте и после него необходимо лечащему врачу, только он может назначить единственно верное лечение и курс реабилитации.
Инсульт на МРТ
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. МРТ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики со скидкой 50%.
Магнитно-резонансная томография позволяет диагностировать заболевания центральной нервной системы на ранней стадии. Инсульт может быть ишемическим и геморрагическим. В первом случае в основе патогенеза лежит снижение или прекращение кровообращения в каком-либо участке головного мозга на фоне тромбоза, во втором — повреждение церебральных сосудов и кровоизлияние. Важно начать лечение в первые 3 часа от начала заболевания, подходы к терапии при ишемическом и геморрагическом инсультах различны. Пациента госпитализируют в неврологический стационар. После обнаружения гематомы объемом более 50 мл возможен перевод больного в нейрохирургию.
Рассказывает специалист ЦМРТ
Дата публикации: 09 Ноября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Показывает ли МРТ инсульт
Острое нарушение мозгового кровообращения или разрыв сосудистой стенки — ургентные состояния, требующие немедленной диагностики. Чаще, из-за быстроты получения результатов, выполняют компьютерное сканирование, уступающее по информативности МРТ.
Магнитно-резонансную томографию назначают после стабилизации состояния пациента. МРТ при инсульте показывает:
Какая МРТ покажет инсульт
Низкопольные открытые томографы не подходят для диагностики сосудистых катастроф. Оптимальный вариант — прохождение обследования на оборудовании с напряженностью поля от 1,5 Тесла, с использованием нескольких режимов сканирования, включая ангиографический.
Режимы DWI, ADC обнаруживают участок с нарушением/остановкой кровообращения через несколько минут после ишемического инсульта. Магнитно-резонансная ангиография демонстрирует причину события. На снимках видно расположение, протяженность тромба, что влияет на прогноз.
Спустя 6 часов ишемический инсульт будет виден и в режимах FLAIR, T2.
Контрастирование применяют при неоднозначных результатах нативной диагностики, дифференциации с опухолевым процессом.
Виден ли микроинсульт на МРТ, зависит от характеристик сканера и программного обеспечения — качественный томограф показывает патологию в 100% случаев. Пациент, перенесший микроинсульт, предъявляет жалобы на ухудшение памяти, когнитивные расстройства, необъяснимое головокружение и пр. Подобные симптомы рассматривают, как предшественников серьезной сосудистой катастрофы. МРТ головного мозга и ранее начало терапии помогут избежать негативных последствий.
КТ и МРТ головного мозга после инсульта: какое исследование лучше?
Ишемический или геморрагический инсульт? Ответ – на томографии головного мозга

Для более точной диагностики нарушений мозгового кровообращения сегодня используются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Это методы исследования, при которых с помощью рентгеновского излучения или магнитного поля получают снимки послойных срезов головного мозга, очень похожие на иллюстрации из анатомического атласа.
На таких снимках удается выявить изменения в ткани головного мозга. Для обозначения зоны поражения головного мозга при инсульте в медицинской терминологии используется понятие «инфаркт головного мозга». Действительно, механизм поражения сходен с инфарктом сердечной мышцы (инфарктом миокарда), но клиническая картина разная, так как поражаются разные органы, и вся симптоматика — это следствие нарушения их функции.
Компьютерная и магнитно-резонансная томография позволяют уточнить характер инсульта — ишемический или геморрагический, а также отличить инсульт от других заболеваний, например от опухоли головного мозга.
Компьютерная томография после инсульта
С помощью КТ можно быстро получить информацию при разных видах инсульта (ишемическом, геморрагическом, а бывают еще и смешанные формы, например инсульт при опухоли головного мозга). Современные компьютерные томографы выдают серию изображений мозга менее чем за минуту, что особенно важно для пациентов с возбуждением или двигательными расстройствами.
Согласно данным международных исследований при проведении КТ в течение суток с момента развития инсульта выявить изменения в головном мозге получается более достоверно, чем при проведении такого исследования в более поздние сроки. Свежие ишемические изменения при раннем проведении исследования можно увидеть лишь в половине случаев. При обширном поражении инфаркт удается визуализировать (увидеть) чаще, чем при мелких или глубоких очагах.
Компьютерная томография предпочтительна при выявлении геморрагических инсультов. Однако этот метод имеет ограничения: некоторые участки головного мозга недоступны для визуализации с помощью рентгеновских методов, и тогда магнитно-резонансная томография выходит на первый план.
Магнитно-резонансная томография: плюсы и минусы
Исследования показали, что магнитно-резонансная томография более чувствительна при выявлении мелких глубоких очагов и инфарктов в структурах задней черепной ямки.
Отмечено, что признаки перенесенных инсультов сохраняются на МРТ-изображениях в подавляющем большинстве случаев неопределенно долго, поэтому МРТ можно использовать для определения характера перенесенного ранее инсульта на более поздних сроках исследования.
С помощью МРТ в течение первых часов после инсульта отличить очаг кровоизлияния от ишемического очага трудно. Отчетливые изменения появляются обычно через 24 часа. Однако в дальнейшем типичные изменения на МРТ сохраняются на всю жизнь, поэтому последствия кровоизлияния могут быть выявлены даже спустя годы после его возникновения.
Кроме того, МРТ точнее, чем КТ, выявляет даже небольшие очаги кровоизлияния или ишемии в стволе головного мозга и мозжечке, так как при этом методе отсутствуют помехи от костных структур.
Часто МРТ лучше, чем КТ, позволяет выяснить основную причину внутримозгового кровоизлияния. Например, она выявляет заболевания венозного кровеносного русла, множественные точечные метастазы, характерные признаки воспалительных заболеваний сосудов, первичные опухоли и особенности строения сосудов, которые в случае разрыва могут приводить к кровоизлиянию.
МРТ поможет ответить на вопрос, был ли патологический очаг ишемическим или геморрагическим в тех случаях, когда пациенты с инсультом поступают в слишком поздние сроки для надежного применения КТ.
И при КТ, и при МРТ применяют различные режимы исследования.
Например, существует так называемая магнитно-резонансная ангиография, с помощью которой в магнитном поле безопасно для больного удается получать изображения сосудов головного мозга.
В этом случае можно с достаточной степенью достоверности разглядеть особенности строения сосудов, их сужения, деформации или другие изменения. Иногда исследование проводят с контрастным усилением, то есть выполняют МРТ после внутривенного введения специального контрастного вещества, которое позволяет более точно увидеть состояние сосудов головного мозга.
Другие способы диагностики
С помощью магнитно-резонансной спектроскопии можно выявить участки ткани головного мозга с измененным обменом веществ. Такая диагностика, конечно, еще более точна, однако из-за технических сложностей она имеет пока малое практическое применение и используется преимущественно для научных целей.
Широко применяются ультразвуковые методы исследования, которые позволяют оценить скорость кровотока по сосуду, наличие препятствия кровотоку, например, из-за сужения сосуда или атеросклеротической бляшки.
Чаще всего в области шеи исследуют сонные и позвоночные артерии. В этом случае применяется и так называемый транс-краниальный метод исследования, выполняемый через кости черепа.
УЗИ позволяет в режиме реального времени провести анализ кровотока в любой интересующей точке просвета сосуда. Точность и доступность метода возрастают с применением цветного кодирования сигналов, позволяющих увидеть направление кровотока и его скорость. Такой способ визуализации называется допплерографией.
Эти методы позволяют рано выявлять пациентов с тяжелым стенозом (сужением) сонной артерии, которым иногда показано оперативное лечение.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
МРТ головного мозга при инсульте: как увидеть, выявит ли сканирование признаки?
Что такое инсульт?
Инсульт – распространённое заболевание, которое часто приводит к инвалидности или гибели пациента. Он случается в результате снижения мозгового кровотока либо после кровоизлияния в ткани головного мозга.
Из-за снижения потока крови или разрыва кровеносного сосуда часть клеток головного мозга погибает – утрачивается и его функция, полностью или частично.
С инсультом может столкнуться человек в любом возрасте, включая детский. По частоте возникновения инсульт занимает третье место после инфаркта миокарда и онкологии, а второе– среди всех причин смертности.
Симптомы инсульта
Симптомами инсульта являются:
Однако инсульт – это не та болезнь, которая возникает внезапно. Факторы, приводящие к данному заболеванию, накапливаются в организме человека довольно долго (годами, десятками лет). Неправильное питание, курение, стрессы, малоподвижный образ жизни – всё это приводит к быстрому изнашиванию кровеносной и нервной систем, а инсульт является «последней каплей», когда организм уже не может справляться с нагрузками.
Показания к проведению МРТ
При инсульте или подозрении на него такая диагностика, как МРТ головного мозга, просто необходима. Важно верно и своевременно оценить степень поражения, вид инсульта и разобраться в причинах его возникновения.
МРТ головного мозга при инсульте проводят, когда нужно:
определить точные размеры очагов поражения;
выявить последствия по истечении долгого времени после приступа;
определить причину кровоизлияния и вид инсульта;
точно оценить структуру слоёв головного мозга.
Для МРТ существуют и противопоказания. Это клаустрофобия, так как исследование предполагает нахождение пациента в тесном, замкнутом пространстве в течение 30 или более минут. Также МРТ не делают людям с массой тела более 120 кг (по техническим причинам), при наличии в теле кардиостимулятора, металлического имплантата, инсулиновой помпы.
Как диагностировать инсульт на МРТ?
Ишемический инсульт
Наиболее распространённый вид инсульта. Его возникновение обусловлено дефицитом кровоснабжения определённой области головного мозга. Это может произойти, например, из-за тромбоза, когда атеросклеротическая бляшка закупоривает сосуд, питающий мозг.
Первые симптомы ишемического инсульта достаточно многочисленны: учащённые головные боли, онемение конечностей, двоение в глазах, ухудшение речи. Также может возникнуть тошнота, в глазах появляются «мушки».
Яркие индикаторы ишемического инсульта:
пациент не может улыбнуться либо его улыбка получается асимметричной;
человек не может правильно произнести своё имя;
человек ощущает слабость в конечностях на стороне поражения.
Выявит ли МРТ очаг инсульта? Специалист-диагност сможет практически сразу после того, как произошло кровоизлияние, увидеть патологию. Зона поражения визуализируется, уже спустя 3 часа после приступа.На МРТ видны стадии ишемического инсульта.
Геморрагический инсульт
Инсульт геморрагического типа встречается примерно в 15% всех случаев. Это острое нарушение кровообращения в головном мозге, которое становится причиной выхода крови из кровеносного сосуда в вещество мозга. Такое состояние чаще всего возникает из-за резкого повышения артериального давления. Кроме этого, спровоцировать геморрагический инсульт могут травмы головы.
Как выглядит геморрагический инсульт на МРТ? Нужно оценить визуализируется ли увеличение сигнала Т2 и чётко ли определяется очаг поражения. Квалифицированный диагност должен обратить на это внимание и чётко определиться с видом инсульта.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (CAK) – тяжёлая патология, которая выражается во внезапном (на фоне травмы или самопроизвольно) излиянии крови в подпаутинное пространство мозга.
Данный вид инсульта встречается нечасто (5-7% от всех инсультов). В группе риска– люди в возрасте 45-60 лет (преимущественно женщины).
Другие способы диагностики
Кроме МРТ, пациенту могут назначить и другую диагностику, например компьютерную томографию (КТ) головного мозга. Такой метод исследования будет наиболее информативным, если у пациента – инсульт геморрагического типа. КТ выявит заболевание на ранних стадиях, покажет даже самые слабые признаки кровоизлияния, даст полную информацию о структуре, расположении, диаметре просвета сосуда, а также о наличии в нем тромбов или атеросклеротических бляшек. КТ – метод, применяемый для уточнения расположения сосудистого разрыва.
Что лучше при инсульте, КТ или МРТ? Компьютерная томография проходит гораздо быстрее МРТ, но при этом она оказывает, хотя и незначительно, но все же негативное лучевое воздействие на организм человека.
МРТ в диагностике нарушений мозгового кровообращения
МРТ в диагностике нарушений мозгового кровообращения.
Нарушение мозгового кровообращения – это актуальнейшая медико-социальная проблема настоящего времени, представляющая собой группу заболеваний, проявляющихся хроническим или острым нарушением гемодинамики в сосудах головного мозга, ведущих к снижению церебрального кровоснабжения.
В связи с прогрессирующим общим старением населения, т.е. увеличением количества лиц пожилого возраста в популяции, общая численность больных острым или хроническим нарушением мозгового кровообращения увеличивается из года в год.
Одним из наиболее информативных среди современных методов нейровизуализации является метод МРТ диагностики.
Только благодаря современным программам, используемым в МРТ диагностике, стало возможным распознавание признаков нарушения мозгового кровообращения уже в первые 24 часа.
Согласно современной классификации, нарушения мозгового кровообращения подразделяются на:
1. Острые нарушения мозгового кровообращения
Преходящие нарушения мозгового кровообращения – представляют собой остро возникающие нарушения мозгового кровообращения, проявляющиеся общемозговой или очаговой симптоматикой длительностью не более 24 часов. Их называют также транзиторными ишемическими атаками (ТИА) по причине того, что в их основе лежит преходящая ишемия в бассейне одного или нескольких сосудов головного мозга.
Первые часы ОНМК. Изменения в области правого островка демонстрирует только программа DW insult.
В отличие от преходящих нарушений мозгового кровообращения для инсультов характерны стойкие нарушения мозговых функций различной степени выраженности.
Инсульты по характеру патологического процесса делят на ишемические и геморрагические.
Ишемический инсульт.
В списке заболеваний, приводящих к формированию ишемического инсульта, на первом месте находится атеросклероз, зачастую на фоне сахарного диабета. Кроме того частой причиной выступает гипертоническая болезнь, также в сочетании с атеросклерозом.
Между тем существует множество заболеваний, способных осложняться инсультом, из которых следует назвать клапанные пороки сердца с эмболиями, гематологические заболевания (лейкозы, эритремии), васкулиты при коллагенозах.
Этиопатогенетическим фактором, непосредственно приводящим к снижению тока крови по сосудам, является стеноз и окклюзия сосудов головного мозга. В части случаев роль играют сосудистые мальфомации и (достаточно редко) шейный остеохондроз с патологией межпозвонковых дисков – при инсультах в вертебро-базиллярном бассейне.
Триггерным фактором в развитии инсульта нередко выступает психическое и физическое перенапряжение (стресс, переутомление, перегрев, переохлаждение).
Главным патогенетическим условием развития инсульта является дефицит притока крови к определенному участку вещества головного мозга с формированием зоны гипоксии и дальнейшим некрозообразованием. Величина участка ишемического инсульта зависит от степени развития коллатерального кровообращения.
Клинически ишемический инсульт характеризуется преобладанием очаговой симптоматики над общемозговой, а также тесной связью очаговых симптомов с бассейном кровоснабжения конкретного сосуда головного мозга.
Симптоматика нарастает постепенно, на протяжении нескольких часов, а иногда и дней. Возможна смена нарастания симптомов их ослаблением (мерцание симптомов на начальных этапах инсульта).
При поражениях крупных (магистральных) артерий развиваются обширные, территориальные, инсульты соответственно зоне кровоснабжения пораженного сосуда. Вследствие повреждения мелких артерий формируются лакунарные инсульты с мелкими очагами поражения.
Бассейн кровоснабжения левой верхней мозжечковой артерии, острая стадия НМК.
Зона подострого ишемического НМК, в бассейне правой средней мозговой артерии. В режиме Т1 визуализируется симтом «вуалирования»- изоинтенсивность МР-сигнала.
Подострая стадия ишемического НМК. При внутривенном контрастировании определяется накопления КВ в бороздах на уровне зоны ишемии (гиральный тип усиления).
Зона хронического ишемического НМК, в бассейне левой задней мозговой артерии.
Одно из преимуществ МРТ в оценке последствий инсульта – возможность визуализировать нисходящую Валлеровскую дегенерацию аксонов в стволе мозга и кортико-спинальном тракте на стороне поражения.
Кортикальное ишемическое НМК
Лакунарное ишемическое ОНМК на фоне хронической сосудистой недостаточности.
Некоторые инфаркты при дисциркуляторной энцефалопатии протекают бессимптомно. Это «немые» инфаркты, которые, как правило, локализуются в глубоких отделах мозга и диагностируются только при МРТ. Этот случай показывает возможности выявление очага ограниченного ишемического ОНМК базальных ядер слева на фоне хронической ишемии.
Выраженная сосудистая энцефалопатия с наличием множественных очагов хронической ишемии, лакунарных постишемических кист. Программа ДВИ четко показывает фокус острого ОНМК в базальных ядрах справа на фоне лейкодистрофии.
Ишемической инсульт в бассейне левой средней мозговой артерии. Отсутствие феномена пустоты потока на уровне интракраниального отдела левой ВСА (признаки замедления кровотока).
Ишемический инсульт в ВББ слева. Отсутствие феномена пустоты потока на уровне экстракраниального отдела левой позвоночной артерии (признаки замедления кровотока).
Постишемическая лакунарная киста с перифокальным глиозом (средняя треть corona radiata справа)
Геморрагический инсульт.
Развитие геморрагического инсульта чаще всего обусловлено гипертонической болезнью на фоне атеросклероза. В некоторых случаях причиной кровоизлияний может быть патология судов (врожденные ангиомы, аневризмы сосудов), а также другие причины артериальной гипертензии (феохромацитома, заболевания почек, СКВ, аденома гипофиза и др.).
происходит пропитывание плазмой крови стенки сосуда с нарушением ее трофики и последующей деструкцией, формированием микроаневризм, разрывами сосудов и выходом свободной крови в вещество головного мозга, т.е. развитие инсульта по типу гематомы. Кроме того возможно формирование инсульта по типу геморрагического пропитывания, в основе которого лежит механизм диапедеза.
В случаях кровоизлияний в мозг, обусловленных разрывом сосуда, зачастую происходит прорыв крови в желудочки мозга или субарахноидальное пространство.
Нередко крупный геморрагический инсульт сопровождается выраженным отеком, что приводит к смещению срединных структур головного мозга, различным типам вклинения, деформациям ствола мозга с последующим развитием вторичных мелких кровоизлияний.
Развитие геморрагического инсульта происходит, как правило, днем, во время активной физической деятельности. Характерно появление как общемозговых, так и очаговых симптомов. Внезапная резкая головная боль, нарушение сознания, тахикардия, учащенное громкое дыхание, развитие гемипареза или гемиплегии – типичные начальные симптомы кровоизлияния. Нарушение сознания варьирует от сопора до глубокой комы с утратой всех рефлексов, нарушением ритма дыхания, значительным повышение артериального давления, гиперемией кожных покровов, потоотделением, напряженным пульсом. Иногда отмечаются анизокария, расходящееся косоглазие, парез взора, гемиплегия, редко – менингиальные симптомы.
Внутримозговая гематома (граница острой и ранней подострой стадий – 3 суток), осложнившаяся внутрижелудочковым кровоизлиянием.
Внутримозговая гематома, поздний подострый период (14-21 день) с перифокальным отеком вокруг гематомы.
Внутримозговая гематома правой теменной доли. Граница поздней подострой и ранней хронической стадии. В Т2-ВИ виден ободок гемосидерина (стрелка).
Хочется подчеркнуть возможность МРТ в выявлении последствий геморрагического поражения – остается хорошо дифференцируемый по Т2 ободок гемосидерина, недоступный для визуализации при других методах нейровизуализации.
Стрелками показан ободок гемосидерина по периферии постишемической кисты.
2. Хронические нарушения мозгового кровообращения
Хронические нарушения мозгового кровообращения – это прогрессирующая форма цереброваскулярной патологии, характеризующаяся многоочаговым или диффузным ишемическим поражением головного мозга с постепенным развитием неврологических и психологических нарушений.
Основными причинами, вызывающими хроническое расстройство мозгового кровообращения, являются артериальная гипертензия, атеросклероз сосудов головного мозга, заболевания сердца, сопровождающиеся сердечной недостаточностью.
Клинически хронические нарушения мозгового кровообращения проявляются расстройствами в эмоциональной сфере, нарушением равновесия, ходьбы, ухудшением памяти и др. когнитивных функций, псевдобульбарными нарушениями, нейрогенными расстройствами мочеиспускания, приводящие со временем к дезадаптации больных.
Характерным проявлением ДЭП на МР-томограммах является наличие множественных очагов глиоза.
В белом веществе левой лобной и обеих теменных долей, преимущественно субкортикально, выявлены множественные мелкие очаги хронической ишемии (большинство локализованных в бассейне правой средней мозговой артерии).
Проявлением хронической ишемии является также развитие выраженных дистрофических изменений белого вещества паравентрикулярной локализации – лейкоареоз.
Выраженные дистрофические изменения белого вещества паравентрикулярной локализации – лейкоареоз.
Сочетание мультифокальных очаговых изменений с диффузной кортикальной церебральной атрофией.