в каком случае кладут на ивл при коронавирусе
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
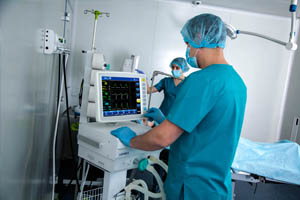
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
В каком случае кладут на ивл при коронавирусе
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Искусственная вентиляция легких при коронавирусе
Эксперт сайта, врач общей практики, два высших медицинских образования, стаж работы 37 лет. Реальное лицо, готовое отвечать на поступающие вопросы. Подробнее.
Больные ковидной болезнью при возникновении острого респираторного дистресс-синдрома (ОРДС) поставлены перед выбором: тяжело умирать от удушья, но относительно быстро, или все же получить шанс выжить после подключения к аппарату искусственной вентиляции легких (ИВЛ). Тяжелое состояние подключенных к ИВЛ пациентов не позволяет добиться 100% положительных результатов в процессе реанимационных мероприятий. Смертность большая. Это породило миф о «бесполезности» или даже «вредности» ИВЛ.
О том, зачем нужна искусственная вентиляция легких при коронавирусе, какая выживаемость при этом, рассказывает постоянный эксперт сайта LechuGuru.com.
Лечение коронавируса аппаратом ИВЛ
COVID-19 в тяжелой форме чаще всего приводит к самому сложному варианту повреждения легких: острому респираторному дистресс-синдрому (ОРДС). Это когда практически все альвеолы заполнены жидкостью, протеином и воспалительными клетками (начинает наблюдаться после 50% поражения легочной ткани) и потеряли способность к газообмену. В результате наступает кислородное голодание (основной критерий наступления ОРДС), а с ним удушье.
Реаниматологи всего мира не один раз наблюдали ситуации: при спутанном сознании больные вырываются из рук медперсонала, срывают кислородные маски или концентрируются только на дыхании. От 35 до 40 вдохов в минуту при норме 15-20. К процессу дыхания подключают все возможные мышцы живота, шеи, диафрагма. Это посложнее, чем пробежать марафон. Мышцы устают, поэтому больные постоянно ворочаются в поисках положения, облегчающего работу дыхательной системы, что еще больше истощает организм, неэффективно сжигая так нужный другим органам кислород. А его и так поступает слишком мало.
Помогая легким насытить кровь кислородом, аппарат ИВЛ делает это максимально неприятным способом, противоречащим физиологии дыхания. В итоге ИВЛ не только поддерживает жизнь длительное время, но способна за короткое время у некоторых пациентов повредить не затронутую болезнью часть легочной ткани, добавляя проблем органу, находящемуся в стрессовом состоянии. При этом неважно, какой объем воздуха и под каким давлением подается в легкие. Жаль. Но других способов массово помочь при кислородном голодании пока не изобрели. А так, часть тяжелобольных пациентов удается спасти. Поэтому нельзя сваливать высокую смертность при подключении к ИВЛ только на эту методику интенсивной терапии.
Всем ли заболевшим нужна искусственная вентиляция легких
Ковидная болезнь может протекать бессимптомно, в легкой, средней и тяжелой форме. При легкой и средней клинике, не говоря уже о бессимптомных больных, поражение легких не такое обширное, чтобы вызвать кислородное голодание организма. Все же запаса легочной ткани хватает, чтобы насытить кровь кислородом до уровня, достаточного для нормального функционирования всех органов человека.
Проблемы возникают у тяжелобольных пациентов, но также не у всех. Ведь тяжесть болезни зависит не от одного фактора — степени поражения легких, а совокупности причин. Поэтому таким больным можно помочь, при небольшом дефиците кислорода, подключением канюль (кислородных катетеров, изготовленных из пластика) в ноздри. По ним подается смесь воздуха с кислородом, немного увлажненная. Способ позволяет увеличить количество вдыхаемого кислорода с 21% (находится в атмосферном воздухе) до 24-40%. Такой метод не доставляет больному никаких неприятностей: дыхание естественное. Многим инфицированным вирусом этого хватает, они идут на поправку и без ИВЛ.
Помогает и переворачивание больного на живот, в так называемую прон-позицию. Простая процедура дает возможность улучшить вентиляцию легких в тех зонах, которые недоступны для воздуха при положении лежа на спине. Эта мера позволяет насытить организм кислородом примерно на уровне вставленных в нос катетеров.
Промежуточная помощь – кислородная маска (неинвазивный способ вентиляции легких). Здесь концентрация кислорода достигает 60%. При ухудшении состояния (уровень О2 не поднимается выше 90%), несмотря на проводимую кислородную поддержку, врачами принимается решение по подключению пациента к аппарату ИВЛ.
Кому требуется ИВЛ, как помогает зараженным Covid-19
Показанием для механической вентиляции легких становится кислородное голодание (гипоксия) организма. Об этом говорят:
Основная причина в отеке легких. Помогает процессу гипоксии и способность вируса SARS-CoV-2 поражать эритроциты (красные кровяные тельца), отвечающие за транспортировку кислорода ко всем органам и тканям человека.
Усугубляет проблему и нейротоксический эффект «короны»: больной, в большинстве случаев, не ощущает дискомфорта в процессе дыхания (состояние похоже на высотную болезнь альпинистов). Поэтому важно постоянно следить за сатурацией (процент содержания О2 в крови) пациента. При снижении показателя, подключать к аппарату искусственной вентиляции легких. Накопленный опыт показывает, что такие меры нужно принимать при сатурации ниже 90%. Но не обязательно. Нужно учитывать ряд дополнительных факторов:
Из-за этого, в начале пандемии, когда не хватало аппаратов ИВЛ и обученного персонала, в Европе и США на вентиляцию легких отправлялись пациенты с более высокими шансами выжить. Это очень сложное решение для врачей. Но нужно было выбирать.
Какие аппараты ИВЛ используются
Есть два типа аппаратов для механической вентиляции легких:
ИВЛ аппарат выглядит как сложное оборудование медицинского назначения для механической подачи в легкие кислорода в смеси с осушенным и сжатым воздухом для насыщения крови О2 и выводом углекислого газа.
Как долго человек может находиться на ИВЛ
Ни один врач не возьмется сказать, сколько дней продолжается ИВЛ при короновирусе. Нет такой информации и в рекомендациях ВОЗ и Минздрава РФ. Правило одно: чем меньше времени аппарат будет помогать дышать больному или больной, тем лучше. Ведь процедура опасная, не исключаются неприятные, в ряде случаев трагические, последствия:
Но есть и в этом вопросе прогресс. Врачи научились более точно определять сроки нахождения под искусственной вентиляцией легких. Уже намного меньше случаев раннего «отлучения» от аппарата (это практически всегда заканчивалось трагически) или позднего (больной выживал, но научить его дышать самостоятельно не удавалось).
Держать на ИВЛ, по словам доктора-реаниматолога О. Светлицкой (г. Минск), необходимо от 7 дней (минимальный срок) до нескольких недель. Все зависит от клинической картины заболевания.
Зачем вводят в кому при коронавирусе
Реанимация при коронавирусной инфекции включает многие процедуры. Одна из них – подключение больного к ИВЛ. Процесс несложный, но неприятный. В трахею (горло) через гортань вводится специальная, подобранная под физические параметры больного, пластиковая трубка (носит название «трубка эндотрахеальная Мерфи»).
Чтобы не было затекания слюны или другой жидкости в легкие, на ее конце имеется манжетка, которая после введения раздувается, перекрывая дыхательные пути. После этого подается увлажненная воздушно-кислородная смесь. Ее количество (объем) и давление определяются врачами-реаниматологами. Таким образом увеличивается поступление кислорода в кровь, снимается нагрузка с организма пациента во время дыхательной функции.
Находиться в таком положении сложно. Поэтому пациент с помощью медикаментов вводится в состояние сна. Это не наркоз и не кома, а именно сон. В таком состоянии человек может быть от нескольких дней до нескольких недель (зависит от тяжести пневмонии) до начала выздоровления. Еду вводят через зонд. Для этого применяется специализированное сбалансированное питание. Если родные приносят бульон, например куриный, его также введут.
Вначале пандемии питательные вещества вводили через вену. Со временем пришли к выводу, что лучше задействовать естественную физиологию – желудочно-кишечный тракт. Глаза, чтобы не пересыхали, закрываются стерильными салфетками, руки фиксируются мягкими манжетами. Это нужно для того, чтобы больной не навредил себе во сне или проснувшись раньше срока.
Приведенной информации достаточно, чтобы иметь представление о том, зачем при коронавирусе вводят в искусственную кому.
Чем можно заменить аппарат ИВЛ
Кроме ИВЛ есть еще один способ насыщения крови кислородом без участия дыхательной системы тяжелобольного: экстракорпоральная мембранная оксигенация, сокращенно ЭКМО. По этой методике кровь насыщается кислородом не через легкие, а в специальном приборе. Процесс похож на очищение крови от токсинов при патологиях почек. Но это сложно и чрезвычайно дорого. Аппараты есть всего в нескольких клиниках.
Применяется в критических случаях (острый респираторный дистресс-синдром развивается одновременно с «цитокиновым штормом»). Позволяет спасти 1 человека из 10 переведенных на ЭКМО. Но это связано с тяжелейшими случаями протекания заболевания, когда врачи говорят: безнадежный. Поэтому и 10% спасенных жизней – несомненный успех. Попутно отметим, что процент выживаемости на ИВЛ в начале 2021 года примерно следующий:
Можно ли вылечиться от коронавируса без ИВЛ
При легкой и средней клинической симптоматике речи о подключении аппаратной вентиляции легких не может быть в принципе. Заболевшие и так справятся с коронавирусом. При тяжелых формах болезни ИВЛ необходим при падении уровня кислорода в крови. Без посторонней поддержки у пациентов одна дорога в один конец. Подключение к аппаратам ИВЛ дает шанс выжить.
Неинвазивное подключение к кислороду не требует разрешения у пациента. Но если бы и требовалось, проблем не возникало бы: больной напуган, а маска или канюли сразу дают эффект.
Проблемы возникают при введении трубки в трахею. Если пациент в сознании, то разрешение должен дать он, но практически всегда с первого раза не дает, т.к. боится уже не проснуться (о высокой смертности на ИВЛ наслышаны все). Здесь огромных усилий стоит медикам убедить «отказника», что без аппаратной подачи кислорода конец придет обязательно, при этом еще быстрее.
Те же проблемы в большинстве случаев и с родственниками, если больной уже без сознания. Но для них долгий уговор, как правило, не нужен.
Врачи надеются, что по мере накопления опыта, смертность будет и дальше падать и тогда не придется долго уговаривать на спасательную процедуру.
Какой процент выздоровления от коронавируса после ИВЛ
Делать прогноз относительно шансов выжить после ИВЛ не корректно. Ведь умирают по разным причинам (тромбоз, «цитокиновый шторм», ОРДС, сепсис, инфаркт и т.д.). Здесь многое зависит от квалификации врачей, накопленного опыта спасения тяжелобольных людей, наличия эффективных медпрепаратов, удачно выбранной схемы терапии. Пока нет единой методики лечения, все делается по интуиции или аналогии с предыдущими случаями. А это не всегда срабатывает.
Единственно, что можно с уверенностью утверждать, так это то, что среднее поколение чаще выздоравливает после подключения кислорода, чем пожилое. Почему? Объяснять нет необходимости: у людей старше 60-65 лет ослаблен иммунитет из-за возрастных изменений в организме.
И все же немного статистики. Так, в начале пандемии (май 2020 года) на Западе после ИВЛ выживало 25% подключенных к кислороду, в России только 13%. Здесь много причин. Разбираться в них не будем. Просто показываем статистику. В начале 2021 года картина кардинально изменилась: во всем мире, в том числе и в России, выживших после ИВЛ стало больше, чем умерших. И это радует.
В каком случае кладут на ивл при коронавирусе
Определение показаний для проведения инвазивной вентиляции легких при коронавирусной инфекции имеет ряд особенностей по сравнению с другой патологией. На ранней стадии течения заболевания, в случае его легких и среднетяжелых форм потребность в ИВЛ обычно отсутствует и достаточный уровень оксигенации достигается при помощи оксигенотерапии, высокопоточной назнальной оксигенотерапии или неинвазивной вентиляции легких. Однако, в случае прогрессирования заболевания и развития дыхательной недостаточности, потребность в инвазивной вентиляции легких может стать очевидной.
Для осуществления инвазивной вентиляции легких, как правило, проводят интубацию трахеи, а в дальнейшем выполняют трахеостомию, если планируется длительная ИВЛ.
Показания к интубации у пациентов с СОVID-19 следующие:
ИВЛ служит для обеспечения адекватного газообмена, расправление и стабилизацию коллабированных альвеол, а также обеспечивает минимизацию потенциального повреждения легких. Стратегия применения ИВЛ при COVID-19 в целом основана на клинических рекомендациях, посвященных лечению острого респираторного дистресс-синдрома взрослых (ОРДС), при этом имеются определенные особенности, связанные со специфическим воздействием коронавирусной инфекции на легочную ткань. В частности, выделяют две возможные ситуации: малорекрутабельные легкие и рекрутабельные легкие.
При наличии малорекрутабельных легких у пациента имеются очаги повреждения альвеол или очаги консолидации на при компьютерной томографии. При проведении ИВЛ определяется давление плато более 30 см вод.ст., статическая податливость респираторной системы 40 мл/см вод.ст. и выше. В этой ситуации ориентировочные значения РЕЕР — 10–12 см вод.ст.
Если у пациента рекрутабельные легкие (как при ОРДС), то имеют место специфические сливные повреждения альвеол типа матового стекла и консолидации, дорсальные ателектазы, а также картина «мокрой губки» на КТ. При респираторном мониторинге во время ИВЛ определяется давление плато более 30 см вод.ст., статическая податливость более 40 мл/см вод.ст. Ориентировочные значения PEEP для этой ситуации — 12–20 см вод.ст. в зависимости от рекрутабельности альвеол и индекса массы тела. В целом, чем выше рекрутабельность альвеол и индекс массы тела, тем выше РЕЕР.
Проведение безопасной ИВЛ возможно как в режимах с управлением по давлению (PCV), так и в режимах с управлением по объему (VCV). Но для большинства интенсивистов более привычны режимы ИВЛ с управлением искусственным вдохом по давлению. При проведении вентиляции с контролем по объему желательно использовать нисходящую форму инспираторного потока, которая обеспечивает лучшее распределение газа в легких и меньшее пиковое давление в дыхательных путях. Убедительных данных о преимуществе какого-либо из вспомогательных режимов респираторной поддержки в литературе пока нет. От применения принудительных режимов респираторной поддержки следует стремиться как можно раньше отойти и, если это позволяет клиническая ситуация, перейти к режимам вспомогательной вентиляции.
У части пациентов с PaO2/FiO2 выше 200 мм рт.ст. при появлении самостоятельных дыхательных попыток после реверсии миоплегии рекомендовано перейти на полностью вспомогательный режим вентиляции (в большинстве вентиляторов он называется PSV) для улучшения распределения газа, профилактики ателектазирования и атрофии диафрагмы. Здесь необходимо внимательно учитывать поведение пациента, ритм дыхания, отсутствие одышки и участия в акте дыхания вспомогательной мускулатуры, которое может свидетельствовать о том, что пациенту недостаточно уровня поддержки, которую предоставляет данный режим вентиляции.
У пациентов с ОРДС вследствие COVID-19 при проведении механической вентиляции легких иногда целесообразно применять неинверсию соотношения вдоха к выдоху. Это нужно для более равномерного распределения дыхательной смеси в легких, а также снижения отрицательного влияния ИВЛ на постнагрузку правого желудочка. При этом нужно иметь в виду, что рутинное применение инверсного соотношения вдоха к выдоху не рекомендовано и необходимо избегать неполного выдоха. При помощи регулировки частоты вентиляции обеспечивают достижение нормокапнии.