забор красного костного мозга у собак
Не костный и не мозг
Спинномозговая пункция, 70 тысяч евро за донорство и другие фантазии о костном мозге
Первой в мире успешной трансплантации костного мозга на днях исполнится 50 лет, но в этой сфере по-прежнему живут удивительные заблуждения. Причем даже среди тех, кто связан с темой по долгу службы. Мы решили собрать главные ошибки и рассказать, как все устроено на самом деле.
Фантазия №1. Костный мозг – это мозг. Спинной или даже головной
«Донор костного мозга, это как? Череп вскрывают, что ли?» (из вопросов медицинскому директору Национального регистра доноров костного мозга имени Васи Перевощикова Ольге Макаренко перед донорской акцией в городе Каменске-Уральском, 15.09.2018, vk.com).
На самом деле. В костном мозге нет нервных клеток, костный мозг – вообще не мозг. Это главный кроветворный орган человека. Он находится внутри тазовых костей, ребер, грудины, костей черепа, в эпифизах (расширенных концах) длинных трубчатых костей и представляет собой мягкую, пронизанную сосудами массу ярко-красного цвета с большим количеством гемопоэтических стволовых клеток. Это «клетки-заготовки», которые пока не определились со своим будущим и могут превращаться в клетки разных типов. В костном мозге из стволовых клеток образуются клетки крови – лейкоциты, эритроциты и тромбоциты, которые затем попадают в кровеносную систему через капилляры. На костный мозг приходится примерно 5% веса человека.
Фантазия №2. Костный мозг достают большим шприцем из позвоночника или других костей
«Сара: Тете Косиме нужно кое-что. Это называется костный мозг. Его возьмут из твоего бедра. И им придется использовать большой шприц.
Кира: Я не люблю шприцы.
Сара: Я знаю. Но ты заснешь. И ничего не почувствуешь.
Кира: Тетя Косима умрет, если я этого не сделаю?
Сара: Ей очень нехорошо. Поэтому, скорее всего, да.
Кира: Ну тогда… я согласна»
(из сериала «Темное дитя», 2-й сезон, 9-я серия).
На самом деле. Для пересадки костного мозга нужен не костный мозг как таковой, а гемопоэтические (кроветворные) стволовые клетки. Их можно получать не только из костей, но и из крови, и чаще используется как раз второй способ. Донору дают специальные препараты, которые выгоняют гемопоэтические стволовые клетки из костного мозга в кровь. Процедура их забора устроена так: кровь берут из вены на одной руке, выделяют из нее гемопоэтические стволовые клетки и возвращают обратно через вену на другой руке. Процедура длится несколько часов, наркоз не требуется. А первый способ предполагает общую анестезию: из тазовых костей с помощью нескольких пункций берут до 5% костного мозга донора – это примерно литр смеси костного мозга и крови. Как правило, способ выбирает сам донор.
Фантазия №3. Донора костного мозга подбирают по группе крови
«Мне 42, группа крови 2+ Срочно буду донором костного мозга, недорого» (объявление на сайте deskmed.ru).
На самом деле. Совместимость костного мозга двух неродственников – большая редкость, в среднем – 1 на 10 тыс. Ткани донора и реципиента должны быть как можно более (в идеале – полностью) совместимы, иначе на чужеродный белок в организме может возникнуть иммунная реакция. Требования к совместимости тканей различны. В случае костного мозга сложность в том, что может возникнуть не только иммунная реакция реципиента на донорский костный мозг, но и обратная реакция – «трансплантат против хозяина». Пересаженный костный мозг может воспринять организм реципиента как чужеродный и начать с ним бороться. А вот группа крови у людей с тканевой совместимостью может быть разная.
Лучшие доноры костного мозга – родные братья и сестры. Для них вероятность совместимости – 25%. Во всех остальных случаях доноров подбирают по регистрам – гигантским базам данных о потенциальных донорах. Это люди, которые выразили готовность стать донорами костного мозга и прошли так называемое типирование – сдали кровь для определения своей тканевой совместимости.
Фантазия №4. Участник регистра обычно становится донором, иногда даже несколько раз
«Сегодня еще нет понятия «Почетный донор» для доноров костного мозга. Мы готовим объективное обоснование, что нужно принять такое решение и, конечно, повышать сумму компенсации подоходного налога» (глава ФМБА Владимир Уйба, из интервью «Известиям», 8 июня 2017 года).
На самом деле. Звание почетного донора ассоциируется с многократным донорством. Но даже однократное донорство костного мозга – удел немногих участников регистра. По статистике ВОЗ, ежегодно в мире проводится более 50 тыс. трансплантаций костного мозга, при этом в части операций используются доноры-родственники. Международный регистр насчитывает примерно 30 млн человек. Так что шанс участника регистра в течение года стать реальным донором – менее 1/600. В России донором стал каждый 300-й участник регистра. Бывают случаи, что подходящий реципиент наконец найден, но участник регистра вступил в него так давно, что уже забыл о своем решении и не готов к донорству.
Фантазия №5. На своем костном мозге можно неплохо заработать
На самом деле. Если речь не идет о родственной трансплантации, донора можно найти только через регистры. Ни один из существующих регистров не предусматривает вознаграждения донорам. Получение подходящего костного мозга в европейских базах, от поиска до доставки, обходится примерно в €18 тыс., в российской – примерно втрое дешевле. Но это медицинские и логистические расходы, донор не получает из этих денег ни копейки.
Корреспондент Русфонда позвонил по телефону, указанному в приведенном выше объявлении, и предложил продать свой костный мозг. Оператор спросил про группу крови (см. фантазию №3), сообщил, что она «очень хорошая» и вполне подходит, после чего предложил приехать на Сухаревскую площадь, 3 (это адрес НИИ имени Склифосовского) для сдачи анализов с последующим донорством костного мозга и получением денег. После вопроса о вероятности гистосовместимости оператор вежливо сообщил, что не будет продолжать разговор. Обычно с «донора» просто пытаются получить деньги за предварительные анализы, и на этом история заканчивается.
Фантазия №6. В России нет регистра костного мозга, потому что еще не приняли закон о нем
«Сейчас учет доноров и реципиентов осуществляется пятью медицинскими организациями с разными подходами. Есть все основания Минздраву России проанализировать сведения, включенные в данные регистры, и создать единую базу. Но хочу подчеркнуть, что создание такой базы невозможно без внесения изменений в действующую статью 147 ФЗ» (Татьяна Голикова, вице-премьер, на заседании Совета при правительстве РФ по вопросам попечительства в социальной сфере, 14 сентября 2018 года).
На самом деле. Отдельные регистры костного мозга создаются в России с конца 1970-х годов. Сейчас существует полтора десятка таких региональных регистров. В 2013 году Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова и Русфонд заключили договор о сотрудничестве для создания единого регистра доноров костного мозга. Он был создан в подведомственном университету НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой. Было разработано программное обеспечение для объединения баз данных. В следующие несколько лет в базу вошли уже существовавшие в России регистры. Сейчас в ней больше 85 тыс. потенциальных доноров. В 2015 году регистр был назван именем Васи Перевощикова – мальчика, которому так и не успели найти донора. Сейчас Русфонд работает над регистром без участия НИИ Горбачевой. В 2017 году Минюст зарегистрировал Национальный регистр доноров костного мозга имени Васи Перевощикова (БФ «РДКМ», регистрационный номер 1177700013853).
В начале сентября в Казани заработала новая NGS-лаборатория, специализирующаяся на первичном типировании добровольцев. Ее мощность – 25 тыс. доноров в год (для сравнения: в 2017 году страна протипировала всего 15 тыс. добровольцев). На типирование одного потенциального донора российские регистры тратят сейчас минимум 14 тыс. руб., Русфонд снизил стоимость реагентов в казанской лаборатории до 7 тыс. руб. Активацию донора из Национального регистра (подтверждение совместимости, полное обследование, подготовку к донации, командировку, страховку и забор костного мозга) будет оплачивать Русфонд.
Население России генетически очень разнообразно, у нас очень много малых народов (например, на Северном Кавказе), много смешанных браков. Для многих жителей России найти донора в международном регистре просто невозможно, потому стране так необходим Нацрегистр.
Фантазия №7. В России с трансплантацией костного мозга все неплохо
«Мы сделали существенный скачок в объемах и в качествах пересадки костного мозга. Только у детей мы сделали за прошлый год 500, а всего 1,5 тыс. операций. Если считать расчетно, сколько нам всего нужно, – нам нужно еще плюс 40%, примерно так. На данный момент в РФ имеются все необходимые механизмы и мощности для того, чтобы это сделать, несмотря на высокую стоимость таких операций Сейчас мы все равно всем делаем, но просто люди ждут» (Вероника Скворцова, министр здравоохранения РФ, 16 июля 2018 года).
На самом деле. Рассчитать потребности в трансплантации костного мозга пока не представляется реальным: оценки специалистов могут различаться на порядок. По данным NCBI (National Center for Biological Information), в США ежегодно производятся примерно 20 тыс. трансплантаций костного мозга. Если экстраполировать эти данные на Россию, получится, что у нас должны ежегодно производиться примерно 9 тыс. пересадок.
Фантазия №8. Регистр должно создавать государство, а управлять им может только врач
«В Германии, на которую обычно ссылаются как на образец, учредители регистров – это государство в лице федеральной или местной власти, а во главе стоят известные медики. Потому что логистика донорства знакома только им. Регистры доноров должны существовать только совместно с трансплантационными центрами» (Борис Афанасьев, директор НИИ Детской гематологии, онкологии и трансплантологии имени Р.М. Горбачевой, из интервью Русфонду, сентябрь 2018 года).
На самом деле. Крупнейший в Германии Немецкий регистр доноров костного мозга (DKMS) основан в 1991 году Петером Харфом после смерти его жены от лейкемии. Петер Харф – экономист по образованию, параллельно с работой над регистром он руководил косметической компанией Coty. Его дочь Катарина, тоже работавшая в сфере бизнеса, – создательница американского отделения фонда. Сейчас в DKMS больше 8 млн потенциальных доноров. Национальный регистр Германии, объединяющий данные всех донорских центров, создан Красным Крестом земли Баден-Вюртемберг – это общественная организация.
Старейший в Германии Регистр Штефана Морша (названный именем юноши, который болел раком крови, ему сделали трансплантацию, но он умер после операции) создали в 1986 году родители Штефана – Эмиль и Хилтруд. Эмиль до сих пор возглавляет эту организацию, а оперативным управлением в фонде занимается сестра Штефана Сюзанна.
Фантазия №9. Регистры доноров всегда развиваются очень медленно
«В какие сроки вы планируете создать регистр? – Наш единственный план – работать в этом направлении. Но сказать, что это будет через два или три года, мы пока не можем. Зарубежные страны шли к своим регистрам десятки лет. Мы начали эту работу всего пять лет назад» (глава ФМБА Владимир Уйба, из интервью «Известиям» 8 июня 2017 года).
На самом деле. По мировым масштабам наполнение регистров костного мозга пока идет в России чрезвычайно медленно. Например, немецкий DKMS за первый год своего существования сумел привлечь 68 тыс. потенциальных доноров. Сейчас DKMS работает на территории нескольких стран, но в те годы он ограничивался Германией.
Донорство костного мозга не имеет границ: в прошлом году больше 300 трансплантаций было произведено в России с использованием зарубежного донорского материала. Логика всемирного сотрудничества в этой сфере предполагает, что страны не только пользуются международной базой, но и способствуют ее пополнению.
Фото: Justyna Miszkiewicz/Welcomeimages
Получение и анализ спинномозговой жидкости у собак и кошек
Bernard Seguin DVM, MS, Diplomate ACVS, Университет штата Калифорния, США
• Для минимизации риска при выполнении спинномозговой пункции необходимо знание технологии проведения этой процедуры и противопоказаний к ее проведению.
• Спинномозговую жидкость у собак и кошек получают при атланто-затылочной цистернальной или люмбалыюй пункции.
• При анализе спинномозговой жидкости оценивают ее общий вид, измеряют биохимические показатели (содержание альбумина и иммуноглобулинов), проводят цитологическое исследование.
Показания и противопоказания к проведению пункции
Проведение пункции назначают с целями:
• получения образца спинномозговой жидкости (СМЖ) для лабораторного обследования;
• получения доступа в субарахноидальное пространство для введения контрастирующих веществ при проведении миелографии;
• измерения давления СМЖ;
• введения лекарственных препаратов в субарахноидальное пространство.
Пункция и забор СМЖ не проводятся:
• если у животного есть противопоказания для проведения общей анестезии, так как применение анестетиков обязательно;
• если имеется подозрение на наличие повышенного внутричерепного давления у животного, так как резкое снижение давления при атлантозатылочной или люмба-льной пункции может быть причиной грыжи головного мозга или мозжечка;
• при врожденных аномалиях анатомии черепа и позвоночника;
• при переломах, вывихах и подвывихах анатомических структур в зоне предполагаемой пункции;
• при наличии травмы или инфицирования мягких тканей в месте предполагаемой пункции.
При правильной технике исполнения и учете специфических противопоказаний проведение спинномозговой пункции редко приводит к тяжелым осложнениям, таким как:
• отсутствие излияния СМЖ;
• проникновение крови в ткани головного мозга или мозжечка;
• травмирование спинного или продолговатого мозга;
• проникновение инфекции в центральную нервную систему.
Подготовка к процедуре
Если цель исследования — измерение давления СМЖ, необходимо иметь трехходовой кран (тройник). С его помощью пункционная игла присоединяется к манометру. После осуществления пункции СМЖ пропускают в манометр, повернув кран тройника. Сами по себе отклонения в величине давления СМЖ не являются специфическим признаком какой-либо патологии, а всякая дополнительная манипуляция во время проведения спинальной пункции увеличивает риск ятрогенного кровотечения. Поэтому без крайней необходимости измерять давление СМЖ не рекомендуется.
Потребуется следующий набор оборудования:
• стерильная игла для проведения спинальных пункций (для крупных собак — 20-го калибра, для мелких собак и кошек — 22-го калибра);
• спинальный манометр с трехходовым краном; Ф стерильные пробирки для сбора СМЖ;
Подготовка пациента и выбор места предполагаемой пункции
Животное, находящееся под общей анестезией, кладут на спину или на бок. Боковое положение предпочтительнее, поскольку можно измерить давление СМЖ (при необходимости) и не требуется шприц для забора СМЖ, которая вытекает из иглы самопроизвольно (Рисунок 1). Обычно ветеринарным врачам, проводящим процедуру, удобнее класть животное на правый бок, если же врач — левша, то — на левый бок. Пациента помещают на край стола, шерсть на месте предполагаемой пункции выбривают, кожу обрабатывают, как при хирургической операции.
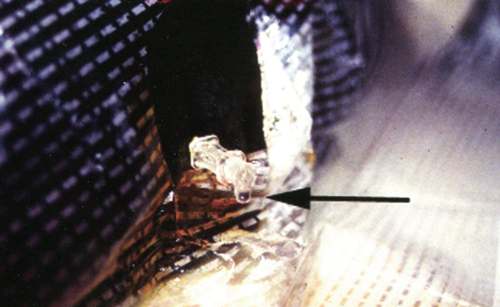
Рисунок 1. Собака лежит на боку. Из введенной иглы СМЖ вытекает самопроизвольно (указано стрелкой), за счет интрадурального давления. СМЖ собирают без применения шприца.
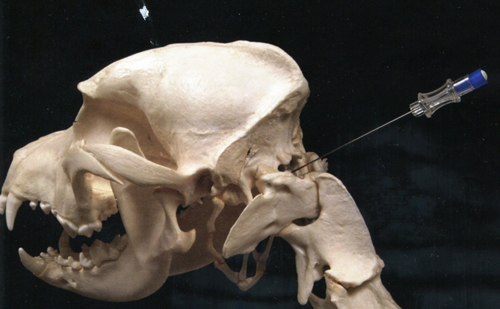
Рисунок 2. Локализация места введения иглы между затылочным мыщелком и атлантом на дорсальной стороне шейного отдела спинного мозга при пункции атланто-затылочной лакуны.
Техника проведения пункции атлантозатылочной лакуны
Закрепите голову пациента вентрально и поднимите его нос настолько, чтобы позвоночник располагался параллельно плоскости стола, а голова — под углом в 90° к оси тела. Другой вариант — шея должна быть согнута так, чтобы животное касалось подбородком рукоятки грудины.
Игла вводится в точке пересечения двух воображаемых линий (обычно в этом месте имеется естественное углубление). Первая линия — срединная ось тела. (Обратите внимание: срединная ось проходит через затылочный бугор). Вторая линия пересекает шею, соединяя краниальные края крыльев атланта. Альтернативно — нужная точка (в кранио-каудальной проекции) находится точно посередине между краниальным краем отростка 2-го шейного позвонка и затылочным мыщелком. Введите иглу, направляя ее перпендикулярно к поверхности кожи. Косой срез на конце иглы при этом должен быть ориентирован к голове. Иглу следует вводить осторожно, периодически двигая мандрен, с тем, чтобы проверить, не достигли ли вы субарахноидального пространства. Вы попадаете в него после прокола атланто-затылочной мембраны. При этом ощущается некоторое снижение сопротивления продвижению иглы. Во время введения иглы ее свободную часть следует обязательно фиксировать свободной рукой. Если вы ощущаете, что игла уперлась в кость, попробуйте провести ее краниальнее или каудальнее, нащупывая место входа в зазор между атлантом и затылочным мыщелком. Если из иглы начинает вытекать чистая кровь, ее следует немедленно извлечь и начать процедуру заново. Если СМЖ, вытекающая из иглы, загрязнена кровью, дайте некоторому количеству СМЖ стечь, чтобы очиститься.
4. Соберите вытекающую СМЖ в стерильные пробирки. Жидкость должна стекать в них самотеком, так как ее отсасывание с помощью шприца может привести к кровотечению. Для проведения обычного набора лабораторных анализов достаточно 2-3 мл СМЖ. Для проведения бактериологического анализа определения чувствительности микрофлоры к антибиотикам образцы СМЖ следует собирать в отдельные пробирки. Закончив процедуру, удалите иглу и понаблюдайте за выходом пациента из состояния общей анестезии, обращая особое внимание на дыхание и работу сердца.
Техника проведения люмбальной пункции
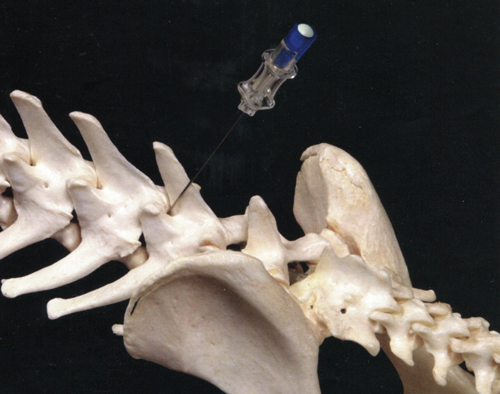
1.Согните поясничный отдел позвоночника пациента, подтянув его задние конечности вперед, к туловищу. Обычно у собак пункция осуществляется между 5-6-м или 6-7-м поясничными позвонками, а у кошек — на границе между поясничным и крестцовым отделами позвоночника. Ориентироваться можно следующим образом: позвонок, отростки которого расположены на уровне краниального аспекта крыльев селезенки, и есть 6-й поясничный позвонок. Определите межпозвоночное пространство пальпацией.
2. При введении направляйте иглу вентрально, отклоняя кончик от перпендикуляра к оси позвоночника вперед примерно на 20°. Старайтесь не уклоняться в сторону от оси позвоночника. Для этого лучше всего ориентировать вводимую иглу вдоль отростков позвонков. Если игла упирается в кость, попробуйте провести ее конец вперед или назад, отыскивая место входа в межпозвоночное пространство. Момент прокола межпозвоночных связок обычно хорошо чувствуется, а при проколе твердой мозговой оболочки пациент вздрагивает. Если конец иглы коснулся спинного мозга, могут наблюдаться подергивания одной или обеих задних конечностей.
3. Удалите мандрен из иглы и проверьте, вытекает ли СМЖ. Отберите нужное количество жидкости, стекающей в стерильные пробирки. Если необходимо провести бактериальные посевы и определить чувствительность микрофлоры к антибиотикам, СМЖ следует собирать в отдельные пробирки. Если опять ощущается, что игла уперлась в кость, значит, достигнута вентральная стенка спинномозгового канала. Иглу при этом следует несколько подать назад, до момента появления в ней СМЖ.
После начала вытекания СМЖ из введенной иглы соберите необходимое количество жидкости. Если же СМЖ не вытекает, повторите процедуру, выбрав участок позвоночника повыше (например, между 4-м и 5-м поясничными позвонками). Закончив процедуру, удалите иглу и понаблюдайте за выходом пациента из состояния общей анестезии, уделяя особое внимание дыханию и работе сердца.
Люмбальная пункция — технически более сложная процедура, чем пункция атлантозатылочной лакуны. Кроме того, при такой пункции СМЖ вытекает медленно. Измерить давление СМЖ при люмбальной пункции невозможно. В то же время, при тораколюмбальных заболеваниях спинного мозга анализ СМЖ, полученной с помощью люмбальной пункции, дает больше информации о характере патологии у животных.
Рисунок 3. Локализация места введения иглы между 5-м и 6-м поясничными позвонками при люмбалъноп пункции. Обратите внимание на то, как точно следует направлять иглу, держа ее с небольшим наклоном, чтобы попасть в межпозвонковый зазор.
Рисунок 4. Люмбальная пункция собаки в боковом положении. На фотографии голова животного находится наверху справа. Задняя часть тела животного закрыта пластиковым покрывалом для обеспечения стерильности места проведения процедуры.
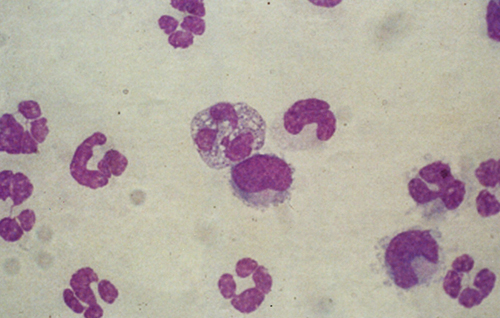
Рисунок 5. Микрофотография образца СМЖ после гистологического окрашивания. Видны преимущественно нейтрофилы.
Лучше всего исследовать СМЖ сразу же после ее забора. Хотя полученные образцы можно хранить при 4′ С в течение 48 часов (без изменения содержания белка и общего количества клеток), за время хранения морфология клеток может измениться, что существенно осложняет их идентификацию. Добавление в полученную СМЖ собственной сыворотки крови пациента (около 10%) может увеличить длительность сохранности клеток (до 48 часов при 4°С). В таких случаях СМЖ делят на две порции — в одну добавляют сыворотку (эта порция далее используется для цитологического исследования), а в другую сыворотку не вводят (эта порция используется при определении количества белка в СМЖ).
На первом этапе анализа оценивают внешний вид СМЖ. Нормальная СМЖ прозрачна и бесцветна. Ярко-красное окрашивание СМЖ, исчезающее после центрифугирования, — признак недавнего или ятрогенного кровотечения. Если же кровь попала в СМЖ давно (6-48 часов назад), окрашивание будет желтовато-коричневым (наблюдается так называемая ксантохромия). Такое окрашивание связано с распадом гемоглобина крови до билирубина. Однако ксантохромия может наблюдаться и при тяжелой желтухе, поскольку при высокой концентрации конъюгированного билирубина в крови, он проникает через гематоэнцефалический барьер. Мутность СМЖ является следствием повышенного содержания в ней клеток. Обычно СМЖ становиться явно мутной, если в ней содержится не менее 500 клеток/мкл.
Повышенная концентрация альбумина в СМЖ указывает на нарушение барьерной функции гематоэнцефалического барьера. Любое заболевание, сопровождающееся дегенеративными процессами в нервной ткани, не приводящее к воспалению, может вызвать увеличение проницаемости этого барьера и, следовательно, увеличение концентрации альбумина в СМЖ. Количество клеток в жидкости при этом не изменяется или меняется незначительно — возникает белково-клеточная диссоциация. Такая картина наблюдается при первичных дегенеративных или демиелинизирующих заболеваниях ЦНС — неоплазии, инфаркте мозга, синдроме компрессии мозга. Увеличение количества иммуноглобулинов в СМЖ указывает на иммунную реакцию со
стороны оболочек головного мозга. В таком случае рекомендуется определить в СМЖ титры антител, специфичных к отдельным вирусам, грибкам или простейшим (например, парвовирусу, токсоплазме и т.д.).
В СМЖ также можно определять биохимические показатели — содержание глюкозы, активность креатинкиназы и лактатдегидрогеназы, но диагностическая ценность этих показателей не ясна. Кроме того, для проведения биохимического анализа необходимо довольно большое количество СМЖ, поэтому, прежде всего, следует проводить наиболее простые и информативные исследования. Уровень глюкозы в СМЖ может снизиться, например, при бактериальном инфицировании, но этот факт можно легко выявить при количественном определении в жидкости альбумина и анализа клеточного состава. Повышенная концентрация креатинкиназы не вызывает клинических осложнений, несмотря на то, что в тканях мозга имеются специфические изоферменты. Концентрация лактатдегидрогеназы, судя по опубликованным данным, повышается при лимфоме ЦНС.
В нормальной СМЖ содержится менее 8 клеток/мкл лейкоцитов (преимущественно лимфо- и моноцитов). Ятрогенное кровотечение приводит к увеличению количества лейкоцитов в СМЖ. Однако в таких случаях его нужно корректировать с поправкой на количество эритроцитов из расчета 1 лейкоцит на 500 эритроцитов. Необходимо отметить, что надежность этой корректировки весьма спорна. При наличии в ЦНС воспалительной реакции количество лейкоцитов в СМЖ сильно увеличивается (возникает плеоцитоз) (Рисунок 5). Одновременно увеличивается и концентрация альбумина в этой жидкости. Обычно бактериальные инфекции индуцируют нейтрофильный плеоцитоз, а вирусные — лимфоцитарно-моноцитарный. Инфицирование ЦНС грибками или простейшими сопровождается плеоцитозом смешанного типа. Количество эозинофилов увеличивается при паразитарных и грибковых заболеваниях. Однако из этого правила имеются и исключения. При лечении пациента кортикостероидами в его СМЖ уменьшается общее число ядросодержаших клеток, а также нейтрофилов и лимфоцитов, причем независимо от имеющегося заболевания. При подозрении на бактериальное инфицирование ЦНС следует в обязательном порядке проводить бактериальные посевы микрофлоры СМЖ и определять ее чувствительность к антибиотикам.
Автор приносит глубокую благодарность д-ру Richard А. LeCouteur за предоставленные рисунки 1, 4 и 5.