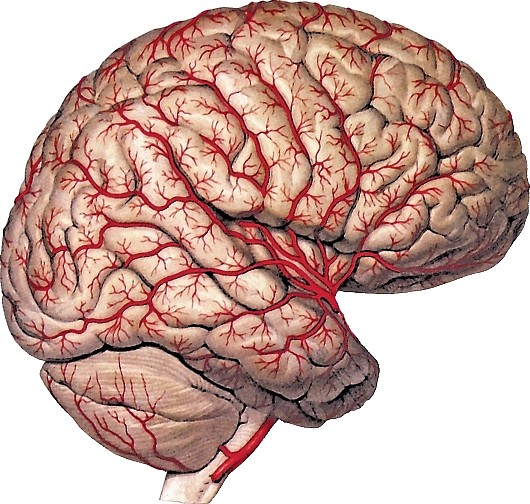
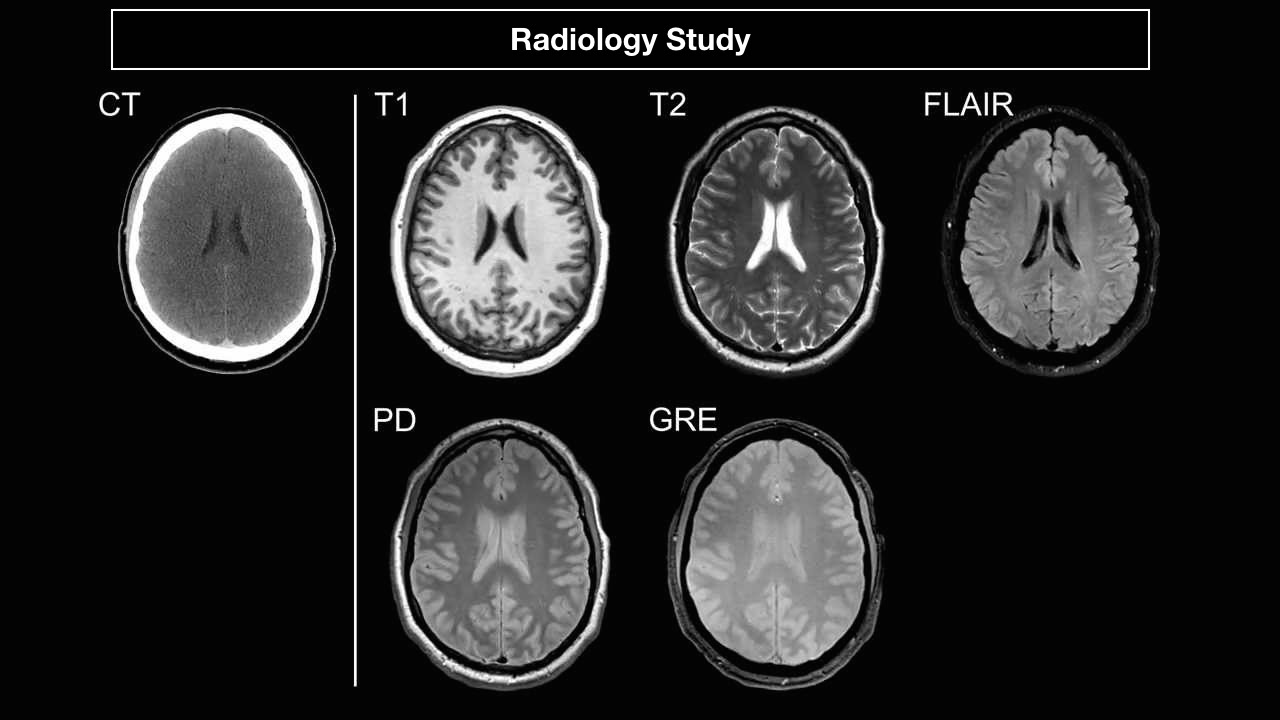
задние отделы головного мозга кровоснабжаются
Сосуды головы и шеи. Анатомия. Видеоатлас доктора Роберта Акланда. Часть 1, 2.
Сосуды головы и шеи. Анатомия. Видеоатлас доктора Роберта Акланда. Часть 1, 2.
Сосуды головы и шеи. Часть 1. Автор лекции профессор В. А. Изранов
Сосуды головы и шеи. Часть 2. Автор лекции профессор В. А. Изранов
АРТЕРИИ ГОЛОВЫ И ШЕИ
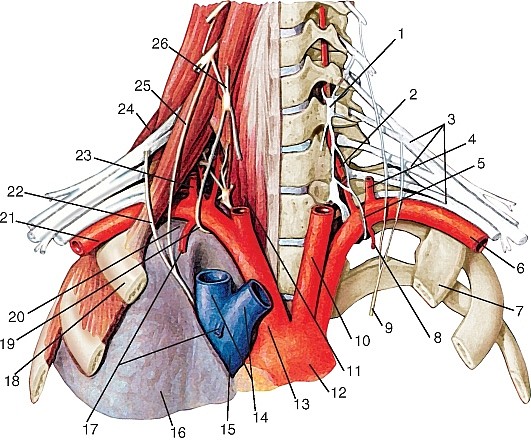
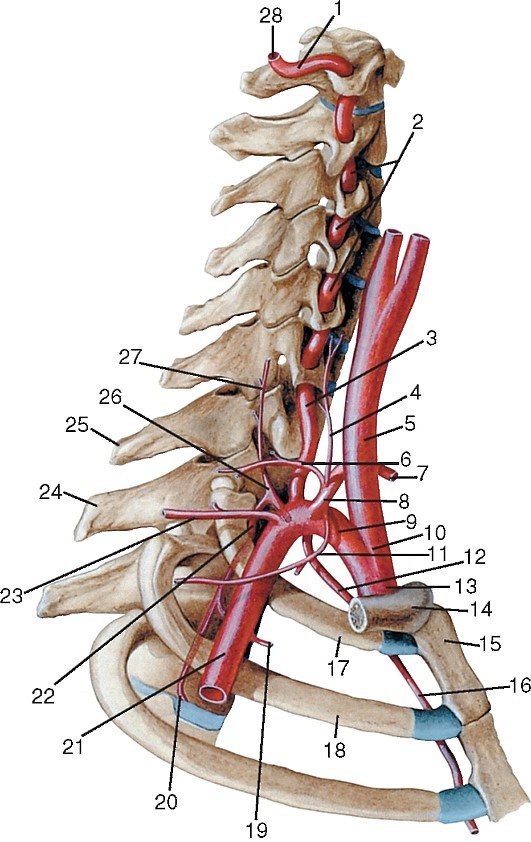
Ветви первого отдела (рис. 179):
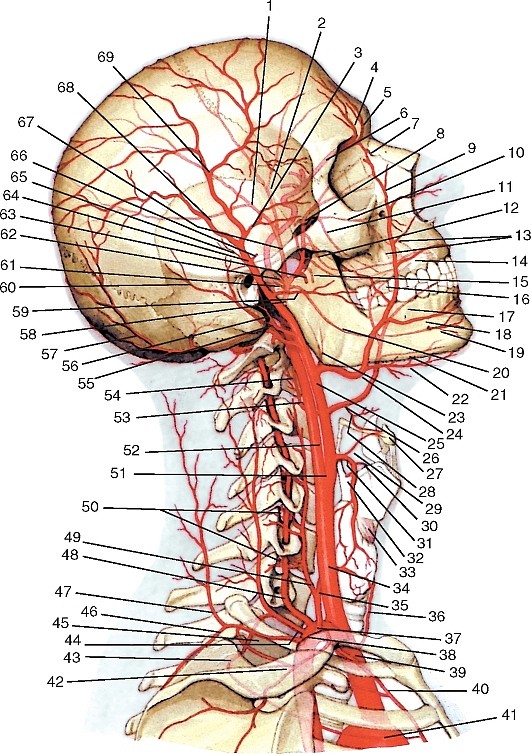
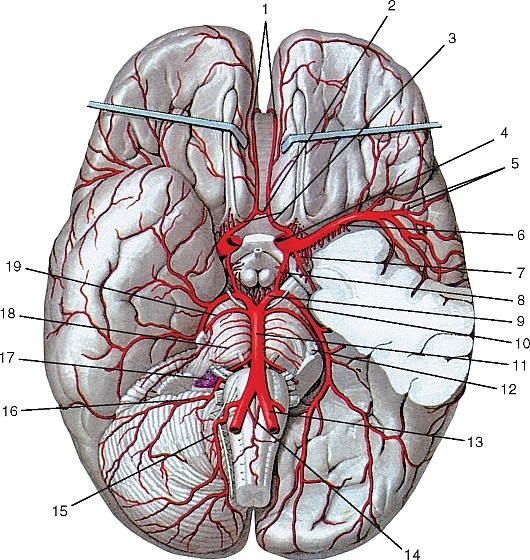
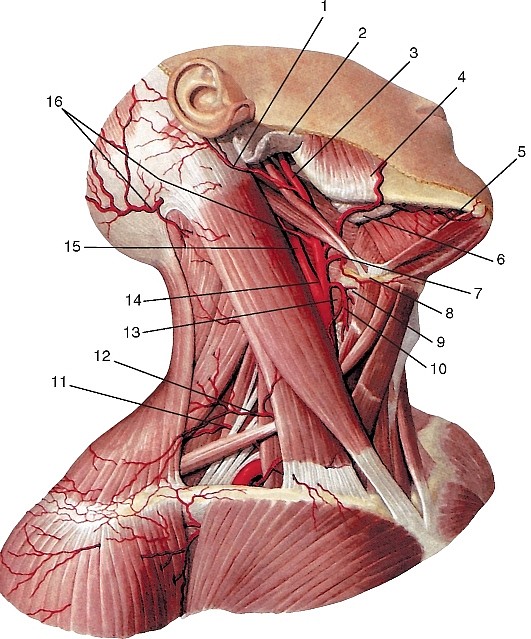
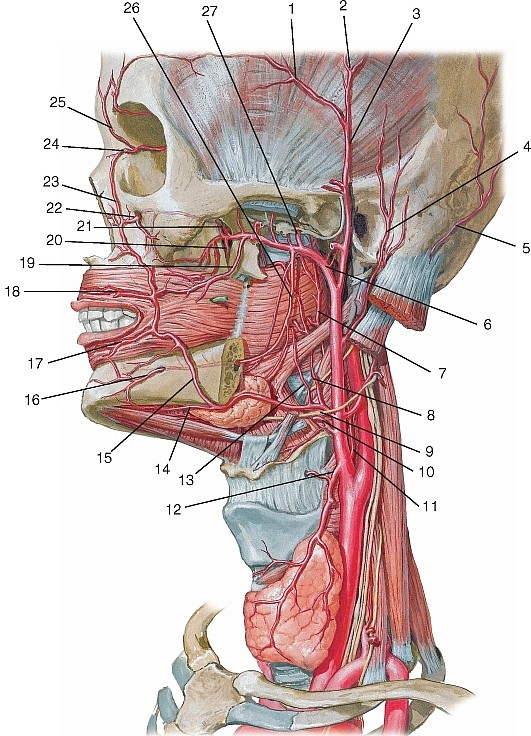
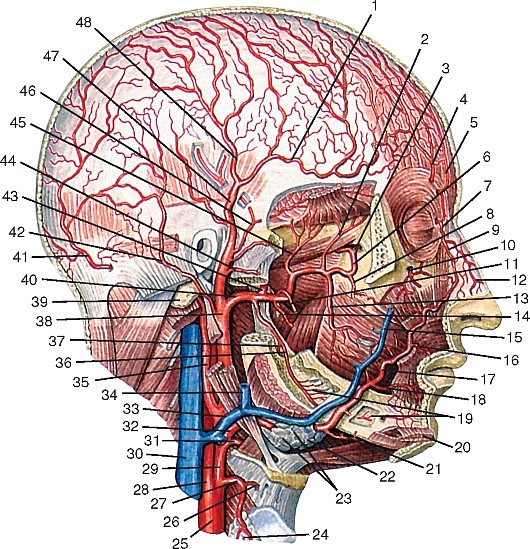
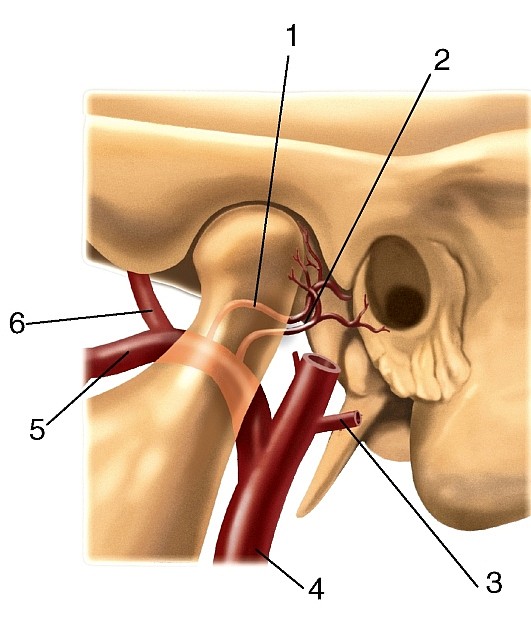
Рис. 177. Общий вид артерий головы и шеи, вид справа (схема):
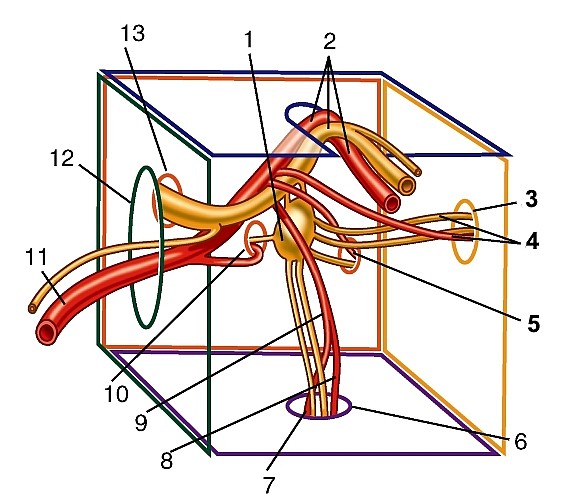
Ветви базилярной артерии:
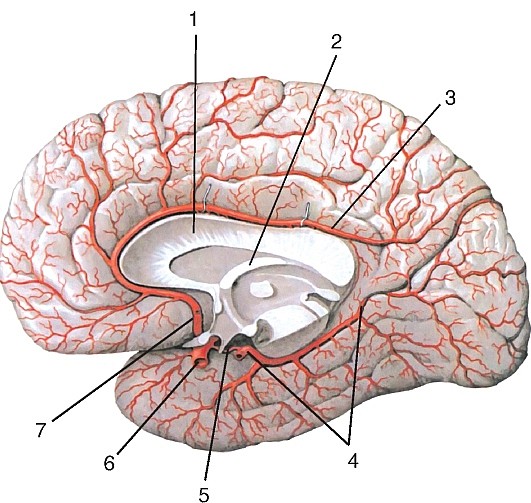
3) задняя мозговая артерия (a. cererbriposterior), посылающая артерии затылочной доле конечного мозга.
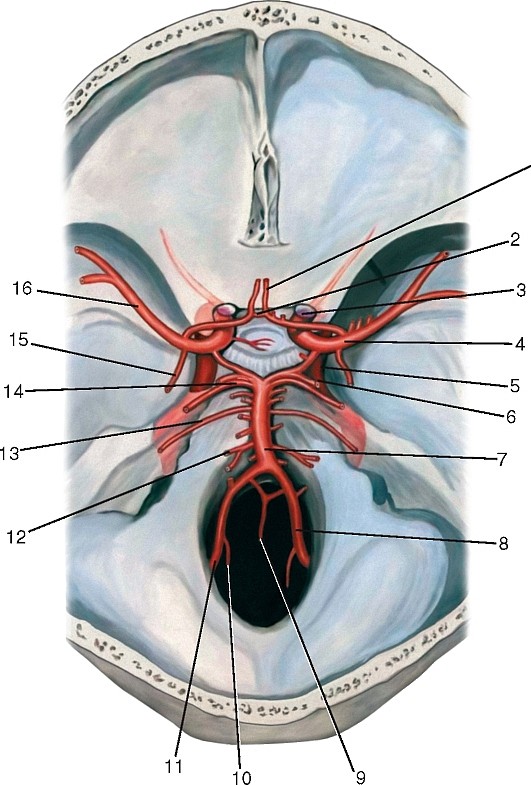
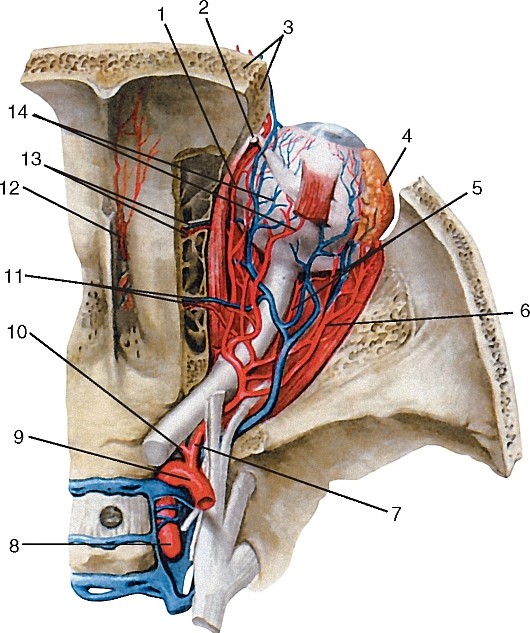
Рис. 180. Ветви базилярной и внутренней сонной артерий в полости черепа, вид со стороны полости черепа:
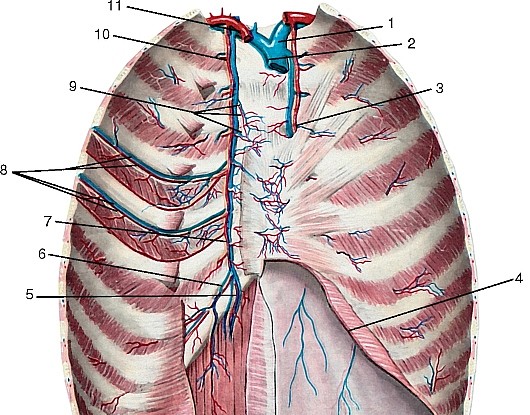
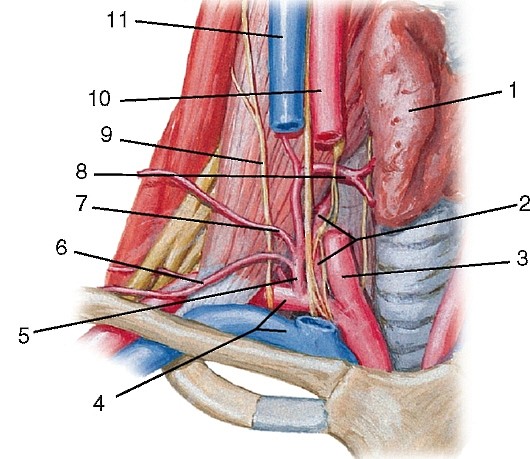
2) восходящую шейную (a. cervicalis ascendens);
Артерии третьего отдела (см. рис. 179).
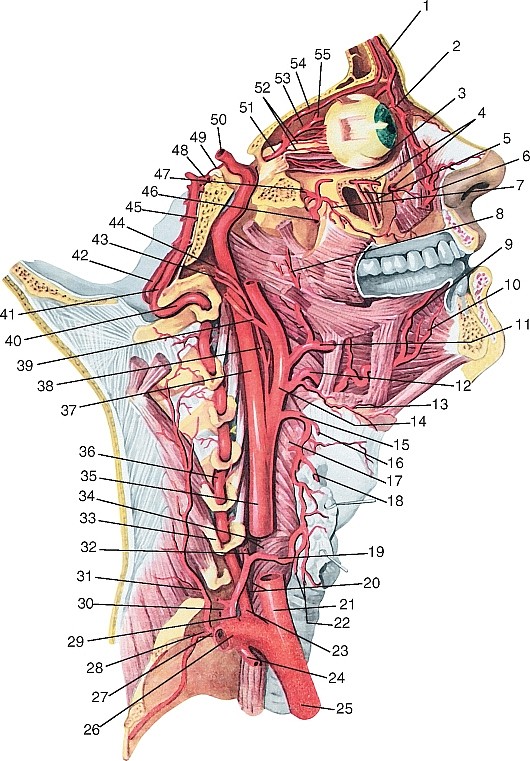
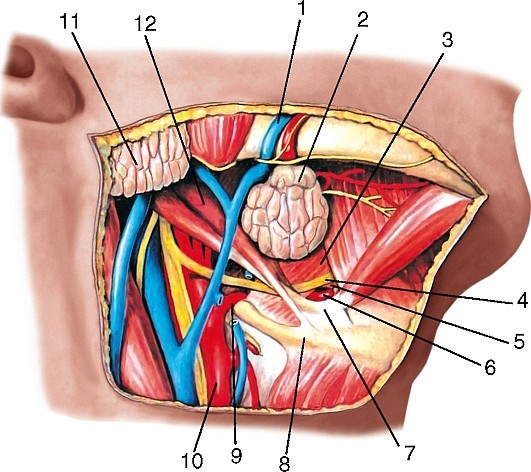
Внутренняя сонная артерия (a. carotis interna) парная, отходит от общей сонной артерии на уровне верхнего края щитовидного хряща; в артерии выделяют 4 части: шейную, каменистую, пещеристую и мозговую (рис. 186, 187, см. рис. 177, 180, 181).
На шее внутренняя сонная артерия сначала располагается латеральнее наружной сонной артерии, затем направляется кверху и медиальнее ее, идет между внутренней яремной веной (снаружи) и глот кой (изнутри) и достигает наружной апертуры сонного канала. На шее ветвей не отдает. Каменистая часть (pars pertrosa) расположена в сонном канале пирамиды височной кости и окружена густыми венозным и нервным сплетениями; здесь артерия переходит из вертикального положения в горизонтальное. В пределах канала от нее отходят сонно-барабанные артерии (аа. caroticotimpanicae), проникающие через отверстия в стенке канала в барабанную полость, где они анастомозируют с передней барабанной и шилососцевидной артериями.
Задняя соединительная артерия (a. communicans posterior) соединяет внутреннюю сонную артерию с задней мозговой артерией (см. рис. 180, 181).
Передняя мозговая артерия (a. cerebri anterior) идет на медиальную поверхность лобной доли мозга, прилегая сначала к обонятельному треугольнику, затем в продольной щели большого мозга переходит на верхнюю поверхность мозолистого тела; кровоснабжает конечный мозг. Недалеко от своего начала правая и левая передние мозговые артерии соединяются посредством передней соединительной артерии (a. communicans anterior) (см. рис. 181, 188).
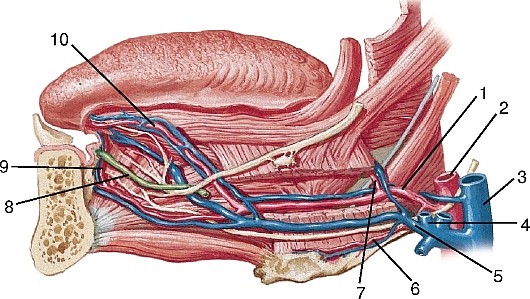
Рис. 186. Внутренняя сонная артерия, вид справа:
Средняя мозговая артерия (a. cerebri media) более крупная, располагается в латеральной борозде, по которой восходит вверх и латерально; отдает ветви к конечному мозгу (см. рис. 181, 189).
Рис. 188. Артерии на медиальной и нижней поверхностях полушария головного мозга:
Рис. 189. Ветви средней мозговой артерии на дорсолатеральной поверхности полушария головного мозга
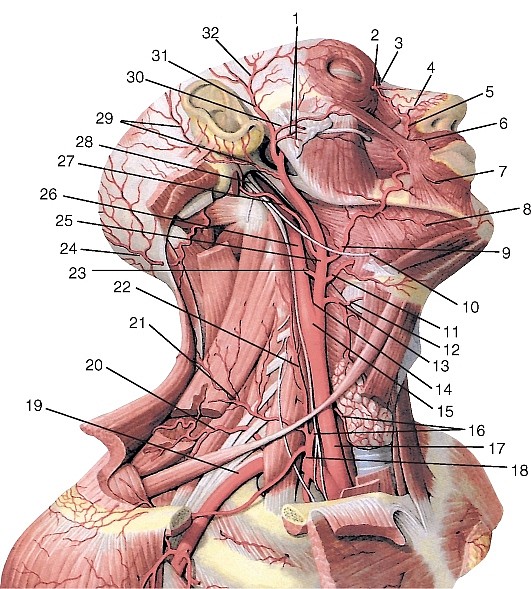
Верхняя щитовидная артерия (a. thyroidea superior) отходит вблизи бифуркации общей сонной артерии ниже большого рога подъязычной кости, идет дугообразно вперед и вниз к верхнему полюсу щитовидной железы (рис. 191, см. рис. 177, 184, 186). Анастомозирует с нижней щитовидной артерией и верхней щитовидной артерией противоположной стороны. Отдает подподъязычную ветвь (r. infrahyoideus), грудино-ключично-сосцевидную ветвь (r. sternocleidomastoideus) и верхнюю гортанную артерию (а. laringea superior), сопровождающую верхний гортанный нерв и кровоснабжающую мышцы и слизистую оболочку гортани выше голосовой щели.
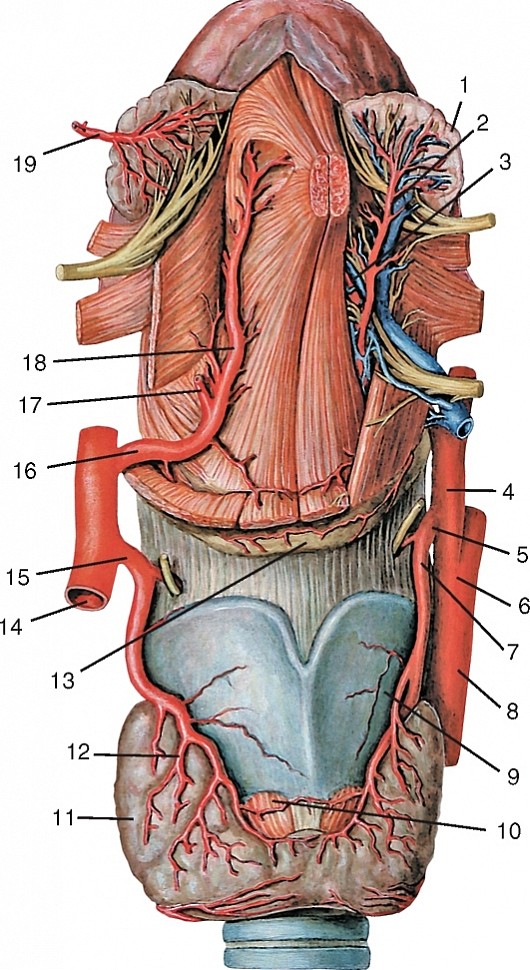
Рис 192. Язычная артерия, вид слева:
От лицевой артерии отходят артерии к соседним органам:
1) восходящая нёбная артерия (а. palatina ascendens) идет кверху между шилоглоточной и шилоязычной мышцами, проникает через глоточно-базилярную фасцию и снабжает кровью мышцы глотки, нёбную миндалину, мягкое нёбо;
2) миндаликовая ветвь (r. tonsillaris) прободает верхний констриктор глотки и разветвляется в глоточной миндалине и корне языка (см. рис. 186);
3) железистые ветви (rr. glandulares) идут к поднижнечелюстной слюнной железе;
4) подподбородочная артерия (а. submentalis) отходит от лицевой артерии у места ее перегиба через основание нижней челюсти и идет кпереди под челюстно- подъязычной мышцей, отдавая ветви к ней и к двубрюшной мышце, затем подходит к подбородку, где разделяется на поверхностную ветвь к подбородку и глубокую ветвь, перфорирующую челюстно-подъязычную мышцу и кровоснабжающую дно полости рта и подъязычную слюнную железу;
5) нижняя губная артерия (а. labialis inferior) ответвляется ниже угла рта, извилисто продолжается между слизистой оболочкой нижней губы и круговой мышцей рта, соединяясь с одноименной артерией другой стороны; дает ветви к нижней губе;
6) верхняя губная артерия (а. labialis superior) отходит на уровне угла рта и проходит в подслизистом слое верхней губы; анастомозирует с одноименной артерией противоположной стороны, составляя околоротовой артериальный круг.
Отдает ветви к верхней губе.
На лице наружная сонная артерия располагается в занижнечелюстной ямке, в паренхиме околоушной слюнной железы или глубже нее, кпереди и латеральнее внутренней сонной артерии. На уровне шейки нижней челюсти она разделяется на конечные ветви: верхнечелюстную и поверхностную височную артерии.
1) поперечная артерия лица (a. transversa faciei) ответвляется в толще околоушной слюнной железы ниже наружного слухового прохода, выходит из-под переднего края железы вместе со щечными ветвями лицевого нерва и разветвляется над протоком железы; кровоснабжает железу и мышцы лица. Анастомозирует с лицевой и подглазничной артериями;
2) скулоглазничная артерия (а. zygomaticifacialis) отходит выше наружного слухового прохода, идет вдоль скуловой дуги между пластинками височной фасции к латеральному углу глазной щели; кровоснабжает кожу и подкожные образования в области скуловой кости и глазницы;
3) средняя височная артерия (a. temporalis media) отходит над скуловой дугой, перфорирует височную фасцию; кровоснабжает височную мышцу; анастомозирует с глубокими височными артериями.
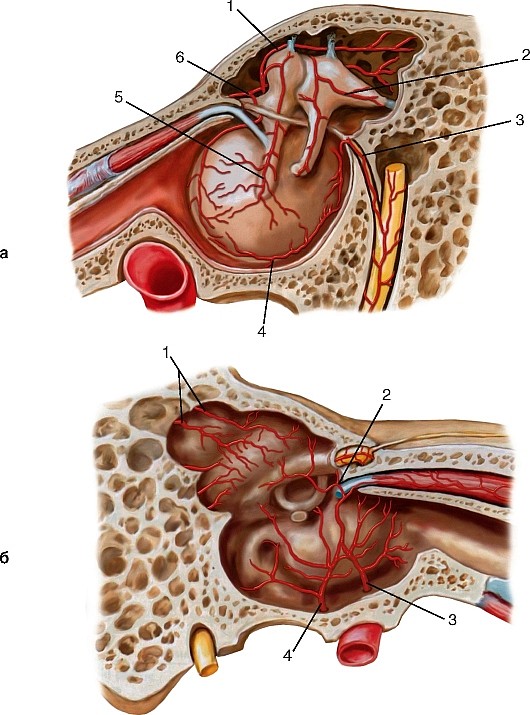
Рис. 195. Артерии среднего уха:
Глубокая ушная артерия (a. auricularis profunda) проходит назад и кверху к наружному слуховому проходу, отдаёт ветви к барабанной перепонке.
Передняя барабанная артерия (a. tympanica anterior) проникает по барабанно- чешуйчатой щели в барабанную полость, снабжает кровью её стенки и барабанную перепонку. Нередко отходит общим стволом с глубокой ушной артерией.
Анастомозирует с артерией крыловидного канала, шилососцевидной и задней барабанной артериями.
Средняя менингеальная артерия (a. meningea media) поднимается между крыловидно-нижнечелюстной связкой и головкой нижней челюсти по медиальной поверхности латеральной крыловидной мышцы, между корешками ушно- височного нерва к остистому отверстию и через него входит в твёрдую оболочку головного мозга. Обычно залегает в борозде чешуи височной кости и борозде теменной кости. Разделяется на ветви: теменную (r. parietalis), лобную (r. frontalis) и глазничную (r. orbitalis). Анастомозирует с внутренней сонной артерией через анастомотическую ветвь со слезной артерией (r. anastomoticum cum a. lacrimalis). Отдаёт также каменистую ветвь (r. petrosus) к тройничному узлу, верхнюю барабанную артерию (a. tympanica superior) к барабанной полости.
Глубокие височные артерии, передняя и задняя (aa. temporales profundae anterior et posterior) идут в височную ямку, располагаясь между височной мышцей и костью. Кровоснабжают височную мышцу. Анастомозируют с поверхностной и средней височными и слезной артериями.
Крыловидные ветви (rr. pterygoidei) снабжают кровью крыловидные мышцы.
Щечная артерия (a. buccalis) проходит вместе со щечным нервом вперед между медиальной крыловидной мышцей и ветвью нижней челюсти к щечной мышце, в которой разделяется; анастомозирует с лицевой артерией.
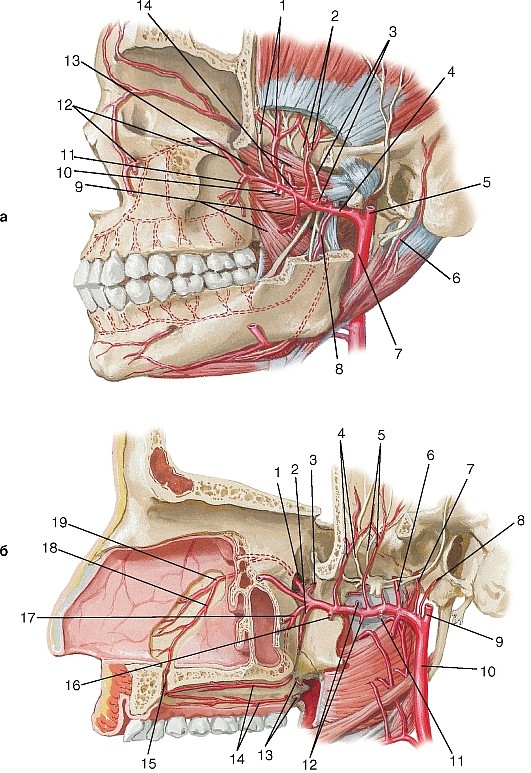
Ветви крыловидно-нёбной части (рис. 198, см. рис. 186):
Задняя верхняя альвеолярная артерия (a. alveolaris superior posterior) отходит в месте перехода верхнечелюстной артерии в крыловидно- нёбную ямку позади бугра верхней челюсти. Через задние верхние альвеолярные отверстия проникает в кость; разделяется на зубные ветви (rr. dentales), проходящие вместе с задними верхними альвеолярными нервами в альвеолярные каналы в заднелатеральной стенке верхней челюсти к корням верхних больших коренных зубов. От зубных ветвей отходят околозубные ветви (rr. peridentales) к тканям, окружающим корни зубов.
Подглазничная артерия (a. infraorbitalis) ответвляется в крыловидно- нёбной ямке, являясь продолжением ствола верхнечелюстной артерии, сопровождает подглазничный нерв. Вместе с подглазничным нервом через нижнюю глазничную щель входит в глазницу, где располагается в одноименной борозде и в канале.
Выходит через подглазничное отверстие в клыковую ямку. Конечные ветви снабжают кровью прилежащие лицевые образования. Анастомозируют с глазной, щечной и лицевой артериями. В глазнице посылает ветви к глазным мышцам, слёзной железе. Через одноименные каналы верхней челюсти отдает передние верхние альвеолярные артерии (aa. alveolares superiors anterior et posterior), от которых к корням зубов и околозубным образованиям (rr. peridentales) направляются зубные ветви (rr. dentales).
Артерия крыловидного канала (a. canalis pterygoidei) нередко отходит от нисходящей нёбной артерии, направляется в одноименном канале вместе с одноименным нервом к верхнему отделу глотки; кровоснабжает слуховую трубу, слизистую оболочку барабанной полости и носовую часть глотки.
Нисходящая нёбная артерия (a. palatine descendens) проходит в большом небном канале, где разделяется на большую нёбную артерию (a. palatine major) и малые нёбные артерии (aa. palatinae minores), выходящие, соответственно, через большое и малые нёбные отверстия на нёбо. Малые нёбные артерии идут к мягкому нёбу, а большая распространяется кпереди, кровоснабжает твердое нёбо и оральные поверхности десен. Анастомозирует с восходящей нёбной артерией.
Клиновидно-нёбная артерия (a. sphenopalatina) идет через одноименное отверстие в носовую полость и разделяется на задние носовые латеральные артерии (aa. nasalis posteriors laterales) и задние перегородочные ветви (rr. septales posteriors). Кровоснабжает задние ячейки решетчатого лабиринта, слизистую оболочку боковой стенки носовой полости и перегородки носа; анастомозирует с большой нёбной артерией (табл. 13).
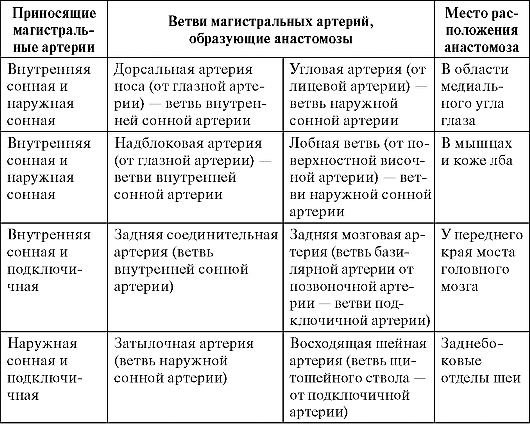
Таблица 13. Межсистемные анастомозы артерий головы и шеи
Вопросы для самоконтроля
1. Какие ветви отходят от подключичной артерии в каждом из отделов?
2. Какие ветви позвоночной артерии вы знаете? С какими артериями она анастомозирует?
4. Какие части топографически различают во внутренней сонной артерии?
5. Какие ветви отходят от каждой части внутренней сонной артерии?
6. Какие артерии кровоснабжают содержимое глазницы?
7. Какими артериями образуется артериальный круг большого мозга?
8. Как можно представить себе топографию наружной сонной артерии?
9. Какие передние ветви наружной сонной артерии вам известны?
11. Какие артерии отходят от лицевой артерии? Какие анастомозы имеет лицевая артерия?
12. Какие артерии отходят от верхнечелюстной артерии в каждой ее части?
13. Какие вы знаете анастомозы верхнечелюстной артерии?
МР-анатомия головного мозга
Строение лекции
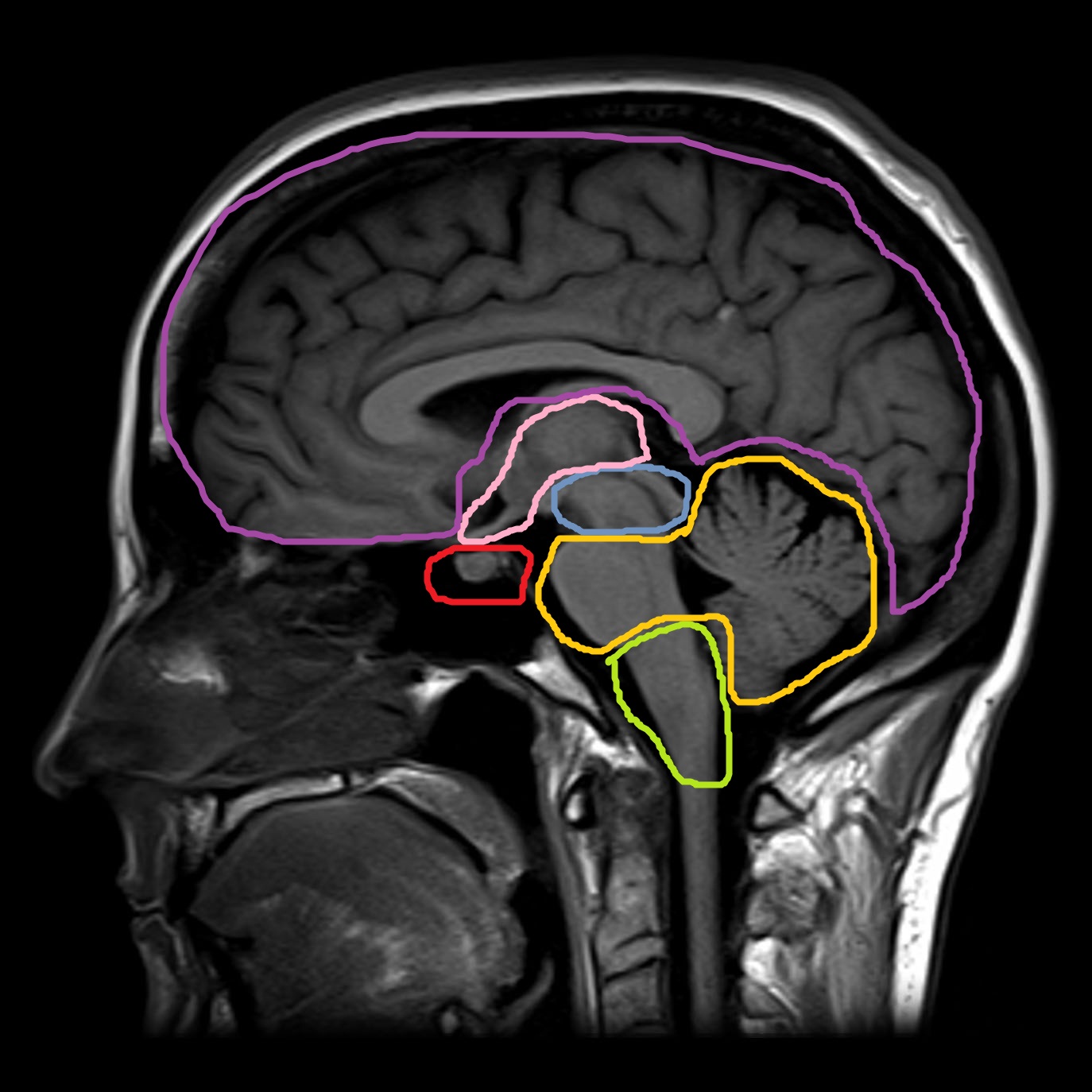
Основные морфологические отделы мозга
Внутренняя структура больших полушарий.
Серое вещество состоит из коры, которое полностью покрывает большие полушарии головного мозга. Белое вещество расположено под серым веществом головного мозга. Однако в белом веществе также присутствуют участки с серым веществом — скопления нервных клеток. Их называют ядрами (nuclei). В норме существует четкая граница между белым и серым веществом. Дифференциация белого и серого вещества возможна на КТ, но лучше дифференцируется на МРТ.
Кортикальная дисплазия
При кортикальной дисплазии границы между белым и серым веществом стираются. В таком случае дополнительно следует использовать последовательность Т1 инверсия восстановления. На данных изображениях границы будут заметны, за исключением участков кортикальной дисплазии.
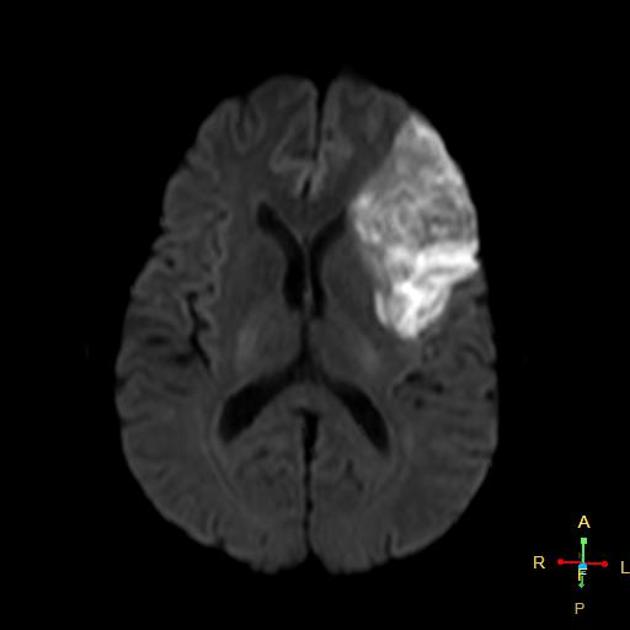
Инфаркт
При цитотоксическом отеке, развивающейся в первые минуты инфаркта головного мозга, также теряется дифференцировка между белым и серым веществом, что является ранним КТ признаком инфаркта головного мозга.
Большие полушария головного мозга
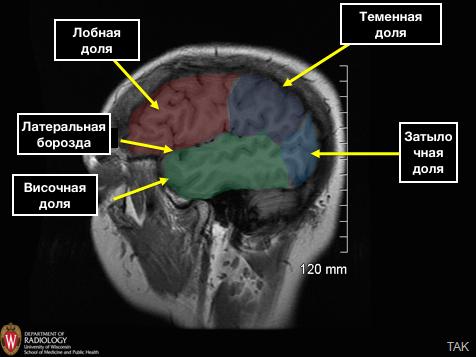
Полушария головного мозга разделяются между собой большим серповидным отростком. В каждом полушарии выделяют 4 доли:
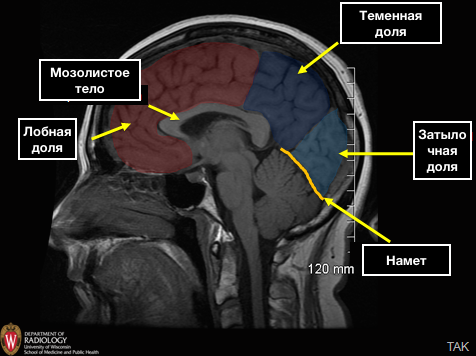
Лобная доля отделяется от теменной при помощи центральной или раландовой борозды, которая отлично визуализируется, как на аксиальных, так и на сагиттальных срезах.
Лобная доля отделяется от височной доли при помощи латеральной борозды, которая отлично визуализируется, как на сагиттальных и аксиальных, так и на фронтальных срезах.
Теменная доля отделяется от затылочной доли при помощи одноименной теменно-затылочной борозды. Данная линия еще разделяет каротидный и базиллярный бассейн.
Некоторые авторы в отдельную борозду выделяют островок, который является большим участком коры, покрывающий островок сверху и латерально, образует крышечку (лат. pars opercularis) и формируются из части прилегающих лобной, височной и теменной долей.
Другие авторы объединяют островок с височной долей.
Границы долей
Границы долей
Границы лобных и теменных долей.
Симптом усов – постцентральная извилина.
Поясная извилина – постцентральная извилина.
Для правильного определения границы лобных и теменных долей сначала находим центральную борозду. В данную борозду вписывается символ Омега – ω на аксиальных срезах.
Поясная борозда.
На сагиттальных срезах нужно найти мозолистое тело над ним расположена поясная борозда, которая кзади и кверху продолжается в постцентральную борозду, от которой кпереди расположена центральная или роландова борозда.
Задние отделы головного мозга кровоснабжаются
Цель исследования: охарактеризовать основные коллатеральные пути кровоснабжения головного мозга в норме и при патологии.
Кровоснабжение головного мозга (ГМ) осуществляется парными магистральными артериями головы (МАГ): правой и левой внутренними сонными (ВСА) и позвоночными (ПА) артериями [1; 2]. Кроме того, к МАГ относятся общая сонная (ОСА) и наружная сонная (НСА) артерии. Между различными ветвями МАГ на шее, лице и волосистой части головы имеются внечерепные анастомозы по типу «бок в бок» и «конец в конец», за счет которых в условиях нормы и патологии кровь может перераспределяться из одних МАГ в другие и притекать к ГМ окольным (коллатеральным) путем 5.
Основная часть МАГ и их ветвей располагаются за пределами полости черепа и ГМ, поэтому эти сосуды называют прецеребральными артериями. Сосуды ГМ, а также их ветви, находящиеся в полости черепа, получили название интракраниальных или церебральных артерий. Они делятся на две группы: экстрацеребральные артерии (ЭксЦА) и интрацеребральные (ИнЦА) [1; 6; 7]. Наиболее крупными ЭксЦА являются: внутричерепные фрагменты ВСА и ПА, базилярная артерия (БА), передняя (ПМА), средняя (СМА) и задняя (ЗМА) мозговые артерии. Парные ЭксЦА правого и левого полушарий ГМ обычно соединяются между собой на основании ГМ посредством непарной передней (ПсоА) и парных задних (ЗсоА) соединительных артерий. Таким образом, образуется замкнутая система сосудов, получивших название виллизиев круг (ВиллКр). Этот анастомоз объединяет две системы кровеносных сосудов, относящихся к каротидной (КС) и вертебробазилярной (ВБС) системам. Обычно ВиллКр имеет типичное строение, когда диаметр его парных ЭксЦА примерно одинаков на правом и левом полушарии ГМ, а сам ВиллКр является замкнутым (непрерывным) [8]. В условиях нормы и патологии кровь может быстро перераспределяться по ПсоА и ЗсоА между сосудами КС и ВБС в любых направлениях [9; 10]. Атипичное строение ВиллКр часто встречается при хронических (ХНМК) и острых (ОНМК) нарушениях мозгового кровообращения 13.
Кроме того, на верхнелатеральной, базальной и медиальной поверхностях каждого полушария ГМ между корковыми ветвями ПМА, СМА и ЗМА имеются анастомозы, которые связывают все ЭксЦА в сплошную единую сеть. От этой сети, а также непосредственно от сосудов ВиллКр по направлению к желудочкам мозга в вещество ГМ отходят навстречу друг другу короткие и длинные перфорантные ветви ИнЦА. Благодаря наличию множественных анастомозов (по типу «бок в бок» и «конец в конец») между сосудами мягкой мозговой оболочки, а также короткими корковыми перфорантными ветвями ГМ образуются поверхностные зоны смежного кровоснабжения. Через эти зоны артериальная кровь по ветвям ПМА, СМА и ЗМА может перераспределяться в разных направлениях между долями ГМ в пределах каждого полушария [3; 5].
Длинные перфорантные ветви в коре и белом веществе ГМ имеют относительно мало анастомозов. Только в глубоких структурах ГМ они начинают контактировать между собой посредством капилляров, образуя глубокие зоны смежного кровоснабжения [4; 14; 15]. Подобное строение и зоны смежного кровоснабжения (поверхностные и глубокие) имеются у ЭксЦА и ИнЦА полушарий мозжечка и ствола ГМ, которые отходят от БА, ПА и ЗМА, образуя ВБС. Глубокие зоны смежного кровоснабжения между различными перфорантными ветвями КС и ВБС располагаются в области зрительного бугра, базальных ядер, в глубоких отделах белого вещества ГМ, а также сосудистых сплетениях желудочков ГМ. Они подключаются к коллатеральному кровоснабжению ГМ в последнюю очередь, поскольку прохождение крови по капиллярам является более длительным процессом, чем через внечерепные и внутричерепные анастомозы по типу «конец в конец» и «бок в бок» [6; 15].
Все вышеперечисленные коллатеральные пути могут функционировать как в физиологических условиях нормы, так и при патологии, корректируя изменяющийся кровоток по МАГ и сосудам ГМ в любых направлениях. Чаще всего декомпенсация коллатералей возникает при различных заболеваниях сердечно-сосудистой системы на фоне местных и общих патологических процессов, приводящих к ХНМК и ОНМК [9; 16]. В основе местных факторов риска лежат явления стеноза, тромбоза или эмболии МАГ и/или сосудов ГМ. Наиболее тесно данные процессы связаны с такими местными факторами, как поражение сосудов шеи и ГМ атеросклеротическими бляшками (АСБ), явлениями гиалиноза, а также локальными изменениями гемодинамики с резкими перепадами артериального давления (А/Д). При этом различные патологические процессы в МАГ и сосудах ГМ могут возникать и нарастать достаточно медленно или относительно быстро, что существенно отражается на возможностях коллатерального кровотока и формировании ОНМК ишемического или геморрагического типов [17; 18]. Большое значение имеют также нарушения общего кровотока с перепадами А/Д, снижение реактивности пораженной сосудистой стенки, а также срыв компенсаторных возможностей организма рефлекторным путем регулировать коллатеральный кровоток в МАГ, ЭксЦА и ИнЦА адекватно изменяющимся потребностям [19].
Наиболее важным коллатеральным путем кровоснабжения ГМ (как в норме, так и в условиях патологии) является ВиллКр. В норме кровоток по ПсоА и ЗсоА отсутствует совсем или очень медленный. Поэтому в покое кровь, поступающая к правому и левому полушариям ГМ по МАГ (ВСА и ПА), почти не смешивается между собой в области ВиллКр. Это объясняется приблизительно одинаковыми уровнями А/Д в симметричных парных сосудах ВиллКр и динамическим равновесием, которое создается между потоками крови в парных ЭксЦА КС и ВБС правого и левого полушарий ГМ [2]. В норме при ангиографии сосудов ГМ контрастное вещество, введенное в одну из ВСА, выявляется только в СМА и ПМА той же стороны, а введенное в одну из ПА – обнаруживается только в БА и обеих ЗМА, не поступая в ПА противоположной стороны [20]. Изменение А/Д в симметричных ЭксЦА ВиллКр в физиологических условиях происходит лишь при поворотах головы в сторону и физической нагрузке, когда происходит сдавление МАГ, а точка динамического равновесия быстро смещается в сторону с меньшими показателями А/Д. Например, при поворотах головы вбок на стороне противоположной повороту происходит сдавление ПА между боковой поверхностью атланта и мышцами шеи. Просвет данной ПА кратковременно суживается и создается дефицит притока крови по БА и обеим ЗМА к ГМ. Еще в большей степени нарушается приток крови к ГМ при резком разгибании головы путем откидывания ее назад, что приводит к сдавливанию уже обеих ПА. В результате этого начинают функционировать обе ЗсоА, и кровь по ним из КС устремляется в ВБС [21; 22].
Между мышцами шеи и боковыми поверхностями шейных позвонков сосуды КС (ОСА, ВСА) обычно сдавливаются реже и в меньшей степени, чем сосуды ВБС (ПА). Например, это возможно при резком напряжении мышц шеи во время физической нагрузки, длительном нахождении головы в неудобном положении во время сна, травме шейного отдела позвоночного столба, а также при проведении компрессионных функциональных проб [23; 24]. В подобных ситуациях моментально начинает функционировать ПсоА, и кровь по ней перетекает от одного полушария ГМ к другому в сторону сниженного А/Д. Часто к коллатеральному кровотоку по ПсоА дополнительно присоединяется одна из ЗсоА (на стороне поражения), тогда кровь по ней перераспределяется в пределах одного и того же полушария ГМ из бассейна ВБС в бассейн КС. В условиях ограниченной проходимости ПсоА кровь в бассейн КС на стороне поражения ОСА или ВСА может притекать не только от своего, но и от противоположного полушария ГМ. При этом оказываются задействованными обе ЗсоА и прекоммуникационные отделы правой и левой ЗМА [25; 26].
Кроме сосудов ВиллКр, к коллатеральному кровотоку в условиях нормы или патологии могут подключаться также внечерепные анастомозы МАГ, периферические зоны смежного кровоснабжения, а иногда даже и глубокие зоны смежного кровоснабжения. Особенно это характерно для патологии сердечно-сосудистой системы, когда приток крови к ГМ по МАГ по тем или иным причинам (стеноз, тромбоз, эмболия) бывает нарушен постоянно или по крайней мере на весьма длительное время. В норме же данные пути окольного кровоснабжения ГМ если и оказываются задействованными, то на относительно короткий промежуток времени [9; 27].
Если сдавление МАГ (ПА или ОСА) прекращается, то А/Д в них быстро восстанавливается до исходных цифр. При этом в норме коллатеральный кровоток по ПсоА и ЗсоА, а также другим окольным путям прекращается. Тогда как при патологии МАГ и сосудов ГМ различные коллатеральные пути продолжают частично функционировать даже в покое. Причем кровоток в них часто меняется на ретроградный [28; 29]. Наиболее благоприятные предпосылки для компрессии МАГ между шейными позвонками и мышцами шеи создаются при патологической извитости и перегибах ПА и/или ВСА [29].
Одним из возможных механизмов сдавления МАГ в условиях патологии является синдром недостаточности ПА, который может развиваться даже у детей и лиц молодого возраста, когда в МАГ еще отсутствуют АСБ. Ведущее место в патогенезе синдрома недостаточности ПА отводится деструктивно-дистрофическим изменениям и диспластической нестабильности в шейном отделе позвоночника, которые вызывают рефлекторное напряжение нижней косой мышцы головы и/или передней лестничной мышцы. В результате происходит длительное сдавление близлежащих к этим мышцам фрагментов ПА (проксимального и/или дистального), что способствует возникновению нарушений ишемического типа в бассейне сосудов ВБС [30; 31].
Когда по тем или иным причинам (стеноз, тромбоз или эмболия) нарушается проходимость ОСА и/или ВСА, то коллатеральный кровоток через ПсоА, как правило, является наиболее мощным и ведущим. К полушарию ГМ, испытывающему ишемию, кровь частично поступает по ЗсоА той же стороны, но данный путь коллатерального кровотока обычно является второстепенным [32; 33]. Вслед за сосудами ВиллКр обычно срабатывают механизмы коллатерального кровотока через внечерепные анастомозы и поверхностные зоны смежного кровообращения [21; 34].
Коллатеральный кровоток на шее и голове осуществляется через внечерепные анастомозы между ветвями подключичной артерии, НСА, ВСА и ПА. Причем некоторые из этих сосудов имеют анастомозы с ветвями МАГ противоположной стороны и участвуют в ретроградном кровотоке к ГМ [35; 36].
При нарушении проходимости ОСА или ПА в проксимальном (нижнем) отделе кровь может притекать в их дистальные (верхние) отделы коллатеральным путем через ветви НСА и/или подключичной артерии. Например, при поражении ствола ОСА в проксимальном (нижнем) отделе кровь попадает в дистальный (верхний) отдел ОСА преимущественно ретроградно по ветвям НСА той же стороны, достигая сначала области бифуркации ОСА (зоны деления на НСА и ВСА), а далее по стволу ВСА направляется к соответствующему полушарию ГМ. В саму же обескровленную НСА на стороне поражения ОСА кровь может поступать из подключичной артерии той же стороны, а также из полнокровной НСА противоположной стороны. Подобные анастомозы подключичной артерии с ветвями ВСА не такие обильные, поэтому в большинстве случаев клиническая симптоматика при нарушении проходимости ствола ОСА более легкая, чем при изолированном поражении ВСА той же стороны. Примерно также происходит перераспределение крови в дистальный (верхний) отдел пораженной ПА через имеющиеся анастомозы между ПА с ветвями НСА и подключичной артерии [36; 37].
Среди внечерепных анастомозов следует особо выделить анастомоз между глазными артериями и ветвями НСА. Глазные артерии являются интракраниальными ветвями ВСА, которые после прохождения через полости глазниц начинают контактировать с концевыми ветвями НСА (лицевой, поверхностной височной и другими артериями) вблизи спинки носа. В норме по глазной артерии кровь оттекает из полости черепа от ВСА наружу к мягким тканям головы. При патологии ОСА и ВСА на фоне ХНМК или ОНМК через этот коллатеральный путь постепенно развивается стабильный ретроградный кровоток, направленный в полость черепа к ГМ. В некоторых условиях физиологической нормы ретроградный кровоток по данному анастомозу тоже возможен, но он функционирует кратковременно и не стабильно. Следует отметить, что потенциальные возможности глазной артерии обычно не очень большие, поскольку она, как правило, не способна полностью компенсировать кровоснабжение, необходимое для полноценного функционирования ГМ. Только в условиях постепенно развивающейся ХНМК значимость коллатерального кровотока по глазным артериям существенно возрастает. Например, при двусторонней непроходимости ОСА или ВСА коллатеральное кровоснабжение ГМ осуществляется не только через ЗсоА в направлении от ВБС к КС, но и ретроградно по глазным артериям от ветвей НСА. В отдельных случаях, когда на фоне стеноза АСБ постепенно развивается непроходимость даже всех четырех МАГ (обоих ПА и ОСА), ретроградный коллатеральный кровоток по ветвям НСА через глазные артерии бывает настолько эффективным, что почти полная окклюзия МАГ клинически проявляется лишь легкими неврологическими признаками [38].
Для оценки степени значимости тех или иных путей коллатерального кровоснабжения ГМ у конкретного больного используются функциональные пробы с поочередным пережатием МАГ (обычно ОСА или ПА) и ветвей НСА, что позволяет определить, какой именно из этих сосудов обеспечивает основной приток крови к ГМ. Комплекс функциональных проб позволяет выявить скрытую недостаточность кровоснабжения ГМ, а также судить об основных путях коллатерального кровотока, компенсирующих эту недостаточность. Все функциональные пробы в целях безопасности следует проводить весьма осторожно под контролем электрокардиографии, электроэнцефалографии или реоэнцефалографии [35; 39].
В настоящее время проходимость МАГ, сосудов ГМ и степень выраженности коллатерального кровоснабжения ГМ можно оценить с помощью рентгеноконтрастной, компьютерно-томографической и магнитно-резонансной ангиографий, ультразвуковой доплерографии, дуплексного сканирования с цветовым картированием, радиоизотопных и других современных методов исследования. 39. Например, если при проведении ультразвуковой доплерографии кратковременно (в пределах от 1 до 5 с) пережать ОСА, то на противоположной стороне линейная скорость кровотока во ВСА и/или прекоммуникационном сегменте ПМА может заметно усилиться (при проходимости ПсоА) или остаться почти неизменной (при несостоятельности ПсоА) [42]. Для определения проходимости соответствующей ЗсоА сдавливают одну из ОСА и одновременно с этим сразу же регистрируют кровоток в ПА и/или прекоммуникационном сегменте ЗСА с той же стороны. Если скорость кровотока по этим сосудам не изменяется, то соответствующая ЗсоА не функционирует, а если кровоток в них заметно увеличивается, то ЗсоА на этой же стороне является проходимой [33; 42]. Когда компрессия ОСА приводит к редукции кровотока в одноименной глазной или надблоковой артерии, то это свидетельствует о проходимости ВСА, расположенной на той же стороне. Наличие сформировавшегося коллатерального кровотока к внутричерепным фрагментам ВСА по тем или иным ветвям НСА через правую или левую глазные (надблоковые) артерии можно определить в процессе последовательного пережатия различных ветвей НСА (лицевой, поверхностной височной артерии и др.) на этой же стороне [36; 43; 44]. Наконец, существует методика, с помощью которой можно определить суммарный коллатеральный резерв церебральной гемодинамики по изменению скорости кровотока в СМА после пережатия одноименной ОСА (правой или левой). Но при этом нельзя сказать, какие именно коллатеральные пути способны поддерживать кровоток в СМА [45].
В этой же связи уместно упомянуть об оригинальной методике лечения идиопатической артериальной гипотензии путем поочередного пережатия МАГ в определенном режиме с целью улучшения компенсаторной гемодинамики по ПсоА и ЗсоА [42; 46]. Подобная тренировка коллатерального кровотока по различным сосудам ГМ может оказаться полезной и при других нозологиях.
Кроме консервативных методов лечения, существуют хирургические способы коррекции ОНМК, ХНМК и нарушенного коллатерального кровотока [47; 48]. К наиболее популярным из них относятся хирургическая реконструкция пораженных МАГ и сосудов ГМ с помощью каротидной эндартерэктомии или краниоцеребрального шунтирования [37; 49].
Современные методы исследования МАГ и сосудов ГМ часто проводятся в сочетании с различными функциональными тестами (в том числе совместно с компрессионными и поворотными пробами). Это позволяет определить не только пути коллатерального кровотока, но и оценить их резервные возможности как до, так и после хирургических вмешательств. Полученные данные помогают врачам заранее предвидеть возможные осложнения предстоящих операций, а также разработать правильную стратегию и наиболее оптимальную тактику лечения [40; 45; 50].