замещение красного костного мозга трубчатых костей на желтый начинается в возрасте
Замещение красного костного мозга трубчатых костей на желтый начинается в возрасте
1. Синоним:
• Миелодисплазия: ранее известная как предлейкоз
2. Определения:
• Понятия «инфильтрация костного мозга» и «замещение» относятся к соотношению клеток костного мозга и адипоцитов, смешанных в очаге:
о Диффузная инфильтрация костного мозга: умеренное количество клеточной ткани, смешанной с жиром, диффузное вовлечение костей:
— Регенерация/репопуляция/стимуляция красного костного мозга
— Хроническая инфекция
— ВИЧ/СПИД
— Болезнь накопления с поражением костного мозга
— Ранняя (или вылеченная) стадия миелодисплазии и мие-лопролиферативных нарушений
о Диффузное замещение костного мозга: плотные клеточные очаги, без значимого количества адипоцитов, расположенные диффузно в костях скелета:
— Костный канцероматоз
— Множественная миелома
— Миелодисплазии: неоднородная группа гематологических состояний вследствие неэффективной продукции элементов костного мозга:
Характеризуется множеством рефрактерных анемических состояний
— Миелопролиферативные нарушения: повышенная выработка элементов костного мозга:
Тромбоцитов (эссенциальный тромбоцитоз)
Ретикулоцитов (истинная полицитемия)
Фибробластов/коллагена (миелофиброз)
Белых клеток крови (лейкемия)
• Собственно диффузная инфильтрация или замещение костного мозга не характеризуют процесс как доброкачественный или злокачественный
1. Общая характеристика:
• Лучший диагностический критерий:
о Стандартная визуализация в SE T1 ВИ является оптимальной: инфильтрация или замещение желтого костного мозга веществом со слабым сигналом
• Локализация:
о Диффузное замещение:
— Уплотнение в костях аксиального скелета и проксимальных отделах трубчатых костей
— Более выраженная инфильтрация и разрежение в дистальных отделах конечностей
• Размеры:
о Вариабельны:
— Множественные очаговые поражения в костях аксиального скелета и проксимальных отделах трубчатых костей
— Сливающиеся/конгломераты больших очагов
— Полное замещение костного мозга
• Морфология:
о Варьирует от многоочаговой до диффузной формы поражения костного мозга:
— Вариабельность (и непостоянная, иногда смешанная картина) часто зависит от:
Тяжести состояния
Схемы лечения
Ответа на лечение
о Множественная миелома имеет вариабельный характер поражения костного мозга:
— Нормальный костный мозг
— Плотное клеточное строение костного мозга
— Пестрая структура
— Крапчатая структура по типу соль/перец
— Очаговое слияние образований
2. Рентгенография при диффузной инфильтрации костного мозга и его замещении:
• Данные зависят от агрессивности процесса в костном мозге в отношении коркового вещества и трабекул:
о Нередко норма при любом из этих процессов
о Диффузная остеопения:
— Бывает сложно определить, но могут быть единственным рентгенологическим признаком патологического процесса:
Интерпретировать плотность кости необходимо с точки зрения возраста и пола пациента
— 40-50% трабекул должны быть разрушены, чтобы при рентгенографии проявилась остеопения
о Многоочаговые литические или склеротические образования
о Диффузное повышение плотности кости
• Разрушение кортикального слоя и патологические переломы
• Периостальная реакция
3. КТ при диффузной инфильтрации костного мозга и его замещении:
• Изменяется от невыявляемых до интрамедуллярных мягкотканных отложений, изоинтенсивных мышечной ткани
• Патологическая интенсивность костей: остеопения или остеосклероз
• Разрушение кортикального слоя и переломы
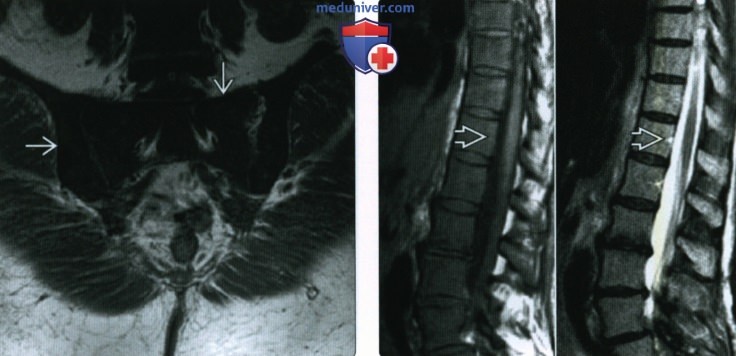
(Справа) Т1ВИ (слева) и Т2ВИ (справа), сагиттальный срез поясничного отдела позвоночника у пациента с хроническим миелолейкозом. Сигнал в Т1 изоинтенсивен дискам и маскирует позвоночные сосуды. Это диффузное замещение костного мозга может быть легко пропущено, так как в этом случае отсутствует привлекающее внимание очаговое образование. 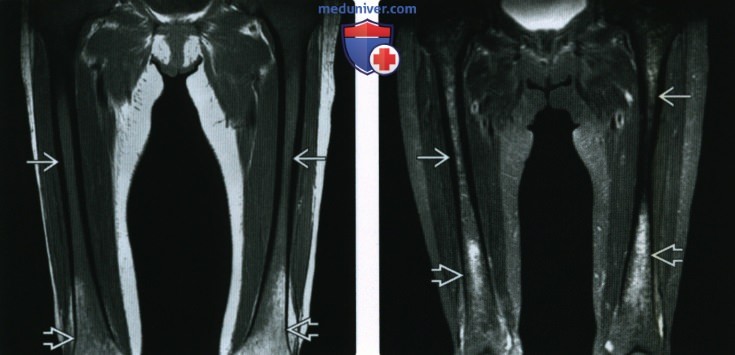
(Справа) Корональная STIR МР-И у этого же пациента: смешанная интенсивность сигнала в проксимальных отделах бедренных костей, вероятно, фиброз. Высокая интенсивность сигнала с нечетким контуром на Т2 в дистальных отделах бедренных костей может отражать отек костного мозга. У пациента жалобы на боль в нижней трети бедер. 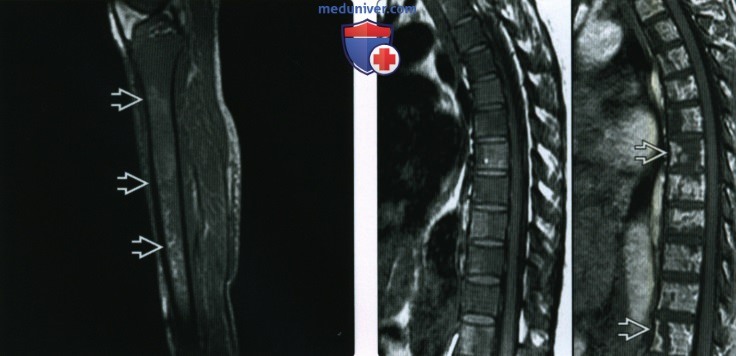
(Справа) На схеме сагиттальное изображение в Т1 ВИ до КУ (слева) и после КУ (справа) у пациента с лимфомой костей. Визуализируются инфаркты на томограммах с контрастированием, которые не видны в Т1.
4. МРТ при диффузной инфильтрации костного мозга и его замещении:
• Т2 ВИ FS:
о Высокая вариабельность:
— Не позволяет дифференцировать этиологию инфильтра-ции/замещения костного мозга
о Низкая интенсивность сигнала в Т2: фиброз костного мозга и/или отложения коллагена:
— Склеротические и фиброзные образования могут не прослеживаться в последовательностях IR и Т2с подавлением сигнала от жира
о Высокая интенсивность сигнала в 12: отек/свободная жидкость
• Последовательность PD/промежуточная:
о Возможна недооценка или маскировка патологического сигнала от костного мозга
о Не играет роли в определении или диагностике патологических изменений костного мозга
• STIR:
о Вариабельная картина, как в Т2 ВИ FS
• Т1 ВИ С+:
о Образования с большим содержанием клеток, такие как миелома, лимфома и метастазы, как правило, усилены с интенсивностью сигнала >35%:
— Склеротические образования различной интенсивности
— Без усиления сигнала от жира, диффузное замещение может быть завуалировано:
Необходимо сравнение со снимками до КУ
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о МРТ наиболее надежный метод диагностики для определения инфильтрации/замещения костного мозга
о Существующий на сегодняшний день протокол определения костных метастазов:
— Как правило, сцинтиграфия скелета следом за рентгенографией очагов
о Такой подход в настоящее время пересматривается:
— Для образований с ↑ накоплением ФДГ при ПЭТ (тиках как множественная миелома), ПЭТ может быть выполнена параллельно с МРТ очагов повышенного метаболизма
— МРТ (обычно комбинация Т1 ВИ и STIR аксиального скелета и проксимальных отделов аппендикулярного скелета) может быть выполнена для оценки массы опухоли и/или ответа на лечение
— МРТ всего тела позволяет полностью оценить состояние костного мозга:
Выполняется в некоторых центрах для контроля костных метастазов, оценки миеломы и/или лимфомы кости
Могут быть обнаружены другие признаки (спленомегалия, первичная опухоль)
— МРТ не информативна при лейкемии или других миелопролиферативных заболеваниях:
Может быть полезна при оценке ответа на лечение, не влияет на качество и информативность биоптата при визуализационном контроле биопсии гребня подвздошной кости
• Протокол исследования:
о Стандартный режим SE Т1ВИ: основная последовательность для определения и оценки диффузной инфильтрации/замещения костного мозга:
о В решении задач помогает визуализация в противофазе с в/в контрастированием гадолинием
в) Дифференциальная диагностика диффузной инфильтрации костного мозга и его замещения:
1. Диффузный умеренно низкий сигнал в Т1 ВИ:
• Накопление железа вследствие гемотрансфузий
• Тяжелая анемия: серповидноклеточная анемия, талассемия
• ВИЧ/СПИД: насыщение железом ретикулоэндотелиальной системы
• Стимуляция костного мозга [гранулоцитарный колониестимулирующий фактор (ГКСФ)]
2. Диффузный выражено низкий сигнал в Т1 ВИ:
• Мастоцитоз
• Гемосидероз
• Миелофиброз
• Остеопетроз/пикнодизостоз
• Миелома, лимфома
3. Многоочаговое ↑ интенсивности сигнала в Т2, симулирующие метастазы:
• Саркоидоз
• Бурые опухоли
• Изменения после химиотерапии
• Множественные инфаркты
• Серозная атрофия
• Диссеминированная грибковая и гидатидная инфекция
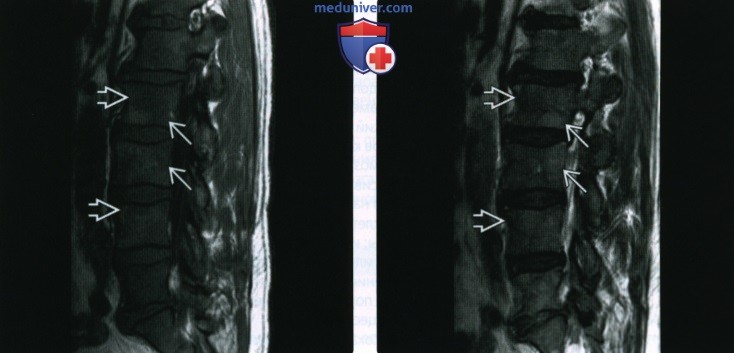
(Справа) Сагиттальная Т2 МР-И, этот же случай: слабое ↑ интенсивности сигнала в обнаруженных очагах задней части позвонков, усиливающее подозрение на замещение костного мозга. Очаги в передней части не имеют ↑ интенсивности сигнала, что делает их менее подозрительными. 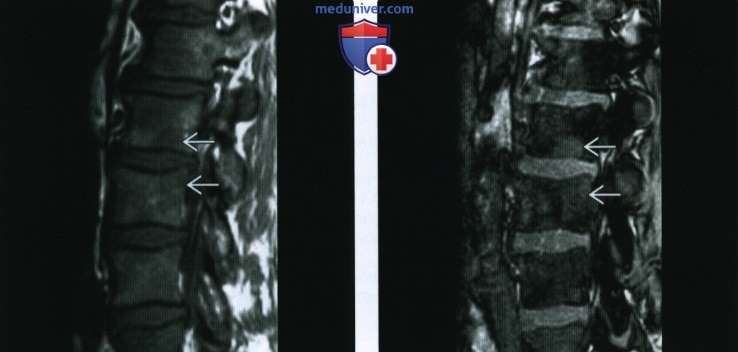
(Справа) Сагиттальный срез, последовательность GRE в противофазе, снимок получен в противофазе: ↑ интенсивности сигнала в двух наиболее важных образованиях. Это позволяет предположить инфильтрирующее образование костного мозга, такое как метастаз. Сравнительные измерения зон интереса в других отделах показали различия, но не более >20% снижения интенсивности сигнала, таким образом эти очаги менее подозрительные в отношении опухолевого процесса. 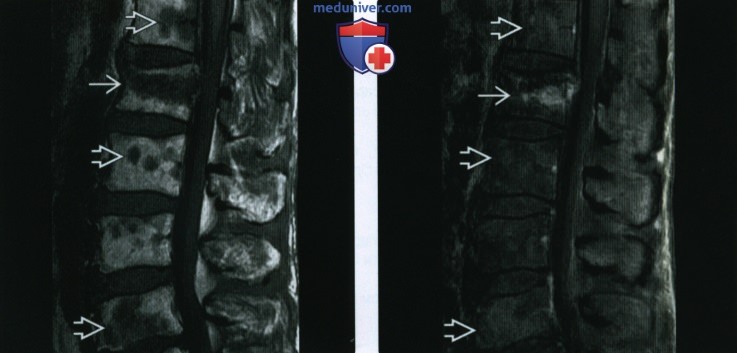
(Справа) Сагиттальная T1FS МР-И после КУ: отек участка перелома, но минимальные изменения в других зонах интереса, таким образом наличие опухоли маловероятно. При повторном исследовании в этих участках выявлена нодулярная гиперплазия костного мозга.
г) Клинические особенности:
1. Клиническая картина:
• Типичная симптомы/признаки
о Диффузное замещение костного мозга: анемия, усталость, одышка
2. Течение и прогноз:
• Зависит от формы:
о У 1/3 пациентов с миелодисплазия переходит в острую миелоцитарную лейкемию
д) Диагностическая памятка:
1. Следует учесть:
• На МРТ могут визуализироваться диффузные изменения костного мозга вследствие лечения рака:
о Абляция, восстановление, стимуляция, распространенный остеонекроз, диссеминированная инфекция костного мозга
о Необходимо выяснить историю болезни у лечащего врача прежде, чем интерпретировать данные МРТ пациента
2. Советы по интерпретации изображений:
• У детей диффузное распределение красного костного мозга может маскировать костномозговую инфильтрацию и замещение на МРТ:
о Последовательности чувствительные к жидкости и КУ улучшают точность диагностики
3. Рекомендации по отчетности:
• Во многих случаях, диффузные изменения костного мозга диагностируются по клиническим данным до выполнения МРТ:
о Клиницист может получать информацию наблюдая за течением заболевания и/или за ответом на лечение
о МРТ может быть полезна при выборе участка для биопсии, если биопсия из подвздошной кости не информативна:
— Помните, что после пересадки костного мозга диагностика проще, чем при инфильтративном процессе
Редактор: Искандер Милевски. Дата публикации: 23.6.2021
Замещение красного костного мозга трубчатых костей на желтый начинается в возрасте
Цель исследования: оценка особенностей миелограммы из костного мозга трубчатых костей
Результаты исследования: Было исследовано 15 образцов костного мозга трубчатых костей, полученного при ампутации конечности. Высохшие на воздухе мазки фиксировались с использованием фиксатора Майн-Грюнвальда, далее фиксированные мазки окрашивались азур-эозином по Романовскому. Окрашенные препараты микроскопировали с иммерсией при увеличении х 1000 используя микроскоп Olympus CX 41 (окуляр на 10, объектив на 100). Следует отметить, что состояние костного мозга во всех случаях разное. Консистенция костного мозга варьирует от жидкого, как вода до густого типа желе, но это состояние не связано с клеточным составом и не влияет на результаты миелограмм. Также характерен цвет костного мозга трубчатых костей, чаще он желтоватый из-за жирового компонента, который является необходимым составляющим компонентом для жизнеобеспечения костного мозга. Утверждение, что костный мозг трубчатых костей перерождается в жировую ткань, является сомнительным, так как в процессе исследования костного мозга пациентов различного возраста, выявлено, что даже у 25-летнего больного, которому произведена ампутация конечности в связи с отморожением стопы, костный мозг имеет такой же процент жировой ткани, как и пожилые пациенты старше 70 лет. При исследовании костного мозга определяется неоднородность по наличию «островков кроветворения». В одних случаях их нет вообще, у других присутствуют единичные. Костный мозг трубчатых костей крайне редко бывает красноватого цвета, что позволяет предположить низкий уровень кроветворной функции. При подсчете миелограммы желтого костного мозга следует отметить следующее: недифференцированные бласты, миелобласты и промиелоциты в пределах от 0,1% до 1,4%. Содержание миелоцитов возрастает от 8,0% до 31,4%. Количество метамиелоцитов, палочкоядерных и сегментоядерных нейтрофилов в пределах нормы. В целом клетки нейтрофильного ряда количественно составляют от 64,0% до 78,6%. Крайне низкое число клеток эозинофильного ряда от 0,1% до 3,0%. Содержание клеток эритроидного ряда незначительно снижено от 7,0% до 18,0%. Лейко-эритробластное соотношение имеет свои особенности и равно от 5:1 до 10:1. Индекс созревания эритробластов равен 1,0. Отмечается полное отсутствие тромбоцитов и мегакариоцитов. Во всех исследованных образцах (10) отмечалась нормальная клеточность костномозгового материала и в 2 случаях клеточность была снижена. Состав костного мозга полиморфный. Тип эритропоэза нормобластический. Гранулоцитарный росток в норме или расширен. Созревание нейтрофилов не нарушено. Эритроидный росток во всех случаях угнетен. Белый росток гиперплазирован.
Заключение: Полученные данные следует считать нормой для желтого костного мозга. Исследование особенностей желтого костного мозга, взятого из бедренной кости (в случае ампутации конечности) может быть использовано для более полного понимания процессов иммуногенеза, происходящих в организме. В последнее десятилетие резко повысился интерес к изучению стволовых клеток, что невозможно без тонкого изучения костного мозга, как красного, так и желтого в целом. Понимание процессов происходящих в микроокружении стволовых клеток, находящихся в костном мозге, даст нам возможность влиять на функциональное состояние этих клеток и управлять ими.
Данная работа выполнена при поддержке Красноярского краевого фонда поддержки научной и научно-технической деятельности.
Рецензенты:
Сухоруков А.М., д.м.н., проф. ФГБНУ «НИИ МПС» г. Красноярск;
Черданцев Д.В., д.м.н., проф., заведующий кафедрой и клиникой хирургических болезней им. проф. А.М. Дыхно с курсом эндоскопии и эндохирургии КрасГМУ, г. Красноярск.
Омолаживающий орган
Одно из главных устремлений медицины как науки – это сделать так, чтобы человек омолодился. Существует много различных теорий относительно того, как стать моложе, но к этому вопросу нужно подходить с научной точки зрения.
Чем старше человек становится, тем медленнее протекает процесс регенерации клеток в его организме. Этот процесс обновления осуществляется благодаря определённому органу. Можно ли в таком случае назвать этот орган «омолаживающим»? Давайте разберёмся.
Секрет омоложения
Сразу же приоткроем завесу тайны относительно этого «волшебного органа» – это костный мозг. Это тот орган, который буквально позволяет нам омолаживаться. Основная его функция – это регенерация клеток организма, а основная особенность, способствующая этому – наличие стволовых клеток. Костный мозг напрямую влияет на продолжительность жизни человека и его уязвимость к заболеваниям.
Все знают про этот орган, но не всем известны его безграничные возможности. И когда речь заходит об омоложении, мало кто обращает внимания на костный мозг в данном контексте.
Важно понимать, что все регенераторные способности нашего организма начинаются с костного мозга. Наш организм постоянно обновляет за счёт клеток, которые продуцируются костным мозгом, и именно о костном мозге мы должны заботиться, если хотим поддерживать свой организм в оптимальном состоянии и не болеть.
Стволовые клетки
Кровь человека состоит из эритроцитов, лейкоцитов и тромбоцитов. Они в свою очередь вырастают из родительских клеток, которые именуются стволовыми клетками. Они делятся на два вида:
Стволовая клетка способна генерировать около миллиона клеток-потомков. Когда кровяные клетки созревают в костном мозге, они становятся частью кровеносной системы. Кроме лимфоцитов – они после созревания становятся полностью рабочими клетками и уходят в лимфатическую систему (селезёнка, миндалины и т. д.).
Созревшие клетки крови имеют непродолжительный период жизни – около 8-12 дней. Исключение составляют лишь эритроциты, чей срок жизни достигает 4 месяцев. Из-за этого организм потребляет невероятно большое количество крови. В течение дня в человеческом организме погибает несколько миллиардов клеток.
Поэтому задача костного мозга в целом и стволовых клеток в частности – создавать новые клетки на смену погибшим, чтобы организм мог питаться ими и выполнять свои естественные функции.
Строение костного мозга
Костный мозг – это питательная губчатая ткань, которая располагается в полостях костей и составляет около 4.6% всей массы тела человека. Он состоит из двух частей:
Давайте рассмотрим детальнее каждую из этих составляющих.
Красный костный мозг
Красный (он же кроветворный) костный мозг – это та часть костного мозга, которая отвечает за то, чтобы в нашем теле постоянно образовывались новые клетки, вследствие чего внутренние органы будут обновляться. С течением возраста скорость этого обновления, и, соответственно, производства новых стволовых клеток, снижается. В итоге красный костный мозг уменьшается в объёме и его замещает жёлтый костный мозг.
Красный костный мозг расположен у человека внутри следующих костей:
Состоит он из двух тканей:
Красный костный мозг развивается на начальных периодах развития эмбриона, когда хрящевой скелет только начинает образовываться (происходит это примерно на седьмой неделе). В это время в его костях образуется полость, которую заполняет костный мозг. Он состоит из следующих частей:
Затем начинают появляться специальные гемопоэтические клетки и формироваться вокруг сосудов. Когда человек рождается, его костные полости заполнены красным костным мозгов (который с возрастом вытесняет жёлтый костный мозг).
Такое вытеснение не является вырождением костного мозга или какой-то аномалией – это естественный процесс, который протекает с возрастом. Однако это не значит, что данный процесс нельзя повернуть в обратную сторону и сделать так, чтобы жёлтый костный мозг постепенно заменялся красным.
Жёлтый костный мозг
Жёлтый (он же недеятельный) костный мозг – это скопление жировой ткани в костях человека, в состав которой входит множество адипоцитов (жировых клеток). Он выполняет следующие функции:
Субстанция, именуемая жёлтым костным мозгом, получила своё название благодаря жёлтому цвету, обеспеченному липохромами.
Чем моложе человек, тем больше баланс красного и жёлтого костного мозга у него склоняется к первому. У ребёнка до трёх лет жёлтого костного мозга почти нет, у человека к 25-ти годам этот баланс составляет примерно 50/50, а далее, с течением возраста, жёлтый костный мозг начинает постепенно вытеснять красный.
Травматизация
Интересной особенностью организма является то, что когда он получает травмы, в процессе которых происходит потеря крови, жёлтый костный мозг даёт возможность красному костному мозгу увеличить свою продуктивность (то есть увеличиться в объёме). Поэтому постоянная микротравматизация способствует тому, что наш красный костный мозг поддерживается за счёт ресурсов, которые производит жёлтый костный мозг, причём поддерживается в хорошем функциональном состоянии.
Но вы вряд ли захотите периодически пускать кровь и подвергать себя травмам, чтобы обеспечить более продуктивную работу красного костного мозга за счёт жёлтого. Делать это не обязательно, ведь существует множество других методов стимуляции нужного участка костного мозга.
Смотрите в видео совет от доктора Шишонина:
Подписывайтесь на доктора Шишонина в инстаграм и получайте больше полезных советов по здоровью:
Цитологическое исследование отпечатков трепанобиоптата костного мозга. Подсчет миелограммы. в Москве
Цитологическое исследование отпечатков трепанобиоптата костного мозга важно для понимания степени распространенности как онкогематологического заболевания, так и солидных опухолей, а также для первичной диагностики некоторых видов злокачественных новообразований.
Трепанобиоптат костного мозга получают путем забора биологического материала непосредственно из губчатых костей скелета.
Приём и исследование биоматериала
Когда нужно сдавать анализ Цитологическое исследование отпечатков трепанобиоптата костного мозга. Подсчет миелограммы.?
Подробное описание исследования
Красный костный мозг (миелоидная ткань) – основной орган кроветворения, расположен в губчатом веществе плоских костей (кости черепа, грудина, лопатки, позвонки, кости таза) и в эпифизах трубчатых костей. В нем находится множество стволовых кроветворных клеток, клетки-предшественники миело- и лимфопоэза, а также клетки крови на различных стадиях дифференцировки.
Основой диагностики заболеваний системы крови является морфологическое исследование пунктатов костного мозга, лимфатических узлов и мазков периферической крови. Данные цитологического исследования костного мозга чрезвычайно важны для выявления нарушений кроветворения.
Существуют два метода получения образцов костного мозга: аспирационная биопсия
и трепанобиопсия. При пункционном (аспирационном) анализе исследованию подвергается нативная клеточная взвесь (собственно костный мозг), при трепанобиопсии исследуется остеомедуллярный цилиндр (клеточная взвесь + микроокружение + кость). Метод трепанобиопсии костного мозга позволяет получить более полную информацию о состоянии костномозгового кроветворения.
Цитологическое исследование отпечатков трепанобиоптата костного мозга проводят с целью идентификации диагноза, для качественной и количественной оценки функции костномозгового кроветворения у пациентов с опухолевыми заболеваниями системы крови, анемиями и другими заболеваниями, а также с целью оценки проводимой терапии.
Трепанобиопсия костного мозга выполняется амбулаторно, под местной анестезией. Взятие биоматериала производится иглой Jamshidi в области задневерхней ости правой или левой подвздошной кости. После получения образца ткани на кожу накладывают асептическую повязку, пациент находится под наблюдением врачей 2-3 часа, после чего отправляется домой.
Отпечатки трепанобиоптата получают методом «прокатывания» столбика между двумя предметными стеклами. Препарат высушивается, маркируется и отправляется в лабораторию. В лаборатории отпечатки окрашиваются специальным красителем и анализируются под световым микроскопом.
В норме, состав костного мозга может подвергаться значительным изменениям в зависимости от возраста пациента, функционального состояния костного мозга, а также качества проводимой манипуляции.
Миелограмма – качественное и количественное исследование клеточного состава костного мозга. При подсчете миелограммы определяются клеточность состава, внешний вид клеток (моно/полиморфизм), количество мегакариоцитов, наличие скоплений опухолевых клеток.
При интерпретации миелограммы определяют процентное соотношение всех клеточных элементов отпечатка и морфологическое описание клеток в составе каждого из клеточных рядов.
Миелограмма представляет собой таблицу, в которой все клеточные элементы распределены в соответствии со своими клеточными линиями в зависимости от стадии их созревания
Цитологический анализ отпечатков трепанобиоптата и интерпретация миелограммы являются наиболее значимыми методами определения заболеваний системы кроветворения.
