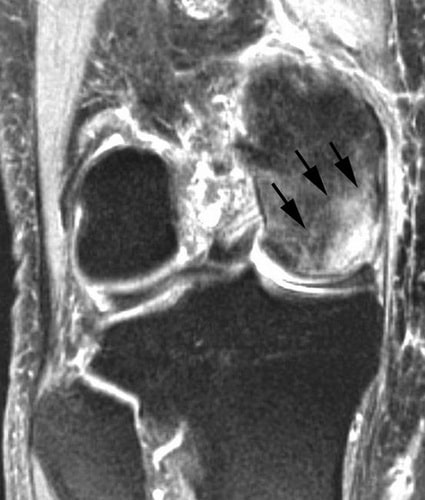
инфаркт костного мозга коленного сустава что это
Некроз коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Остеонекроз коленного сустава – это поражение костной ткани в результате нарушения кровоснабжения, приводящее к гибели костных клеток.
Рассказывает специалист ЦМРТ
Дата публикации: 09 Июля 2021 года
Дата проверки: 19 Июля 2021 года
Содержание статьи
Причины остеонекроза
Первичный идиопатический асептический некроз коленного сустава, причины которого остаются невыясненными.
Вторичный остеоартроз, в развитии которого играют роль следующие факторы:
Симптомы
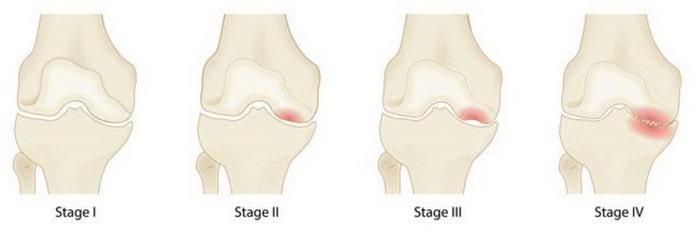
Стадии развития
По рентгенологическим признакам различают 5 стадий развития асептического некроза коленного сустава:
Как диагностировать
Для дифференциальной диагностики с другими патологиями опорно-двигательного аппарата делается общий и биохимический анализ крови.
Метод рентгенодиагностики на начальных стадиях некроза костей колена метод малоинформативен. Изменения на рентгенограммах: увеличение плотности костной ткани, микропереломы, сужение суставной щели появляются только на последних стадиях асептического некроза.
МРТ при асептическом некрозе коленного сустава выявляет дезорганизацию структуры, плотности костного вещества, минимальные очаги некроза еще при отсутствии клинической симптоматики.
Сцинтиграфия рекомендуется для дифференциальной диагностики некроза коленного сустава 3 степени с онкологией.
К какому врачу обратиться
Диагностикой и лечением заболеваний опорно-двигательного аппарата, в том числе и асептического некроза коленного сустава, занимается врач-ортопед.
Инфаркт костного мозга коленного сустава что это
1. Синонимы:
• Остеонекроз, аваскулярный некроз, асептический некроз:
о Термины взаимозаменяемы и все относятся к некрозу кости
о Термин «инфаркт кости» принято применять к очагу, расположенному не субхондрально
2. Определение:
• Гибель костной ткани и костного мозга, вторично вследствие потери кровоснабжения
1. Общая характеристика:
• Лучший диагностический критерий:
о Классический не осложненный инфаркт:
— Серпигинозный или бесформенный склероз на рентгено-граммех
— Признак двойной линии на МРТ
о Широкий ряд других визуализационных признаков, зависящих от процесса заживления и стадии инфаркта
• Локализация:
о Трубчатые кости, зоны метафиза и диафиза
о Реже в плоских костях
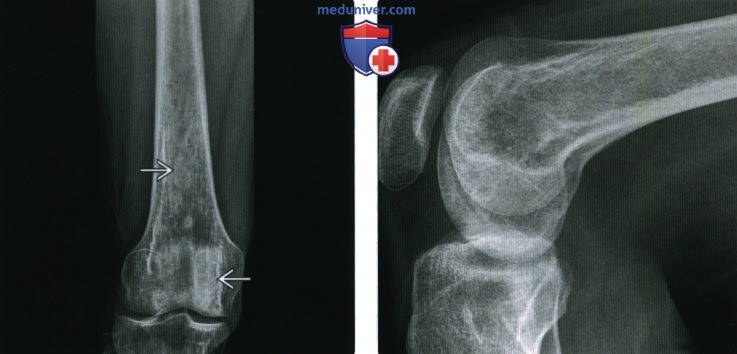
2. Рентгенография при инфаркте кости:
• Широкий ряд других визуализационных признаков, зависящих от заживления или дегенерации:
о Первоначальная картина нормальная
о При ранней стадии инфаркта костей пальцев может визуализироваться периостит
о Со временем возможно развитие патологического усиления в различных очагах:
— Очаговый или диффузный склероз
— Серпигинозное дистрофическое обызвествление
о Кистозная дегенерация: нехарактерна:
— Умеренное распространение на вовлеченный участок кости
— Кисты могут приводить к развитию тонкого, склеротического кольца
о Редко развивается саркоматозная дегенерация:
— Изменения от характерных для доброкачественного образования, до признаков высоко агрессивного литического образования с разрушением кортикального слоя и распространением на мягкие ткани
— Как правило, переходит в злокачественную фиброзную гистиоцитому
4. Радионуклидные исследования:
• Остеосцинтиграфия:
о «Холодный» очаг в кости на ранней стадии
о По мере излечения, захват неоднородно повышается
в) Дифференциальная диагностика инфаркта кости:
1. Отек костного мозга:
• При ранних стадиях развития инфаркта без дистрофического обызвествления или признака двойной линии
2. Процесс замещения костного мозга, диффузный или очаговый:
• При ранних стадиях развития инфаркта, без дистрофического обызвествления или признака двойной линии
(Справа) Рентгенография в боковой проекции, этот же пациент: умеренные диффузные патологические изменения интенсивности сигнала. 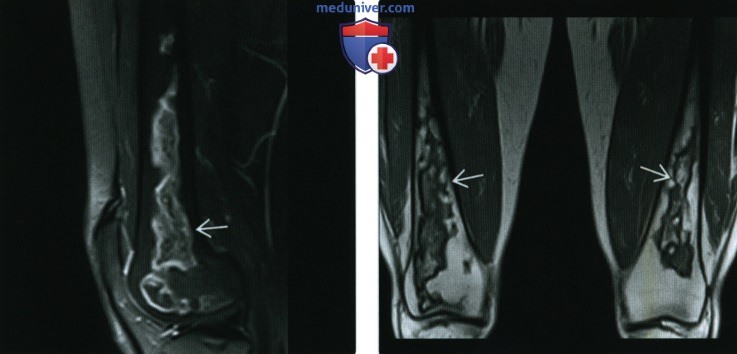
(Справа) Фронтальная Т1 МР-И, этот же случай: инфаркты кости, обширно поражающие обадиа-физа бедренной кости. Этиологический фактор удается установить только в трети случаев инфарктов костной ткани, среди которых частой причиной является постоянное применение стероидов. 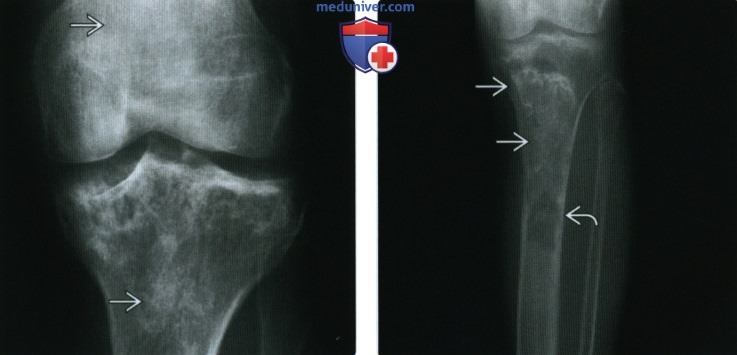
(Справа) Рентгенография в ПЗ проекции: серпигинозная кальцификация в метадиафизах, характерная для инфаркта кости. Дистальнее визуализируется более агрессивное литическое образование, развивающееся из костного инфаркта: подтверждена злокачественная фиброзная гистиоцитома, редкое осложнение инфаркта кости.
г) Патология. Общая характеристика:
• Этиология:
о Сниженный приток крови к кости различной этиологии:
— Эмболический феномен: серповидноклеточная анемия, жировая эмболия
— Повышение давления в костном мозге: стероиды, болезнь Гоше
— Уменьшение размеров сосудов: васкулит
о У многих пациентов нет предрасполагающих факторов и инфаркт считается идиопатическим
д) Клинические особенности:
1. Проявления:
• Типичные симптомы/признаки:
о Как правило, случайная находка при рентгенографии или МРТ
о Может иметь место ноющая боль
о У пациентов с серповидноклеточной анемией может быть интенсивная боль в позвоночнике
2. Течение и прогноз:
• Многие метафизарные и диафизарные инфаркты не изменяются и не имеют последствий
• Может развиться кистозная дегенерация, также без последствий
• Редко происходит дегенерация инфаркта в саркому кости:
о Как правило, в злокачественную фиброзную гистиоцитому
о 60% в области колена
о В трети случаев удается идентифицировать этиологию инфаркта
о Выживаемость без рецидивов около 60% в течение двух лет
3. Лечение:
• Нет лечения для не осложненного инфаркта кости
е) Список использованной литературы:
1. Inusa BP et al: Dilemma in differentiating between acute osteomyelitis and bone infarction in children with sickle cell disease: the role of ultrasound. PLoS One. 8(6):e65001, 2013
Редактор: Искандер Милевски. Дата публикации: 24.6.2021
Болезнь Кенига: чем страшна и как ее вовремя выявить?
Омертвение хрящевой ткани внутри коленного сустава – сложная патология, приводящая к весьма серьезным последствиям. Развитие некроза полости костных сочленений называется болезнью Кенига и требует безотлагательного лечения.
Этиология рассматриваемого недуга предполагает постепенное разрушение и отслоение хрящевой ткани от кости сустава, что создает трудности свободного движения, вызывая воспаление, ограничение подвижности и сильные болевые ощущения. Все это сильно снижает качество жизни человека и требует квалифицированной медицинской помощи.
Краткое определение
Прежде чем понять каковы предпосылки и симптомы рассматриваемой патологии, следует прежде всего понять, хотя бы в общих чертах, что собой представляет это заболевание.
Болезнь Кёнига – это ничто иное рассекающий остеохондрит колена. Заболевание имеет достаточно обширную клиническую картину и относится к категории патологий очагового, идиопатического типа.
По мере прогрессирования патологического состояния, у пациента поражаются субхондральные костные ткани, что приводит не просто к потере стабильности хряща, а еще и к его постепенному разрушению, влекущему за собой некроз и патологическое изменение кости.
Невозможность своевременной диагностики, отсутствие лечение и пренебрежение профилактикой и терапией может спровоцировать преждевременное развитие остеоартрита различной стадии.
Болезни Кенига подвержен любой человек на планете, вне зависимости от возраста и пола. В подавляющем большинстве диагностированных случаев, патология развивается в молодом, подростковом возрасте. Несмотря на обширную группу риска, стоит отметить, что статистика показывает, что диагностирование приходится на 21 случай из 100 000.
Различия рассекающего остеохондрита и болезни Кёнига
Несмотря на то, что рассматриваемое заболевание может иметь два популярных и при этом повсеместно используемых названия, между этими понятиями есть существенная разница.
Безусловно, оба дегенеративно-дистрофических процесса относятся к нарушениям целостности опорно-двигательного аппарата, вот только важным является одно отличие: остеохондрит может быть локализован в сочленениях различного типа, а вот болезнь Кенига – исключительно в коленном.
Патогенез
Несмотря на то, что диагностированные случаи встречаются в современной медицинской практике, патогенез рассекающего остеохондрита остается изученным не до конца.
На сегодняшний день существует большое количество предположений, каждое из которых дает возможность для формирования более-менее полноценной картины. Так, выделяют несколько теорий. Попробуем рассмотреть несколько из них.
Воспалительные процессы
Большое количество специалистов всего мира склоняются к тому, что патогенез рассматриваемого заболевания кроется именно в воспалительных процессах, что подтверждается несколькими гистологическими образцами. Так, одним из авторов было описано 24 подобных случая, в то время, как другой отметил 42 случая за 12 месяцев.
Стоит отметить, что было проведено достаточно большое количество гистологических анализов, которые при наличии симптоматики вовсе не показали наличие изменений воспалительного характера.
Теория о происхождении патологии из воспаления не имеет научно-литературного подкрепления.
Травматизм
Двумя другими американскими учеными было отмечено 14 случаев патологии при которой имело место предположение о том, что прогрессирование ухудшения состояния тканей может быть вызвано травмами (как острыми, так и хроническими).
Рассматривая эту теорию, можно проследить достаточно очевидную связь: патологические процессы зарождаются в наиболее уязвимом месте сустава, повреждения которого крайне сложно диагностировать. С течением времени костные ткани разрушаются, что вызывает некроз и отделение костно-хрящевого фрагмента.
Систематические микротравмы
Говоря о травмах не следует игнорировать такую ситуацию, как микротравмирование. Несмотря на кажущуюся незначительность, повторяющиеся повреждения целостности тканей (например, незначительные удары конечностью), вполне могут повлечь за собой весьма серьезные последствия.
Наследственная предрасположенность
Огромное количество научных трудов посвящено вопросу изучения генетических факторов.
Несмотря на большое количество проведенных исследований, а также бесконечно актуальные рассуждения медицинских работников всего мира, о влиянии генетического фактора, точного подтверждения о существовании связи между формированием остеохондрита рассекающего типа и наследственностью – нет.
Ишемия (снижение сосудистого питания)
Как известно, недостаток кровообращения может привести к крайне негативным, порой даже, необратимым последствиям. Так, в связи с результатами многочисленных исследований, изучением диагностированных случаев и учета ряда прочих факторов, было замечено значительно сокращение количества сосудов.
Рассматривая этот вопрос теоретически, можно прийти к выводу, что нарушение кровообращения может быть вызвано различными факторами, например, травмой различного типа или аномалиями сердечно-сосудистой системы.
Что относят к наиболее вероятным причинам болезни Кенига?
Патологическое поражение костно-хрящевых тканей рассматриваемого типа наиболее часто локализуется в колене. Несмотря на системность патологии и относительно тщательное изучение вопросов ее развития, с точностью определить однозначные причины ее возникновения – практически невозможно. В связи с этим, принято считать, что болезнь Кенига – это заболевание криптогенного характера (с неизвестным происхождением).
К числу наиболее вероятных причин принято относить:
систематический травматизм различных сегментов опорно-двигательного аппарата;
наличие сопутствующих дегенеративно-дистрофических заболеваний различного типа;
заболевания сердечно-сосудистой системы;
врожденные аномалии скелета, а именно – костно-хрящевой ткани;
повышенные нагрузки, специфика трудовой деятельности.
Общая симптоматическая картина
Любой неприятный симптом, который человек может заметить у себя – должен быть сигналом обращения за профессиональной медицинской помощью. В особенности, если речь идет об опорно-двигательном аппарате.
Симптоматика недуга достаточно обширна, что обусловлено невозможностью установления истиной причины ее появления. Так, к числу общих симптомов заболевания принято относить:
появление дискомфорта в области колена;
боли различной интенсивности, преимущественно ноющего характера в колене;
усиление неприятных ощущений, дискомфорта во время движения;
приступы болевого синдрома без веских причин;
локальная отечность, покраснение тканей;
затруднения в выполнении привычных движений, сокращение амплитуды подвижности нижней конечности, появление хруста;
суставные воспаления различной этиологии;
визуально заметные и ощутимые для человека изменения походки, появление хромоты;
Стадии болезни Кенига
Течение рассекающего остеохондрита имеет преимущественно постепенный, размеренный характер. Изучив особенности развития заболевания, а также познакомившись с его симптоматической картиной, можно выделить 4 стадии поражения:
I стадия – человек начинает испытывать незначительный дискомфорт и легкие болевые ощущения, локализующиеся в месте поражения (в основном, в коленных суставах). На этом этапе хрящевая ткань еще не деформирована, однако, процесс поражения костного мозга уже запущен.
II стадия – образуется все больше участков с некрозом (отмершими тканями), что вызывает усиление симптоматической картины. Прогресс заболевания становится отчетливо заметен при рентгенологическом исследовании. Со временем, у пациента формируется синовит (воспаление синовиальной оболочки) и начинается разрушение гиалинового хряща.
III стадия – отмерший участок ткани отделяется от поверхности кости, что провоцирует усиление симптоматической картины и вызывает ограничение подвижности пациента, обусловленное сильной болью.
IV стадия – пораженные ткани обосабливаются и формируют тело прямо в синовиальной сумке, что вызывает серьезный воспалительный процесс и значительно снижает качество жизни больного.
Разновидности болезни Кенига
На сегодняшний день не существует как-таковой классификации рассекающего остеохондрита. Однако, при этом, принято условно подразделять диагностированную патологию на несколько видов, в зависимости от:
возраста пациента (юновиальный (8-12 лет)/старческий тип (40-50 лет));
место локализации патологии (колено);
В зависимости от интенсивности проявляемой симптоматики, собранного анамнеза, а также прочих особенностей, определяется индивидуальный план лечения, который начинается прежде всего с точной диагностики.
Комплекс диагностических мероприятий
При появлении симптомов суставных патологий, прежде всего необходимо обратиться к терапевту за направлением к узкопрофильным специалистам или же направиться напрямую к врачу-ортопеду или травматологу.
В целях постановки максимально точного диагноза и выявления наиболее вероятной причины возникновения заболевания, применяется комплексный подход, предполагающий тщательное обследование пациента с применением таких методов обследования, как:
рентгенография – дает возможность сформировать актуальную информацию о состоянии, степени сохранности структуры тканей, а также определить точную локацию некротических процессов (преимущественно на III-IV стадии);
КТ (компьютерная томография) – создает оптимальные условия для оценки состояния и области поражения мягких тканей внутренней полости сочленения;
УЗИ (ультразвуковое исследование) или МРТ (магнитно-резонансная терапия) – наиболее эффективные методы, позволяющие выявить наличие проблемы еще на начальных этапах ее развития, предоставляя детальный анализ тканей;
артроскопия – малоинвазивное оперативное вмешательство диагностического характера, позволяющая с помощью микропрокола изучить состояние хряща;
лабораторное исследование – анализ крови пациента позволяет сформировать представление об уровне его здоровья, а также помогает выявить степени ревматоидного фактора.
Лечение болезни Кёнига
В связи с особенностями протекания клинической картины заболевания, лечение болезни Кенига преимущественно радикальное, что предполагает иссечение поврежденных тканей хирургическим путем. Однако, подход специалистов является комплексным, что предполагает сочетание радикальных и консервативных методик.
Разновидности хирургической операции
Несмотря на радикальность основного метода лечения, его применение является наилучшим решением, позволяющим избавить пациента от насущной проблемы.
Лечение болезни Кёнига хирургическим методом реализуется с применением артротомии – вскрытия суставной полости в целях устранения некротизированных фрагментов пораженных тканей. При этом, классическая методика имеет более щадящую вариацию – проведение оперативного вмешательства с применением эндоскопических методов с минимальным количеством повреждений (три небольших разреза/прокола).
Медикаментозная терапия
Назначение препаратов при лечении болезни Кёнига является одним из ключевых этапов и вторым по значимости, ведь именно от приема лекарственных препаратов во многом зависит успешность оперативного вмешательства и сроки реабилитации пациента.
Медикаментозная терапия предполагает применение таких препаратов, как:
анальгетики и спазмолитики;
нестероидные противовоспалительные средства (НПВС);
В связи с тем, что по мере прогрессирования патологии отмирает часть хрящевой ткани, особое внимание уделяется такой группе препаратов, как хондропротекторы. Благодаря курсу приема хондропротекторов, ускоряется регенеративный, что обеспечивает положительную динамику процесса заживления и стимулирует улучшение качества жизни пациента.
Одним из наиболее востребованных и эффективных препаратов группы «хондропротекторы» принято считать «Артракам».
Современные методы физиотерапии применяются преимущественно на начальных стадиях патологии, при необходимости активизации обменных процессов путем улучшения кровообращения пораженного сустава, а также в период реабилитации.
Среди широкого применяемых физиотерапевтических методик при лечении болезни Кенинга, стоит обратить внимание на такие, как электрофорез, ударно-волновая терапия, а также магнитная терапия и пр.
Физиотерапевтическое лечение допускается исключительно после качественной консультации лечащего врача, который берет во внимание не только общее состояние пациента, но также и динамики развития недуга, особенности его течения и другие факторы.
Чем грозит отсутствие лечения?
Вне зависимости от того, почему пациент не начал своевременное лечение патологически опасного суставного заболевания, его неизбежный прогресс и активное развитие рано или поздно приведут к необратимым последствиям.
Думаете, что легкий дискомфорт в коленном суставе «пройдет как-нибудь сам» или «просто стечение обстоятельств»? Как бы не так. Запущенные стадии приводя к тому, что некротизированный (отмерший) фрагмент отделяется в полость сустава, что приводит к ограничению его подвижности и интенсивному развитию воспалительной симптоматики. Блокада, вызванная локализацией подобного рода фрагментов, провоцирует появление деформирующего артроза.
Как защититься от болезни Кенига?
От развития патологий опорно-двигательного аппарата, в частности, заболеваний по типу болезни Кенига, не застрахован ни один человек на планете. В связи с этим, при желании обезопасить себя и снизить риски появления суставных патологий, нужно начинать действовать как можно раньше.
К большому сожалению, особых, специальных профилактических мер от болезней коленей – нет. Однако, большое количество исследований и имеющиеся знания об этиологии патологических процессов, позволяют сформировать общее представление о профилактике недугов опорно-двигательного аппарата.
Минимизировать вероятность развития патологии колена можно, если соблюдать следующие рекомендации:
Вне зависимости от возраста, увлечений, места проживания и прочих особенностей – вести максимально здоровый образ жизни (правильно питаться, больше двигаться и пр.).
Отказаться от пагубных привычек в пользу формирования новых, например, выполнения ежедневной утренней зарядки.
Следить за рациональностью нагрузки на нижние конечности и дозировать нагрузку на колени.
Не забывать о важности сохранности работы сердечно-сосудистой системы и систематически проводить профилактические осмотры.
При первых симптомах болезни Кенига коленного сустава – обращаться за квалифицированной медицинской помощью.
Даже самый слабый дискомфорт в коленном суставе – повод прислушаться к собственному самочувствию и обратиться к врачу за консультацией.
Помните, что практически любое известное медицине заболевание лучше всего поддается лечению именно на начальных этапах.
Асептический некроз костей в коленном суставе
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
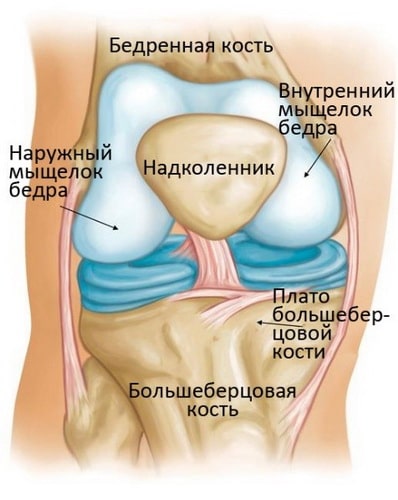
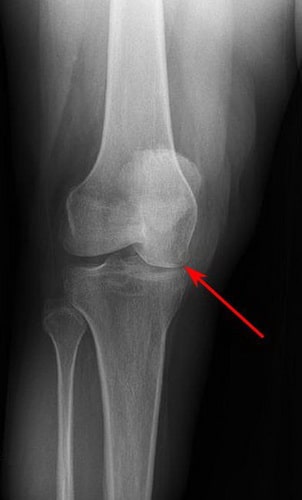
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
Анатомические особенности коленного сустава
Коленный сустав, образованный надколенником, верхней частью большеберцовой и нижней частью бедренной кости, является самым большим и мощным в теле человека. Формирующие данный сустав кости в области соприкосновения друг с другом покрыты гладким суставным хрящом, обеспечивающим их скольжение при совершении человеком любого рода повседневных движений.
Как показывает медицинская практика, чаще всего остеонекроз возникает во внутреннем мыщелке, хотя, не редко, его локализацией может являться и наружный мыщелок (плато большеберцовой кости).
Рис. Чаще всего, остеонекроз коленного сустава поражает внутренний мыщелок бедра.
Причины остеонекроза
Как уже было отмечено выше, остеонекроз развивается при нарушениях кровоснабжения тех или иных участков костных тканей. В этом случае, при дефиците питательных веществ, наблюдается дистрофия и так называемое «проваливание» суставного хряща, что и ведет к развитию, а также последующему прогрессированию остеоартроза.
Септический (аваскулярный) некроз коленного сустава характерен для пациентов, использующих в течении долгого времени гормональную терапию, злоупотребляющих алкоголем и, в ряде случаев, получивших травму.
Кроме того, в своей практике специалисты выделяют и так называемый спонтанный остеонекроз, имеющий, на данный момент, неопределенную этиологию и характеризующийся значительным болевым синдромом в области колена.
Как правило, в группе риска находятся люди в возрасте от 60 лет, среди которых подавляющее большинство – женщины.
Факторы риска
Выявить точные причины нарушения кровоснабжения того или иного участка костной ткани, зачастую, практически невозможно. Однако сегодня врачи перечисляют следующие факторы риска, так или иначе влияющие на развитие недуга:
Как бы то ни было, при несвоевременном диагностировании остеонекроза на начальных стадиях, а также при отсутствии надлежащего лечения, данное заболевание гарантированно развивается в тяжелый остеоартроз.
Симптоматика остеонекроза
Остеонекроз (асептический некроз) развивается стадийно, проявляя себя, на первых этапах, внезапными дискомфортными и болевыми ощущениями во внутренней области колена, вызванными незначительными травмами, а также повышенной физической активностью.
По мере развития недуга человек начинает испытывать затруднения и сильную боль не только при совершении простейших повседневных движений, но и, даже, находясь в положении стоя.
Другими симптомами асептического некроза могут являться:
Процесс развития недуга происходит достаточно быстро и может занимать до одного года. По этой причине важно своевременно определить (диагностировать) наличие остеонекроза и начать его своевременное лечение, что позволит достичь весьма благоприятных результатов.
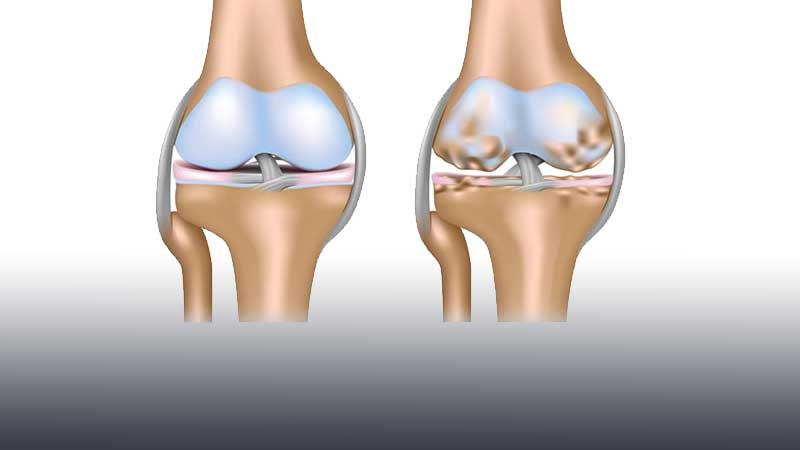
Четыре стадии асептического некроза (остеонекроза). На первой стадии серьезных изменений не наблюдается, в то время как при четвертой очевидны тяжелая форма остеоартрита и ярко выраженный коллапс коленного сустава.
Методы диагностики заболевания
Фзикальное обследование
При физикальном обследовании специалист обсуждает с пациентом особенности его самочувствия, выясняет имеющиеся жалобы, проводит тщательное обследование, а также сбор анамнеза учитывая наличие следующих признаков:
В процессе обследования лечащий врач устанавливает наиболее болезненные участки коленного сустава.
В большинстве случаев для асептического некроза характерно возникновение внезапных, не связанных с травмой, болей, проявляющихся преимущественно в ночное время суток. Также, зачастую, специалистом наблюдается скопление в суставе внутриколенной жидкости.
Диагностирование заболевания на ранних этапах проводится при помощи МРТ.
Виды лучевой диагностики
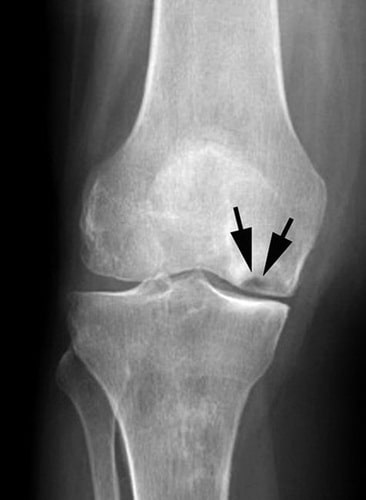
Рентгенография. Полученное при рентгенографическом исследовании изображение позволяет распознать плотные анатомические структуры, включая костные ткани. Данная методика обследования, как правило, выполняется с целью выявления, а также определения степени патологического изменения костей, характерного для последних стадий асептического некроза. Однако, при этом, обнаружить при помощи рентгенографии какие-либо изменения на начальных стадиях недуга не представляется возможным.
На снимке можно увидеть признаки асептического некроза внутреннего мыщелка бедренной кости.
Постепенно, с развитием заболевания может наблюдаться сужение суставной щели, сопряженное с травмированием хрящевой ткани сустава.
МРТ (магнитно-резонансная томография). Данная диагностическая методика позволяет обнаружить патологии, не отображаемые на рентгеновских снимках и/или не имеющие тех или иных симптомов. Благодаря такой важной особенности, МРТ считается более предпочтительным вариантом диагностирования остеонекроза.
Костная сцинтиграфия. Сцинтиграфия костной ткани (остеосцинтиграфия или ОСГ), особенностью которой является предварительная внутривенная инъекция безопасного для здоровья радиофармпрепарата (РФП), является одним из результативных вариантов диагностики остеонекроза. Данная методика позволяет увидеть и провести достаточно подробное исследование процесса поглощения и последующего накопления тканями радиоактивного препарата, сделав нужные выводы о развитии заболевания.
Тактика лечения остеонекроза
Особенность лечения остеонекроза, в первую очередь, зависит от следующих нюансов:
При этом специалисты разделяют асептический некроз на четыре стадии:
1 и 2 стадия, продолжительность которой длится до года, характеризуется видимым при МРТ образованием отечности в костной ткани, и дает высокий процент вероятности выздоровления.
3 и 4 стадии – характеризуется практически необратимыми процессами разрушения костной ткани.
Таким образом, при наличии у пациента первой и, в ряде случаев, второй стадии заболевания, могут применяться консервативные методики лечения.
Консервативное лечение
Устранение начальной формы остеонекроза по консервативной методике может включать:
Как правило, при грамотном составлении и соблюдении комплекса рекомендаций, консервативное лечение дает положительные результаты.
В случаях, когда площадь поражения сустава достаточно большая, а консервативное лечение не принесло желаемого результата, специалисты назначают малоинвазивное артроскопическое хирургическое вмешательство.
Хирургическое лечение
На сегодняшний день, существует ряд весьма эффективных методик хирургического лечения асептического некроза.
Микрофактуринг и артроскопический дебридмент. При такой методике хирургического вмешательства специалист применяет миниатюрные инструментарий и видеокамеру, позволяющие достаточно эффективно выполнить извлечение из сустава поврежденной хрящевой ткани, а также микроскопических костных фрагментов. Если же площадь поражения не значительна, врач формирует несколько отверстий (микропереломов), что позволяет запустить процессы репарации и, тем самым, нормализовать кровоснабжение на конкретном участке кости.
Внутренняя декомпрессия. Сутью такой операции является формирование в кости нескольких небольших, либо одного крупного канала с целью уменьшения так называемого внутрикостного давления. Такая технология обеспечивает образование новых сосудов, питающих пораженную суставную часть, устраняет костный коллапс, а также эффективным образом препятствует развитию остеоартроза.
Внутренняя декомпрессия на начальных этапах проявления остеонекроза
Остеохондропластика. Нередко внутреннюю декомпрессию сопрягают с заменой частей коленного сустава остеохондральным трансплантатом, взятым из здоровой кости, как самого пациента, так и донора. Кроме того, в последнее время, в медицине вполне успешно стали применяться и трансплантаты синтетического происхождения
Имплантация аутологичных хондроцитов (ИАХ). ИАХ, как методика, проводится в 2 этапа. Первый включает забор специалистом небольшого объема хондроцитов (хрящевых клеток), с целью последующего увеличения их объема путем культивирования в лабораторных условиях. Второй – имплантацию полученного биовещества в область пораженного недугом коленного сустава. Впоследствии, подсаженные клетки начинают разрастаться, замещая собой больные.
Остеотомия. Во время данной процедуры специалисты удаляют части бедренной или большеберцовой кости обеспечивая, тем самым, перераспределение нагрузки с больного участка, на здоровый.
Тотальное эндопротезирование (одномыщелковое). В случаях, когда остеонекроз достигает пика развития, вызывая коллапс кости, врачи рекомендуют выполнить замену коленного сустава пластиковыми, либо металлическими элементами. Это, в большинстве случаев, позволяет в некоторой степени восстановить изначальные функциональные возможности коленного сустава.
Исход заболевания
Как показывает медицинская практика, в подавляющем большинстве случаев использование той или иной из вышеперечисленных методик лечения асептического некроза обеспечивает не только купирование болевого синдрома, но и нормализацию функционирования коленного сустава. При этом, качество устранения данного недуга напрямую зависит от индивидуальной клинической картины пациента, стадии, на которой удалось диагностировать заболевание, а также правильности тактики лечения.
Стоимость услуг
Первичная консультация специалиста
Внутрисуставная инъекция препарата на основе гиалуроновой кислоты (стоимость препарата «Дьюралан» не включается)
PRP-терапия и плазмолифтинг (проводится в случае наличия травм и/или заболеваний коленного сустава)
Корригирующая остеотомия большеберцовой кости для лечения артроза
Одномыщелковое эндопротезирование коленного сустава