инфаркт костного мозга коленного сустава лечение
Некроз коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Остеонекроз коленного сустава – это поражение костной ткани в результате нарушения кровоснабжения, приводящее к гибели костных клеток.
Рассказывает специалист ЦМРТ
Дата публикации: 09 Июля 2021 года
Дата проверки: 19 Июля 2021 года
Содержание статьи
Причины остеонекроза
Первичный идиопатический асептический некроз коленного сустава, причины которого остаются невыясненными.
Вторичный остеоартроз, в развитии которого играют роль следующие факторы:
Симптомы
Стадии развития
По рентгенологическим признакам различают 5 стадий развития асептического некроза коленного сустава:
Как диагностировать
Для дифференциальной диагностики с другими патологиями опорно-двигательного аппарата делается общий и биохимический анализ крови.
Метод рентгенодиагностики на начальных стадиях некроза костей колена метод малоинформативен. Изменения на рентгенограммах: увеличение плотности костной ткани, микропереломы, сужение суставной щели появляются только на последних стадиях асептического некроза.
МРТ при асептическом некрозе коленного сустава выявляет дезорганизацию структуры, плотности костного вещества, минимальные очаги некроза еще при отсутствии клинической симптоматики.
Сцинтиграфия рекомендуется для дифференциальной диагностики некроза коленного сустава 3 степени с онкологией.
К какому врачу обратиться
Диагностикой и лечением заболеваний опорно-двигательного аппарата, в том числе и асептического некроза коленного сустава, занимается врач-ортопед.
Лечение АНГБК
Аваскулярный некроз возникает из-за нарушения гемодинамики. Заболевание грозное, последствия его могут быть тяжелыми. Очень важно вовремя поставить диагноз, тогда есть шанс спасти ногу и избежать хирургического вмешательства. Комплексное лечение остеонекроза зависит от стадии и тяжести заболевания. В начале болезни применяется консервативная терапия, на последующих – прибегают к операциям и эндопротезированию.
Цель лечения:
Тактика лечения по периодам болезни
Ориентировочная схема лечения остеонекроза зависит от тяжести процесса. Ее основные принципы должен знать пациент, каждый пункт лечения согласовывается с пациентом, потому что только совместными и согласованными усилиями врача и больного можно получить желаемый эффект.
Начальная стадия АНГБК
Начальный этап заболевания длится от несколько дней до полугода. Это этап, когда травмируются сосуды. В этом периоде еще можно повернуть процесс вспять, улучшив локальную трофику и стимулируя рост костной ткани. Большой акцент в этом периоде делается на щадяще-охранительный режим, благодаря которому головка сустава разгружается.
Вторая стадия АНГБК
Через полгода после дебюта болезни начинается интенсивная деструкция кости, бедренная головка деформируется.
Лечебная гимнастика необходима в любом периоде болезни. Важно, чтобы комплекс упражнений составлял инструктор и в первое время наблюдал за правильным их выполнением.
Массаж может принести пользу и во второй стадии. Но движения рук должны быть легкими, после массажа пациент должен чувствовать приятное тепло
3-я стадия
Болезнь переходит в третью стадию обычно через 8-9 месяцев. Головка уже практически разрушена и встает вопрос о хирургическом вмешательстве.
Лечебная физкультура, лекарственная терапия, массаж и физиотерапия в этой стадии являются вспомогательными мерами. Акцент в этом периоде делается уже на операции.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:





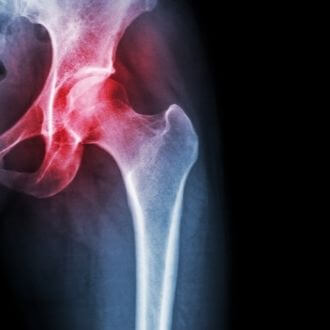
Инфаркт костного мозга коленного сустава лечение
1. Синонимы:
• Остеонекроз, аваскулярный некроз, асептический некроз:
о Термины взаимозаменяемы и все относятся к некрозу кости
о Термин «инфаркт кости» принято применять к очагу, расположенному не субхондрально
2. Определение:
• Гибель костной ткани и костного мозга, вторично вследствие потери кровоснабжения
1. Общая характеристика:
• Лучший диагностический критерий:
о Классический не осложненный инфаркт:
— Серпигинозный или бесформенный склероз на рентгено-граммех
— Признак двойной линии на МРТ
о Широкий ряд других визуализационных признаков, зависящих от процесса заживления и стадии инфаркта
• Локализация:
о Трубчатые кости, зоны метафиза и диафиза
о Реже в плоских костях
2. Рентгенография при инфаркте кости:
• Широкий ряд других визуализационных признаков, зависящих от заживления или дегенерации:
о Первоначальная картина нормальная
о При ранней стадии инфаркта костей пальцев может визуализироваться периостит
о Со временем возможно развитие патологического усиления в различных очагах:
— Очаговый или диффузный склероз
— Серпигинозное дистрофическое обызвествление
о Кистозная дегенерация: нехарактерна:
— Умеренное распространение на вовлеченный участок кости
— Кисты могут приводить к развитию тонкого, склеротического кольца
о Редко развивается саркоматозная дегенерация:
— Изменения от характерных для доброкачественного образования, до признаков высоко агрессивного литического образования с разрушением кортикального слоя и распространением на мягкие ткани
— Как правило, переходит в злокачественную фиброзную гистиоцитому
4. Радионуклидные исследования:
• Остеосцинтиграфия:
о «Холодный» очаг в кости на ранней стадии
о По мере излечения, захват неоднородно повышается
в) Дифференциальная диагностика инфаркта кости:
1. Отек костного мозга:
• При ранних стадиях развития инфаркта без дистрофического обызвествления или признака двойной линии
2. Процесс замещения костного мозга, диффузный или очаговый:
• При ранних стадиях развития инфаркта, без дистрофического обызвествления или признака двойной линии
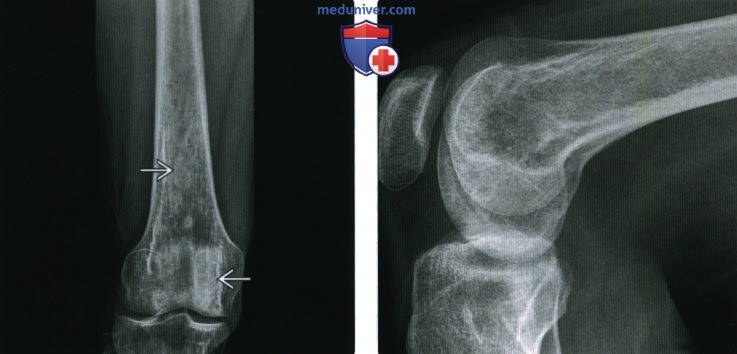
(Справа) Рентгенография в боковой проекции, этот же пациент: умеренные диффузные патологические изменения интенсивности сигнала. 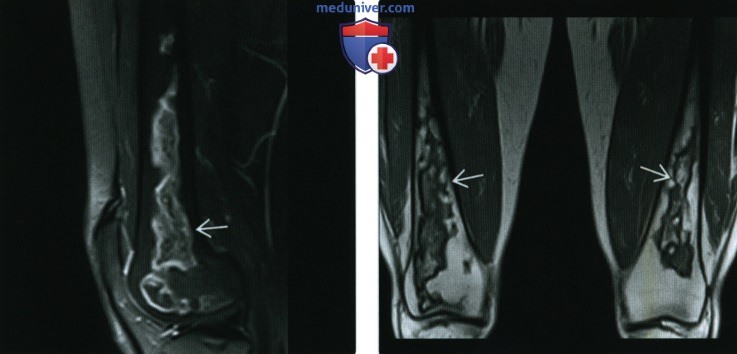
(Справа) Фронтальная Т1 МР-И, этот же случай: инфаркты кости, обширно поражающие обадиа-физа бедренной кости. Этиологический фактор удается установить только в трети случаев инфарктов костной ткани, среди которых частой причиной является постоянное применение стероидов. 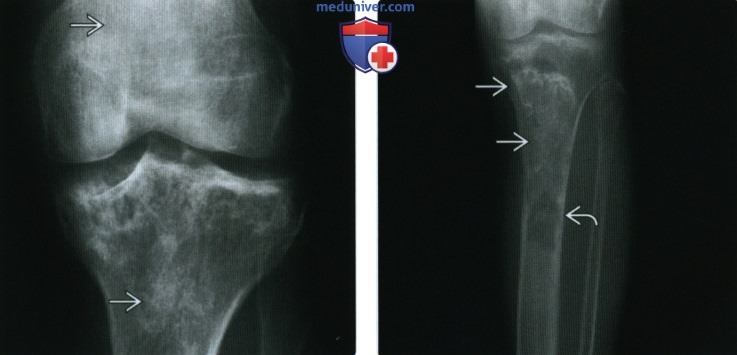
(Справа) Рентгенография в ПЗ проекции: серпигинозная кальцификация в метадиафизах, характерная для инфаркта кости. Дистальнее визуализируется более агрессивное литическое образование, развивающееся из костного инфаркта: подтверждена злокачественная фиброзная гистиоцитома, редкое осложнение инфаркта кости.
г) Патология. Общая характеристика:
• Этиология:
о Сниженный приток крови к кости различной этиологии:
— Эмболический феномен: серповидноклеточная анемия, жировая эмболия
— Повышение давления в костном мозге: стероиды, болезнь Гоше
— Уменьшение размеров сосудов: васкулит
о У многих пациентов нет предрасполагающих факторов и инфаркт считается идиопатическим
д) Клинические особенности:
1. Проявления:
• Типичные симптомы/признаки:
о Как правило, случайная находка при рентгенографии или МРТ
о Может иметь место ноющая боль
о У пациентов с серповидноклеточной анемией может быть интенсивная боль в позвоночнике
2. Течение и прогноз:
• Многие метафизарные и диафизарные инфаркты не изменяются и не имеют последствий
• Может развиться кистозная дегенерация, также без последствий
• Редко происходит дегенерация инфаркта в саркому кости:
о Как правило, в злокачественную фиброзную гистиоцитому
о 60% в области колена
о В трети случаев удается идентифицировать этиологию инфаркта
о Выживаемость без рецидивов около 60% в течение двух лет
3. Лечение:
• Нет лечения для не осложненного инфаркта кости
е) Список использованной литературы:
1. Inusa BP et al: Dilemma in differentiating between acute osteomyelitis and bone infarction in children with sickle cell disease: the role of ultrasound. PLoS One. 8(6):e65001, 2013
Редактор: Искандер Милевски. Дата публикации: 24.6.2021
Асептический некроз костей в коленном суставе
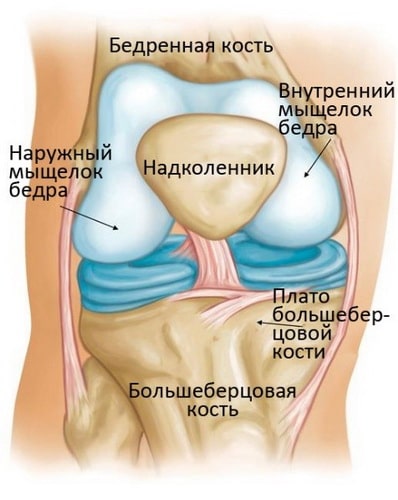
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
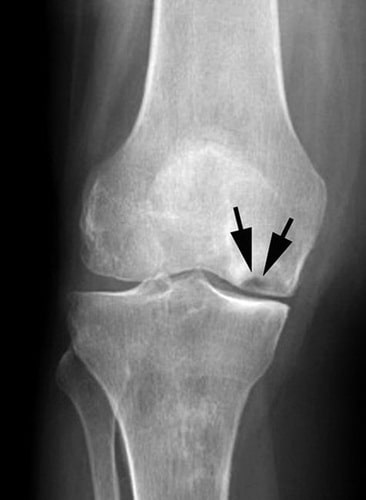
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
Анатомические особенности коленного сустава
Коленный сустав, образованный надколенником, верхней частью большеберцовой и нижней частью бедренной кости, является самым большим и мощным в теле человека. Формирующие данный сустав кости в области соприкосновения друг с другом покрыты гладким суставным хрящом, обеспечивающим их скольжение при совершении человеком любого рода повседневных движений.
Как показывает медицинская практика, чаще всего остеонекроз возникает во внутреннем мыщелке, хотя, не редко, его локализацией может являться и наружный мыщелок (плато большеберцовой кости).
Рис. Чаще всего, остеонекроз коленного сустава поражает внутренний мыщелок бедра.
Причины остеонекроза
Как уже было отмечено выше, остеонекроз развивается при нарушениях кровоснабжения тех или иных участков костных тканей. В этом случае, при дефиците питательных веществ, наблюдается дистрофия и так называемое «проваливание» суставного хряща, что и ведет к развитию, а также последующему прогрессированию остеоартроза.
Септический (аваскулярный) некроз коленного сустава характерен для пациентов, использующих в течении долгого времени гормональную терапию, злоупотребляющих алкоголем и, в ряде случаев, получивших травму.
Кроме того, в своей практике специалисты выделяют и так называемый спонтанный остеонекроз, имеющий, на данный момент, неопределенную этиологию и характеризующийся значительным болевым синдромом в области колена.
Как правило, в группе риска находятся люди в возрасте от 60 лет, среди которых подавляющее большинство – женщины.
Факторы риска
Выявить точные причины нарушения кровоснабжения того или иного участка костной ткани, зачастую, практически невозможно. Однако сегодня врачи перечисляют следующие факторы риска, так или иначе влияющие на развитие недуга:
Как бы то ни было, при несвоевременном диагностировании остеонекроза на начальных стадиях, а также при отсутствии надлежащего лечения, данное заболевание гарантированно развивается в тяжелый остеоартроз.
Симптоматика остеонекроза
Остеонекроз (асептический некроз) развивается стадийно, проявляя себя, на первых этапах, внезапными дискомфортными и болевыми ощущениями во внутренней области колена, вызванными незначительными травмами, а также повышенной физической активностью.
По мере развития недуга человек начинает испытывать затруднения и сильную боль не только при совершении простейших повседневных движений, но и, даже, находясь в положении стоя.
Другими симптомами асептического некроза могут являться:
Процесс развития недуга происходит достаточно быстро и может занимать до одного года. По этой причине важно своевременно определить (диагностировать) наличие остеонекроза и начать его своевременное лечение, что позволит достичь весьма благоприятных результатов.
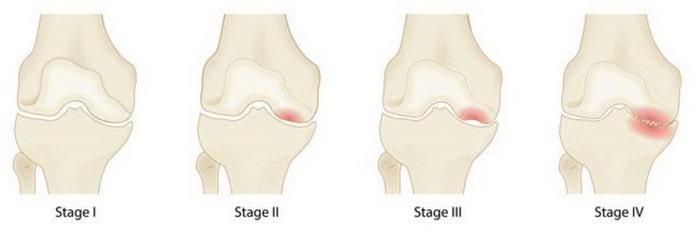
Четыре стадии асептического некроза (остеонекроза). На первой стадии серьезных изменений не наблюдается, в то время как при четвертой очевидны тяжелая форма остеоартрита и ярко выраженный коллапс коленного сустава.
Методы диагностики заболевания
Фзикальное обследование
При физикальном обследовании специалист обсуждает с пациентом особенности его самочувствия, выясняет имеющиеся жалобы, проводит тщательное обследование, а также сбор анамнеза учитывая наличие следующих признаков:
В процессе обследования лечащий врач устанавливает наиболее болезненные участки коленного сустава.
В большинстве случаев для асептического некроза характерно возникновение внезапных, не связанных с травмой, болей, проявляющихся преимущественно в ночное время суток. Также, зачастую, специалистом наблюдается скопление в суставе внутриколенной жидкости.
Диагностирование заболевания на ранних этапах проводится при помощи МРТ.
Виды лучевой диагностики
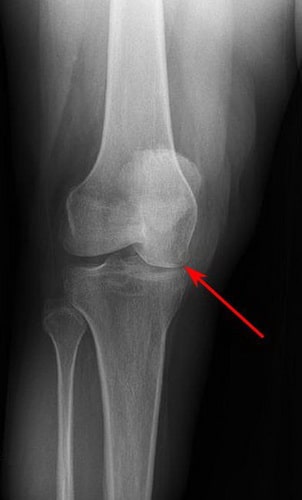
Рентгенография. Полученное при рентгенографическом исследовании изображение позволяет распознать плотные анатомические структуры, включая костные ткани. Данная методика обследования, как правило, выполняется с целью выявления, а также определения степени патологического изменения костей, характерного для последних стадий асептического некроза. Однако, при этом, обнаружить при помощи рентгенографии какие-либо изменения на начальных стадиях недуга не представляется возможным.
На снимке можно увидеть признаки асептического некроза внутреннего мыщелка бедренной кости.
Постепенно, с развитием заболевания может наблюдаться сужение суставной щели, сопряженное с травмированием хрящевой ткани сустава.
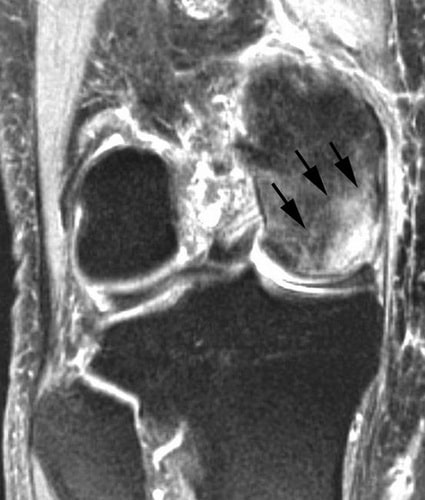
МРТ (магнитно-резонансная томография). Данная диагностическая методика позволяет обнаружить патологии, не отображаемые на рентгеновских снимках и/или не имеющие тех или иных симптомов. Благодаря такой важной особенности, МРТ считается более предпочтительным вариантом диагностирования остеонекроза.
Костная сцинтиграфия. Сцинтиграфия костной ткани (остеосцинтиграфия или ОСГ), особенностью которой является предварительная внутривенная инъекция безопасного для здоровья радиофармпрепарата (РФП), является одним из результативных вариантов диагностики остеонекроза. Данная методика позволяет увидеть и провести достаточно подробное исследование процесса поглощения и последующего накопления тканями радиоактивного препарата, сделав нужные выводы о развитии заболевания.
Тактика лечения остеонекроза
Особенность лечения остеонекроза, в первую очередь, зависит от следующих нюансов:
При этом специалисты разделяют асептический некроз на четыре стадии:
1 и 2 стадия, продолжительность которой длится до года, характеризуется видимым при МРТ образованием отечности в костной ткани, и дает высокий процент вероятности выздоровления.
3 и 4 стадии – характеризуется практически необратимыми процессами разрушения костной ткани.
Таким образом, при наличии у пациента первой и, в ряде случаев, второй стадии заболевания, могут применяться консервативные методики лечения.
Консервативное лечение
Устранение начальной формы остеонекроза по консервативной методике может включать:
Как правило, при грамотном составлении и соблюдении комплекса рекомендаций, консервативное лечение дает положительные результаты.
В случаях, когда площадь поражения сустава достаточно большая, а консервативное лечение не принесло желаемого результата, специалисты назначают малоинвазивное артроскопическое хирургическое вмешательство.
Хирургическое лечение
На сегодняшний день, существует ряд весьма эффективных методик хирургического лечения асептического некроза.
Микрофактуринг и артроскопический дебридмент. При такой методике хирургического вмешательства специалист применяет миниатюрные инструментарий и видеокамеру, позволяющие достаточно эффективно выполнить извлечение из сустава поврежденной хрящевой ткани, а также микроскопических костных фрагментов. Если же площадь поражения не значительна, врач формирует несколько отверстий (микропереломов), что позволяет запустить процессы репарации и, тем самым, нормализовать кровоснабжение на конкретном участке кости.
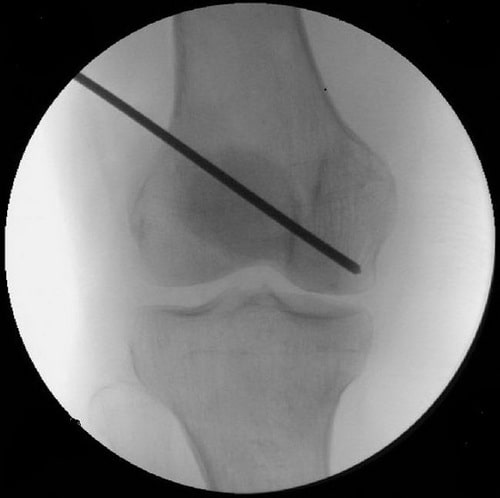
Внутренняя декомпрессия. Сутью такой операции является формирование в кости нескольких небольших, либо одного крупного канала с целью уменьшения так называемого внутрикостного давления. Такая технология обеспечивает образование новых сосудов, питающих пораженную суставную часть, устраняет костный коллапс, а также эффективным образом препятствует развитию остеоартроза.
Внутренняя декомпрессия на начальных этапах проявления остеонекроза
Остеохондропластика. Нередко внутреннюю декомпрессию сопрягают с заменой частей коленного сустава остеохондральным трансплантатом, взятым из здоровой кости, как самого пациента, так и донора. Кроме того, в последнее время, в медицине вполне успешно стали применяться и трансплантаты синтетического происхождения
Имплантация аутологичных хондроцитов (ИАХ). ИАХ, как методика, проводится в 2 этапа. Первый включает забор специалистом небольшого объема хондроцитов (хрящевых клеток), с целью последующего увеличения их объема путем культивирования в лабораторных условиях. Второй – имплантацию полученного биовещества в область пораженного недугом коленного сустава. Впоследствии, подсаженные клетки начинают разрастаться, замещая собой больные.
Остеотомия. Во время данной процедуры специалисты удаляют части бедренной или большеберцовой кости обеспечивая, тем самым, перераспределение нагрузки с больного участка, на здоровый.
Тотальное эндопротезирование (одномыщелковое). В случаях, когда остеонекроз достигает пика развития, вызывая коллапс кости, врачи рекомендуют выполнить замену коленного сустава пластиковыми, либо металлическими элементами. Это, в большинстве случаев, позволяет в некоторой степени восстановить изначальные функциональные возможности коленного сустава.
Исход заболевания
Как показывает медицинская практика, в подавляющем большинстве случаев использование той или иной из вышеперечисленных методик лечения асептического некроза обеспечивает не только купирование болевого синдрома, но и нормализацию функционирования коленного сустава. При этом, качество устранения данного недуга напрямую зависит от индивидуальной клинической картины пациента, стадии, на которой удалось диагностировать заболевание, а также правильности тактики лечения.
Стоимость услуг
Первичная консультация специалиста
Внутрисуставная инъекция препарата на основе гиалуроновой кислоты (стоимость препарата «Дьюралан» не включается)
PRP-терапия и плазмолифтинг (проводится в случае наличия травм и/или заболеваний коленного сустава)
Корригирующая остеотомия большеберцовой кости для лечения артроза
Одномыщелковое эндопротезирование коленного сустава
Асептический некроз головки бедренной кости (АНГБК)
Что такое асептический некроз головки бедренной кости?
АНГБК – это серьезное заболевание опорно-двигательного аппарата, которое характеризуется разрушением костной ткани головки бедренной кости с нарушением функции тазобедренного сустава. На сегодняшний день для патологии не разработано радикальное лечение. Однако адекватная медикаментозная терапия замедляет разрушающее прогрессирование костной ткани. В отсутствие лечения асептический некроз бедра ведет к инвалидизации пациента.
Виды заболевания
Асептическое разрушение бедренной головки чаще встречается среди людей в возрасте 35-55 лет. Классификация болезни основывается на характере поражения кости. Выделяют 2 основных типа АНГБК:
АНГБК также классифицируют в зависимости от тяжести симптомов на легкую, среднюю и терминальную стадию патологического процесса.
Симптомы асептического некроза головки бедренной кости
В основе заболевания лежит постепенное разрушение костной ткани. Первоочередным симптомом, который встречается у всех пациентов, является боль в зоне поражения. Она может отличаться по интенсивности в зависимости от стадии патологического процесса.
Кроме болевого синдрома, пациенты часто отмечают:
На ранних этапах развития заболевания эти симптомы могут быть выражены минимально. Однако это не должно стать причиной оттягивания похода к ортопеду. Если вовремя не обратиться за специализированной помощью, болезнь прогрессирует, и развивается необратимое разрушение кости. Адекватная медикаментозная терапия может существенно затормозить развитие заболевания и улучшить качество жизни пациента.
Причины асептического некроза головки бедренной кости
АНГБК – это в 45-55% случаев патология, причинные факторы которой выявить не удается. Именно поэтому процесс часто называют идиопатическим. Большинство ученых согласны с мнением, что основным патогенетическим механизмом развития заболевания является нарушение кровоснабжения кости. Из-за этого ухудшается доставка питательных веществ к клеткам и тканям, что ведет к их постепенному отмиранию.
Факторами, которые повышают риск развития АНГБК, являются:
Травматические повреждения нижних конечностей и постоянное физическое перенапряжение рассматриваются как возможные триггеры заболевания. Однако пока недостаточно убедительных доказательств этой теории развития болезни.