какой отдел мозга отвечает за мочеиспускание
Какой отдел мозга отвечает за мочеиспускание
а) Рефлекс мочеиспускания. На рисунке ниже показано, что на относительно постоянном фоне давления по мере наполнения пузыря возникает множество быстрых колебаний в виде мочеиспускательных сокращений (изображены на графике прерывистыми линиями). Эти сокращения возникают рефлекторно, стимулом для рефлекса служит активация рецепторов растяжения стенки пузыря, особенно отдела задней уретры, который начинает заполняться при высоком внутрипузырном давлении. Чувствительные импульсы от рецепторов растяжения распространяются в крестцовые сегменты спинного мозга по тазовым нервам, возвращаясь оттуда к пузырю по парасимпатическим порциям тех же нервов.
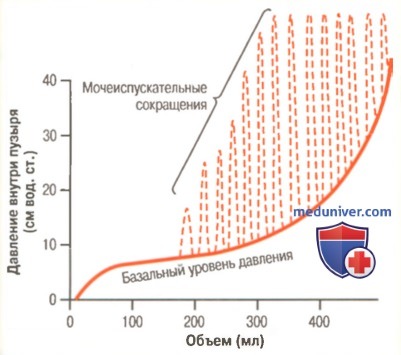
Мочеиспускательные сокращения при частичном заполнении пузыря в течение нескольких секунд обычно самопроизвольно приводят к расслаблению детрузора, и давление возвращается к исходному уровню. Поскольку пузырь продолжает наполняться, рефлекс мочеиспускания возникает все чаще, а сила сокращений детрузора увеличивается.
Возникнув однажды, рефлекс мочеиспускания становится самоподдерживаемым, т.е. первичное сокращение пузыря активирует рецепторы растяжения, поток чувствительной импульсации от пузыря и задней уретры нарастает, усиливая рефлекторное сокращение стенки. Цикл повторяется вновь, пока мочевой пузырь не достигнет высокой степени сокращения. Затем через несколько секунд (иногда проходит более 1 мин) самоподдерживаемый рефлекс мочеиспускания угасает, позволяя пузырю расслабиться.
Итак, рефлекс мочеиспускания является завершенным циклом реакций, состоящим из следующих периодов: (1) постепенно и быстро возрастающего давления; (2) стойкого поддержания давления; (3) возврата давления к банальному тонусу мочевого пузыря. Рефлекс мочеиспускания, возникнув и не завершившись изгнанием мочи, затормаживается, пребывая в таком состоянии от нескольких минут до 1 ч и более, вплоть до наступления следующего цикла. Поскольку мочевой пузырь наполняется все сильнее, частота и выраженность рефлекса мочеиспускания возрастают все больше.
Став достаточно сильным, рефлекс мочеиспускания запускает другую рефлекторную реакцию, которая реализуется с помощью тормозного влияния срамных нервов на наружный сфинктер уретры. Если торможение будет преобладать над произвольными сигналами ЦНС, увеличивающими тонус наружного сфинктера, произойдет мочеиспускание. В противном случае мочевой пузырь будет наполняться до тех пор, пока рефлекс мочеиспускания не станет более выраженным.
б) Способность головного мозга оказывать содействие или подавлять мочеиспускание. Рефлекс мочеиспускания относится к вегетативным рефлексам спинного мозга, однако его можно подавить или усилить с помощью высших отделов головного мозга, которые включают: (1) столовые центры, вызывающие стойкое возбуждение и торможение, расположенные преимущественно в мосте\ (2) несколько центров, расположенных в коре и в основном выполняющих тормозную функцию, иногда способных оказывать и возбуждающее действие.
Рефлекс мочеиспускания является основой одноименного процесса, окончательная роль в его регуляции, однако, принадлежит высшим отделам ЦНС.
1. Центры, расположенные в головном мозге, способствуют постоянному слабому торможению рефлекса мочеиспускания. Торможение прекращается лишь при осознанном желании помочиться.
2. Высшие центры способны предотвратить мочеиспускание даже при начавшемся опорожнении пузыря посредством тонического сокращения наружного сфинктера, которое продолжается вплоть до подходящего момента, когда мочеиспускание может быть вновь продолжено.
3. Корковые влияния могут содействовать активации центра мочеиспускания, расположенного в крестцовом отделе, и одновременному с ним торможению сокращения наружного сфинктера уретры, что может привести к мочеиспусканию наполненного пузыря.
Произвольное мочеиспускание обычно вызвано следующими причинами: произвольным сокращением брюшной стенки, которое способствует повышению давления внутри пузыря, попаданию мочи в область шейки и задней уретры, растяжению стенок, возбуждению механорецепторов, активации рефлекса мочеиспускания и одновременному торможению наружного сфинктера уретры. При мочеиспускании, как правило, пузырь опорожняется целиком, за редким исключением в нем остается более 5—10 мл мочи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Какой отдел мозга отвечает за мочеиспускание
Нижние мочевыводящие пути разделены на два отдела—вместилище мочи (мочевой пузырь), а также собственно выводящие пути—уретру и наружный сфинктер уретры, действующих скоординировано для хранения и выведения мочи. На уровне спинного мозга парасимпатические нейроны крестцовых сегментов вызывают сокращение мочевого пузыря (детрузора). Симпатические нейроны поясничных сегментов угнетают парасимпатические влияния и позволяют мочевому пузырю наполниться.
Двигательные нейроны крестцовых сегментов, иннервирующие наружный сфинктер уретры, вносят вклад в функционирование обеих систем: при их возбуждении облегчается накопление мочи, при их торможении—облегчается ее выведение. Взаимодействие между этими системами происходит на различных уровнях ЦНС.
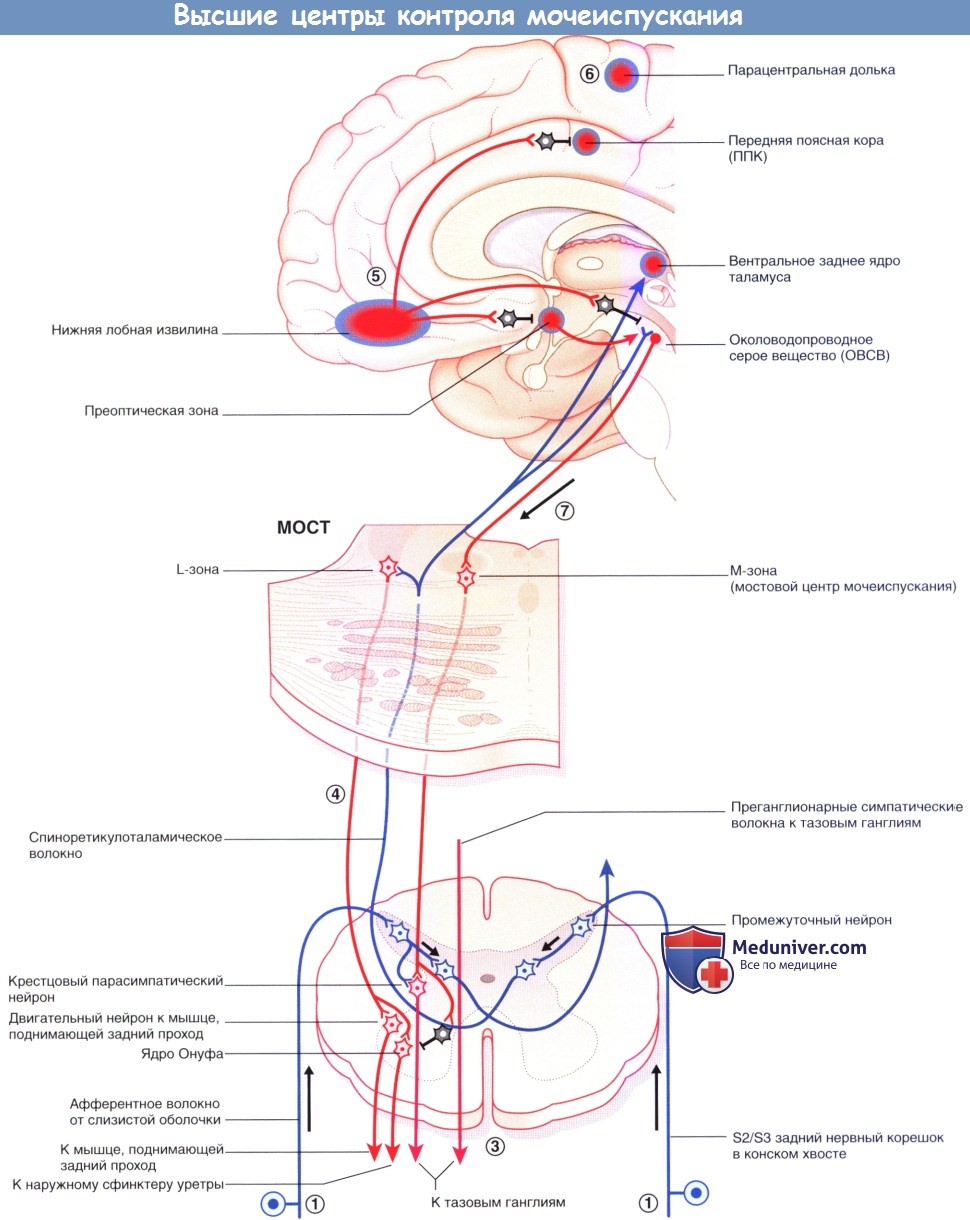
Мостовой центр контроля мочеиспускания (ядро Баррингтона) находится в парамедианной мостовой ретикулярной формации с каждой стороны, соединяясь по срединной линии. Отсюда отходят волокна крупноклеточных нейронов к отвечающим за мочеиспускание парасимпатическим нейронам в сегментах S2-S4 спинного мозга. Возбуждение центра контроля мочеиспускания приводит к акту мочеиспускания посредством повышения внутрипузырного давления (в результате сокращения гладких мышц стенки мочевого пузыря) и одновременного расслабления поперечно-полосатых мышц наружного уретрального сфинктера (вследствие возбуждения ГАМК-ергических вставочных нейронов ядра Онуфа, образующих синапсы с крестцовыми сегментами спинного мозга).
Аксоны этих двигательных нейронов проходят в составе половых нервов, иннервирующих наружный уретральный сфинктер. (В более латеральном отделе ретикулярной формации моста расположена L-зона, имеющаяся у млекопитающих, от которой волокна направляются к ядру Онуфа и вызывают сокращение наружного сфинктера уретры. Мостовой центр контроля мочеиспускания обозначают как М-зону, однако его взаимодействие с L-зоной вызывает сомнения.)
На более высоких уровнях к клеткам латерального отдела правого ОВСВ подходят восходящие волокна от задних рогов крестцовых сегментов, а от них—возбуждающие волокна к островку, который генерирует чувство наполненности мочевого пузыря и передает возбуждение на медиальные отделы лобной коры. Возбуждение латерального отдела ОВСВ осуществляет также правый гипоталамус. Часть спиноретикулярных волокон от крестцовых сегментов возбуждает L-зону. Другие волокна переключаются через таламус на клетки правой передней поясной коры (ППК), возбуждающиеся в ситуациях, требующих концентрации внимания.
Такое доминирование правых отделов может быть связано с эмоциональными аспектами мочеиспускания. При функциональном исследовании мозга было установлено, что дальнейшее заполнение жидкостью уже полного мочевого пузыря приводит к активации островка и дорсальной передней поясной коры/дополнительной моторной области. Когда мочевой пузырь не наполнен, заполнение жидкостью приводит к активации среднего мозга и парагиппокампальной области, осуществляющих бессознательный контроль афферентных сигналов от мочевого пузыря.
а) Цикл мочеиспускания:
1. Когда мочевой пузырь заполнен наполовину, восходящие волокна от рецепторов растяжения в детрузоре и слизистой оболочке в мочепузырном треугольнике передают эту информацию по спиноретикулярным волокнам через таламус к мосту, среднему мозгу и мозжечку.
2. От коры островка информация поступает в центр принятия решений в медиальной лобной коре, которая получает данные о степени наполнения мочевого пузыря.
3. Активация симпатической системы увеличивается постепенно, позволяя увеличить растяжимость мочевого пузыря (через β2-адренорецепторы). При взаимодействии с α2-адренорецепторами происходит торможение парасимпатических нейронов.
4. Спиноретикулярные волокна, образующие синапсы с L-зоной моста, возбуждают ядро Онуфа в крестцовых сегментах спинного мозга, повышая, таким образом, тонус наружного сфинктера уретры.
5. При полном заполнении возникает ощущение непреодолимого желания. При неподходящем времени или месте активируется отдел медиальной лобной извилины. Эта область тормозит ППК, уменьшая уровень ее активности путем возбуждения ее тормозных вставочных нейронов. Аналогичным образом через переключение в гипоталамусе и среднем мозге происходит торможение пре-оптической области и ОВСВ посредством возбуждения тормозных нейронов.
6. Последняя, но кратковременная мера —произвольное сокращение мышц тазовогодна. Команду на сокращение посылает лобная кора к промежностному отделу в медиальной области моторной коры парацентральной дольки.
7. Когда время и место позволяет, медиальная лобная извилина «освобождает троих своих пленников». Происходит расслабление тазового дна, гипоталамус активирует М-зону ОВСВ, одновременно с этим ингибируя L-зону путем возбуждения тормозных вставочных нейронов. Правостороннее доминирование центра контроля мочеиспускания согласуется с клиническими данными: у пациентов обоих полов, перенесших инсульт, недержание мочи чаще возникает при правосторонней локализации очага.
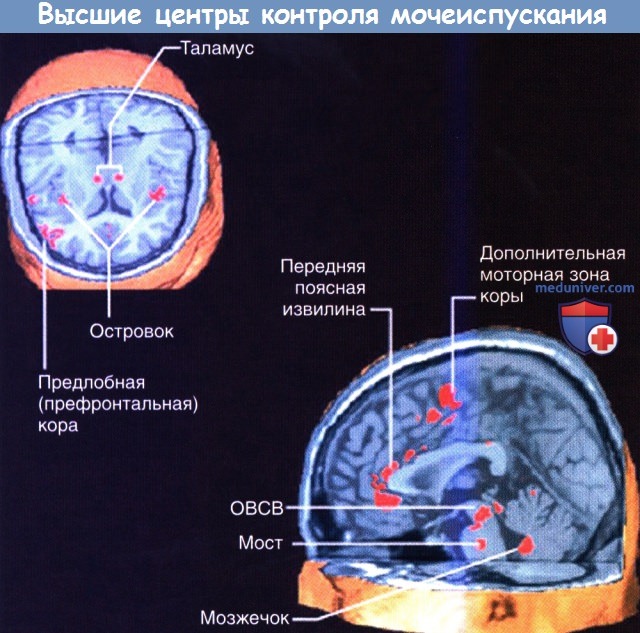
ОВСВ — околоводопроводное серое вещество. Мост — подразумевается мостовой центр контроля мочеиспускания.
б) Роль моноаминов. К двигательным и чувствительным ядрам спинного мозга, иннервирующим мочевой пузырь, подходит огромное количество серотонинергических нисходящих волокон от большого ядра шва (БЯШ) продолговатого мозга. Доказано, что растяжение мочевого пузыря приводит к стимуляции БЯШ (путем спиноретикулярной активации ОВСВ). Кратко излагая, контроль мочеиспускания на низшем уровне означает, что БЯШ создает тонус мочевого пузыря, направленный, прежде всего, на его наполнение.
Норадренергические нисходящие волокна из голубого пятна к передним рогам спинного мозга усиливают действие глутамата, локально вырабатываемого из клеток ядра Онуфа, увеличивая, тем самым, тонус наружного сфинктера в фазу наполнения.
в) Императивное недержание мочи. Императивное недержание мочи — неспособность взрослой женщины контролировать опорожнение мочевого пузыря до завершения фазы наполнения цикла мочеиспускания. Оно характеризуется неотложным позывом, быстро переходящим в неконтролируемое мочеиспускание, независимо от обстоятельств (отсюдатермин — «гиперактивный мочевой пузырь», или «гиперактивность детрузора»), Во многих случаях в анамнезе имеется указание на раздраженный мочевой пузырь в детском возрасте в форме частого дневного мочеиспускания и/или ночного энуреза (ночного недержания мочи).
При функциональном исследовании мозга (фМРТ) у здорового взрослого человека можно обнаружить повышение активности правой островковой области, которая, вероятно, отвечает за повышенную реактивность мочевого пузыря, и передней (отвечающей за эмоции) области поясной коры, обусловливающей возникновение неотложного позыва и «страх» неизбежного мочеиспукания.
G-белковые мускариновые рецепторы, активируемые постганглионарными волокнами тазовых ганглиев, в большом количестве присутствуют в детрузоре мочевого пузыря. Соответственно, препаратами выбора в данном случае служат блокаторы м-холинорецепторов. Однако появление антихолинергических побочных эффектов, таких как сухость во рту и запор, может потребовать отмены терапии.
В последние годы для лечения гиперактивности детрузора все чаще используют ботулотоксин. Известно, что он нарушает взаимодействие между холинергическими синаптическими везикулами и мышечными волокнами (как гладкими, так и поперечно-полосатыми), делая синаптическую передачу неэффективной. Гибкий цистоскоп проводят через уретру и выполняют многочисленные небольшие инъекции ботокса в стенку мочевого пузыря. Для получения долговременного результата процедуру повторяют 2 раза в год.
— Вернуться в оглавление раздела «Неврология.»
Редактор: Искандер Милевски. Дата публикации: 20.11.2018
Нейрогенная дисфункция мочевого пузыря
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/04/nejrogennaja-disfunkcija-mochevogo-puzyrja.-foto-a.-dalles-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/04/nejrogennaja-disfunkcija-mochevogo-puzyrja.-foto-a.-dalles.jpg» title=»Нейрогенная дисфункция мочевого пузыря»>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
К нейрогенному нарушению функции мочевого пузыря приводят врожденные аномалии, такие как менингомиелоцеле и заболевания нервной системы (центральная, периферическая, вегетативная). Если больному не оказать медицинскую помощь, патология приводит сначала к легкому поражению почек, затем к выраженным неблагоприятным физическим последствиям, включая пролежни и инфекции мочевых путей (ИМП), психологическим последствиям, например, к недержанию мочи.
Комплексная помощь при таком поражении состоит из соответствующего обучения пациентов, приема лекарств и хирургических вмешательств. Такие мероприятия помогут смягчить неблагоприятные последствия заболевания и улучшить длительность и качество жизни.
Общие сведения о патологии
Под нейрогенным мочевым пузырем (НМП) или нейрогенной дисфункцией нижних мочевыводящих путей (НДМП) понимают дисфункцию уретры и мочевого пузыря, возникшую из-за заболевания ЦНС или периферических нервов. Эта патология – является серьезной глобальной медицинской и социальной проблемой. Могут вызывать НМП/НДМП многочисленные нарушения нервной системы, такие как: инсульт, болезни Альцгеймера и Паркинсона, травмы спинного мозга, опухоли спинного мозга, диабет.
Существует два основных типа проблем контроля мочевого пузыря, связанных с нейрогенной дисфункцией нижних мочевых путей: мочевой пузырь становится либо гиперактивным, либо малоактивным, в зависимости от природы, уровня и степени повреждения нервов.
Симптомы нейрогенной дисфункции мочевого пузыря зависят от локализации и степени неврологического поражения. Например, нарушения головного мозга приводят к нейрогенной сверхактивности детрузора, вызывая недержание мочи и диссинергию сфинктера пузыря (повышается давление в мочевом пузыре в период фаз накопления и опорожнения). Такие изменения в большинстве случаев приведут к структурному повреждению самого пузыря, пузырно-мочеточниковому рефлюксу, расширению верхних мочевыводящих путей, и ПН.
Целями лечения патологии будут профилактика недержания мочи, инфнкций мочевых путей, чрезмерного растяжения стенок мочевого пузыря и прогрессирующего повреждения верхних мочевых путей из-за хронических заболеваний МП. Для достижения этих целей и выбора подходящих фармакологических и хирургических вмешательств необходимо понимание физиологии и патофизиологии мочеиспускания.
Как в норме протекает процесс мочеиспускания
Для нормального процесса мочеиспускания должны правильно работать мочеиспускательный канал и мочевой пузырь. Для этого нужны хорошая податливость детрузора и физиологически компетентный сфинктер уретры. Когда увеличивается давление брюшной полости, оно растет и в мочевом пузыре, при этом включаются противодействующие силы повышенным давлением в уретре.
В норме мочеиспускание включает пассивное наполнение пузыря, при этом давление в период накопления мочи должно быть низкое. Для выведения мочи должны быть скоординированы сокращения мышечного слоя мочевого пузыря расслаблением сфинктеров (внутренних и внешних). Этот процесс контролируется ЦНС. Она координирует активацию симпатической и парасимпатической НС с соматической, чтобы обеспечить нормальное мочеиспускание с удержанием мочи.
Дисфункция системы мочеиспускания может быть результатом любых возникающих в ней механических или физиологических дефектов. При этом сфинктеры не могут соответствующим образом увеличить (или уменьшить) свое напряжение в ответ на повышенное давление в пузыре.
Причины нейрогенности мочевого пузыря
Н ДМП вызывается различными заболеваниями и событиями, влияющими на нервную систему, контролирующую нижние мочевые пути. Эту патологию следует рассматривать у пациентов с внезапным появлением симптомов нижних мочевыводящих путей – задержкой мочи или ургентным недержанием мочи.
Ниже приведены возможные причины развития нейрогенности мочевого пузыря:
Классификация
Для группировки нейрогенной дисфункции мочевого пузыря используется множество классификаций. У каждой есть свои достоинства и клиническая полезность. Классификации основаны:
Популярная классификация нейрогенной дисфункции мочевого пузыря, основанная на локализации неврологического поражения, помогает в выборе фармакологического и хирургического лечения с клиническими нарушениями мочеиспускания. Такие изменения наблюдаются в результате нарушений нормальной физиологии мочевого пузыря.
В этой классификации в зависимости от локализации повреждения, нейрогенным мочевой пузырь становится из-за:
Механизмы развития нейрогенного мочевого пузыря
Есть нарушения, когда при НДМП снижается осознание наполненности мочевого пузыря и образованию мочевого пузыря с низкой емкостью. Такие изменения происходят из-за снижения ингибирования мостового центра мочеиспускания (ядро Баррингтона) за счет повреждения корковой и подкорковой структуры.
Недержание мочи может возникать при поражении головного мозга над мостовым центром мочеиспускания, особенно при двусторонних поражениях. Поскольку само ядро Баррингтона не повреждено, сохраняется нормальное противостояние тонуса детрузора и внутреннего/внешнего сфинктера. Поэтому не возникает высокого давления в мочевом пузыре, и не будет повреждения верхних мочевых путей.
Нейрогенная дисфункция мочевого пузыря верхних мотонейронов характеризуется диссинергией детрузора-сфинктера (ДСД), когда одновременные сокращения детрузора и сфинктера мочевого пузыря вызывают высокое давление в мочевом пузыре (до 80–90 см вод. ст.). Это приводит к пузырно-мочеточниковому рефлюксу, который может вызвать повреждение почек.
Повреждение спинного мозга вызывает спастичность мочевого пузыря и сфинктеров, особенно если поражения выше уровня T10 (выше иннервации симпатической вегетативной нервной системы мочевого пузыря). Емкость мочевого пузыря обычно снижается из-за высокого тонуса детрузора (нейрогенная гиперактивность детрузора или гиперрефлексия детрузора).
Исследования на животных показывают, что активация предсоединительных рецепторов M1 способствует высвобождению ацетилхолина. Чрезмерное высвобождение этого нейромедиатора из-за поражения верхних мотонейронов может быть механизмом, с помощью которого возникает нейрогенная гиперактивность детрузора.
Поскольку гипертонус мочевого пузыря вызывает гипертрофию детрузора, нормальный наклонный/косой ход мочеточника через стенку детрузора в мочеточниково-везикулярном соединении нарушается, что приводит к пузырно-мочеточниковому рефлюксу. Если давление детрузора превышает внутреннее/внешнее давление сфинктера в проксимальном отделе уретры, может возникнуть недержание мочи.
При НДМП смешанного типа А (наиболее распространенном) повреждение ядра Баррингтона приводит к вялости мочевого пузыря (также называемой арефлексией детрузора). При этом интактное ядро Онуфа спастично, образуется гиперспастический, гипернапряженный внешний мочевой сфинктер. Мочевой пузырь большой и имеет низкое давление, поэтому спастический внешний сфинктер вызывает задержку мочи. Давление в мочевом пузыре низкое, поэтому не происходит повреждение верхних мочевых путей в результате пузырно-мочеточникового рефлюкса, а недержание мочи встречается редко.
Нейрогенный мочевой пузырь смешанного типа B характеризуется вялым внешним мочевым сфинктером из-за поражения полового ядра Онуфа, в то время как мочевой пузырь спастичен из-за расторможенного ядра Баррингтона. Таким образом, емкость мочевого пузыря низкая, но везикулярное давление обычно не повышается из-за небольшого сопротивления оттоку мочи. Однако это приводит к проблемам с недержанием мочи.
В нейрогенном мочевом пузыре из-за поражения нижних мотонейронов, крестцовые центры мочеиспускания или связанные с ними периферические нервы повреждены, хотя отток симпатической нервной системы к нижним мочевым путям не нарушен. Емкость мочевого пузыря велика, поскольку тонус детрузора низкий (арефлексия детрузора), а иннервация внутреннего мочевого сфинктера не нарушена. Несмотря на низкое давление детрузора, в таких случаях часто возникает недержание мочи при переполнении и инфекции мочевыводящих путей.
Другой тип дисфункции мочевого пузыря, названный гиперактивностью детрузора с нарушением сократимости мочевого пузыря, был впервые описан у пожилых людей. При этом наблюдаются частые, но слабые непроизвольные сокращения детрузора, вызывающие недержание мочи, несмотря на неполное опорожнение мочевого пузыря.
Патология связана с трабекуляцией мочевого пузыря, медленной скоростью сокращения мочевого пузыря и повышенным остаточным объемом мочи после попыток мочеиспускания.