кисты гайморовых пазух в головном мозге чем опасны
Кисты околоносовых пазух
Кисты околоносовых пазух – доброкачественные образования, расположенные в полостях верхнечелюстных, лобных, решетчатых или клиновидных пазух и представляющие собой тонкостенный мешок, заполненный жидкостью. Ведущие клинические проявления включают в себя головную боль, чувство тяжести в участке поражения, слизистые или гнойные носовые выделения. В запущенных случаях возникает деформация носовой полости. Диагностика базируется на результатах физикального обследования, риноскопии, мезофарингоскопии, диагностической пункции, рентгенографии, КТ и МРТ. Основное лечение – хирургическое.
Общие сведения
Кисты околоносовых пазух – самое распространенное негнойное заболевание этих анатомических областей. Согласно статистическим данным, они наблюдаются примерно у 10% населения, из них у 5-8% протекают бессимптомно на протяжении всей жизни. Чаще всего как сами образования, так и их клинические проявления возникают у людей в возрасте от 12 до 21 года, реже – у представителей средней возрастной группы. Коэффициент заболеваемости у мужчин и женщин составляет 2:1. В 80% случаев кисты выявляются в верхнечелюстной пазухе, значительно реже – в лобных и клиновидных синусах.
Причины кист околоносовых пазух
Кисты придаточных синусов чаще всего являются результатом воспалительных изменений слизистых оболочек. Зачастую их формирование обусловлено хроническими заболеваниями, при которых не происходит регенерации нормальных тканей, не восстанавливается проходимость выводящих протоков слизистых желез. Это гаймориты, фронтиты, этмоидиты и сфеноидиты бактериального или аллергического происхождения. В роли способствующих факторов выступают аномалии носовой полости (искривление носовой перегородки, гипоплазии носовых раковин), хронические риниты. Одонтогенные кисты развиваются на фоне стоматологических патологий – пороков развития молочных зубов или запущенного кариозного процесса.
Патогенез
Ретенционные кисты образуются из желез, находящихся в слизистой оболочке синуса, при нарушении оттока их секрета. Это происходит на фоне воспалительных реакций в результате закупорки некротизированными массами просвета выводящего протока, растяжения его проксимальной части и тканей самой железы. Иногда формированию кист предшествует сдавливание вышеупомянутых структур соединительной тканью. Радикулярные одонтогенные кисты гайморовых пазух являются результатом некротических изменений и эпителиальных гранулем апикальной части зуба, пораженного кариесом, в сочетании с атрофией костной ткани верхней челюсти. Фолликулярные зубные кисты возникают из ретинированного зубного зачатка и при воспалительных поражениях молочных зубов. Врожденные кисты появляются на фоне аномалий развития потоков слизистых желез, непосредственно железистой ткани или прилегающих структур.
Классификация
Все кисты придаточных носовых пазух классифицируются по происхождению и вторичным патологическим изменениям в синусе. Такое разделение обусловлено особенностями лечебного подхода к каждой из выделенных форм, необходимостью решения вопроса о проведении хирургического вмешательства и объеме операции. На основании морфологических характеристик и механизма возникновения принято различать следующие формы кист:
Симптомы кист околоносовых пазух
Длительное время образования могут никак не проявляться. Первыми симптомами обычно становятся дискомфорт, тупые непостоянные головные боли с эпицентром в лобной области или зоне проекции верхнечелюстного синуса. При локализации кист в клиновидной пазухе болевой синдром приобретает опоясывающий характер. Возникают рецидивирующие синуситы, продолжительные слизистые выделения из носа, количество которых может меняться при изменении угла наклона головы. Часто отмечается постоянное или перемежающееся чувство заложенности носа. На фоне ОРВИ, бактериальных заболеваний носа и носоглотки имеющиеся проявления усиливаются. Обострения симптоматики также провоцируются резкими колебаниями атмосферного давления – подъемом на большую высоту или погружением под воду.
Кисты больших размеров способны приводить к истончению и деструкции стенок придаточных пазух. Клинически это сопровождается усилением болевых ощущений в области пораженного синуса, симптомами раздражения тройничного нерва, обильным слезотечением, реже – видимой деформацией верхней челюсти или лобной кости. Массивные одонтогенные кисты проявляются ощущением тяжести и напряженности, «хрустом пергамента», общей припухлостью при пальпации щеки со стороны поражения, «герберовским валиком» – выпячиванием дна носовой полости. В запущенных ситуациях визуально определяется выпирание передней стенки гайморовой пазухи.
Осложнения
Осложнения заболевания связаны с ухудшением дренажа пазухи и разрушением ее костных стенок. Нарушение оттока приводит к хроническим синуситам, нагноению содержимого кист. В дальнейшем полость синуса растягивается вследствие заполнения слизистым, гнойным, серозным содержимым или воздухом – формируется мукоцеле, пиоцеле, гидроцеле или пневмоцеле. Разросшиеся кистозные структуры становятся причиной асимметрии лица, опускания твердого неба и образования свищей. Постоянные слизистые выделения способствуют формированию хронических ринитов, назофарингитов, ларингитов и воспалительных поражений других нижерасположенных анатомических структур дыхательной системы.
Диагностика
Постановка диагноза кисты параназальных синусов основывается на комплексном анализе жалоб больного, результатов физикального обследования и вспомогательных исследований. Довольно часто подобные образования становятся случайной находкой во время профилактических осмотров, в ходе диагностики других патологий или при подготовке к постановке зубных протезов. Информативны следующие диагностические методы:
Лечение кист околоносовых пазух
Лечение заболевание исключительно хирургическое, проводится только при наличии клинической симптоматики, высоком риске развития осложнений, прогностически неблагоприятных результатах рентгенографии или компьютерной томографии. В современной отоларингологической практике используется два основных метода удаления кист придаточных синусов:
При необходимости оперативное лечение дополняется симптоматической фармакотерапией. В зависимости от клинических проявлений заболевания и жалоб пациента могут использоваться обезболивающие и антигистаминные препараты, сосудосуживающие носовые капли и др. При подозрении на присоединение бактериальной флоры показана антибиотикотерапия, подобранная в соответствии с результатами микробиологического исследования гнойных выделений.
Прогноз и профилактика
Прогноз для жизни и здоровья при кистах околоносовых пазух благоприятный. При современной диагностике и правильном лечении наступает полное выздоровление. Рецидивы нехарактерны. В тяжелых запущенных случаях возможно развитие склонности к рецидивирующим и хроническим синуситам. Специфической профилактики в отношении патологии не разработано. Общие превентивные меры включают раннюю диагностику и лечение воспалительных или аллергических болезней носовой полости и придаточных пазух, соответствующую терапию стоматологических заболеваний, коррекцию аномалий развития носоглотки и верхней челюсти.
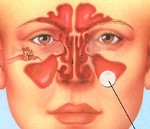
Киста верхнечелюстной пазухи
Киста верхнечелюстной пазухи – доброкачественное образование, которое способно сопровождаться серьезными осложнениями. Патология распространена в клинической практике и диагностируется в 22% случаев.
Где располагается киста
Верхнечелюстная киста локализуется в области околоносовых пазух и состоит из эпителиальных клеток слизистой оболочки. Внутреннее содержимое кисты – гной, серозный состав или слизь.
Виды патологии
Существует несколько видов кисты гайморовой пазухи:
В отдельную категорию выделяются ложные кисты. В подобных образованиях отсутствуют эпителиальные клетки. Появление подобных образований обусловлено нарушением строения челюстно-лицевого аппарата.
Причины возникновения
Ключевая причина для формирования кисты гайморовой пазухи – стоматологическое заболевание. Особенно, когда лечение не проводилось или выполнено некачественно. Патология развивается на фоне запущенного кариеса, периодонтита и пульпита на жевательных единицах. Обусловлено это анатомическими особенностями. Премоляры и моляры расположены ближе всего к придаточным пазухам носа и отделены от них тонкой перегородкой.
Еще недавно зубы с кистами подвергали экстракции. Сегодня стоматологи предпочитают проводить органосохраняющие операции. Все этапы работы выполняется под контролем при помощи дентального микроскопа.
Стоматолог-эндодонт удаляет кисту, проводит стерилизацию и пломбирование каналов.
Спровоцировать образование опухоли способно искривление носовой перегородки, аномалии челюсти, хроническая закупорка протоков носовых желез, вследствие ринита или синусита.
Диагностика заболевания
Новообразование размерами до 15 мм диагностируется только при проведении КТ. Заподозрить наличие патологии способен стоматолог на профилактическом осмотре ротовой полости пациента по имеющимся жалобам.
Клинические симптомы
При разрастании кисты у пациента появляются настораживающие симптомы, схожие с проявлениями острого гайморита. К ним относятся:
Клинические симптомы становятся ярко-выраженными по мере перекрывания просвета в носовой полости. При наличии сопутствующих стоматологических проблем возникает боль в зубе, отек десны.
Потенциальные осложнения
При отсутствии лечения инфекция распространяется на рядом расположенные зубы верхней челюсти. Есть риск деформации костей или перелома челюсти, развитию абсцесса, флегмоны и других гнойных осложнений.
Киста сопровождается синуситом и хроническим гайморитом. Разрастание новообразования опасно нарушением зрения. Образование гнойной кисты способно привести к развитию менингита или энцефалита.
Комплексное лечение
При лечении патологии стоматологи используют медикаментозные и хирургические методики. Выполняется удаление новообразования в ходе хирургического вмешательства. Дальнейшая медикаментозная терапия призвана устранить симптомы воспалительного процесса и предотвратить осложнения.
Лечение в условиях стоматологии
Большинство пациентов обращается в стоматологию, когда размеры кисты превышают 1 см. Хирург-стоматолог удаляет мешок с гноем путем цистэктомии или цистотомии. Выбор методики осуществляется исходя из размеров кисты и клинических показаний.
Перед стоматологом поставлен ряд задач:
Стационарное лечение в лор-отделении
Если появление кисты обусловлено лор-патологиями следует обратиться на консультацию к отоларингологу. Опухоли удаляются путем проведения хирургической операции, лазером или при помощи щадящей эндоскопической методики. В ходе эндоскопии врач получает доступ к зоне поражения через носовые ходы или отверстие в лицевой стенке верхнечелюстной пазухи. Выполняется контроль манипуляций на экране монитора.
Рекомендации
В послеоперационном периоде пациент должен придерживаться врачебных рекомендаций для ускоренного восстановления:
Реабилитационный период составляет до 14 дней.
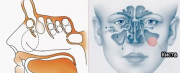
Киста гайморовой пазухи
Причины
По своему строению патология может быть:
Формы в зависимости от причины появления:
Содержимое пузыря разнообразно и может быть гнойным, серозным, с клетками слизистой.
Симптомы
Направить пациента на обследование может не только терапевт и отоларинголог, но и врач-стоматолог. Это зависит от того, какие симптомы кисты гайморовой пазухи выявляются у больного. Например, если боль возникла в челюсти, скорее всего пациент сначала обратится к стоматологу, при болях головы – к терапевту. По сути, это не имеет значения, потому что в конечном итоге рентген либо КТ покажет, что происходит с гайморовыми пазухами.
Симптомы, указывающие на кисту гайморовой пазухи
Дефект развивается постепенно и довольно медленно. Вначале появляется общий отек (его локализация – вся слизистая гайморовой пазухи) – в это время симптомы могут не проявляться, формирование отека может происходить латентно.
По мере увеличения отека пациент ощущает заложенность носа. При этом нет насморка и простудных проявлений. Носовое дыхание нарушается, дышать полноценно невозможно. Обычно дыхание нарушается только с одной стороны. Если у пациента развилась киста правой гайморовой пазухи, то носовая заложенность и болевые проявления больше беспокоят с правой стороны. Происходит это потому, что образование в носовой полости сдавливает носовой ход.
Некоторых беспокоит небольшое повышение температуры (до 38ºС) и сопутствующие температуре ухудшения состояния: головная боль, вялость, недомогание.
Боль в месте нахождения гайморовых полостей (обычно односторонняя). Она не у всех пациентов появляется в одно и то же время, а некоторых может и вовсе не беспокоить. Обычно боль и заложенность носа беспокоят по утрам либо вечером. Часто из пазухи носа боль отдает в область глаз, виски, лоб, челюсть.
Клиническая картина дополняется чувством постороннего предмета над челюстью.
Изменения обоняния (ухудшение либо потеря). Если образуется и растет киста левой гайморовой пазухи, обоняние ухудшается с левой стороны.
Отек, появившийся в носовой полости, может распространиться на ухо, и тогда пациент может чувствовать заложенность в ушах. Это связано с анатомическим строением черепа: ушные и носослезные каналы взаимосвязаны.
Частые и острые ЛОР-болезни, рецидивы хронических заболеваний, например гайморита. Течение их более длинное и тяжелое, чем до появления дефекта.
Диагностика
Иногда пациент не догадывается о патологии, узнавая о ней при обследовании носа на подозрение абсолютно другой болезни, к примеру, гайморита. При наличии определенных симптомов врач-отоларинголог может сделать предположение о наличии процесса в полостях носа на основании опроса (анамнеза) пациента.
Риноскопия – метод осмотра пазухи, позволяющий определить наличие искривления перегородки и состояние слизистой. Хотя данный способ не дает представления о патологических процессах в полостях (для этого применяются другие обследования пазухи), он позволяет определить наличие воспаления, например, гайморит, который развился на фоне кисты, покраснение оболочки, гной и другие выделения, если они есть.
Существуют способы обследования, благодаря которым врач сразу же поставит точный диагноз. К ним относятся:
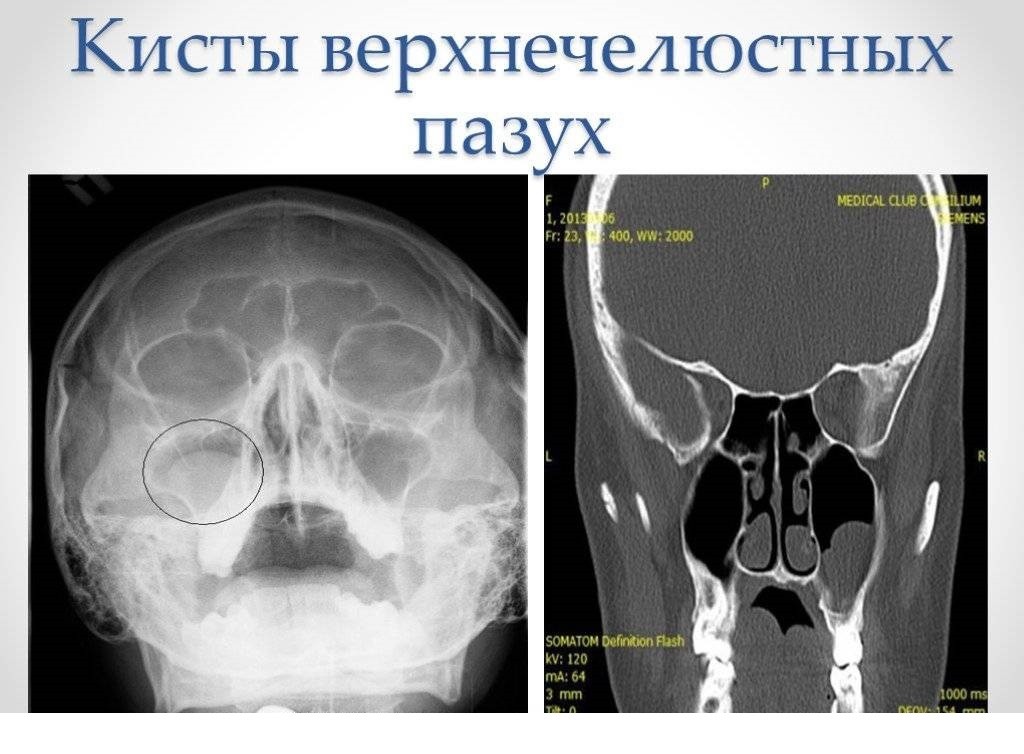
Рентген – на снимках видно изображение придаточных пазух (две проекции), по которому можно поставить практически точный диагноз, если киста большая. Выглядит она как затемненная область округлой формы. Однако для уточнения диагноза применяются дополнительные, более информативные методы;
Компьютерная томография, магнитно-резонансная томография и эндоскопия – наиболее точные способы уточнить диагноз. КТ дает послойное изображение черепа, благодаря этому методу уточняется диагноз, определяются размеры и точная локализация. Метод незаменим, если пациента ожидает операция на гайморовой пазухе по удалению кисты;
Также врач может направить на гаймографию (в область расположения новообразования вводится контрастное вещество) и биопсию (исследуются клетки из воспаленной области – для этого отсекается часть больной ткани и направляется на цитологический, микробиологический и биохимический анализ);
Пункция (проводится на рентгене) – под местной анестезией гайморова полость прокалывается, и если пункция большая, откачивается жидкость. Это способствует значительному уменьшению дефектного пузыря, улучшению носового дыхания. Жидкость из пазухи можно забрать на исследование. После процедуры улучшения временные, через некоторое время полость заполняется жидкостью вновь.
Проведение дифференциальной диагностики необходимо всегда. Симптомы кисты гайморовой пазухи чрезвычайно похожи на признаки полипа и опухоли. Поставить правильный диагноз может опытный врач на основании результатов обследований.
Лечение
Постановка верного диагноза кисты гайморовой пазухи крайне важна, так как определяет ход лечения. Особенность патологии в том, что она не поддается фармакологическому влиянию. Какие бы лекарства пациент не принимал, болезнь никуда не исчезнет. Метод успешной терапии кисты гайморовой пазухи – ее удаление.
Операционное удаление кисты гайморовой пазухи всегда происходит в больничных условиях. При операции пораженная область вскрывается и дренируется. Раньше хирургическое вмешательство было довольно травматично для пациента и требовало значительных усилий и времени для полного восстановления. Сегодня же ситуация иная. С помощью современного эндоскопического способа удаления кисты гайморовой пазухи разрезы минимальны, практически нет крови, и пациент восстанавливается за короткое время. Больного выписывают из стационара в первые 24 часа после вмешательства.
Как происходит вмешательство: в область операции через эндоскоп вводится лазерный и светооптический инструментарий. Врач аккуратно делает небольшой надрез, коагулирует ткани (поэтому потери крови незначительны) и удаляет содержимое образования. Удаление кисты гайморовой пазухи этим методом считается наилучшим.
Врач решает, что делать с образующимся пузырем индивидуально, с учетом жалоб пациента, результатов проведенной диагностики, сопутствующих заболеваний. Если развивается несколько кистозных маленьких полостей, рекомендуется наблюдать за изменениями и применять средства для устранения причин патологии. Иногда удаление кисты не требуется, особенно если причиной проблем с гайморовой пазухой оказываются больные корни зуба. После проведенного стоматологического лечения некоторые образования могут рассосаться.
Если киста обнаружена на ранней фазе развития отека в гайморовой пазухе, то возможно проведение лечения без операции, но это касается только предупреждения осложнений. Врач назначает фармакологические препараты, которые замедляют рост и скорость развития патологии:
Практически все медицинские специалисты схожи во мнении, что лучше всего – это эндоскопическое удаление кисты гайморовой пазухи. Важно не ждать усугубления патологического процесса, а действовать наверняка.
Крайне не рекомендуется заниматься самолечением. Любые советы, исходящие не от врача, могут навредить здоровью. Когда, наконец, пациент обратится к специалисту, лечение кисты гайморовой пазухи может растянуться во времени, особенно если появились осложнения.
Профилактика
Если лечение и операция по удалению кисты гайморовой пазухи были проведены вовремя, полное выздоровление наступает у 90% пациентов. Некоторый риск развития повторного дефекта сохраняется, но многое зависит от появления нового очага инфекции. Если с лечением долго тянуть, возможны осложнения, распространение гноя, прорыв образования, развитие флегмоны. Все это опасные состояния.
Профилактика заключается в своевременном лечении зубов, болезней носа (коррекция перегородки, лечение воспалительных процессов) и аллергических заболеваний.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.