код мкб 10 астроцитома головного мозга у взрослых
Фибриллярная астроцитома
Оглавление:
Фибриллярная астроцитома головного мозга – относится к доброкачественным новообразованиям головного мозга (мкб10 – C71). Для опухолей данного вида характерна низкая степень злокачественности, однако, остается вероятность малигнизации, т.е. клетки могут становиться канцерогенными (раковыми). Клинические проявления проявляются медленно, зависимо от стадийности заболевания. Они характеризуются как общие и специфические. Характер последних зависит от локализации опухолевого процесса. Назначаемая терапия всегда носит комплексный характер. Основным видом лечения является радикальное удаление опухоли, после чего пораженное место облучают (метод радиотерапии). Продолжительность (прогноз) жизни в первую очередь зависит от стадии болезни, на которой было проведено оперативное лечение, возраста больного, а также индивидуальных характеристик и общего состояния здоровья пациента.
Особенности
Фибриллярная астроцитома головного мозга формируется из особых клеток глии (астроцитов), которые выполняют защитные и метаболические функции, поддерживая физиологическую активность нейронов. Астроцитома может образовываться в тканях головного мозга или спинного мозга.
Фибриллярная астроцитома головного мозга относится к новообразованиям, которые обнаруживаются достаточно часто. Астроцитомы являются доброкачественными опухолями. Их относят ко второй степени злокачественности (данная степень указывает на низкую вероятность перерождения в рак). Новообразование, как правило, диффузного типа, при его формировании и развитии не образуются некрозы, не характерна пролиферация эндотелия сосудов. Митотическое деление атипичных клеток регистрируется крайне редко.
Клинические проявления
Фибриллярная астроцитома головного мозга характеризуется доброкачественностью и медленным ростом, поэтому признаки проявляются постепенно. Многое зависит от локации опухоли и стадии патологического процесса. Ранняя симптоматика для фибриллярной астроцитомы нехарактерна. Клинические признаки начинают проявляться по мере прогрессирования заболевания. Чаще всего пациенты ощущают следующие негативные симптомы:
Обратите внимание. К локальным признакам фибриллярной астроцитомы головного мозга относят: зрительные патологии, нарушение координации, ухудшение слуха, проблемы с речью, памятью и прочие. В этом случае симптоматика зависит от места локации опухоли.
При выявлении неблагоприятной симптоматики нужно срочно обратиться к врачу для выяснения ее природы.
Причины фибриллярной астроцитомы головного мозга
Окончательно понять истинные причины, которые запускают патогенез, пока не удалось. Однако названы факторы, провоцирующие развитие фибриллярной астроцитомы головного мозга. К таким относятся:
Диагностика
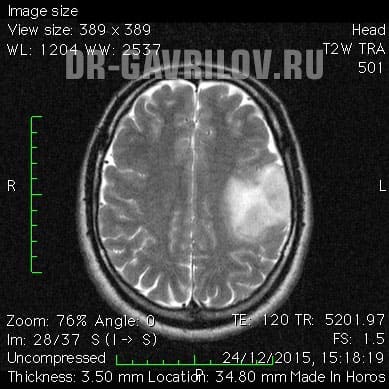
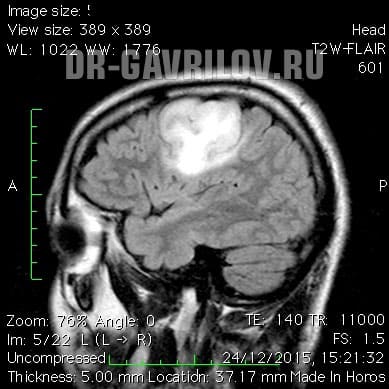
Основным методом выявления и обследования больных при подозрении на опухоли данного рода является томография (КТ или МРТ). Лучшие результаты получаются при изучении головного мозга с использованием контрастного вещества. Это позволяет визуализировать опухоль, выяснить все нюансы патогенеза, выбрать подходящую методику лечения, а также определить эффективность назначенной терапии. Также широко применяется ПЭТ-диагностика (позитронная эмиссионная томография) с метионином.
Заметка. Наиболее достоверно подтвердить диагноз, и выяснить особенности патогенеза позволяет биопсия (забор образца опухоли) с последующим цитогистологическим анализом отобранного образца. Чаще всего материал на анализ направляют уже после оперативного лечения.
Классификация
Стадийность патогенеза определяют в зависимости от величины новообразования и характера течения болезни. Также учитываются и другие факторы.
Фибриллярная астроцитома 1 степени
Первый этап формировании неоплазии характеризуется самой низкой степенью злокачественности. На ранних сроках размер фибриллярной астроцитомы головного мозга не превышает 1,5 сантиметра в диаметре. На данной стадии опухоль растет медленно, риски малигнизации отсутствуют. Если удалить новообразование в начале патогенеза, то лечение будет успешным в более 90% случаев, а продолжительность (прогноз) жизни дольше десяти лет.
Фибриллярная астроцитома 2 степени
На 2-й стадии размер опухоли более 1,5 см, поэтому оказывается давление на соседние ткани и зоны мозга, что обуславливает соответствующую клиническую картину. Больные жалуются на неприятные ощущения в голове, головокружения и головные боли. В зависимости от локации фибриллярной астроцитомы головного мозга может ухудшиться слух или зрение, нарушается равновесие, появляется агрессия, нервозность, диспепсические и другие негативные проявления. Основное лечение на второй стадии – только оперативное удаление патологического очага, с последующим использованием радиотерапии. Если удается удалить всю опухоль, то прогноз благоприятный, а продолжительность жизни оценивается высоко – большая часть больных проживет 10 лет.
Фибриллярная астроцитома 3 степени злокачественности
Фибриллярная астроцитома 3 степени злокачественности – более опасный диагноз, нежели ранние стадии. На этом этапе характерно появление симптомов озлокачествления опухоли: активность и быстрый рост. Лечение предполагает оперативное удаление новообразования, однако, не всегда удается провести тотальное иссечение патогенных тканей, поэтому продолжительность (прогноз) жизни снижается. Многое будет зависть от различных факторов: сложности принятых мер, адекватности терапии, возраста и индивидуальных особенностей больного, поэтому прогноз в каждом случае различный.
Фибриллярная астроцитома 4 степени злокачественности
В данном случае характер поведения опухоли определяется как агрессивный. Лечение сопряжено с рядом трудностей, которые продиктованы величиной неоплазии и невозможностью проведения тотального удаления очагов (чаще выполняют субтотальную резекцию). В этом случае не всегда возможно провести оперативное лечение, поэтому основным способом борьбы с болезнью будет облучение.
Лечение фибриллярной астроцитомы головного мозга
Основным выбором лечения является оперативное удаление фибриллярной астроцитомы с последующим облучением при помощи радиотерапии. Многое зависит от стадии болезни и степени прорастания новообразования в соседние структуры. Наиболее успешно лечатся фибриллярные астроцитомы на ранних этапах патогенеза. Опухоль в начале развития небольшая, поэтому возможно тотальное удаление.
Прогноз может быть ухудшен, если полноценное лечение осложняется имеющимися у пациента другими хроническими заболеваниями. В иных случаях удаление всей патологической ткани невозможно из-за близости ее к жизненно важным структурам головного мозга.
При небольших новообразованиях для их удаления сегодня все больше применяют малоинвазивные методы оперативного лечения, при средних или значительных опухолях удаление неоплазии проводится только путем открытой операции на головном мозге (резекция или трепанация черепа).
Справочник по болезням (2012)
АСТРОЦИТОМА
Классификация ВОЗ в порядке возрастания злокачественности (ЫУстадия)
Низкостадийная диффузная астроцитома
Низкостадийные диффузные астроцитомы (относительно доброкачественные)
Фибриллярно-протоплазматическая астроцитома происходит из волокнистых и плазматических астроцитов
Астроцитома полиморфно-клеточная характеризуется значительным полиморфизмом клеток
Астроцитома крупноклеточная (тучноклеточная) состоит преимущественно из гипертрофированных астроцитов.
Генетические аспекты
2 типа повреждаемых генов:
ген TP53 («191170, 17р13.1, 99
CDKN1A (*116899, 6p, 90
CDKN2A и CDKN2B(fy1)
Характеристика
Пилоцитарная (пилоидная) астроцитома
Доброкачественная гистологически и относительно медленно растущая гли-альная опухоль
Манифестирует в детском или подростковом возрасте
Течение заболевания медленное, с возможностью стабилизации или регресса в любой стадии, редко приводящее к смертельному исходу.
Опухоли диффузно инфильтрируют как смежные, так и удалённые структуры мозга. Характерна выраженная тенденция к малигнизации
Могут перерождаться из низкостадийных астроцитом
Клиника и лечение сходны с низкостадийными астроцитомами, но продолжительность течения меньше
Клиническая картина при анапластической астроцитоме развивается быстро (в 50% случаев в течение менее 3 мес), иногда напоминая инсульт, кроме случаев вторичных глиоб-ластом.
Клиническая картина
С71 Злокачественное новообразование головного мозга
D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Публикации в СМИ
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).
Код вставки на сайт
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).
Астроцитома (разновидность опухолей головного мозга)
Наиболее распространенная первичная внутримозговая опухоль, ежегодно в США регистрируется ≈12.000 новых случаев.
Факторы риска
Предположительно определено онкогенное значение ряда факторов, включая влияние высоковольтных линий электропередач, использования сотовых телефонов и т.д., единственным достоверно идентифицированным онкогенным фактором является воздействие нефтехимикатов.
Классификация по клеточному строению
Астроцитомы могут быть разбиты на группы по преобладающе-му в них типу клеток. Основанием для разделения астроцитом на «обычные» и «специальные» служит существенная разница в клиническом течении и значительно более благоприятном характере последних, которое не зависит от градационной степени внутри этой группы (они также чаще возникают в молодости). В настоящее время представление о том, что пилоцитарные и микрокистозные мозжечковые астроцитомы являются такими же опухолями, что и фибриллярные астроцитомы, но только с другой локализацией.
«Обычные» (фибриллярные) астроцитомы
Классификация и гистология
История систем классификации «обычных» астроцитом полна различных мнений; за эти годы был предложен ряд различных схем. Первая классификация Бейли и Кушинга состояла из 3-х степеней, классификация Керногана – из 4-х. С тех пор был предложен еще ряд трехстепенных схем. В результате этого стало достаточно трудно ориентироваться в том, что представляет из себя один и тот же вид опухоли (напр., глиобластома) в разных сериях наблюдений. В настоящее время принято пользоваться одной из двух классификационных схем – ВОЗ или Дюма-Дюпор.
Классификация астроцитом остается противоречивой.
Обстоятельства, которые надо учитывать:
1. ошибки при взятии материала для исследования: в разных участках опухоль может иметь различную степень злокачественности
2. дедифференцировка: с течением времени (месяцев или лет) опухоли имеют тенденцию к озлокачествлению
3. гистологические признаки, влияющие на прогноз: клеточность, наличие гигантских клеток, сосудистая пролиферация с/или без эпителиальной пролиферации, некрозы, псевдопалисады
4. факторы, влияющие на характер опухоли, дополнительно к гистологическим признакам:
A. возраст больного
B. степень распространения опухоли
C. топография: расположение опухоли, особенно относи-тельно важных структур
Классификация Керногана
В настоящее время ВОЗ рекомендует пользоваться своей классификацией1, где I степени соответствуют пилоцитарные астроцитомы, а более типичные астроцитные новообразования разбиты на степени от II до IV.
Частота опухолей различной степени в группе из 287 астроцитом была: I степень = 0,7%, II степень = 16%, III степень = 17,8%, IV сте-пень = 65,5%.
Средние сроки выживания были следующими: при I степени – было всего 2 пациента (один прожил 11 лет, другой был жив в течение 15 лет), при II степени = 4 года, при III степени = 1,6 лет, при IV степе-ни =0,7 года (8,5 месяцев).
Относительная частота встречаемости астроцитом различных типов
Соотношение (мегалобластома) : (анапластическая астроцитома) : (астроцитомы низкой степени злокачественности) = 5:3:2. Возрастная максимальная частота встречаемости увеличивается в зависимости от типа опухоли: 34 года при астроцитомах низкой степени злокачественности, 41 год при анапластических астроцитомах, 53 года при мегалобластомах.
Астроцитомы низкой степени злокачественности
Эти опухоли обычно возникают у детей и у молодых людей. Большинство из них проявляется припадками. Имеется тенденция к расположению в височной, заднелобной и передней теменной областях. Для них характерна низкая степень многоклеточности и сохранение нормальных мозговых элементов внутри опухоли. Кальцификаты встречаются редко. Анаплазия и митозы отсутствуют. Может быть несколько увеличено количество кровеносных сосудов. Окончательный характер этих опухолей не является доброкачественным. Наиболее благоприятным прогностическим фактором является молодой возраст. Худший прогноз наблюдается при течении с повышением ВЧД, нарушением сознания, личностными изменениями, грубым неврологическим дефицитом, короткой продолжительностью наличия симптомов до установления диагноза, наличием КУ при нейровизуализации.
Дедифференцировка: основной причиной осложнений при астроцитомах низкой степени злокачественности является их озлокачествление (дедифференцировка). Фибриллярные астроцитомы низкой степени злокачественности имеют тенденцию к более быстрому озлокачествлению (скорость увеличивается в 6 раз), при обнаружении в возрасте старше 45 лет по сравнению с более молодым возрастом.
Злокачественные астроцитомы
К ним относятся анапластические астроцитомы (АПА) и мультиформные глиобластомы (МГБ). Хотя они обе являются «злокачественными», между ними имеются существенные различия. Среди 1265 пациентов со злокачественными астроцитомами средний возраст больных с АПА был 46 лет, а с МГБ – 56 лет. Средняя продолжительность симптоматики до операции: МГБ – 5,4 месяца; АПА – 15,7 месяцев. Злокачественные астроцитомы могут трансформироваться из астроцитом низкой степени злокачественности путем дедифференцировки, но они могут возникать и заново.
Разновидности опухолей головного мозга