васкулит лечение таблетки какие лучше
Васкулит
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Васкулит (ангиит, артериит) – общее название для группы заболеваний, связанных с воспалением и разрушением стенок кровеносных сосудов. Воспаление сосудов может произойти в любом органе.
Заболевание васкулитом приводит к тому, что сосуды перестают правильно выполнять свою функцию (снабжение кровью тканей и выведение продуктов обмена), поэтому поражаются примыкающие к ним органы.
Васкулиты имеют разные классификации, могут различаться локализацией, этиологией и тяжестью клинической картины. При одних васкулитах поражается только кожа, при других – жизненно важные органы.
Оставленный без лечения васкулит может обернуться серьезными осложнениями. Кишечные и легочные кровотечения, тромбозы, почечная недостаточность, печеночная недостаточность, инфаркт – далеко не полный список опасных последствий заболевания. Васкулит способен привести больного к инвалидности и даже летальному исходу.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
В зависимости от причины болезни, выделяют 2 вида системного васкулита:
Согласно общепринятой классификации, первичный васкулит может подразделяться на три группы, в зависимости от размеров воспаленных сосудов:
Выделяют также изолированный «васкулит кожи», который может быть проявлением следующих заболеваний:
Также васкулит может поражать различные органы человека:
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
Причины васкулита
Врачи еще не могут до конца определить причины первичного васкулита. Есть мнение, что это заболевание носит наследственный характер и связано с аутоиммунными нарушениями (аутоиммунный васкулит), плюс играют свою роль негативные внешние факторы и инфицирование золотистым стафилококком.
Причиной развития вторичного (инфекционно-аллергическоговаскулита) у взрослых является перенесенная инфекция.
Среди других причин васкулита можно выделить следующие:
Патогенетическая терапия геморрагического васкулита у детей
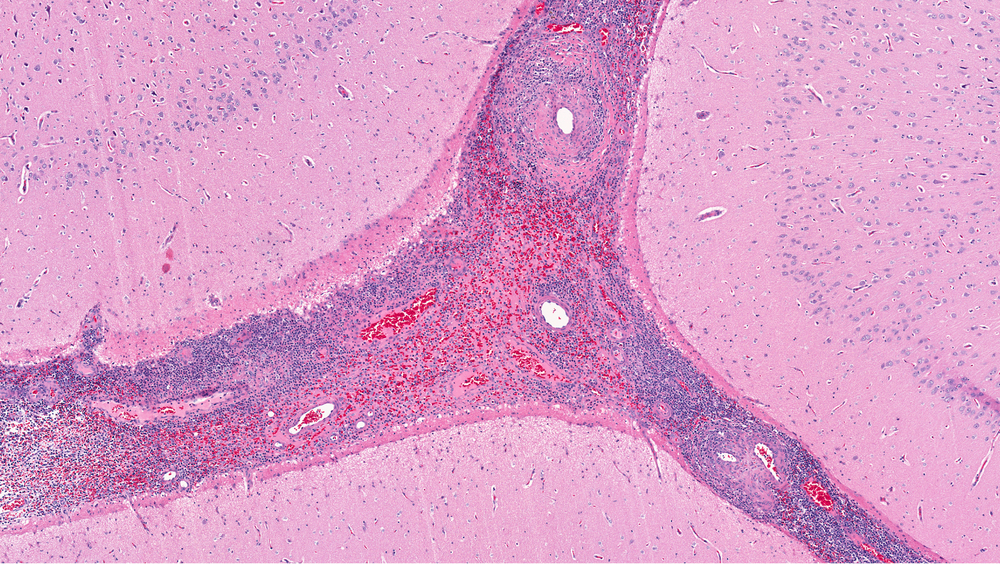
Геморрагический васкулит (ГВ), или болезнь Шенлейн-Геноха, по современной классификации относится к воспалительным заболеваниям соединительной ткани — к группе васкулитов, и рассматривается как генерализованный микротромбоваскулит неясной этиологии, пораж
Лечение должно быть комплексным и строго индивидуальным. Необходимо помнить, что не существует ни одного лекарственного средства, полностью исключающего возможность возникновения побочных эффектов, и поэтому врач должен избегать полипрагмазии
Геморрагический васкулит (ГВ), или болезнь Шенлейн-Геноха, по современной классификации относится к воспалительным заболеваниям соединительной ткани — к группе васкулитов, и рассматривается как генерализованный микротромбоваскулит неясной этиологии, поражающий мелкие сосуды кожи, суставов, почек и желудочно-кишечного тракта. Чаще встречается у детей дошкольного возраста (с частотой 25:10 000).
Провоцирующими факторами ГВ могут быть вирусные (в т. ч. персистенция HBSAg, парвовируса В19 и др.) и бактериальные инфекции, вакцинация, пищевые аллергены, паразитарные инвазии.
Единой общепринятой классификации ГВ нет. С клинической точки зрения в качестве рабочего варианта целесообразно выделение следующих клинических форм ГВ.
Диагноз ставится на основании клинических данных — наличия геморрагического синдрома по васкулитно-пурпурному типу. Лабораторные показатели диагностического значения не имеют.
Течение заболевания может быть острым, волнообразным и рецидивирующим.
С учетом основных патогенетических механизмов развития клинических синдромов целесообразен следующий подход к терапии ГВ, которую условно можно разделить на основную и альтернативную.
Двигательный режим. В острый период болезни необходимо резкое ограничение двигательной активности (постельный режим) до стойкого исчезновения геморрагических высыпаний; через 5-7 дней после последних высыпаний режим постепенно становится менее строгим. При нарушении постельного режима возможны повторные высыпания, объясняемые как «ортостатическая пурпура». В среднем длительность такого режима составляет 3-4 недели. При нефрите длительность постельного режима зависит от его течения. Возобновление геморрагических высыпаний требует возврата к постельному режиму.
Диета. Очень важно исключить дополнительную сенсибилизацию больных, в т. ч. и пищевыми аллергенами, поэтому необходима элиминационная (гипоаллергенная) диета: исключаются экстрактивные вещества, яйцо, шоколад, какао, кофе, цитрусовые, клубника, земляника, красные яблоки, сдоба, продукты промышленного консервирования, а также индивидуально непереносимые пищевые продукты. При абдоминальном синдроме показана диета № 1, при тяжелом нефрите — диета № 7 (без соли, по показаниям, без мяса и творога) с постепенным переходом на гипохлоридную диету, добавляя соль в готовые блюда из расчета 0,5 г/сут., через 1,5-2 месяца — 3-4 г/сут. При указании в анамнезе лекарственной аллергии исключаются эти препараты, а также аллергизирующие медикаменты (в т. ч. все витамины), способные поддерживать или провоцировать обострения ГВ.
Энтеросорбция показана при всех клинических формах ГВ, учитывая механизм ее действия: связывание биологически активных веществ и токсинов в просвете кишечника. Используются следующие препараты:
Длительность терапии при остром течении заболевания — 2-4 недели, при волнообразном — 1-3 месяца.
Антиагрегантная терапия также показана при всех клинических формах ГВ. Основной механизм действия: угнетение циклооксигеназы, тромбоксан- и простациклинсинтетазы тромбоцитов и сосудистой стенки, что способствует улучшению микроциркуляции за счет блокады агрегации тромбоцитов. Суточные дозы используемых препаратов: курантил — 3-5 мг/кг, трентал — 5-10 мг/кг, аспирин — 5-10 мг/кг, тиклопедин — 0,25. Назначаются антиагреганты в течение всего курса лечения (не менее 3-4 недель). При волнообразном течении кожной пурпуры препараты используются до ее полного купирования, при нефрите — длительно, до 6 мес., с повторными курсами в течение 2-3 мес. при сохранении микрогематурии и протеинурии. При выраженной гиперкоагуляции возможно назначение двух препаратов с различными механизмами действия (например, курантил и аспирин).
Антикоагулянтная терапия также показана при всех клинических формах ГВ. Основной препарат — гепарин, учитывая, что он ингибирует:
Доза препарата и длительность применения определяются клинической формой болезни (табл. 1):
Эффективной дозой гепарина считается та, которая повышает активированное частичное тромбопластиновое время в 1,5-2 раза. Эффект от применения гепарина проявляется только при взаимодействии с AT-III — главным ингибитором тромбина. Поэтому если у больного выявляется дефицит АТ-III, возможно использование свежезамороженной плазмы (СЗП) как источника АТ-III (см. ниже).
Антигистаминная терапия целесообразна при наличии в анамнезе у больного пищевой и лекарственной аллергии, учитывая гиперергический и парааллергический механизмы патогенеза ГВ. Используемые препараты: тавегил, диазолин, фенкарол, терфен в суточной дозе 2-4 мг/кг в течение 7-10 дней.
Антибактериальная терапия целесообразна при следующих факторах:
Необходимо помнить, что повышение температуры, лейкоцитоз, увеличение СОЭ могут быть обусловлены иммунным асептическим воспалением. Оправданно назначение антибиотиков нового поколения — малоаллергизирующих, с широким спектром действия, одно-двукратным суточным приемом в возрастных дозах. Наиболее эффективны макролиды (сумамед, клацид).
Терапия глюкокортикоидами (ГК). Эффективность ГК при ГВ обусловлена сочетанием их иммуносупрессивного и выраженного противовоспалительного эффектов.
Показания к терапии глюкокортикоидами при ГВ следующие:
Суточная доза преднизолона — 2 мг/кг. Длительность применения ГК и схема отмены определяются клинической формой ГВ (табл. 2).
Раннее назначение ГК позволяет быстрее купировать вышеуказанные клинические симптомы, сократить общий курс терапии и (что очень важно!), предотвратить дальнейшее развитие поражения почек.
Инфузионная терапия используется при ГВ для улучшения реологических свойств крови и периферической микроциркуляции:
Вышеуказанная терапия в различных сочетаниях и последовательности при остром течении ГВ позволяет у большинства больных достичь ремиссии, но при волнообразном, рецидивирующем течении нефрита возникает необходимость в использовании альтернативных видов терапии: назначение противовоспалительных препаратов, антиметаболитов, мембраностабилизирующих препаратов, иммуномодулирующих препаратов.
Нестероидные противовоспалительные препараты (НПВП) эффективны при ГВ, поскольку ограничивают развитие экссудативной и пролиферативной фаз воспаления за счет подавления:
НПВП целесообразно использовать при упорном волнообразном течении кожной пурпуры, преимущественно с геморрагическим компонентом при наличии противопоказаний к терапии ГК. Противовоспалительный эффект наиболее ярко выражен (при хорошей переносимости) у ортофена. Суточная доза препарата — 1-2 мг/кг, длительность терапии — 4-6 недель. Ортофен не следует назначать одновременно с ацетилсалициловой кислотой, т. к. при этом его уровень в плазме крови значительно снижается вследствие его вытеснения из связи с белками крови и быстрого выведения с желчью в кишечник.
Противовоспалительное, а также иммуномодулирующее действие присуще производному хинолина — плаквенилу. Этот препарат стабилизирует клеточные мембраны, снижает высвобождение лизосомальных ферментов и некоторых лимфокинов, что препятствует возникновению клона сенсибилизированных клеток, активации системы комплемента и Т-киллеров. Терапевтический эффект развивается через 6-12 недель от начала лечения. При ГВ плаквенил показан при нефрите — гематурической, нефротической и смешанной формах. Суточная доза — 4-6 мг/кг, однократно на ночь, курс лечения — от 4 до 12 мес. При макрогематурии, нефротической и смешанной формах нефрита плаквенил назначается на фоне терапии ГК при начале снижения их дозы. Из-за опасности развития ретинопатии лечение проводится под контролем окулиста (1 раз в мес.). При нефрите у детей с ГВ применение плаквенила позволяет достичь ремиссии в большинстве случаев.
Цитостатики при ГВ используются при нефрите в следующих ситуациях:
Использоваться они должны только в качестве средств выбора, учитывая их угнетающие действие на костный мозг и иммунитет и опасность возникновения соответствующих осложнений. У детей целесообразно использовать азатиоприн, учитывая его минимальное миелосупрессивное действие. Азатиоприн — антагонист пуриновых оснований — эффективен при ГВ, поскольку он:
Суточная доза препарата — 2 мг/кг, длительность терапии — не менее 6 мес., необходимо регулярно проводить контроль анализа крови. Опыт применения азатиоприна при нефрите у детей с ГВ показал хорошие клинические результаты при отсутствии побочных эффектов.
Мембраностабилизаторы целесообразно использовать при:
Их эффективность обусловлена:
Суточные дозы используемых препаратов: витамин Е — 5-10 мг/кг, ретинол — 1,5-2 мг/кг, рутин — 3-5 мг/кг, димефосфон — 50-75 мг/кг. Длительность терапии — 1 мес., при необходимости возможны повторные курсы.
Иммуномодулирующая терапия. Вопрос о назначении препаратов этой группы решается индивидуально. Их назначение целесообразно у часто болеющих детей при волнообразном течении кожной пурпуры, при нефрите, как правило, на фоне ОРВИ или обострении хронических очагов инфекции. Наиболее эффективны следующие препараты: траумель (1 таблетка три раза в день в течение 1-3 мес.), дибазол (1-2 мг/кг в сутки в два приема в течение 1 мес.). При тяжелом течении васкулита возможно первоначальное введение траумеля внутримышечно в дозе 2 мл один раз в день в течение пяти-десяти дней с последующим переходом на пероральный прием.
Реабилитация детей с ГВ, направленная на профилактику рецидивов заболевания, включает следующее.
| Клинические формы | Суточная доза преднизолона | Длительность применения | Схема отмены |
| Распространенная кожная пурпура с буллезными, некротическими, экссудативными элементами | 2 мг/кг per os | 7-14 дней | по 5 мг в 1-2 дня |
| Тяжелый абдоминальный синдром | 2 мг/кг per os, в/в | 7-14 дней | по 5 мг в 1-2 дня |
| Волнообразное течение кожной пурпуры | 2 мг/кг per os | 7-21 день | по 5 мг в 1-3 дня |
| Нефрит с макрогематурией или нефротическим синдромом | 2 мг/кг per os | 21 день | по 5 мг в 5-7 дней |
Патогенетическая терапия ГВ
Патогенетические механизмы ГВ
Эффекты патогенетических реакций при ГВ:
Васкулит – что это за болезнь? Симптомы, причины и лечение, запись на прием к специалисту клиники МЕДСИ
Оглавление
Васкулит – патология, поражающая крупные, средние и мелкие сосуды и характеризующаяся воспалением стенок артерий, вен, венол, артериал и мелких капилляров. Заболевание является не только неприятным для пациента, но и опасным. Точный диагноз может поставить лишь опытный ревматолог. Он же справится и с задачей непростого лечения васкулита.
Причины патологии
Точные причины заболевания неизвестны. Нередко патология возникает даже у абсолютно здорового человека.
Обычно васкулиты возникают на фоне:
К предрасполагающим факторам относят:
Васкулит может возникнуть и как осложнение реактивного артрита или красной волчанки.
Классификация
В зависимости от причин возникновения васкулиты делятся на:
В зависимости от локализации выделяют:
В некоторых случаях одновременно поражаются как мелкие и средние, так и крупные сосуды.
Симптомы васкулита
Основными признаками и симптомами васкулита, являющимися поводом для обращения к врачу и начала лечения, являются:
Симптомы васкулита у детей, после обнаружения которых следует обратиться к специалисту для лечения, являются таким же. Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Важно! Если своевременно не обратиться к врачу, не пройти диагностику и не начать лечение васкулита, заболевание перейдет в хроническую форму. Периодически пациент будет страдать от рецидивов патологического состояния.
Диагностика
Перед началом лечения всегда проводится диагностика васкулита. Она позволяет определить особенности течения заболевания и выявить его причину.
Лечение васкулита
Лечение васкулита направлено на:
В комплексной терапии применяются средства для:
Такое лечение включает:
Такое лечение васкулита проводится при наличии признаков тромбоза глубоких вен. Назначается оно только по строгим показаниям. Методики отбираются специалистами.
Профилактика
Васкулит на ногах и других частях тела часто не имеет не только ярко выраженных симптомов, но и причин, поэтому затрудняется не только его лечение, но и профилактика.
Тем не менее рационально:
В целях профилактики вторичной формы патологии следует:
Диета при васкулите
Основой питания при патологии является исключение аллергенов (цитрусовых, яиц, усилителей вкуса, меда, грибов, промышленных консервантов и др.).
Точную диету составит ваш лечащий врач. Он же даст и рекомендации, касающиеся образа жизни в целом. Это позволит как сократить симптомы заболевания, так и (в некоторых случаях) снизить дозировки принимаемых лекарственных препаратов.
Преимущества лечения васкулита в МЕДСИ
Если вы хотите записаться на прием к врачу и пройти лечение васкулита, позвоните нам
Васкулит
Васкулитом называют группу заболеваний сосудов, которые характеризуются развитием воспалительного процесса и последующим некрозом сосудистых стенок. Болезнь еще называют артериитом или ангиитом. В ходе развития болезни происходит существенное ухудшение кровообращения. Патология может затрагивать артерии, вены, капилляры, венулы и артериолы.
Виды и классификация васкулита
Васкулит делится по типам на:
В первом случае речь идет о самостоятельном и пока еще только начинающемся заболевании. Второй вид может появиться при других патологиях, например, опухолях. Он же может возникнуть в качестве реакции на инфекцию. Системный васкулит может протекать по-разному. Он приводит к воспалению сосудов и поражению их стенок, не исключается некроз тканей. При отсутствии должного лечения обычно возникают осложнения, вплоть до летального исхода.
На основании калибра поражаемых сосудов была выделена классификация васкулита. Он может быть в форме:
Также в отдельную категорию выделяют васкулопатию, которая характеризуется отсутствием четких признаков воспаления и инфильтрации сосудистых стенок.
Степень поражения сосудов может быть легкой, среднетяжелой и тяжелой.
Причины заболевания
Причины формирования первичного васкулита науке до сих пор неизвестны. Вторичное заболевание может возникнуть на фоне:
Еще одной причиной васкулита может стать вирусный гепатит. Достаточно одного или нескольких факторов риска, чтобы изменить антигенную структуру тканей. В таком случае иммунная система начинает выделять антитела, которые еще больше повреждают ткани, в данном случае кровеносные сосуды. Это приводит к аутоиммунной реакции и воспалительно-дегенеративным процессам.
Симптомы васкулита
Вне зависимости от вида и формы болезни, симптомы васкулита схожи. К ним можно отнести:
В зависимости от локализации васкулит может также проявлять себя через резкое ухудшение зрения, воспаление и отечность глаз, боли в пояснице, в районе почек, спазмы в животе и нарушение работы ЖКТ.
Диагностика
Диагностику васкулита необходимо стараться делать еще при наличии самых первых признаков. Заболевание серьезное и опасное, требующее незамедлительного лечения.
При подозрении на недуг необходимо выполнить ряд обследований и сдать анализы. Назначается:
Проблема в том, что на ранних стадиях диагностировать васкулит очень сложно. Но более яркие признаки болезни и повод забить тревогу появляются уже тогда, когда пораженными оказываются сразу несколько органов.
При тяжелом и стремительном течении болезни дополнительно делают биопсию с последующим детальным изучением образцов тканей.
Лечение васкулита
Лечение васкулита назначается в зависимости от типа пораженных органов и сопутствующих заболеваний. Если первичная форма болезни появилась на фоне аллергии, то обычно она исчезает самостоятельно и не требует дополнительных мер.
Если же очаг болезни затрагивает жизненно-важные органы, такие как сердце, мозг, почки или легкие, то пациенту назначается курс интенсивной терапии.
Для стабилизации кровообращения лечение можно проводить как в домашних условиях, так и в условиях стационара. В обязательном порядке госпитализируют беременных женщин, детей и пациентов с тяжелой формой болезни.
Дополнительно подключают плазмаферез, гемосорбцию и иммуносорбцию.
Возможные осложнения
К осложнениям васкулита относятся:
Все это может обернуться даже летальным исходом. Поэтому болезнь нужно стараться диагностировать как можно раньше, чтобы успеть провести своевременное лечение.
Профилактические меры
Чтобы предупредить воспаление сосудов, нужно обязательно соблюдать профилактику васкулита. Для этого используют:
Также стоит внимательно относиться к медикаментам, и не принимать никакие препараты без назначения и контроля врача.
Частые вопросы
Каковы прогнозы на васкулит?
При своевременном обращении к врачу выживаемость пациентов составляет 90%.
Можно ли лечить васкулит дома?
Если состояние пациента и выявленная стадия развития болезни это позволяет, то можно. Госпитализируют только самые сложные случаи. Остальные могут принимать лекарственные препараты самостоятельно.
К кому при подозрении на васкулит обращаться за помощью?
В первую очередь стоит записаться на прием к терапевту, который после сбора анамнеза направит пациента к узким специалистам: сосудистому хирургу, кардиологу, гематологу и т.д.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону: