антиген инактивированного вируса что это такое простыми
Антиген инактивированного вируса что это такое простыми
Для профилактики вирусных заболеваний широко применяют инактивированные вакцины, которые имеют ряд преимуществ перед живыми вакцинами. Важным условием эффективности вакцин является количество и качество вирусного антигена, выбор инактиватора и оптимальных условий инактивации, позволяющих полностью лишить вирус инфекционности при максимальном сохранении антигенности. Понятие «инактивированный» относится к жизнеспособности вирусов, входящих в состав вакцины.
Инактивированные вирусные вакцины обычно готовят из вирулентных вирусов, разрушая вирулентность химическими или физическими методами при сохранении иммуногенности. Такие вакцины должны быть безопасны и содержать большое количество вирусного антигена, чтобы вызвать иммунный ответ и образование антител. Нормальный курс первичной вакцинации включает 2 или 3 инъекции вакцины; в дальнейшем, может потребоваться бустеризация для поддержания иммунитета.
Среди первых инактивированных вирусных вакцин были вакцины против бешенства, желтой лихорадки, ящура, классической чумы свиней, чумы плотоядных, ньюкаслской болезни и оспы животных. Поскольку не все из созданных вакцин оказались эффективными, а некоторые из них таили угрозу инфицирования из-за недостаточной полноты инактивации вируса, многие исследователи стали отдавать предпочтение живым вакцинам, приготовленным на основе аттенуированных штаммов. Лучшим примером живых вакцин служит вакцина против оспы людей.
Следствием недостаточной инактивации вируса явились случаи возникновения болезни, которые имели место при изготовлении инактивированной вакцины против полиомиелита. Недостаточная инактивация вируса ящура вызывала вспышки болезни у вакцинированных животных в Западной Европе. Подобные явления отмечали после применения формолвакцины против венесуэльского ЭМЛ.
Однако в последние годы тенденция использовать инактивированные вакцины вновь стала возрождаться. Этому способствовало совершенствование методов получения, концентрирования и очистки вирусных антигенов, инактивации вирусов и методов контроля, обеспечивающих полную безопасность и выраженную эффективность препаратов. С другой стороны, попытки получить безопасную эффективную живую вакцину не всегда оканчивались успешно. Так было, например, с многочисленными попытками получить живую вакцину против ящура.
Кроме того, живые вакцины против ряда вирусных заболеваний (грипп, инфекционный бронхит кур, трансмиссивный гастроэнтерит свиней и др.) зачастую не обладают гарантированной безопасностью и достаточной эффективностью.
В производстве инактивированных вакцин против вирусных инфекций имеется три критических этапа: производство антигена, инактивация, адъювант.
Опубликованы первые данные по инактивированной вакцине против COVID-19 «КовиВак»
Вступление
Продолжающаяся в настоящее время пандемия новой коронавирусной инфекции 2019 года (COVID-19), вызванная коронавирусом 2 тяжелого острого респираторного синдрома SARS-CoV-2, унесла более 4 миллионов жизней (по данным на март 2021 года [1, 2]), и необходимость быстрого внедрения безопасных и эффективных вакцин против данного вируса остается очень высокой. Беспрецедентное в новейшей истории повсеместное распространение пандемии требует применения всех существующих вакцинных платформ, чтобы в конечном счете обеспечить доступность вакцин против SARS-CoV-2 для жителей каждой страны мира.
SARS-CoV-2 относится к подроду Sarbecovirus рода Betacoronavirus и семейству Coronaviridae [3]; в качестве основного рецептора для проникновения в клетки человека вирус использует ангиотензинпревращающий фермент 2 (АПФ2) [4, 5]. Диаметр заключенного в оболочку вириона SARS-CoV-2 составляет 100–150 нм; сам вирион имеет сферическую форму. В нем содержится несколько структурных белков: шипиковый гликопротеин (S), мембранный белок (M), белок оболочки (E), расположенный на поверхности, и белок нуклеокапсида (N), который связан с РНК внутри вирусной частицы. S-белок представляет собой трансмембранный белок слияния I типа, который во время синтеза подвергается значительному гликозилированию; протеаза хозяина расщепляет его на два фрагмента — S1 и S2. Фрагмент S1 содержит рецептор-связывающий домен (РСД), который взаимодействует с рецептором клетки хозяина (т.е. АПФ2). Фрагмент S2 необходим для слияния мембран после еще одного расщепления протеазами клетки хозяина и дальнейших структурных перестроек [6]. Благодаря этим свойствам шипиковый белок и его РСД являются основными мишенями для нейтрализующих антител организма хозяина (НАт) в процессе развития иммунного ответа [7].
Иммунный ответ на инфекцию SARS-CoV-2 активно изучается с целью разработки и улучшения как диагностики заболевания, так и создания и совершенствования вакцин. Как было выявлено в ходе экспериментов, титры НАт являются одними из основных маркеров защиты от SARS-CoV-2, поскольку адоптивный перенос очищенных IgG, которые были получены от выздоравливающих макак-резусов, дозозависимо способствовал формированию иммунной защиты от заражения SARS-CoV-2 у наивных макак-реципиентов [8]. Легкая или средняя степень тяжести течения COVID-19 приводит к выработке НАт, концентрация которых коррелирует с титрами IgG к РСД, определенными методом ELISA; данные титры НАт сохраняются примерно от двух-трех [9, 10] до пяти месяцев [11]. Учитывая возможность снижения концентраций антител после заражения, пристально исследуется более трудный для изучения клеточный компонент иммунитета.
Для разработки вакцин против COVID-19 тестируются многочисленные методы. В настоящее время наиболее часто применяются инактивированные вирусные векторные вакцины, вакцины на основе нуклеиновых кислот (РНК, ДНК) и белковые (субъединичные, вирусоподобные (ВПВ)) вакцины [12]. В качестве основных антигенов, вызывающих синтез НАт, в большинстве вакцин используются S-белок и РСД. Различные передовые технологии разработки вакцин уже продемонстрировали свой потенциал в плане предотвращения развития COVID-19, и несколько таких препаратов, таких как вакцины на основе мРНК и аденовирусные векторные вакцины, после успешного завершения клинических испытаний были одобрены для использования по всему миру [13, 14]. Тем не менее, разработка инактивированных вакцин как более традиционный метод является надежным и экономичным способом, имеющим долгую и успешную историю применения [15, 16]. В Центре Чумакова на культуре клеток Vero были успешно разработаны две инактивированные вакцины против клещевого энцефалита и полиомиелита [22, 23]. Таким образом, вакцина против COVID-19 создавалась на основе ранее отработанной платформы для культивирования клеток с использованием уже отлаженных методов.
Во всем мире разрабатывается несколько инактивированных вакцин против инфекции SARS-CoV-2, и по крайней мере пять из них успешно прошли доклинические и клинические испытания, и их применение было одобрено [17–20]. Тем не менее, несмотря на множество высококачественных публикаций о клинических испытаниях различных вакцин, подробных сведений об общей токсичности, репродуктивной токсичности, профилактической эффективности, иммуногенности и устойчивости иммунного ответа на животных моделях крайне мало.
В данной работе авторы провели оценку безопасности, иммуногенности и устойчивости иммунного ответа на вакцину «КовиВак», созданную на основе цельного вириона, инактивированного β-пропиолактоном, у грызунов и нечеловеческих приматов. У исследованных видов животных не было обнаружено признаков острой/хронической, репродуктивной, эмбрио- и фетотоксичности, тератогенного действия, а также аллергенных свойств. Вакцина привела к формированию стабильного и сильного гуморального иммунного ответа как в виде специфических IgG к SARS-CoV-2, так и НАт у мышей линии BALB/c, сирийских хомячков и обыкновенных игрунок. В течение года титры НАт существенно не снизились. Профилактическая эффективность вакцины изучалась на сирийских хомячках. Надежность производственного процесса была продемонстрирована путем оценки четырех партий вакцины и сравнения их иммуногенных свойств на мышах.
Результаты
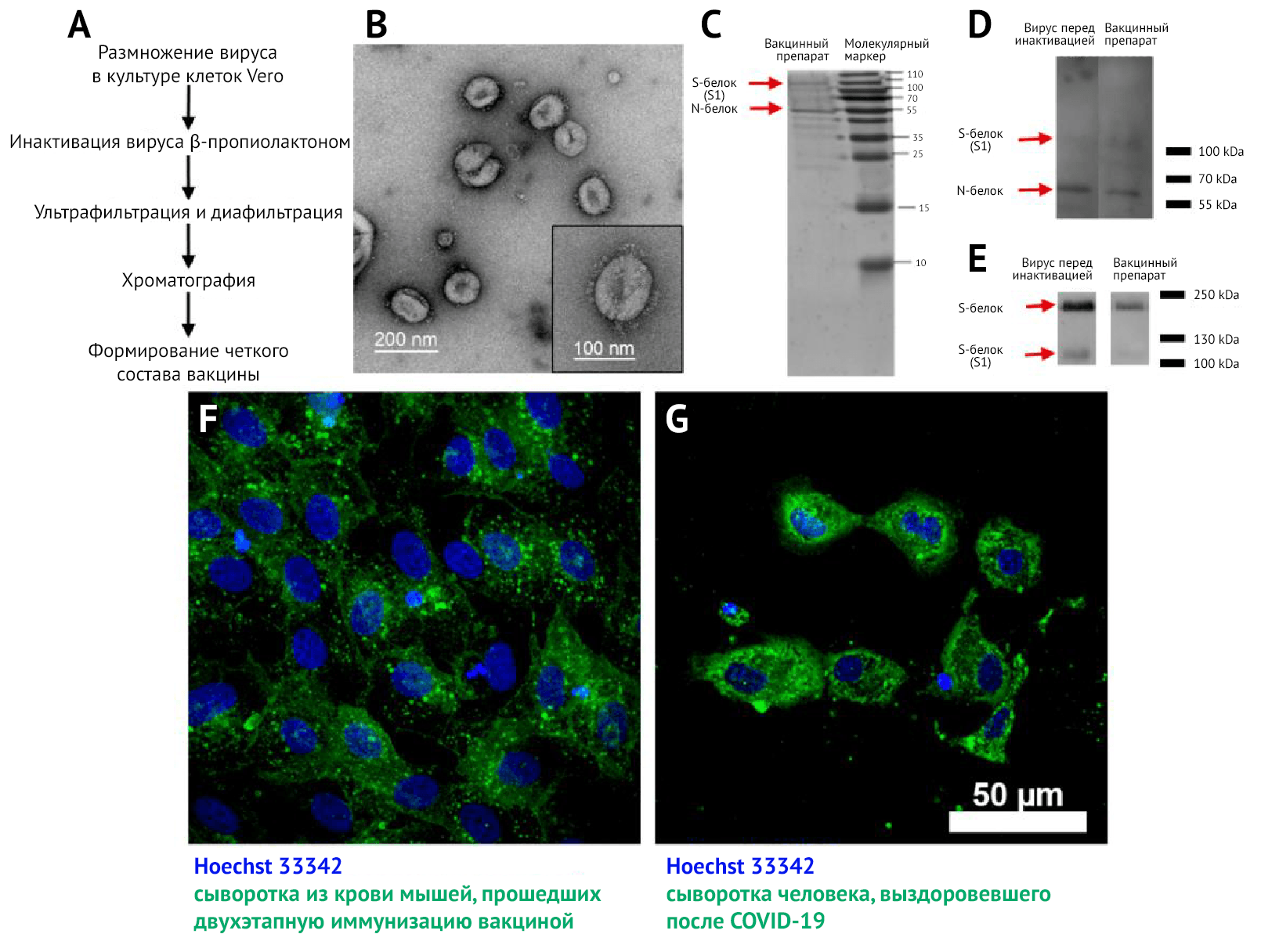
Производство и описание вакцины
Ранее был представлен процесс выделения и генетического описания вакцинного штамма AYDAR-1 [21]. Вирус удалось профильтровать на третьем пассаже и дополнительно очистить путем разбавления. Были созданы первичные, основные и рабочие посевные серии штамма (а именно пассажи под номерами 7, 8 и 9), которые были охарактеризованы в соответствии с национальными руководствами по производству вакцин.
Благодаря трансмиссионной электронной микроскопии (ТЭМ) (рис. 1B) с негативным контрастированием концентратов были обнаружены плеоморфные сферические вирусные частицы диаметром около 120 нм, покрытые шиповидными структурами длиной 16–20 нм.
Методом ТЭМ (рис. 1B) были подтверждены гомогенность и чистота вакцинного препарата и выявлены вирионы с шипиковыми белками, соотносящиеся по форме и размеру с таковыми, выявляемыми в других исследованиях [26, 27].
В ходе электрофореза SDS-PAGE и вестерн-блоттинга (ВБ) концентратов вакцин перед инактивацией и после хроматографии, окрашенных сыворотками реконвалесцентов после COVID-19 (рис. 1 C и D), были выявлены два основных белка в концентратах: N и S, которые должны содержаться и в препарате вириона. С помощью окрашивания сывороткой анти-S-белка (рис. 1E) были обнаружены две формы S-белка в вирусных препаратах до и после инактивации: S1 и полноразмерный S-белок. Это свидетельствует о том, что в вакцинном препарате присутствует антиген-мишень для индукции синтеза НАт.
Специфичность реактивности антител подтверждается отсутствием свечения (флуоресценции) в неинфицированных клетках культуры Vero.
Изучение эмбрио-, фетотоксичности и тератогенных эффектов в антенатальном и постнатальном периодах развития
Беременные крысы линии Wistar (N = 60) были случайным образом распределены в три группы и иммунизированы внутримышечно на 2, 9 и 16 дни беременности. Крысам из первой исследуемой группы вводили одну дозу вакцины (6 мкг/доза; 0,5 мл), из второй — двойную дозу (12 мкг/доза; 1,0 мл), а из третьей контрольной группы — двойную дозу плацебо (1,0 мл). Ежедневно проводилось измерение массы тела и общего физического состояния животных; на поздних сроках беременности с помощью теста «открытое поле» оценивалась исследовательская активность и состояние самок. Прибавка в весе у самок проходила нормально; летальных исходов или признаков интоксикации не наблюдалось. Ни в одной из исследуемых групп не было признаков преждевременных или трудных родов. В тесте «открытое поле» на 18-е сутки беременности все самки крыс продемонстрировали преимущественно сбалансированный тип поведения с умеренной двигательной и поисковой активностью без признаков беспокойства.
Половину (N = 10 из каждой группы) животных в каждой группе умерщвляли на 20-й день беременности. Статистически значимых различий между исследуемыми группами по количеству желтых тел в яичниках, местах имплантации в матке, живым и мертвым плодам не было. Плоды сформировались нормально, топография всех исследованных органов была в пределах анатомической нормы, гистологическое строение соответствовало возрасту эмбрионов, развитие костей было нормальным. Патологических изменений органов и тканей обнаружено не было.
Другая половина (N = 10 из каждой группы) животных в каждой из трех групп вакцинированных была использована для выявления возможных нарушений эмбрионального развития, проявляющихся в постнатальном периоде. За потомством наблюдали в течение 60 дней после рождения. Проводилась оценка общего состояния потомства крыс, выживаемость, прибавка в весе, физическое развитие, сформированность сенсомоторных рефлексов, эмоционально-произвольного поведения и способности точно координировать движения. Соотношение самцов и самок в потомстве во всех группах было практически одинаковым (примерно 1: 1). Во всех исследуемых группах за весь период наблюдения (от рождения до двухмесячного возраста) смертность детенышей не превышала 4 % и достоверно не различалась между группами. В группах не было различий в физическом и неврологическом развитии детенышей крыс, а индивидуально обусловленные значения исследуемых показателей находились в пределах физиологической нормы.
Таким образом, вакцина «КовиВак» не оказала отрицательного влияния на общее состояние беременных крыс. Эмбриотоксических, фетотоксических или тератогенных эффектов обнаружено не было. Вакцинация не привела к увеличению смертности потомства и не повлияла на физическое и психологическое развитие детенышей крыс.
Обсуждение результатов
Безопасность
Существует множество тестов для оценки различных параметров безопасности разрабатываемых вакцин на животных моделях. Авторы выбрали классические модельные объекты для исследования безопасности (мыши, морские свинки, крысы и приматы). Для вакцины «КовиВак» проводилась оценка общей острой токсичности у трех видов (мышей, морских свинок и игрунок), хронической токсичности у двух видов (мышей и морских свинок) и гиперчувствительности у морских свинок. По сравнению с группой плацебо никаких изменений выявлено не было. Все показатели были в пределах физиологической нормы.
Существовали предположения о возможной репродуктивной токсичности вакцинных препаратов, содержащих S-белок SARS-CoV-2. Исходя из данных экспериментов авторов на крысах линии Wistar, был сделан вывод о том, что многократная иммунизация вакциной «КовиВак» до или во время беременности не оказывает отрицательного эффекта на внутриутробное или постнатальное развитие потомства.
Таким образом, вакцина «КовиВак» безопасна и может быть использована в клинических испытаниях на людях.
Иммунитет и его стойкость
Краткосрочная иммуногенность вакцины «КовиВак» была оценена на трех животных моделях (двух генетических линиях мышей, сирийских хомячках и обыкновенных игрунках), иммунизированных разными дозами. Вакцина индуцировала синтез НАт у всех изученных видов. Более того, у мышей были обнаружены антитела к двум основным структурным белкам вируса (S и N). В течение первых 2–4 недель не наблюдалось значительных различий между титрами НАт, синтез которых был вызван различными дозами антигена. Различия проявились начиная с пятой недели после первой иммунизации.
Как было отмечено выше, синтез НАт является одним из основных маркеров защиты от SARS-CoV-2 [8]. Следовательно, длительность антительного ответа (НАт) коррелирует с длительностью защиты. После естественного заражения, особенно в случае легкого течения инфекции, ответ в виде НАт довольно слабый и непродолжительный [11].
Сведений об устойчивости иммунитета, вызванного вакциной, очень мало. Хотя в опубликованных доклинических исследованиях показана индукция титров IgG и НАт к SARS-CoV-2 IgG вследствие введения различных вакцин, лишь в немногих работах содержатся данные о продолжительности иммунного ответа. Например, для препарата PiCoVacc (инактивированная вакцина), опубликованы результаты доклинических испытаний, согласно которым титр антител после вакцинации мышей и крыс сохраняется в течение шести недель, а у макак-резусов — до трех недель [25]. В работе, опубликованной Wang с соавт., анализ иммуногенности у животных был ограничен четырьмя неделями [27].
В случае вакцины-кандидата BBV152 измерение иммуногенности при трехдозовом режиме введения проводилось до 25-го дня [29]. Авторы провели оценку долгосрочной иммуногенности у мышей и игрунок в течение одного года. За этот период значительного снижения титров НАт обнаружено не было. Более низкие дозы вводимого антигена приводили к формированию более низкого титра НАт в течение длительного периода наблюдения. Хотя очевидно, что окончательные сведения о длительности иммунитета, обеспечиваемого вакцинами против COVID-19, будут получены в ходе длительных клинических исследований, в данной ситуации животные модели могут служить в качестве удобных суррогатных индикаторов на ранних этапах процесса разработки вакцины. В недавней работе, посвященной клиническому исследованию вакцины на основе мРНК компании Moderna, сообщается о существовании повышенного титра специфических антител в течение как минимум трех месяцев [30]. Согласно экспериментальным данным авторов статьи, вакцина «КовиВак» обеспечивала формирование стабильного длительного иммунитета у мышей и игрунок после двухкомпонентного режима введения препарата.
Профилактическая эффективность
В большинстве недавних исследований в качестве удобной и достоверно нелетальной животной модели профилактической эффективности вакцин против COVID-19 используется золотистый (сирийский) хомячок. У сирийских хомячков инфекция SARS-CoV-2 вызывает значительные патологические изменения в легких и, таким образом, поддерживает развитие стабильного постинфекционного гуморального иммунного ответа в экспериментах с пассивным переносом [35]. Более того, наблюдаемые иммуногистохимические изменения и характер потери массы тела у хомячков сходны с легкой формой инфекции SARS-CoV-2 у человека [36]. В ряде работ продемонстрирована пригодность сирийского хомячка в качестве модели для изучения профилактической эффективности НАт и вакцин против SARS-CoV-2 [37–46], хотя симптомы пневмонии у животного развиваются быстро и протекают тяжело.
Сирийский хомячок в качестве модельного объекта был использован для оценки профилактической эффективности нескольких инактивированных вакцин [47–48], в том числе одобренных для клинического применения [29]. К основным параметрам оценки относят вес животного и присутствие вируса и/или вирусной РНК в мазках из носа, легких и других органов в разные сроки после инфицирования.
В исследовании авторов животные из группы контроля теряли вес до пятого — седьмого дня с момента заражения, тогда как вакцинированные набирали вес с начиная с третьего дня после заражения, что соотносится с данными о BBV152 [29]. Однако потеря веса у контрольных животных в экспериментах авторов была более выраженной — 15 % против 2–10 % в исследовании BBV152. Скорость выведения вирусной РНК из верхних дыхательных путей также была сходной: начиная с седьмого дня после инфицирования в большинстве мазков из носа вирусная РНК не содержалась. Уровень вирусной РНК в легких контрольных животных был одинаковым в обоих исследованиях; по данным авторов, в органах всех контрольных животных содержалась вирусная РНК на четвертые, седьмые и 14-е сутки. Ткани легких вакцинированных животных в основном не содержали вируса: только у одного из пяти хомячков на четвертый и седьмой дни можно было выявить РНК вируса в легких; однако к 14-му дню ткань легких очищалась от вируса. Вирусная РНК была обнаружена в иных тканях (помимо легочной) у животных контрольной группы только на третий день после заражения. Аналогичные результаты были получены для вакцинного препарата BBV152 [29]. Таким образом, представленные результаты демонстрируют профилактическую эффективность вакцины «КовиВак» на модели сирийского хомячка.
Таким образом, для вакцины «КовиВак» не было обнаружено признаков острой/хронической, репродуктивной, эмбрио- и фетотоксичности или тератогенного влияния в антенатальном и постнатальном периодах развития, а также признаков гиперчувствительности у исследованных видов животных. Вакцина способствовала формированию стабильного и устойчивого гуморального иммунного ответа — как в виде специфических IgG к SARS-CoV-2, так и НАт у грызунов и обезьян. Значительного снижения титров НАт в течение одного года не наблюдалось. «КовиВак» продемонстрировала профилактический эффект по отношению к инфекции SARS-CoV-2 у сирийских хомячков. Эти данные стимулируют дальнейшее изучение вакцины «КовиВак» в клинических испытаниях.
Врач рассказал об особенностях разных вакцин, необходимом уровне антител и ревакцинации
Кампания по вакцинации вызывает множество вопросов как у тех, кто еще решает – когда ему вакцинироваться и какую вакцину выбрать, так и у тех, кто уже вакцинировался – об эффективности иммунного ответа и необходимости ревакцинации. Главный врач 2 диагностического отделения АО «Медицина» (клиника академика Ройтберга) кандидат медицинских наук Максим Геннадьевич Терский ответил на самые распространенные вопросы о необходимых значениях антител и вакцинации от COVID-19.
Какие показатели антител свидетельствуют об успешном формировании иммунной защиты после вакцинации?
Общепринятого уровня антител, необходимого для защиты не существует. Прежде всего, потому, что иммунный ответ на инфекцию у разных людей оказывается весьма вариабельным. Тем не менее, ориентироваться на что-то надо. Существует негласный консенсус, по которому уровень антител, свидетельствующий об эффективно проведенной вакцинации, начинается от 1300 AU/mL на системе Architect i1000sr REF (Abbott) количественный тест. Референсный интервал системы со значением «обнаружено» от 50 до 40000 AU/mL. На полуколичественных тестах хорошим результатом считается более 5-15 ед (при значении «обнаружено» 1,1 ед., т.е. превышение порогового значения в 5-15 раз). Все существующие тесты на антитела между собой никак не пересекаются, у всех у них разные системы измерения, разные референсные значения. Чтобы отследить динамику роста или снижения антител, нужно пользоваться одной системой. Architect i1000sr REF (Abbott), которую мы предлагаем в клинике, является самой продвинутой в мире не только по точности, но и ввиду того, что она дает ответ на вопрос об уровне антител к рецептор-связывающему домену поверхностного гликопротеина S (spike) коронавируса SARS-CoV-2 в SARS-CoV-2 IgG RBD. Это самые ценные нейтрализующие антитела.
В чем отличие существующих вакцин от COVID-19? Что мы знаем об их эффективности?
Спутник V – это векторная вакцина. Вектор – это аденовирус человека 26-й серотип, вирус банальной простуды. Этот вирус простуды в вакцине играет роль носителя, к которому прикрепляется S-белок – часть шипика короны вируса. Аденовирус внедряется в эпителиальную клетку и вместе с собой заносит S-белок. Начинает вырабатываться иммунитет против S-белка отдельно и против аденовируса отдельно. Для того чтобы аденовирус не вызывал полноценную аденовирусную инфекцию, его ослабляют с тем, чтобы аденовирус не мог размножаться. В результате аденовирус живет ровно день в эпителиальной клетке, после этого симптомы простуды как правило проходят.
Через три недели после введения «Спутника», у двух третей привитых людей возникает достаточный антительный ответ. В качестве второго компонента используется аденовирус 5-й серотип. Используют другой штамм, чтобы антитела против предыдущего аденовируса не помешали второму компоненту вакцины проникнуть в эпителиальную клетку. После второго компонента более чем у 90% привитых организм вырабатывает иммунитет с высоким антительным ответом.
Некоторые зарубежные вакцины, например, AstraZeneca работает на аденовирусе обезьяны. 26-й серотип и 5-й довольно редко встречающиеся штаммы, а вот с вирусом обезьяны организм человека точно не знаком. Эта вакцина формирует иммунитет примерно у 90% привитых. Одобрена Всемирной организацией здравоохранения (ВОЗ).
Pfizer и Moderna – вакцины нового поколения. Вместо S-белка, они внедряют в эпителиальные клетки матричную РНК, на которой синтезируется S-белок.
Инактивированная вакцина от Института имени Чумакова – КовиВак – цельный ослабленный химическими и физическими воздействиями вирус, который не может заразить человека, но вызывает ответ иммунной системы. Антительный ответ у «КовиВак» ниже, чем на живой белок, который заносится со «Спутником V», с AstraZeneca или Pfizer, но все равно достаточно высокий. Потенциальным преимуществом данной вакцины является расширенное количество антигенов, которые попадают в организм человека, что в условиях стремительных мутаций вируса, может стать ключевым фактором.
Высокий уровень антител не является противопоказанием к вакцинации. Это официальная позиция ВОЗ. Если вы болели в прошлом году – вакцинируйтесь. Если прививались полгода назад – вакцинируйтесь снова. Если вы не болели и не делали прививку, то вам незачем сдавать кровь на антитела – вакцинируйтесь. Вакцинация является лучшим способом достижения как индивидуального, так и коллективного иммунитета.
Вакцинация без мифов

Человечеству не удалось справиться с распространением COVID-19 с помощью одних только противоэпидемических мер. Ученые считают, что пандемия не остановится до тех пор, пока большая часть населения планеты (более 80%) не приобретет иммунитет к возбудителям этой инфекции, второй год циркулирующей в человеческой популяции. Добиться как личного, так и коллективного иммунитета можно двумя путями: либо переболеть, либо вакцинироваться. А учитывая, что риск умереть от этой болезни в случае тяжелого течения составляет примерно 1 к 30, то выбор очевиден. Тем более что за невероятно короткое время удалось создать много эффективно действующих вакцин, разработанных на самых разных технологических платформах.
Об авторе
Сергей Викторович Нетесов — член-корреспондент РАН, доктор биологических наук, заведующий лабораторией бионанотехнологии, микробиологии и вирусологии факультета естественных наук Новосибирского государственного университета. Автор более 150 публикаций в международно цитируемых журналах и более 10 монографий. Дважды лауреат Премии Правительства России в области биомедицинских наук.
Считается, что история вакцин начинается с британского врача Эдварда Дженнера и французского микробиолога Луи Пастера — изобретателей живых и инактивированных вакцин. Однако на самом деле идея имитировать инфекцию в целях профилактики родилась более тысячи лет назад в Китае и Индии, где стали заражать здоровых людей возбудителем натуральной оспы. Риск умереть в результате такой процедуры был в 20–30 раз меньше, чем от спонтанной инфекции.
Заслуга же Дженнера состоит в том, что он предложил вакцинировать людей не возбудителем человеческой болезни, а подобным, но безопасным для них агентом, вызывающим коровью оспу. К этому решению врач пришел благодаря наблюдениям, что доярки не болеют оспой. После успешных экспериментов такая вакцинация стала общепризнанной. Утверждение появившихся уже тогда антивакцинаторов, что таким образом люди превратятся в коров, не смогло этому помешать.
На французской гравюре (1800 г.) изображен новый процесс вакцинации с использованием возбудителя «коровьей оспы» (вверху). Английская гравюра Д. Гиллрэя (1802 г.) отражает скептицизм, который первоначально встречала осповакцинация (внизу). По: (Fenner et al., 1988. P. 269). With permission from World Health Organization
Французский химик и микробиолог Луи Пастер стал изобретателем инактивированной вакцины. До 1895 г. Фото П. Надара. Public domain
Следующий шаг сделал спустя почти сотню лет Пастер, который предложил «убивать» или ослаблять возбудителя инфекции перед вакцинацией. А поскольку он был по образованию химиком, а не врачом, то ему противостояли, и довольно мощно, уже сами медики. Но разработанная им для крупного рогатого скота вакцина от сибирской язвы резко снизила заболеваемость и смертность животных и ухаживающих за ними людей, а прививка от бешенства спасла множество человеческих жизней в разных странах. И антивакцинаторы затихли.
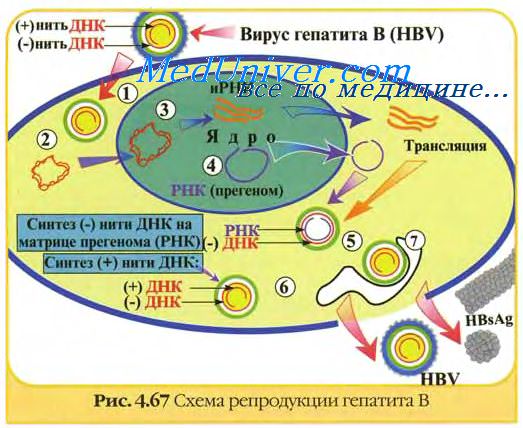
Очередным прорывом в противовирусных вакцинных технологиях стало создание так называемых субъединичных белковых вакцин, которые содержат не весь вирус, а только его белки, необходимые для стимуляции иммунитета. Первая такая вакцина была разработана против вируса гепатита В, поскольку оказалось невозможным получить достаточное количество инактивированной вакцины против этой болезни.
В первой субъединичной белковой вакцине против гепатита В использовался оболочечный вирусный белок HBsAg, выделенный из плазмы хронически инфицированных доноров. Но очень скоро выяснилось, что необходимой для этого донорской крови не хватает. И вот в 1979 г. в США с помощью генной инженерии был впервые получен рекомбинантный белок HBsAg. Его продуцентами стали генно-модифицированные клетки дрожжей, в которые был встроен ген, кодирующий вирусный белок.
Новую технологию было легко масштабировать, а стоимость препарата была значительно меньше по сравнению с плазменной вакциной (которая к тому же могла содержать возбудителей и других болезней). Эта рекомбинантная белковая вакцина более пяти лет тестировалась FDA (Food and Drug Administration, USA) перед тем, как прийти на смену плазменной. Она защищает от заражения на срок не менее 30 лет, и сегодня ею прививают всех новорожденных практически во всех странах мира.
Применение генно-инженерных технологий для создания вакцин обернулось колоссальным успехом. Через 20 с лишним лет с использованием аналогичного подхода были разработаны вакцины против папилломавирусной инфекции, которые сейчас применяются в более чем 90 странах мира. Основные компоненты таких вакцин — поверхностные белки — нарабатывают в клетках эукариот, высших организмов с оформленным ядром, к которым относятся и дрожжи. Это связано с тем, что вирусные белки должны быть гликозилированы, чтобы сформировать правильную структуру и вызывать «правильный» иммунный ответ, а в клетках бактерий, которые чаще всего используют в биотехнологическом производстве, соответствующие механизмы отсутствуют.
Пандемия, вызванная коронавирусом SARS-CoV-2, буквально всколыхнувшая весь мир в начале 2020 г., не оставила времени для размышлений. Стало ясно, что для того, чтобы максимально быстро получить вакцину, необходимы разработки сразу в нескольких направлениях.
На этой упрощенной схеме показан процесс инфицирования клетки SARS-CoV-2. Коронавирусы, включая SARS-CoV-2, относятся к РНК-вирусам: в качестве «наследственной» молекулы у них выступает не ДНК, а РНК (эта нуклеиновая кислота может непосредственно служить матрицей для синтеза белков). Когда SARS-CoV-2 попадает в клетку благодаря взаимодействию своего поверхностного белка-шипа S с клеточным рецептором ACE2 (а также рецептором TMPRSS2), он с помощью клеточных рибосом производит фермент полимеразу, необходимую для копирования своей РНК. На следующем этапе в клетке синтезируется множество копий вирусной РНК, а рибосомы по матрице этой РНК синтезируют разнообразные вирусные белки. Далее с использованием других клеточных органелл — эндоплазматического ретикулума и аппарата Гольджи (ЭРиГ) — происходит сборка вирусных нуклеокапсидов, а затем и самих частиц вируса. Часть вирусных белков «презентируется» на поверхности клеточной мембраны. Клетки иммунной системы организма, распознавшие чужеродные белки-антигены, могут уничтожить как сами вирусные частицы, так и зараженную клетку, если она не успеет закончить жизнь апоптозом (клеточным «самоубийством»)
Почему мы считаем COVID-19 опаснее гриппа? Потому что смертность от гриппа в среднем составляет примерно 0,02% от числа заболевших, а от новой коронавирусной инфекции она как минимум в 100 раз выше.
В целом данные по смертности от COVID-19 очень разнятся для разных стран и разных периодов пандемии. С чем это связано? В Италии в 2020 г. на эту инфекцию списывали все смерти в больницах с положительным диагнозом на SARS-CoV-2 — независимо от того, умирал пациент от дыхательной недостаточности или от других причин. В результате формально смертность от COVID-19 составляла 6%. В России же в 2020 г. «считали» наоборот, и реальная смертность занижалась.
Вверху: полная подтвержденная смертность от COVID-19 (число смертей на 1 млн человек) по разным странам мира на 1 сентября 2021 г. (Из-за проблем с тестированием болезни и определения причины смерти это число может не соответствовать истинному числу смертей от этой инфекции). Внизу: число новых ежедневных подтвержденных случаев смерти от COVID-19 (на 1 млн человек) на 1 сентября 2021 г. Показатель рассчитывается как скользящее среднее за неделю. Источник данных: Johns Hopkins University SCCE COVID-19 Data. © Our World in Data
В качестве причин более половины дополнительных смертей указаны болезни системы кровообращения (БСК). А виновником около четверти всех случаев «прибавочной» смертности оказался COVID-19. Однако во многих случаях он же указывался в свидетельствах о смерти одновременно с теми же БСК. Очевидно, что именно коронавирус стал «катализатором» развития основного заболевания, и это относится к болезням не только сердечно-сосудистой, но и дыхательной системы.
Таким образом, реальная летальность от коронавируса в Москве за первые 4 месяца 2020 г. составила 2% от официально заболевших, если брать во внимание лишь те случаи, где он являлся единственной причиной, и 3,8% — если учитывать его в качестве не только основного, но и сопутствующего заболевания.
Векторный транспорт
«Классические» инактивированные вакцины против COVID-19 разработаны, испытываются и уже применяются во многих странах мира (Индии, Китае, Казахстане, России, Франции, Турции, Иране и др.). При их производстве высокоочищенные препараты коронавируса инактивируют (как правило, бета-пропиолактоном — высокоактивным алкилирующим агентом, или формальдегидом), а в качестве стимулятора иммунного ответа (адъюванта) добавляют гидроокись алюминия. Основная трудность — для производства такой вакцины необходим высокопатогенный живой вирус в больших количествах, который можно получить в условиях биологической безопасности — BSL-2 или даже BSL-3, подразумевающей помещения со сложными инженерными системами для фильтрации воздуха и дезактивации всех отходов, недешевое оборудование и обязательные защитные костюмы для персонала в течение всего рабочего дня.
Инактивированные вакцины производятся по разным технологиям уже более ста лет, и фактически они представляют собой цельные вирусные частицы, но как бы «зашитые» химическими скрепками без возможности раскрыться. Поэтому в результате иммунизации антитела на их внутренние белки чаще всего не образуются. При грамотном производстве такие вакцины дают при введении минимум побочных реакций, но далеко не всегда — полноценный и долговременный иммунитет.
К примеру, так и не удалось получить эффективные инактивированные вакцины против паротита, ВИЧ-инфекции, гепатита С и вируса герпеса, а для вируса кори инактивированная вакцина оказалась очень дорогой. Что касается коронавируса SARS-CoV-2, то эффективность инактивированных вакцин оказалась существенно ниже по сравнению с векторными и мРНК-вакцинами, о которых пойдет речь ниже (70–80 против 90–95%). Так что минимум побочных реакций у вакцины — это хорошо, но более важна ее эффективность.
Уже несколько десятков лет у разработчиков вакцин были в запасе еще два новаторских подхода. Развивались они давно, но из-за консерватизма контролирующих органов до 2020 г. эти разработки оставались на стадии клинических испытаний.
Во-первых, это векторные вакцины, работы над которым ведутся с 1980-х гг. В этом случае в генетический материал непатогенного вируса вставляют ген основного иммуногенного белка патогена, и этот «гибрид» (непатогенный и чаще всего неспособный размножаться в организме человека) используют для вакцинации.
Когда такой рекомбинантный вирус попадает в клетки, информация с вирусного генома «считывается» в виде матричной РНК, по которой в клетке синтезируются вирусные белки, включая тот самый встроенный иммуногенный белок патогена. Далее этот белок, как при обычной инфекции, встраивается в клеточную мембрану, имитируя ситуацию заражения организма инфекционным агентом, не утратившим способность к размножению. Организм реагирует на такой экспонированный на клетке белок формированием иммунного ответа.
В качестве векторов-переносчиков генов иммуногенных вирусных белков испытывались разные вирусы: осповакцины, кори, аденовирусы, везикулярного стоматита, желтой лихорадки, альфа- и флавивирусы и др. Еще до 2020 г. ряд таких кандидатных вакцин дошел до клинических испытаний 1–2-й фазы, показав свою перспективность, но дальше этого дело не пошло. Кстати сказать, в 1990-е гг. несколько кандидатных вакцин были разработаны в новосибирском ГНЦ вирусологии и биотехнологии «Вектор», но контролирующие органы тогдашнего российского Минздрава не пустили их дальше первых двух фаз клинических испытаний, мотивируя это тем, что таких вакцин раньше не было. Но ведь и до Пастера не было инактивированных вакцин!
Слово о «Спутнике»
Ярким примером векторных вакцин может служить российский «Спутник V». Эта двухкомпонентная вакцина сконструирована на основе двух разных серотипов человеческого аденовируса — 26 и 5. Для выработки иммунного ответа на коронавирус в геном каждого из штаммов были вставлены ДНК-копии гена, кодирующего основной коронавирусный белок оболочки S. Он вставлен таким образом, чтобы в инфицированных клетках синтезировалась матричная РНК, кодирующая именно этот белок.
На этой упрощенной схеме показан принцип действия аденовирусной вакцины против SARS-CoV-2. Аденовирусы относятся к ДНК-вирусам. Генно-инженерный аденовирус, входящий в состав рекомбинантной вакцины от COVID-19, содержит в своем геноме фрагмент ДНК, который кодирует часть поверхностного белка-шипа S коронавируса. При попадании в клетку весь вирусный нуклеокапсид забрасывается в клеточное ядро. Однако из-за генетических дефектов аденовирусная ДНК не может там копироваться, как в случае полноценной вирусной частицы. В результате с этой ДНК считывается лишь матричная РНК, по которой в цитоплазме синтезируются коронавирусный и аденовирусные белки. Далее эти белки презентируются на поверхности клетки, где клетки иммунной системы распознают их так же, как в случае заражения коронавирусом или аденовирусом. При этом клетки, зараженные вакцинным вирусом, погибают, как и при реальной инфекции
Почему использовались два вектора-переносчика? Это связано с тем, что только живые аттенуированные (на основе ослабленных возбудителей) вакцины, да и то не все, обеспечивают хороший иммунный ответ после единственной инъекции. А инактивированные и субъединичные дают надежный иммунный ответ только после двух или трех инъекций. «Спутник V» сделан на основе двух серотипов аденовируса, чтобы сформировавшийся иммунитет к аденовирусным антигенам первой компоненты не мешал формированию усиленного иммунного ответа на вирусный белок при второй инъекции.
Белок-шип S коронавируса SARS-CoV-2 состоит из трех мономеров (показаны разным цветом). Верхняя часть белка (слева) связывается с клеточным рецептором АПФ2 человека, который коронавирус использует для проникновения в клетку. © 5-HT2AR. Public Domain Dedication
Еще одна особенность векторных вакцин, о которой уже упоминалось: сами вирусные носители не размножаются в организме человека. Для этого, к примеру, у аденовируса удаляют часть генов из области Е (так называемых ранних генов), отвечающей за его копирование и «маскировку» от иммунной системы. Такой дефектный вирус не может вызвать у вакцинированного аденовирусную инфекцию: он лишь некоторое время производит целевой продукт и часть своих белков, после чего погибает.
Поэтому и размножать его приходится в специальных клеточных культурах, в геномах которых имеются недостающие аденовирусные гены.
Как создается аденовирусная векторная вакцина? Из генома аденовируса вырезаются фрагменты (области E1 и E3), которые позволяют ему размножаться и обходить иммунную систему. Такой вирус называется нереплицирующимся, т. е. неспособным копировать сам себя. Далее на место гена E1 встраивается искусственно синтезированный ген, кодирующий чужеродный белок-антиген. Получается конструкция, состоящая из неразмножающегося аденовируса, которая способна производить белки-мишени, но не способна скрыть свое присутствие в инфицированной клетке от внимания иммунной системы.
«Спутник V» зарегистрирован более чем в 60 странах мира и применяется, помимо России, в таких государствах, как Аргентина, Венгрия, Сан-Марино, Алжир и другие. В случае его регистрации в Европейском медицинском агентстве соответствующие сертификаты о вакцинации будут действовать и в странах ЕС.
Все применяемые ныне векторные вакцины, как и «Спутник V», создавались на базе аденовирусов. Вместе с тем шли работы и по созданию вакцин против COVID-19 на основе вирусов кори, осповакцины, гриппа и других векторов, но большинство из них не показало хорошего защитного эффекта. Российский «Спутник V» по всем характеристикам сейчас считается одной из лучших векторных вакцин. И хотя поствакцинальные реакции на него довольно существенные, он формирует сильный иммунитет.
Один из часто возникающих вопросов в отношении всех векторных вакцин: можно ли использовать их для ревакцинации, ведь в организме формируется иммунитет и против самих вирусных носителей? Точный ответ на него могут дать только результаты испытаний. Но согласно предварительным данным, такие вакцины можно применять для повторной вакцинации уже через полгода. И пусть с меньшей эффективностью, но зато и без существенных поствакцинальных реакций.
К середине 2021 г. для вакцинации стали применяться четыре векторных вакцины — все на основе разных дефектных аденовирусов с встроенным полным геномом поверхностного S-белка исходного варианта нынешнего коронавируса SARS-CoV-2:
Результаты клинических испытаний вакцины «Спутник V» опубликованы в двух статьях во всемирно известном научном журнале The Lancet, который основан в 1823 г. и является вторым по цитируемости общемедицинским журналом мира после New England Journal of Medicine (Logunov, Dolzhikova, Zubkova et al., 2020; Logunov, Dolzhikova, Shcheblyakov et al., 2021). И хотя придирчивые читатели задали в комментариях к этим публикациям непростые вопросы, авторы на большинство из них достойно, на мой взгляд, ответили. А подобные дискуссии в этом журнале не редкость.
Суть — в пузырьках
Помимо векторных вакцин, усилия ученых направлены на создание так называемых мРНК-вакцин. В случае их применения в организм попадает не генетический материал вирусов, а лишь матричная РНК — готовая основа для синтеза патогенного вирусного белка, который должен вызывать иммунный ответ. Для доставки в наши клетки такая мРНК «пакуется» в специально разработанные липидные пузырьки.
Американская компания Moderna была основана десять лет назад для разработки именно этого типа вакцин. К 2020 г. она создала уже восемь кандидатных вакцин против целого ряда респираторных вирусных инфекций. Как минимум три из них еще несколько лет назад прошли первые фазы клинических испытаний на добровольцах.
Механизм работы вакцины, созданной в Moderna против SARS-CoV-2, примерно такой же, как у векторных, только проще. Она состоит из липидных пузырьков, заполненных раствором, который содержит молекулы матричной РНК, кодирующей все тот же коронавирусный белок S. При введении в мышечную ткань эти пузырьки сливаются с мембраной клеток, и мРНК высвобождается. А далее все происходит, как описано выше для векторных вакцин. Иначе говоря, иммуногенная часть этой вакцины аналогична той, что и у применяющихся сейчас векторных.
Эти клетки лабораторной культуры Vero CCL81CCL-81, полученные из эпителия почки африканской зеленой мартышки, инфицированы вирусными частицами SARS-CoV-2 (отмечены бежевым цветом). Щупальцевидные выступы, отходящие от зараженных клеток, прикрепляются к соседним клеткам и служат своего рода «мостом» для передачи вирусной инфекции. Сканирующая микроскопия. © NIAID
Другую популярную мРНК-вакцину разработала крупнейшая американская транснациональная компания Pfizer совместно с небольшой германской фирмой BioNTech. Она действует по тому же принципу, однако ее мРНК сконструирована немного по-другому, имеются отличия и в составе липидных пузырьков.
Эти вакцины требуют ввода двух инъекций одним и тем же препаратом. Эффективность их весьма высока — более 90%, и сейчас они — самые массовые в производстве и применении. Преимущества мРНК-вакцин очевидны. Во-первых, при их использовании в организме не возникает иммунных реакций на «сопутствующие» компоненты самой вакцины, как в случае векторных. Во-вторых, при необходимости разработки вакцины против другого возбудителя нужно просто заменить одну матричную РНК на другую.
Это очень перспективный подход к конструированию вакцин. Недостаток у подобных вакцин один: их надо хранить и перевозить при достаточно низких температурах. Правда, им страдает и ряд векторных вакцин.
Вакцина и организм
Общее воздействие на организм человека как векторных, так и мРНК-вакцин нетрудно оценить.
Как известно, в нашем организме примерно 30 трлн (30×10 12 ) клеток. В одной дозе векторной вакцины «Спутник V», согласно инструкции, 10 11 вирусных частиц. Таким образом, одна доза вакцины может, в принципе, заразить одну клетку из 300, т. е. 0,3% от общего числа. Фактически эта цифра будет на один-два порядка меньше, потому что на одной эпителиальной клетке имеются десятки рецепторов для аденовируса. Заметим, что в случае инактивированных вакцин число вводимых в организм вирусных частиц имеет близкий порядок — 10–50 млрд, так что рассуждение о большем вреде векторных вакцин в сравнении с инактивированными не обосновано.
Что касается мРНК-вакцин, то на сайте компании Pfizer не указано количество молекул матричной РНК в дозе вакцины, поэтому нельзя оценить, сколько их попадает в организм в результате одной инъекции. Но, исходя из логических соображений, доля клеток, куда проникла молекула мРНК, вряд ли превышает такую же долю для аденовирусов в случае векторных вакцин.
У некоторых векторных аденовирусных вакцин против COVID-19 была выявлена очень редкая побочная реакция в виде тромбообразования. В ряде случаев она привела даже к смертельным исходам, что вызвало серьезные беспокойства у населения. Такие осложнения были зафиксированы у 5–10 человек среди миллиона привитых вакциной Oxford / AstraZeneca и у 1–2 человек из миллиона привитых вакциной Johnson & Johnson, в которой используется в качестве носителя аденовирус 26-го серотипа, как и в первом компоненте «Спутника V». В отношении самого «Спутника V» подобной информации нет.
В нескольких препринтах, посвященных выяснению причин этих весьма серьезных осложнений, были выдвинуты три возможные причины: попадание основного содержимого шприца не в мышцу, а в крупный кровеносный сосуд; редкая генетическая особенность; повышенная свертываемость крови в день инъекции. Но все это пока рабочие гипотезы, которые проверяются. В любом случае вероятность этого осложнения при применении той же вакцины Johnson & Johnson сопоставима со смертью в собственной ванне — события, безусловно, крайне редкого.
Еще один вопрос, который иногда задают, касается феномена антителозависимого усиления инфекции. Как известно, обычно антитела способствуют фагоцитированию («заглатыванию») вируса иммунными клетками, что препятствует его размножению. Однако в некоторых случаях благодаря связыванию вирусной частицы с субоптимальными антителами вирус после проникновения в иммунные клетки не деградирует, а, напротив, начитает активно размножаться. Это вызывает гибель иммунных клеток и, соответственно, усиление инфекции.
Такой феномен достоверно зафиксирован, к примеру, в отношении лихорадки денге: при перенесении человеком заболевания, вызванного одним из серотипов этого вируса, в случае заражения вирусом другого серотипа болезнь проходит намного тяжелее и доля смертельных случаев резко возрастает. То же самое наблюдалось при создании и применении первых вакцин против лихорадки денге, а также против малярии.
Предполагалось, что такое явление может наблюдаться и в случае коронавирусных инфекций, поэтому при разработке всех вакцин его учитывали и пытались отслеживать. К счастью, в случае COVID-19 подобных осложнений до сих не выявлено, как при заболевании, так и при вакцинации (Halstead, Katzelnick, 2020).
Мир вакцинируется
Благодаря огромному «спросу» к 21 августа 2021 г. на стадии доклинических испытаний находилось уже 75 кандидатных вакцин. В клинических испытаниях на добровольцах участвовали 99 вакцинных препаратов, при этом треть из них — на завершающей, 3-й фазе. И уже больше десятка вакцин было в ряде стран разрешено для применения полностью либо ограниченно.
Вакцинация от COVID-19 в России стартовала в Москве 5 декабря 2020 г., а спустя 10 дней Минздрав РФ объявил о начале вакцинации во всех регионах. К 18 декабря 2020 г. первые прививки от коронавирусной инфекции сделали более 1,1 млн человек в четырех странах мира, включая США, Китай и Великобританию. © Our World in Data
Все ведущие вакцины в мире до сих пор испытываются в рамках 3-й фазы клинических испытаний с участием десятков тысяч человек, которые закончатся не ранее осени 2021 г. Но если бы их не начали применять уже полгода назад, то число смертей от коронавирусной инфекции было бы в несколько раз больше.
Наиболее масштабно производятся мРНК-вакцина компании Pfizer и векторная вакцина компании Johnson & Johnson. В шестерку самых массовых вошли также китайские инактивированные вакцины Sinovac и Sinopharm, векторная вакцина компании AstraZeneca и мРНК-вакцина компании Moderna. Затем — с большим отрывом — идет отечественный «Спутник V».
Число доз вакцин от COVID-19 (на 100 человек), которые получило население разных стран мира, на 31 августа 2021 г. Так как некоторые вакцины требуют двукратного введения, число введенных доз может превышать 100. © Our World in Data
При вакцинации зарубежными вакцинами ни в одном случае не требуется определение титров антител. Противопоказания минимальны: ими служат только тяжелая текущая инфекция и сильная аллергическая реакция на первый компонент вакцины. Наиболее безопасными на сегодняшний момент считаются инактивированные и мРНК-вакцины, которые можно использовать и для беременных женщин. А недавно была доказана безвредность для беременных женщин и некоторых векторных вакцин (Shimabukuro, Kim, Myers, 2021).
По степени охвата вакцинированием все государства можно разделить на группы. В первой группе окажутся те страны, где более половины населения получили хотя бы одну дозу вакцины, во второй — где было вакцинировано более 25%. В России к середине августа хотя бы одну дозу получило около четверти всего населения.

Доля людей в некоторых странах мира, полностью или частично вакцинированных против COVID-19, на 31 августа 2021 г. © Our World in Data
Для того, чтобы в сентябре полноценную прививку сделали 60% россиян (такой показатель нужен для обеспечения минимального коллективного иммунитета, необходимого для окончания пандемии), требуется привить в шесть раз больше человек, чем это было сделано за первое полугодие 2021 г. А, к примеру, для прекращения пандемии при распространении коронавирусного варианта дельта нужно, согласно прогнозу ВОЗ, вакцинировать около 80% населения (Abu-Raddad et al., 2021). До такого показателя Россия до конца 2021 г. не дойдет без кардинального — на порядок — ускорения темпов вакцинации.
В странах, где продолжают соблюдаться противоэпидемические меры, а доля вакцинированных приближается к 60% (Великобритания, Израиль и др.), заболеваемость к июню 2021 г. упала до минимального уровня с начала года. Что касается ее июльского подъема в США и Великобритании (в первую очередь из-за распространения вирусного варианта дельта), то директор Центров по контролю и профилактике заболеваний в США Р. Валенски назвала его «в основном эпидемией непривитых». Однако нужно отметить, что вариант дельта в несколько раз более заразный, чем прежние, и в принципе способен «пробивать» иммунитет у некоторых давно вакцинированных людей.
В России на начало лета новой коронавирусной инфекцией переболело, по данным санкт-петербургских исследователей, около 30% населения (Barchuk et al., 2021). В это время у нас началась мощная третья волна заболеваемости COVID-9. Причин этому несколько: от пренебрежения противоэпидемическими мерами, включая защитные маски, и проведения масштабных публичных мероприятий до массового заноса из Индии варианта дельты. При этом одна из самых значимых причин — низкий уровень вакцинирования населения. И если мы кардинально не изменим ситуацию с вакцинацией и противоэпидемическими мерами, то у нас будут и четвертая, и пятая, и шестая волны.
Главное — это не просто издавать приказы, а тщательно отслеживать и контролировать их выполнение. Ведь, к примеру, вакцин у нас откровенно не хватает: «Спутник V» пока производится в недостаточном количестве, а ее первый компонент в качестве однокомпонентной вакцины «Спутник Лайт» лишь недавно был разрешен к использованию для пожилых людей. И в этом отношении совершенно непонятен призыв к ревакцинации, в то время как около трех четвертей населения не вакцинировано вообще.
Подводя итоги, можно сказать, что на сегодняшний день уже есть более-менее безопасные вакцины с эффективной защитой от этой инфекции.
За векторными вакцинами — будущее для здоровых людей, потому что разработать их можно быстро, они дают сильный иммунитет и относительно дешевы. Производство таких вакцин легко масштабировать, их проще перевозить и хранить. Но и поствакцинальные реакции на них есть. И в этом смысле самыми перспективными являются вакцины на основе мРНК, как наиболее очищенные и минимизированные по составу, а также числу и тяжести побочных реакций. Производство этих вакцин также можно масштабировать, однако они существенно дороже, а перевозить и хранить их надо при низких (до минус 70°С) температурах.
Нельзя забывать и о классических инактивированных вакцинах, которые сейчас массово выпускаются в Индии и Китае и начали производиться в России и Казахстане.
Но окончательно сравнить все вакцины против COVID-19 можно будет только после финальных оценок их реального защитного эффекта, побочных реакций и безопасности, которые будут сделаны на основе анализа заболеваемости на больших выборках из вакцинированных и невакцинированных людей. Публикации подобных результатов ожидаются в начале 2022 г.
Безусловно, защитный эффект от любых вакцин может утрачиваться со временем, поэтому вакцинации от COVID-19 станут, скорее всего, регулярными — раз в 2–3 года, а то и чаще. И SARS-CoV-2, по-видимому, войдет в нашу жизнь так же, как в нее вошли вирусы гриппа, «обычные» коронавирусы и другие возбудители ОРВИ.
Литература
1. Abu-Raddad L. J., Chemaitelly H., Butt A. A. Effectiveness of the BNT162b2 Covid-19 Vaccine against the B.1.1.7 and B.1.351 Variants // NEJM. 2021. V. 385. № 2. P. 187–189. DOI: 10.1056/NEJMc2104974.
2. Halstead S. B., Katzelnick L. COVID-19 Vaccines: Should We Fear ADE? // The Journal of Infectious Diseases. 2020. V. 222. P. 1946–1950.
3. Logunov D. Y., Dolzhikova I. V., Zubkova O. V., et al. Safety and Immunogenicity of an rAd26 and rAd5 Vector-based Heterologous Prime-boost COVID-19 Vaccine in Two Formulations: Two open, Non-randomised Phase 1/2 Studies from Russia // The Lancet. 2020. V. 396. P. 887–897.
4. Logunov D. Y., Dolzhikova I. V., Shcheblyakov D. V., et al. Safety and Immunogenicity of an rAd26 and rAd5 Vector-based Heterologous Prime-boost COVID-19 Vaccine in Two Formulations: Two open, Non-randomised Phase 1/2 Studies from Russia // The Lancet. 2021. V. 397. P. 671–681.
5. Shimabukuro T. T., Kim S. Y., Myers T. R., et al. Preliminary Findings of mRNA Covid-19 Vaccine Safety in Pregnant Persons // NEJM. 2021. V. 384. P. 2273–2282.