вальгус до какого возраста вариант нормы
Плоско-вальгусная установка стоп – лечить или не лечить?
Главная / Блог / Плоско-вальгусная установка стоп – лечить или не лечить?
Плоско-вальгусная установка стоп – один из наиболее частых диагнозов, которые ставит ортопед после профилактического осмотра ребенка.
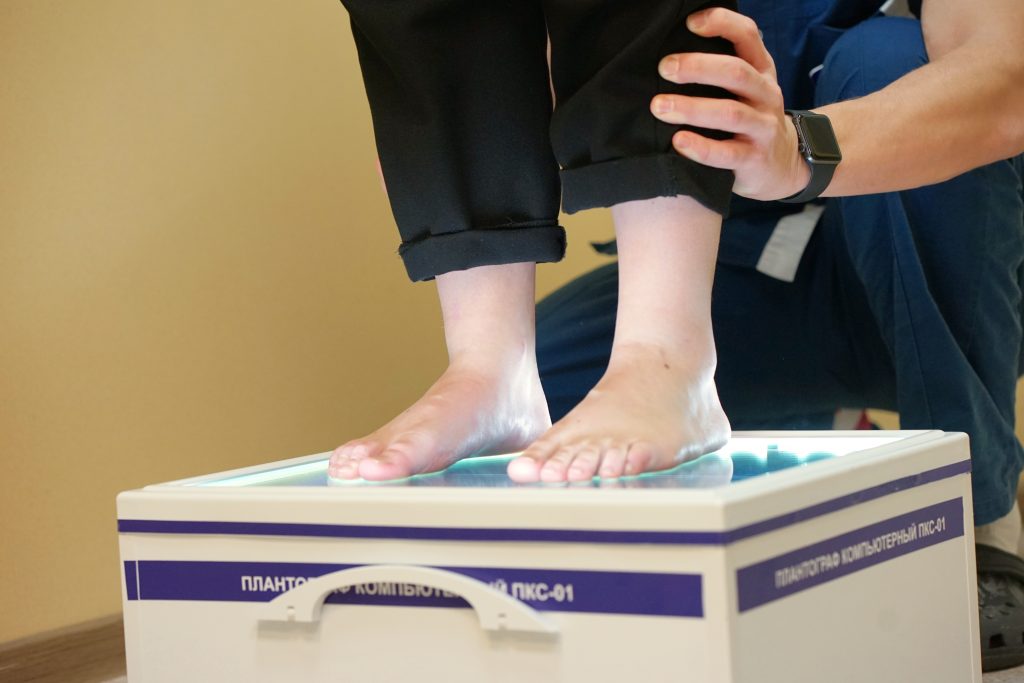
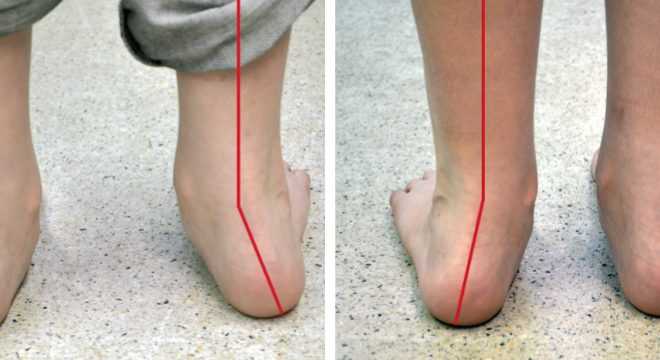
Как заметить неправильную установку стоп? При плоско-вальгусной установке стоп у ребенка пятки отклонены кнаружи от продольной оси, а при носке обуви стирается внутренняя часть подошвы или каблука, «заламываются» задники. Причиной неправильной установки стоп часто являются нарушения мышечного тонуса стопы и голени, а также снижение общего мышечного тонуса при различных хронических заболеваниях, у часто болеющих детей
Важно своевременно начать лечение, чтобы предотвратить прогрессирование плоскостопия у ребенка. Достаточная двигательная активность, лечебная физкультура, массаж, закаливание, физиотерапевтические процедуры – все эти мероприятия в комплексе направлены на общее укрепление организма ребенка и являются достаточно эффективными. Пренебрежение этими мероприятиями может привести к деформации стопы, в результате чего ребенок станет жаловаться на боли в ножках, будет быстро уставать при ходьбе, снизит свою двигательную активность.
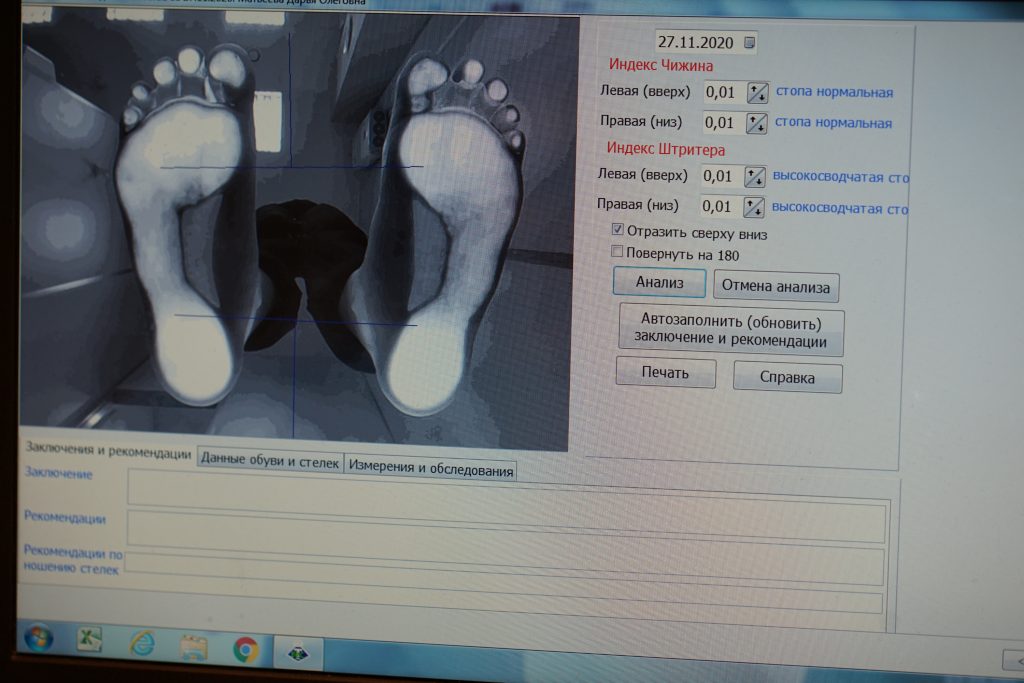
Также в комплексном лечении неправильной установки стоп и в профилактике плоскостопия важная роль отводится ношению индивидуальных стелек. В медицинском центре ОННИ индивидуальные стельки врач-ортопед изготавливает сразу на приеме, после осмотра ребенка и проведения плантографии.
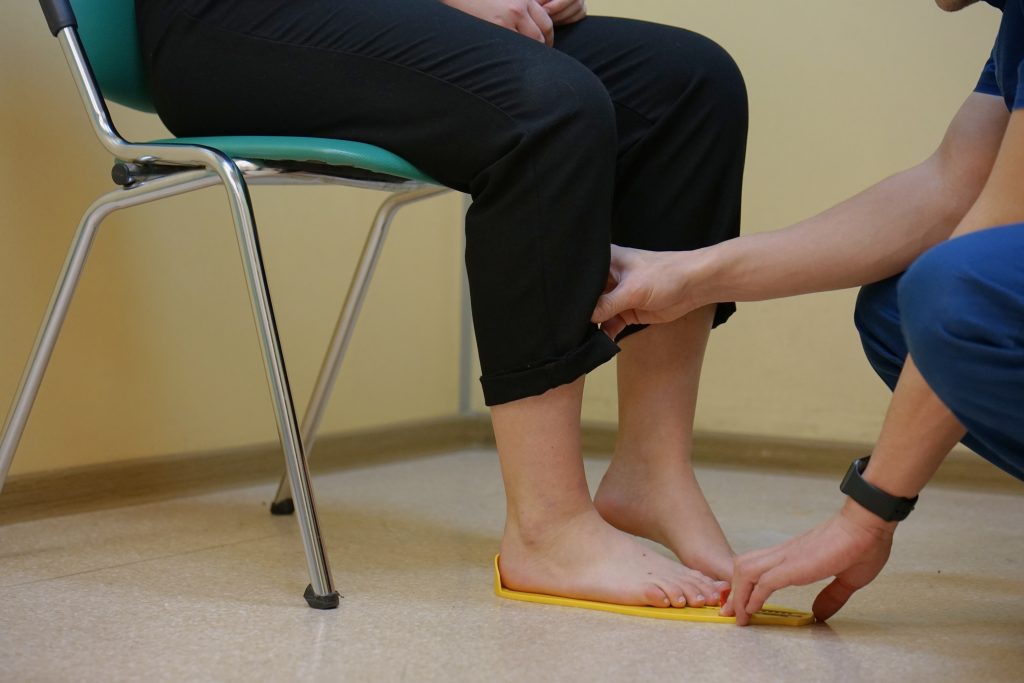
Для диагностики степени уплощения стопы используется компьютерная плантография. Этот метод позволяет наглядно увидеть изменения стоп на основании отпечатков их подошвенной поверхности, и на основе полученных плантограмм прямо на приеме врач-ортопед изготавливает индивидуальные ортопедические стельки.
Показания к плантографии:
В медицинском центре ОННИ индивидуальные стельки изготавливаются по технологии ФормТотикс.

После проведенного обследования врач подбирает заготовку стельки соответствующего размера. Заготовку стельки разогревают специальным феном в обуви, в которой пришел пациент (материал стельки приобретает пластичность при температуре около 85 о С). После этого врач устанавливает стопу в равновесное положение и моделирует стельку по стопе. Закрепление формы стельки происходит в динамике – во время ходьбы. Окончательная адаптация происходит при носке в течение 3-4 недель.
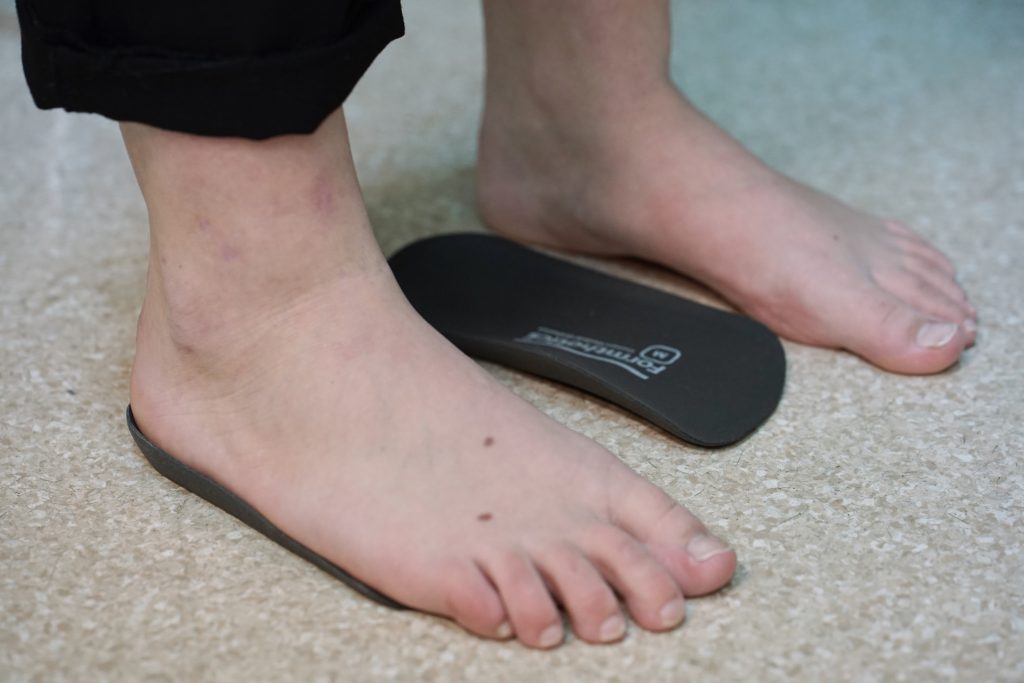
На повторном приеме через месяц врач оценит степень деформации стелек и при необходимости проведет их коррекцию, тем самым предотвращая дальнейшую деформацию стопы.
Одновременно с ношением индивидуальных стелек рекомендуется пройти курс ортопедического массажа, занятия лечебной физкультурой, а также курс физиотерапевтического лечения по назначению врача-ортопеда.
Ждем Вас в нашем медицинском центре!
Вальгусная стопа у ребенка
Содержание статьи
Плоско-вальгусная деформация выражение у детей уменьшением показателя высоты свода стопы, а также Х-образным искривлением ее оси: пальцы и пятка обращены наружу, а в средней части наблюдается выворот внутрь.
Причины возникновения и признаки у детей
Свод стопы у маленького человека начинает формироваться, когда он учится ходить. Изначально человек рождается с плоскостопием, потому что его ноги никогда не испытывали нагрузки и не ощущали опоры. С первыми шагами под действием внешних факторов стопа начинает обретать нормальные очертания и строение. Примерно в возрасте 1,5 лет уже заметен свод. Он будет выстраиваться и крепнуть постепенно, на протяжении нескольких лет. Закончится данный процесс примерно к 4-5 годам. С учетом индивидуальных особенностей организма ребенка, наличия у него патологий развития костно-мышечной, эндокринной и нервной систем этот срок может отличаться как в большую, так и в меньшую сторону.
Ваш ребенок находится в зоне риска, если ортопед или невролог диагностировал у него в первый год жизни:
Вальгусная установка стоп у детей может быть небольшой или явной. При постановке диагноза специалист измеряет отклонение в градусах. Неправильное формирование свода может быть также связано с тем, что связки и мышцы ребенка не могут фиксировать голеностопный сустав в нужном положении в связи с избыточной растяжимостью. Также довольно часто болезнь провоцирует неправильное распределение веса на ноги с избыточной нагрузкой на продольный свод.
Важно! На начальном этапе развития заболевания скорректировать положение ног и не допустить ухудшения состояния поможет специальная обувь. Если во время обучения ходьбе Вы заметили, что ребенок немного не так ставит стопы, необходимо срочно обратиться к ортопеду.
Если вовремя не начать лечение плоско-вальгусной стопы, у ребенка начнутся осложнения: деформируются коленные суставы, нарушится осанка, таз примет неправильное положение. В результате будут искривлены ноги, позвоночник, появится болевой синдром вследствие большой нагрузки на мышцы. Без должного лечения дети, у которых имеется вальгусная установка стоп, становятся в большей степени подвержены остеохондрозу и артрозу.
Разновидности заболевания
Вальгусная деформация существует двух типов: может являться врожденной либо приобретенной.
Врожденная форма развивается еще в утробе в связи с неправильным расположением костной структуры стопы. Диагноз в данном случае ставится ребенку в первые месяцы после рождения.
Приобретенная деформация формируется на фоне слабости связок и сухожилий, нарушений в развитии опорно-двигательной системы. Проявляется к году или чуть раньше. Иногда причинами служат травмы, долгое пребывание в гипсе, излишне ранняя постановка на ноги, дисплазия и др.
Диагностика плоскостопия и вальгусной стопы у ребенка
Обычно отклонения первыми замечают родители либо педиатр на плановом осмотре ребенка. Окончательный же диагноз должен устанавливаться исключительно ортопедом на основании полученных после специального обследования данных.
Сначала врач осматривает ребенка, изучая положение пятки и пальцев, строение сводов. Если выявляются отклонения, смещение стопы внутрь, а также сглаживание сводов, назначаются дополнительные исследования. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/19594079
Vukasinović Z, Zivković Z, Vucetić C.
Flat feet in children // Srp Arh Celok Lek. 2009 May-Jun;137(5-6):320-2
Также родителям стоит обратиться к детскому неврологу, который оценит состояние периферической и центральной нервной системы, исключит или подтвердит патологии, назначит лечение.
Родителям стоит насторожиться, если ребенок:
Данные симптомы характерны для всех детей, которые только учатся ходить, и со временем проходят. Однако в том случае, если тревожные внешние проявления остались спустя большой промежуток времени, стоит незамедлительно обратиться к врачу.
Стадии развития заболевания
В зависимости от градуса деформации ортопед устанавливает стадию:
Лечение плоско-вальгусной деформации стоп у детей
Лечение проводится с целью восстановления правильной формы стопы, укрепления связок и мышц. При врожденной форме заболевания в некоторых случаях нужна иммобилизация конечностей, обеспечиваемая гипсовыми повязками – их подбирает и моделирует ортопед с учетом индивидуальных факторов. Следующим этапом терапии (при приобретенной форме он является первым) становятся ванны для ног, массаж, электрофорез, ЛФК, гимнастика и др. Источник:
О.В. Кожевников, И.С. Косов, А.В. Иванов, А.В. Болотов
Грыжи передней брюшной стенки // Вопросы науки и образования, 2017, с.62-66
Остановимся на основных методиках лечения вальгусной деформации.
ЛФК состоит из комплекса несложных упражнений, которые нужно выполнять несколько раз в день. Из списка рекомендованных упражнений поочередно выбираются 2-3 и выполняются с нужным количеством повторений.
Массаж пояснично-крестцового отдела позволяет стимулировать нервные окончания, которые передают импульсы в ноги. Все манипуляции проводятся только специалистом и по специальным медицинским методикам.
Какой должна быть обувь?
Для детей, страдающих от такого недуга, крайне важна качественная поддержка стопы. Она обеспечивается жесткими боковинами и задником, высоким и плотным супинатором. Такая обувь компенсирует мышечное перенапряжение и не допускает ухудшения состояния.
Когда появится результат?
Данный комплекс мер обеспечивает стойкий результат, который может стать заметным не раньше чем через шесть месяцев. Этот показатель индивидуален, так как на него оказывает влияние скорость роста, исправления костей, укрепления мышц и связок.
Хирургическое лечение
В некоторых случаях при наличии плоско-вальгусной деформации ребенку требуется операция. Метод коррекции определяется на основе степени выраженности патологии, индивидуальных особенностей организма. В число задействованных сегодня техник входят: применение аппарата для внешней фиксации стопы, пересадка сухожилия и др.
Преимущества «СМ-Клиника»
В нашем медицинском центре Вашему ребенку будет обеспечена точная диагностика, на основе которой наши специалисты назначат наиболее эффективное лечение. У нас работают одни из лучших врачей в Северной столице, клиника оснащена передовым оборудованием, имеет комфортный стационар с уютными палатами.
Запишитесь на прием по телефону. При необходимости мы также ответим на возникшие у Вас вопросы.
Лечение вальгусной деформации стопы
Самое правдоподобное объяснение – вследствие генетической или семейной предрасположенности. Это не обязательно означает, что деформация должна была быть у мамы или бабушки. Например, у папы и мамы по-отдельности гены, отвечающие за формирование халлюкс вальгус, могут быть не активными (если сказать научным языком – являются рецессивными). А встретившись вместе в общем ребенке, два рецессивных гена становятся активными, или доминантными, что и приводит к формированию деформации.
Многие пациентки, да и врачи тоже, связывают появление шишек на стопах с ношением узкой обуви на высоком каблуке, избыточным весом.
Это не так, хотя такие объяснения гораздо проще воспринимаются больными. Но откуда тогда берется hallux valgus у подростков или народностей, никогда не носивших модельную обувь? Конечно, в узкой обуви на высоком каблуке болезненные ощущения могут проявляться раньше. Но это не значит, что обувь или избыточный вес являются непосредственными причинами появления деформации.
В конечном счете, статистика показывает, что к 60 годам около 60-65% женщин (у мужчин деформация встречается в несколько раз реже) страдают той или иной степенью отклонения кнаружи большого пальца стопы, независимо от веса тела или обуви, в которой они ходили в течение жизни.
Это важно знать для правильного понимания того, от чего зависит выраженность деформации. Ведь при разных степенях деформации могут выполняться совершенно разные операции.
Передний отдел стопы состоит из нескольких рядов костей: плюсневых и фаланг пальцев (первый и, часто, пятый пальцы состоят из двух фаланг, второй-четвертый – из трех) (рис.1). На нормальной стопе вторая–четвертая плюсневая кости практически параллельны друг другу. А первая плюсневая кость образует со второй угол 7-10°.
Основным компонентом вальгусной деформации первого пальца стопы является увеличение угла между первой и второй плюсневыми костями. То есть, отклонение первой плюсневой кости кнутри (рис. 2). Именно величина этого угла чаще всего и определяет выраженность деформации. А отклонение кнаружи большого пальца чаще всего является лишь реакцией на отклонение первой плюсневой кости. Отсюда становится понятной бесполезность устройств, которые одеваются на ночь на стопу и «возвращают» первый палец на место: на основной компонент деформации – положение первой плюсневой кости – эти устройства повлиять не могут.
Таким образом, основные цели операций, направленных на исправление (коррекцию) положения большого пальца и удаление «шишки» на внутренней поверхности стопы следующие:
Вальгусная деформация может быть гораздо более выраженной, а также сочетаться с другими деформациями стопы, когда, например, большой и второй пальцы перекрещиваются между собой (рис. а и б). Но и такие сложные деформации, при которых, как правило, приходится создавать до 8-10 искусственных переломов, с успехом лечатся методами чрескожной хирургии. При чем, независимо от возраста или сопутствующих заболеваний пациента.
На фото результат одной из подобных операций, успешно проведённых нами. Уже через 4 недели после чрескожной (микроинвазивной) операции на стопе практически нет отека. Видны едва заметные точки, оставшиеся от проколов кожи, через которые выполнялась операция, и которые исчезнут после нескольких ванночек в домашних условиях.
Первая в России чрескожная (микроинвазивная) операция на стопе была выполнена доктором Сергеем Бережным в Москве в 2007 году.
С тех пор чрескожный метод был в значительной степени модифицирован и усовершенствован доктором Бережным, а эффективность методик чрескожных операций на стопах подтверждена научным сообществом и исправлением сотен самых разных деформаций стоп, включая халлюкс вальгус. Десятки ортопедов со всей страны прошли обучение у доктора Бережного.
Первый этап. Удаление болезненной выпуклости (шишки, косточки) на внутренней поверхности стопы.
Здесь важно понимать, что размер выпуклости может определяться разными факторами: костным выростом на боковой поверхности первой плюсневой кости (отмечен черной линией и стрелкой на рис. 2), степенью отклонения кнаружи первого пальца, наличием бурсита (воспаления слизистой сумки в области головки первой плюсневой кости, в которой нередко накапливается жидкость) (рис. 3), и само по себе удаление «шишки» в редких случаях решает проблему.
Второй этап. Нормализация первого межплюсневого угла.
Длительное время это вмешательство было очень популярным во многих странах. Но сейчас немногие хирурги используют его в своей работе. Гораздо чаще избыточное отклонение кнутри первой плюсневой кости устраняется путем выполнения различных остеотомий (искусственных переломов) или замыкания сустава между первой плюсневой и медиальной клиновидной костями (артродез первого плюснеклиновидного сустава, впервые выполненный Русским хирургом Альбрехтом В.Г. и лишь в 1934 г. приобретший популярность, благодаря статье американского хирурга Лапидуса. Чрескожный артродез также впервые был выполнен в России Бережным С.Ю. в 2012г.).
Сегодня в России наибольшее распространение получили два вида остеотомий: шевронная и scarf. Шевронная остеотомия проще технически, позволяет выполнить операцию через меньший разрез и устранить даже выраженную степень деформации.
Тем не менее, по различным причинам, зачастую не связанным напрямую с медицинскими аспектами лечения hallux valgus, остеотомия scarf приобрела очень большую и, на наш взгляд, часто незаслуженную популярность среди отечественных хирургов. А ведь это сложная технически операция, требующая выполнения большого разреза, фиксации плюсневой кости двумя винтами и дающая значительное число осложнений, с которыми нам регулярно приходится иметь дело.
Недаром еще в 2003 г. была опубликована статья известного американского хирурга J. Coetzee, основанная на его опыте применения данной хирургической техники, с выразительным названием «Остеотомия scarf в лечении hallux valgus: темная сторона». К вышесказанному можно добавить, что выполнять остеотомию scarf стали в США еще в 1976 г.
Чрескожные операции, выполняемые через проколы кожи или 1-2 8-10 мм разреза позволяют сегодня устранять любые степени отклонения кнутри первой плюсневой кости. Результаты чрескожных операций надежные и предсказуемые. А отсутствие рубцов и минимум болей в послеоперационном периоде являются безусловными плюсами чрескожной техники.
Третий этап. Остеотомия основной фаланги первого пальца.
Третий, почти постоянный компонент операций по поводу «шишек» на стопах – остеотомия основной фаланги первого пальца, часто называемая остеотомией по Эйкин. С ее помощью устраняется остающееся после операции на первой плюсневой кости отклонение кнаружи первого пальца. Операция простая технически, как для оперирующего «традиционным» методом хирурга, так и для чрескожной хирургии. Отличие в том, что открытая техника требует еще большего увеличения разреза и установки еще одного винта. А чрескожная остеотомия выполняется через 3-мм прокол кожи за несколько секунд и никаких внутренних фиксаторов не требует (рис. 4, 5).
Рис. 4 Стопы через 20 мес. после остеотомий scarf и Эйкин перед повторной операцией (теперь уже чрескожной), направленной на устранение сохранившейся деформации первых пальцев после традиционной операции – хорошо видны длинные и яркие послеоперационные рубцы).
Рис. 5 Эпизод чрескожной операции – видна 8-мм ранка после удаления «шишки» и выполнения остеотомии первой плюсневой кости (в конце операции на нее будет наложен один шов) и введенная через прокол кожи у основания первого пальца микрофреза, которой будет выполнена остеотомия Эйкин
Вальгус до какого возраста вариант нормы
Очень частой патологией является плосковальгусная установка стопы. Другие названия этой патологии – плосковальгусная деформация стопы, продольное плоскостопие, Pes Planus valgus и т.п. Обычно проблема видна невооруженным взглядом с самого детства, и бдительные родители начинают бить тревогу, когда ребенку исполняется 4-5 лет.
Так вот, если вопрос об операции встаёт во взрослом возрасте, то обычно это уже вмешательство на суставах, довольно травматичное по сути, и не очень физиологичное по факту – от безысходности. Когда мы вынужденно блокируем какой-либо сустав в стопе, то, улучшая ситуацию в одном месте, мы неизбежно ухудшаем её в другом. Современный же подход диктует другую тактику – более раннюю, но более физиологичную хирургию. Более 10 лет назад мы внедрили в практику довольно малотравматичную, но высокоэффективную операцию артроэреза подтаранного сустава (в ряде случаев в комбинации с пластикой сухожилия задней большеберцовой мышцы), которая уже более 30 лет выполняется в мире.
Коррекция плосковальгусной установки стопы в детстве, когда уже понятно, что сама собой ситуация не разрешится, а все методы консервативного лечения уже испробованы, является крайне целесообразной, поскольку неправильное распределение нагрузки, отсутствие рессорной функции стопы и другие особенности приводят к лавинообразному необратимому повреждению элементов опорно-двигательного аппарата, начиная самой стопой, и заканчивая шейным отделом позвоночника.
Детская ортопедия: возможности первичной помощи
Какие ортопедические проблемы в детском возрасте носят скорее физиологический, чем патологический характер? Как можно отличить повторные воспаления бедренного сустава от септического артрита? Как врач общей практики должен оценить состояние хр
Какие ортопедические проблемы в детском возрасте носят скорее физиологический, чем патологический характер?
Как можно отличить повторные воспаления бедренного сустава от септического артрита?
Как врач общей практики должен оценить состояние хромого ребенка?
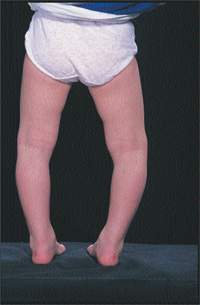 |
| Рисунок 1. Варусная деформация колен. У этого ребенка дуга, образованная ногами, нормальная; ноги выпрямятся самопроизвольно |
Целью данной статьи является освещение как распространенных проблем костно-мышечной системы у детей, так и более редких, раннее распознавание которых крайне важно.
При клинической оценке состояния ребенка с симптомами поражения костномышечной системы врач обычно определяет область и причины болезни и, опираясь на знания о физиологических нормах роста и развития, устанавливает, насколько сильно ребенок отклоняется от нормы и нуждается ли он в направлении к специалисту.
Отек сустава, равно как и острое непонятное заболевание или хромота, заставляют заподозрить инфекционное поражение костномышечной системы, которое необходимо исключить, отправив ребенка на консультацию.
Оценка. Зачастую дети поступают с симптомами, не имеющими прямого очевидного объяснения. В большинстве случаев тщательная клиническая оценка позволяет выявить пораженную сторону и поставить предварительный диагноз.
Аккуратно собранный анамнез помогает провести дифференциальный диагноз, который позже можно уточнить с помощью клинического обследования.
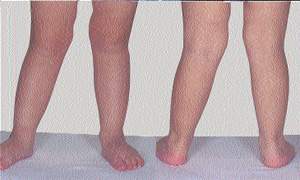 |
| Рисунок 2. Вальгусная деформация колен. Как и в случае, представленном на первом рисунке, деформация не выходит за пределы нормы, и со временем его ноги выпрямятся |
Нормальный рост и развитие костной системы. По мере роста у ребенка изменяются пропорции, происходит выравнивание его скелета. Конечности младенца сравнительно короткие, но они растут быстрее, чем туловище, пока не достигают взрослых пропорций.
Позвоночник ребенка выглядит как длинная С-образная дуга. Но постепенно форма позвоночника изменяется. Устанавливается положение головы, а вместе с этим появляется шейный лордоз; когда ребенок начинает сидеть, равновесие поддерживается с помощью поясничного лордоза.
Конечности растут, что вызывает угловые и торзионные изменения. Варусное расхождение колен, нормальное у младенца, должно исчезать к двум годам.
Вальгусная линия обнаруживается от двух до четырех лет, а к шести годам устанавливается взрослая форма ног — примерно 7о вальгуса.
У нормальных младенцев имеется внутреннее скручивание большеберцовой кости, что наряду с варусной формой, вероятно, и объясняет тенденцию к падению. Взрослое наружное скручивание большеберцовой кости варьирует от 0 до 30о и устанавливается к трем годам.
 |
| Рисунок 3. Нормальный ребенок с постоянной бедренной антеверсией: положение надколенника показывает, что тенденция к внутренней ротации стопы проистекает от бедра |
Скручивание бедра описывается направлением поворота головки и шейки бедра относительно плоскости дистального отдела. К моменту рождения головка и шейка бедра отклоняются вперед, образуя примерно 40-градусную бедренную антеверсию, которая постепенно снижается до взрослой 10-градусной. Степень бедренной антеверсии обусловливает большую внутреннюю ротацию бедра у детей и подростков и является наиболее частой причиной косолапости.
Если у ребенка ноги колесом, сомкнутые колени, пальцы ног асимметрично повернуты внутрь или наружу, конечности негибкие или значительно отличаются по форме, надо подумать о возможных патологических причинах.
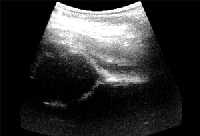 |
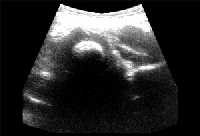 |
| Рисунки 4 и 5. Ультразвуковое изображение нормального (вверху) и смещенного (внизу) бедренного сустава |
Врожденные аномалии. Большинство врожденных аномалий конечностей встречаются редко и сразу видны при осмотре. Таких детей нужно отправлять к специалисту. Аномалии бедра и позвоночника менее очевидны. Кожные дефекты, пятна оволосения, анальные бухты могут указывать на дефекты позвоночника или неврологические заболевания.
Постуральная деформация. Внутриматочное положение может формировать определенные деформации, особенно в сочетании с олигоамнионом, например плагиоцефалию, кривошею и искривление тыльной поверхности стопы (варусная деформация плюсны).
Внутриутробная дисплазия бедра (ВДБ). Примерно у одного из 60 новорожденных наблюдается определенная степень нестабильности бедра.
ВДБ чаще встречается у первенцев-девочек и с левой стороны. Особыми факторами риска ВДБ считаются наличие ВДБ в семейном анамнезе, ягодичное предлежание, другие пороки развития. Пациентов с факторами риска направляют на ультразвуковое обследование при рождении. В идеале обследовать надо всех детей при рождении, в возрасте 6-8 недель, 6-8 месяцев и когда ребенок начинает ходить. Это позволит снизить количество поздних выявлений дислокации бедра.
Если бедро смещено достаточно долгое время, оно фиксируется в этом положении, и клинические проявления изменяются. Нога может стать укороченной, ротированной наружу с асимметричными бедренными складками и с главным признаком — ограничением отведения при сгибании. При ходьбе ребенок может безболезненно хромать.
При малейшем подозрении на нестабильность детского бедра советуем отправлять ребенка к специалисту на обследование. Если ребенок старше 6 месяцев, перед направлением целесообразно провести рентгенологическое исследование.
Транзиторный синовит. Рецидивирующие воспаления бедренного сустава — неспецифический, быстропроходящий воспалительный процесс, приводящий к выпоту в полость бедренного сустава и часто сопровождающийся вирусной инфекцией. Это наиболее распространенная причина острой хромоты у детей в возрасте 3-8 лет; по сообщениям, страдают один-четыре ребенка на тысячу, мальчики в два раза чаще, чем девочки, и в 5% случаев заболевание двустороннее.
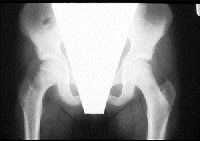 |
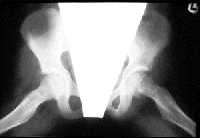 |
| Рисунки 6 и 7. Эти рентгенограммы демонстрируют важность получения правильных изображений. Передне-задняя проекция (верхний рисунок) кажется нормальной, но в боковой проекции (нижний рисунок) видна соскользнувшая верхняя головка бедренной кости |
Ребенок поступает с хромотой и умеренно ограниченной подвижностью бедра, но общее состояние остается удовлетворительным. Однако следует учесть возможность развития септического артрита и исключить его.
Лечение предусматривает постельный режим и наблюдение, дома или в стационаре; выздоровление наступает обычно через несколько дней.
Болезнь Пертеса. Идиопатический асептический некроз эпифизарной части головки бедра (болезнь Пертеса), как правило, поражает 4-10-летних детей. Мальчики болеют в четыре раза чаще девочек, а в 10% случаев поражение двустороннее.
Ребенок обычно поступает с болью в бедренном или коленном суставе и хромотой. При обследовании выявляются рецидивирующие воспаления бедренного сустава с небольшой фиксированной сгибательной деформацией и ограниченным отведением. Диагноз подтверждается рентгенологически, но на ранних стадиях заболевания изменения на рентгенограммах могут отсутствовать.
При подозрении на болезнь Пертеса ребенка всегда следует направлять на консультацию к специалисту.
Соскальзывание верхней головки бедренной кости. СВГБК обычно развивается в подростковый период, когда наблюдается усиленный рост (10-15 лет); болеют преимущественно мальчики (3:1).
Ожирение является фактором риска, но присутствует далеко не всегда. Об этом диагнозе надо помнить во всех случаях, когда ребенок жалуется на боль в бедре или колене, — это наиболее распространенная жалоба. При подозрении на болезнь Пертеса нужно немедленно произвести рентгенологическое исследование в передне-задней и латеральной проекции. Лечение заключается в хирургической стабилизации эпифиза.
Боль в колене. Боль в колене при механической нагрузке с блоком сустава у детей младше 10 лет может быть вторичной, а также обусловливается врожденными пороками развития менисков.
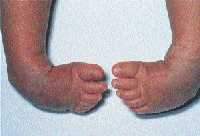 |
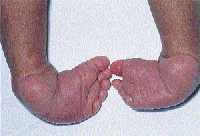 |
| Рисунок 8. Тяжелая двусторонняя эквиноварусная косолапость |
Чаще всего обнаруживается дискоидный латеральный мениск. Для детей старшего возраста характерны травматические разрывы нормальных менисков, их лечат так же, как взрослых.
Подростки часто жалуются на боль в передней коленной области. Как правило, другие жалобы отсутствуют. В этой ситуации боль относится к нижней поверхности надколенника и в отдельных случаях может быть достаточно сильной. Лечение консервативное, физиотерапевтическое; хирургическое вмешательство не приносит облегчения.
Еще одно заболевание колена у подростков проявляется локализованной болью и отеком большеберцового бугорка (болезнь Осгуда — Шлаттера). Заболевание этим и ограничивается и требует только симптоматической терапии.
Участки остеохондрита представляют собой аваскулярные изменения в подхрящевой области кости, как правило, на медиальном мыщелке бедра. Это приводит к отделению кости от хряща и формированию рыхлой субстанции, которая может вызывать боль и механическую неподвижность сустава.
Полуперепончатая сумка. У детей 4—11 лет в подколенной ямке может появляться безболезненное кистозное набухание, при этом объем движений колена почти не изменяется. Кистозное образование обусловлено полуперепончатой сумкой, часто сообщающейся с коленным суставом. Эти доброкачественные кисты исчезают сами по себе, хотя изредка, если они причиняют беспокойство или достигают больших размеров, требуется хирургическое лечение.
Малые деформации могут быть связаны с другими врожденными пороками развития, особенно бедра или позвоночника. Последние необходимо полностью исключить при клиническом обследовании.
Варусная деформация плюсны. Эта распространенная постуральная деформация (частота 1:100) обычно проходит самостоятельно. Передняя поверхность стопы находится в варусном положении (приведение) с одновременной супинацией. Подошва такой стопы похожа на боб, но, в отличие от врожденной косолапости, здесь нет конской стопы. Стопа гибкая и поддается пассивной коррекции.
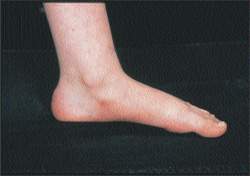 |
| Рисунок 9. Эта плоская стопа безболезненная, гибкая и не требует лечения |
Большинство детей выздоравливают без лечения. При более тяжелых деформациях иногда требуется вытяжение или шинирование. Необходимость в хирургической коррекции возникает редко и у более старших детей.
Кальканеовальгусная стопа. Это распространенное изменение формы, проявляющееся при рождении (частота 1:300). Вершина стопы находится на голени. Нога гибкая, и деформация исчезает в течение нескольких недель. Лечения не требуется, за исключением простейшего вытяжения.
Эквиноварусная косолапость. Косолапость встречается у одного из тысячи новорожденных. Половину случаев составляют двусторонние поражения, преимущественно страдают мальчики (2,5:1). Иногда наблюдаются случаи семейной косолапости. Этот порок иногда выявляется при антенатальном ультразвуковом исследовании.
Косолапый ребенок нуждается в раннем специализированном лечении с вытяжением и наложением повязки из липкого пластыря либо гипса или проведении курса физиотерапии.
Это состояние очень варьирует по тяжести. Около половины случаев, в основном когда отсутствует фиксированная деформация, поддаются самому простому лечению, но остальным детям требуется хирургическая коррекция в первый год жизни.
Таблица 1. Сбор анамнеза при заболеваниях костномышечной системы
Характерные признаки косолапости — это маленькая стопа и тонкая икра. Плоскостопие. До трех лет у всех детей уплощен медиальный свод стопы. Безболезненная, гибкая стопа в старшем возрасте также расценивается как физиологическая норма.
Если плоскостопие сопровождается болью, ригидностью и спазмом, в особенности малоберцовых мышц, следует искать патологическую причину этого состояния. В такой ситуации ребенка направляют на дальнейшее обследование.
Деформации пальцев стопы. Они, как правило, не требуют лечения, если только мозоли не мешают носить обувь.
Врожденный сколиоз. Он обусловлен структурными аномалиями позвонков. Могут обнаруживаться выраженные угловые деформации, но основным признаком служит ротация. В ряде случаев имеют место сопутствующие аномалии позвоночного столба. Таких пациентов всегда следует направлять к специалисту.
Идиопатический внутриутробный сколиоз. Это состояние проявляется аномальной ротацией ребер по передней кривизне. Таких пациентов обследуют для исключения возможных неврологических или структурных поражений. При любом подозрении на дальнейшее прогрессирование кривизны, особенно в подростковый период усиленного роста, ребенка надо направить на консультацию к специалисту.
Боль в спине. Редко встречается у детей. При постоянных ночных болях или сопутствующем сколиозе необходимо обследование для исключения таких возможных причин, как спинальная опухоль или инфекция.
Переломы у новорожденных редки. При переломах длинных костей в этой возрастной группе нужно полностью исключить неслучайные повреждения.
Однако по мере взросления ребенка и возрастания его активности переломы становятся обычным делом, особенно у мальчиков. Как правило, в анамнезе имеется травма с выраженной болью, отеком и деформацией места повреждения. Наиболее часто дети, принадлежащие к этой возрастной группе, ломают верхние конечности.
Значительные повреждения вызываются падением на вытянутую руку; в этом случае обследование должно исключить перелом надмыщелка плеча или дистальной части лучевой кости. Как правило, такие переломы хорошо видны, проявляются болью, отеком и нарушением функции конечностей.
Растяжение локтя, напротив, вызывается тракцией за выпрямленную руку. Локоть болезненный, согнут и повернут внутрь, но отсутствуют значительный отек и другие признаки травмы. При согнутом локте возможно ограничение движения головки лучевой кости путем супинации предплечья. Выздоровление наступает без лечения через 48 часов.
Доброкачественные костные опухоли у детей, как правило, бессимптомны и обнаруживаются случайно при рентгенологическом исследовании по поводу патологического перелома. Чаще всего все костные опухоли поражают колено, примыкая к пластинкам наиболее активного роста.
Таблица 2. Дифференциальный диагноз при отеке сустава или хромоте у ребенка
Злокачественные опухоли костей у детей встречаются редко. Их следует подозревать, если боли не прекращаются ни днем ни ночью или имеется местный отек и размягчение кости.
При любом сомнении относительно данных симптомов ребенка тотчас же отправляют на рентгенографию.
Ребенок с опухшим суставом. Дифференциальный диагноз в этом случае включает широкий набор состояний. Большинство из них не требуют немедленного лечения, но внутрисуставная инфекция — неотложное ортопедическое состояние, и диагноз должен быть установлен точно и без промедления.
Прежде всего необходимо исключить септический артрит. У ребенка с септическим артритом нарушено общее состояние, а сустав крайне болезнен. Он может быть ригиден и сопротивляться попыткам любых движений. Поверхность сустава красная, горячая и отечная. При подозрении на септический артрит ребенка немедленно отправляют в стационар на обследование и лечение. До установления диагноза от антибиотиков, как правило, воздерживаются.
У новорожденного или маленького ребенка местные проявления костно-суставной инфекции менее выражены. Наличие септического артрита следует предполагать во всех случаях, когда ребенок плохо себя чувствует без видимой причины. Надо тщательно обдумать анамнез и результаты обследования.
Если септический артрит удалось исключить, надо обдумать другие возможные диагнозы.
Хромой ребенок. Причины хромоты у ребенка, начинающего ходить, могут быть самые разные, и патологическая область выявляется только при тщательном обследовании всей конечности.
Таблица 3. Исследование костномышечной системы
В анамнезе у детей часто отмечаются мелкие случайные травмы; важно не приписывать клинические проявления травме, не рассмотрев возможность постановки других диагнозов.
Однако бывает, что причиной хромоты у начинающих ходить детей является спиральный перелом дистального отдела большеберцовой кости («перелом ребенка, начинающего ходить»). В этом случае в анамнезе отсутствует четкое указание на травму, но имеется напряжение над дистальным отделом большеберцовой кости. Диагноз ставится радиологическим методом.
Если травма исключена, важным дифференциальным диагнозом является костно-суставная инфекция, особенно септический артрит бедра (см. выше) и остеомиелит длинных костей.
При остеомиелите пораженная кость мягкая на ощупь, имеется покраснение и иногда отек. Часто ребенок жалуется на общее недомогание и лихорадку. При подозрении на остеомиелит ребенка срочно направляют на обследование до назначения антибиотиков. Хромотой могут сопровождаться ВДБ, преходящий синовит, болезнь Пертеса и СВГБК. При неясной симптоматике ребенка должен осмотреть хирург-ортопед.
Литература
1. Barlow T. G. Early diagnosis and treaunent of congenital dialocation of the hip. J. Bone Joint. Surg. (Br) 1962; 44: 292 — 801.
2. MacNicol M. F. Results of a 25-year screening programme for neonatal hip instability. J. Bone Joint. Surg. (Br) 1990; 72B: 1057 — 1060.
Для дальнейшего чтения
1. Apley A. G, Solomon L. Apley’s System of Orthopaedics and Fractures (7th Edition). Butterworth-Heinemann, Oxford, 1995.
2. Benson M. K. D. Children (Chap. 9). In: Orthopaedics in Primary Care. Carr A. J., Harnden A. (Eds). Butterworth-Heinemann, Oxford, 1997.
3. Benson M. K. D., Fixen J. A., Macnicol M. F. Children’s Orthopaedics and Fractures. Churchill Livingstone, Edinburgh, 1994.